Осложнения неогнестрельных переломов
Осложнения, возникающие при переломах челюстей, виды, причины, лечение
К осложнениям, возникающим при переломах челюстей относят:
— травматический остеомиелит;
— травматический гайморит (верхнечелюстной синусит);
— замедленная консолидация отломков;
— сращение отломков в неправильном положении;
— ложный сустав.
Травматический остеомиелит
Относится к осложнениям, возникающим при переломах челюстей и встречается в 10-30 % случаев переломов челюстей. Наиболее часто развивается при переломах нижней челюсти.
Этиология
Травматический остеомиелит развивается в случае:
— позднего оказания специализированной помощи больному с переломом челюсти и длительного инфицирования костной ткани;
— значительного скелетирования концов костных фрагментов, что ухудшает кровообращение и трофику тканей в зоне перелома;
— наличия зубов (корней) в щели перелома, а также расположенных рядом зубов с хроническими одонтогенными очагами инфекции;
— несвоевременного удаления зуба из щели перелома;
— недостаточно эффективной иммобилизации отломков челюстей или её отсутствия;
— снижения иммунологической реактивности организма и при наличии тяжёлых сопутствующих заболеваний;
— несоблюдения лечебного режима больным и неудовлетворительного гигиенического состояния полости рта;
— совокупности нескольких вышеперечисленных факторов. Выделяют три стадии травматического остеомиелита: острую, подострую и хроническую.
Острая стадия
Острая стадия развивается через 3-4 дня от начала травмы. Состояние больного ухудшается, повышается температура тела, появляется потливость, слабость, усиливается боль в области перелома,
возникает неприятный запах изо рта. В околочелюстных тканях увеличивается посттравматический отёк. Затем образуется воспалительный инфильтрат с последующим формированием абсцесса или флегмоны. Открывание рта ограничено, определяется инфильтрат в тканях преддверия и собственно полости рта. Возможно формирование поднадкостничного гнойника. У ряда больных появляется симптом Венсана. Из зубодесневых карманов зубов, расположенных кпереди и кзади от щели перелома, выделяется гной.
Острая стадия травматического остеомиелита протекает менее бурно и с признаками менее выраженной интоксикации организма по сравнению с острой стадией одонтогенного остеомиелита, так как при открытом переломе воспалительный экссудат оттекает в полость рта, а не всасывается.
Диагностировать острую стадию можно не ранее чем через 4- 5 дней от начала его развития.
Таким образом, в первые дни заболевания отличить по клиническим признакам нагноение костной раны от острой стадии травматического остеомиелита не представляется возможным. Заподозрить её развитие можно в процессе адекватного лечения развившегося воспалительного процесса в ране в течение 4-5 дней и его неэффективности (недостаточной эффективности).
Лечение
Лечение в острой стадии травматического остеомиелита предполагает вскрытие гнойников, удаление зуба из щели перелома, проведение антимикробной, дезинтоксикационной, десенсибилизирующей, общеукрепляющей и симптоматической терапии. Обязательна эффективная иммобилизация отломков челюсти.
Вследствие проводимого лечения воспалительные явления в ране стихают, улучшается самочувствие больного, нормализуются лабораторные показатели крови. Но окончательного выздоровления не наступает: послеоперационная рана полностью не эпителизируется, формируются свищи, через которые выделяется гной. Самопроизвольно свищи не закрываются. Заболевание переходит в подострую стадию.
Подострая стадия
В подострой стадии погибшая костная ткань начинает отграничиваться от здоровой с формированием секвестра. При зондировании тканей через свищевой ход можно обнаружить шероховатую поверхность мёртвой кости. Наряду с деструкцией костной ткани в
ней происходят репаративные процессы, направленные на образование костной мозоли, которая в данном случае выполняет и роль секвестральной капсулы (коробки). При пальпации можно определить утолщение нижней челюсти. Подострая стадия длится 7-10 дней.
Лечение
В этот период необходимо предупреждать обострение воспалительного процесса, стимулировать защитные силы организма с целью ускорения формирования секвестров и оптимизации условий для образования костной мозоли: витаминотерапия, аутогеммотерапия, дробное переливание плазмы крови, общее УФО, УВЧтерапия, рациональное питание.
Хроническая стадия
В хронической стадии отмечается припухание тканей в области нижней челюсти за счёт её утолщения по нижнему краю и наружной поверхности вследствие образовавшейся секвестральной коробки (костной мозоли). На коже часто определяются свищи с незначительным гнойным выделением. При зондировании через свищевой ход иногда определяется подвижный секвестр, поверхность которого шероховатая. В полости рта на фоне отёчной слизистой оболочки могут определяться свищевые ходы с выбухающими грануляциями, иногда прорезывающийся секвестр. Имеется тугоподвижность отломков. В случае отсутствия сращения отломков (нет секвестральной коробки, не образовалась энхондральная мозоль) подвижность отломков будет выраженной. На рентгенограммах нижней челюсти определяется деструкция костной ткани в зоне перелома в виде повышенной прозрачности костной ткани.

Рентгенограмма нижней челюсти, боковая проекция. Хронический травматический остеомиелит. Отмечается наличие секвестров в зоне перелома
В поздние сроки видна зона остеосклероза на концах отломков, контрастная тень различной величины и формы — секвестр. Нередко он может быть краевым. Между костными фрагментами прослеживается менее плотная тень костной мозоли (секвестральной капсулы).
Лечение
В хронической стадии удаляют секвестр внеротовым, реже — внутриротовым доступом. Оптимальные сроки для секвестрэктомии — 3-4 нед после перелома, чаще 5-6 нед. Учитывая, что гнойно-некротический процесс в кости угнетает репаративный остеогенез и может быть причиной образования ложного сустава, желательно удалять секвестр в оптимальные сроки — сразу же, как он сформировался, иногда не дожидаясь образования прочной секвестральной коробки (костной мозоли). В случае недостаточной прочности секвестральной коробки костные фрагменты после удаления секвестра закрепляют (мини-пластинки или аппараты). Если образуется костный дефект более 2 см, его восполняют трансплантатом. Костную рану изолируют от полости рта, накладывая глухие швы на слизистую оболочку. Внутриротовым доступом удаляют небольшие секвестры.
Профилактика
Профилактика травматического остеомиелита.
— Ранняя иммобилизация костных отломков.
— Своевременное удаление зубов из щели перелома.
— Тщательная изоляция щели перелома от полости рта после её промывания антисептическими растворами, наложение глухих швов на разорванную слизистую оболочку.
— Проведение терапии, направленной на восстановление микроциркуляции в отломках (назначение антикоагулянтов; введение растворов, улучшающих реологические свойства крови, и др.).
— Раннее применение антибиотиков, чувствительных к костной ткани.
— Проведение общеукрепляющей терапии, направленной на создание оптимальных условий для репаративного остеогенеза.
— Использование физиолечения.
— Тщательный уход за полостью рта, соблюдение гигиенических мероприятий.
Следующее осложнение при переломах челюстей — травматический гайморит (верхнечелюстной синусит)
Является осложнением перелома верхней челюсти или скуловой кости. Осложнение развивается, если при переломе указанных костей образуются мелкие костные осколки, которые смещаются в верхнечелюстную пазуху вместе с инородными телами, осколками зубов. При повреждении стенок пазухи её слизистая оболочка отслаивается и разрывается. Скелетированные участки пазухи покрываются грануляционной тканью, которая, созревая, превращается в рубцовую. Внутри её могут быть замурованы инородные тела. В пазухе развиваются полипы. Вколоченные в пазуху костные фрагменты могут срастаться. Покрываясь слизистой оболочкой, они образуют самостоятельные изолированные полости, которые могут нагнаиваться.
Больные жалуются на плохое самочувствие, быструю утомляемость, затруднённое носовое дыхание на стороне перелома, гнойное с неприятным запахом отделяемое из половины носа, головную боль и чувство тяжести в области верхней челюсти, усиливающееся при наклоне головы вперёд. Некоторые больные указывают на свищ с гнойным отделяемым во рту или в подглазничной (скуловой) области, периодическое припухание мягких тканей в области верхней челюсти.
При осмотре может быть выявлена деформация средней зоны лица, на коже определяются рубцы или свищи со скудным гнойным отделяемым в подглазничной (скуловой) области. При передней риноскопии отмечается гипертрофия носовых раковин, гиперемия слизистой оболочки носовых ходов и раковин. Под средней носовой раковиной может быть гной, выделяющийся из соустья пазухи.
В полости рта также могут быть свищи и рубцы, деформация альвеолярного отростка. На рентгенограммах придаточных пазух носа определяется неравномерное снижение прозрачности верхнечелюстной пазухи. Могут быть видны тени инороднъгх тел. Конфигурация пазухи на стороне поражения чаще изменена за счёт деформации её костных стенок, отдельные участки которых могут отсутствовать.
Лечение
Лечение больных с хроническим травматическим верхнечелюстным синуситом только оперативное. Проводят радикальную
операцию гайморотомии с созданием искусственного соустья с нижним носовым ходом.
Профилактикой развития хронического травматического верхнечелюстного синусита является своевременная и радикальная хирургическая обработка раны в области костей средней зоны лица, ревизия верхнечелюстной пазухи, иссечение её нежизнеспособной слизистой оболочки, формирование искусственного соустья с нижним носовым ходом.
Замедленная консолидация отломков нижней челюсти
Отломки нижней челюсти срастаются в течение 4-5 нед. К концу 4-5 нед происходит минерализация первичных коллагеновых структур. Подвижность костных фрагментов изчезает. Консолидация отломков, однако, может запаздывать на 2-3 нед. Причиной этого может быть генетическая предрасположенность, которая реализуется при неблагоприятных условиях (М.Б. Швырков). К ним относятся: неэффективная иммобилизация отломков, неправильное их расположение (не устранено смещение), интерпозиция мягких тканей между отломками, трофические расстройства в отломках в связи с повреждением нижнего луночного нерва. Этому также будет способствовать авитамиоз, диабет, инфекционные заболевания и др.
Большое значение в развитии замедленной консолидации имеет низкое значение потенциальной остеоиндуктивной активности кости (Д.Д. Сумароков). Это зависит от недостаточной активности остеокластической резорбции в первой фазе репаративного остеогенеза. Она оказывается растянутой во времени, и концентрация морфогенетического белка (остеоиндуктивного фактора) не достигает концентрации, необходимой для неосложнённого остеогенеза. Со временем резорбция усиливается, продолжительность её увеличивается, и остеоиндуктор достигает пороговой концентрации, необходимой для неосложнённого остеогенеза. Однако остеогенез замедляется, стадийность его нарушается.
В условиях затянувшейся гипоксии метаболизм тканей смещается в сторону анаэробного гликолиза. Пополняется пул хондро- и фибробластов, а дифференцировка остеобластов замедляется. Синтезируется коллаген, бедный гидроксипролином и гидроксилизином. Оссификация замедляется. Зона между отломками длительное время (до 2-3 нед) остаётся аваскулярной, роста сосудов в ней нет.
Эндостальный остеогенез тормозится. Преобладает периостальный энхондральный остеогенез. Это обусловлено выраженной гипоксией тканей, в условиях которой перициты трансформируются в фибробласты, а вблизи немногочисленных сосудов, где гипоксия выражена меньше, — в хондробласты. Происходит энхондральное окостенение. К концу 6-й нед в образовавшейся костной мозоли ещё имеется хондроидная ткань, которая позже исчезает (Д.Д. Сумароков, М.Б. Швырков).
При замедленной консолидации к концу 3-й нед имеется небольшая припухлость мягких тканей в области перелома. Она обусловлена формирующейся периостальной хрящевой мозолью (энхондральный остеогенез). К концу 4-й нед сохраняется подвижность отломков. Если в дальнейшем в течение 2 мес сохраняется подвижность отломков, то необходимо отломки фиксировать методом остеосинтеза. Это является единственным способом предотвратить формирование ложного сустава. Уменьшение деформации лица и отсутствие подвижности костных отломков свидетельствует о резорбции хрящевой костной мозоли и образовании костного сращения отломков челюстей.
Профилактика и лечение этого осложнения — стимуляция защитных сил организма, медикаментозная оптимизация репаративного остеогенеза с учётом его стадийности.
Ложный сустав (псевдоартроз)
Ложный сустав может быть неблагоприятным исходом таких осложенений, возникающих при переломах челюстей, как замедленная консолидация или травматический остеомиелит. При этом осложнении нарушена целостность кости и имеется подвижность её фрагментов, что приводит к нарушению функци нижней челюсти.
Ложный сустав возникает при условии потери костной ткани не более 5 мм. При утрате костной ткани более 5 мм возникает дефект нижней челюсти.
Сформировавшийся ложный сустав представлен утолщёнными или истончёнными концами отломков, которые покрыты корковой замыкающей пластинкой.
Они соединены между собой фиброзной перемычкой или тяжем, а снаружи покрыты фиброзной капсулой.
Причинами формирования ложного сустава могут быть:
— поздняя и недостаточно эффективная иммобилизация отломков нижней челюсти;
— неправильное стояние костных фрагментов;
— внедрение мышцы между концами отломков;
— патологический перелом челюсти;
— развитие воспалительного процесса в области концов костных отломков;
— неадекватная общая терапия.
На фоне замедленной консолидации к концу 3-й нед образовавшаяся фиброзная ткань покрывает концы отломков и проникает в щель перелома. Через 4 нед вдоль капилляров, врастающих в уже имеющуюся хрящевую мозоль, начинает образовываться костная ткань. Остеогенез на концах отломков происходит быстрее в связи с тем, что ветвление капилляров в этой зоне более энергичное, чем врастание их внутрь костного отломка. На фоне образовавшейся компактной костной ткани несколько позже формируется замыкательная пластинка на концах отломков.
В основе формирования ложного сустава, как исхода травматического остеомиелита, лежит выраженная гипоксия тканей, что обусловливает преобладание фиброгенеза над остеогенезом.
При обследовании обнаруживается подвижность отломков. Лицо может быть деформировано, прикус нарушен. При открывании рта определяется самостоятельное смещение каждого из отломков. Симптом патологической подвижности отломков положительный.
На рентгенограмме видна замыкательная пластинка на концах костных фрагментов.

Рентгенограмма нижней челюсти, боковая проекция. Определяется «ложный сустав» в области перелома
Лечение больных с ложным суставом оперативное. Иссекают рубцы и фиброзную спайку между отломками. Склерозированные концы костных фрагментов отсекают до обнажения кровоточащей зоны. Костный дефект восполняют трансплантатом, сопоставляют отломки под контролем прикуса и фиксируют их, используя методы хирургического остеосинтеза, показанные в конкретной клинической ситуации.
Консолидация отломков в неправильном положении
Причина сращения отломков в неправильном положении:
— неправильно выбранный метод иммобилизации;
— погрешности ведения больного или нарушение им лечебного режима;
— позднее обращение больного за помощью и несвоевременное её оказание.
Отломки нижней челюсти могут срастись, сместившись по вертикали или горизонтали. Возможна комбинация вариантов.
Больные жалуются на неправильный прикус, затруднённое пережёвывание пищи. При обследовании обнаруживается западение тканей на здоровой стороне, смещение подбородка в сторону перелома, припухлость на стороне перелома.
При пальпации определяется утолщённый участок кости, соответствующий расположению сместившихся и сросшихся отломков. Нарушение прикуса зависит от локализации перелома и характера смещения отломков.
При консолидации отломков верхней челюсти в неправильном положении возможны жалобы на диплопию, слезотечение, нарушение носового дыхания, потерю обоняния, тяжесть в области верхней челюсти, неправильное смыкание зубов. При обследовании больного можно отметить деформацию лица, иногда — опущение нижнего века и косоглазие, энофтальм, нарушение проходимости носослёзного канала. При пальпации определяются костные выступы, западения в средней зоне лица. Прикус нарушен.
На рентгенограмме определяется характер и выраженность смещения отломков.
Лечение больных в основном хирургическое. Однако если с момента травмы прошло не более 4-5 нед и имеется тугая подвижность отломков, возможна попытка восстановления правильного положения отломков с помощью вытяжения. Если с момента перелома прошло несколько месяцев, проводят кровавую репозицию отломков с последующей их иммобилизацией. Возможно использование компрессионно-дистракционного метода.
Источник: Хирургическая стоматология : учебник (Афанасьев В. В. и др.); под общ. ред. В. В. Афанасьева. — М. : ГЭОТАР-Медиа, 2010
Возможно заинтересует:
Советуем прочитать:
Источник

Осложнения при неогнестрельных травмах мягких тканей и костей лица. Горшков В. Ю. 495 гр.

l l l l l Все посттравматические осложнения, которые могут возникнуть у больных с неогнестрельными и огнестрельными переломами челюстей можно систематизировать следующим образом. Классификация осложнений переломов по Д. А. Тимофееву (1998): I. Ранние осложнения: • кровоизлияния и гематомы; • нагноение костной (послеоперационной) раны; • вторичное смещение отломков; • эмфизема мягких тканей; • воспалительные процессы в мягких тканях (лимфаденит, воспалительный инфильтрат, абсцесс или флегмона, тромбофлебит вен лица и др. ); • прочие (смещение глазного яблока, диплопия и др. ). II. Поздние осложнения: • посттравматический и огнестрельный остеомиелит; • посттравматический и огнестрельный гайморит; • замедленная консолидация отломков; • несросшийся перелом челюсти; • ложный сустав нижней челюсти; • деформации челюстей; • заболевания височно-нижнечелюстного сустава; • контрактура нижней челюсти; • травматический токсикоз; • прочие (повреждения нервов, бронхопульмональные осложнения, церебральные нарушения и др. ).

l l Ранние посттравматические осложнения (кровоизлияния, гематома, абсцесс, флегмона и др. ) возникают в первые часы или дни после повреждения. Нагноение костной раны при переломе нижней челюсти наблюдается в первые 3 -7 дней после травмы. Возникает инфицирование гематомы, которая находится между отломками кости. Инфицирование гематомы происходит обычно из одонтогенных очагов хронической инфекции (периодонтиты, пародонтит, гингивит, перикоронит и др. ). Развитию инфекции в щели перелома способствуют: плохая (низкая) сопротивляемость организма больного; хроническая интоксикация алкоголем (наркомания) или ядохимикатами; отказ пострадавшего от лечения; нарушение техники оперативного лечения; неправильное отношение к зубу, находящемуся в линии перелома; нестабильная фиксация костных отломков и др. При переломе нижней челюсти наблюдается обильная саливация и в щель перелома затекает слюна. Это способствует проникновению патогенных микроорганизмов, гематома инфицируется. Следует отметить, что речевые и глотательные акты усиливают проникновение слюны в щель перелома, а оттуда и в окружающие мягкие ткани. Необходимо помнить, что патогенная микрофлора может поступать в щель перелома и через поврежденные мягкие ткани челюстно — лицевой области. Нагнои-тельные процессы в ране чаще возникают при локализации перелома в пределах зубного ряда (открытые переломы) и значительно реже — при закрытых переломах.

Нагноение костной раны при переломе верхней челюсти наблюдается при несвоевременной фиксации отломков. Подвижность фрагментов верхнечелюстной кости способствует «подсасыванию» в костную рану содержимого полости рта через поврежденную слизистую оболочку. Инфицированию костной раны способствуют ранее перечисленные факторы. l Вторичное смещение отломков встречается как при консервативном лечении перелома, так и проведении остеосинтеза. Основная причина смещения отломков — недостаточная фиксация костных фрагментов между собой, использование ранних функциональных нагрузок, нарушение больными режима лечения (самостоятельное снятие межчелюстной тяги), дополнительная травма и др. l

Нагноение мягких тканей. l Наличие богатой сети кровеносных сосудов и нервов в области челюстей и околочелюстном мышечном футляре предопределяет их частое повреждение при огнестрельных и неогнестрельных переломах. Поэтому переломы челюстей сопровождаются ушибами, разрывом мягких тканей, при которых возникают кровоизлияния. Вследствие инфицирования гематом происходит нагноение мягких тканей. При позднем обращении пострадавших в лечебные учреждения и неадекватной терапии развиваются абсцессы и флегмоны околочелюстных тканей. Клиническая картина нагноения мягких тканей характеризуется острым началом, проявлением местных и общих симптомов воспаления (интенсивные боли, инфильтрация и отечность околочелюстных тканей, гиперемия кожи, повышение температуры тела, лейкоцитоз, увеличение СОЭ и др. ) Нагноение мягких тканей при несвоевременном лечении может быть фактором, предрасполагающим к развитию травматического остеомиелита.

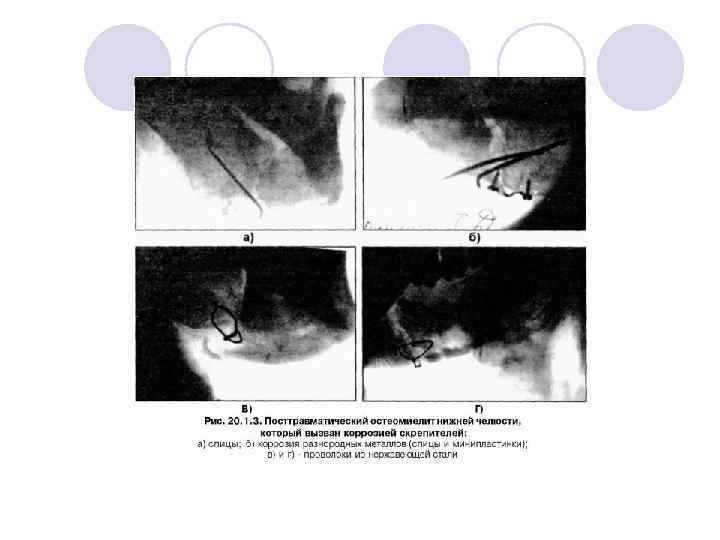
Посттравматический остеомиелит. l l Патогенез посттравматического остеомиелита нижней челюсти А. И. Неробеев (1969) представил следующим образом; микроорганизмы полости рта попадают в щель перелома через разорванную слизистую оболочку альвеолярного отростка, фиксируются в гематоме в зоне первичного костного некроза и в мягких тканях, кровяной сгусток разрушается и очаг инфицируется. Поскольку в мягких тканях процессы деструкции выражены сильнее, то наибольшая активность патологического процесса наблюдается у нижнего края нижней челюсти, т. е. там, где находится основной мышечный массив. Из одонтогенных очагов микробы дополнительно проникают в поврежденный участок кости, способствуя расширению зоны некроза. развитии этого посттравматического осложнения играют микроорганизмы, которые находятся в одонтогенных очагах хронической инфекции, а также оказывает влияние и механический фактор (наличие осколков кости, подвижность отломков, участки некроза, разрывы сосудов и др. ). Возможной причиной появления посттравматического остеомиелита может быть коррозия разнородных металлов (шины, лигатурные проволоки, скрепители для остеосинтеза), при воспалении мягких тканей (в кислой среде) коррозия усиливается, что способствует возникновению гальванических токов в полости рта.
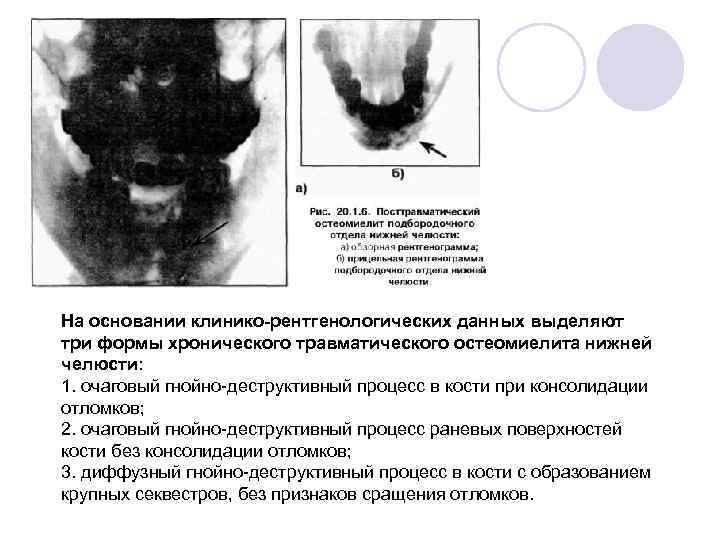
На основании клинико-рентгенологических данных выделяют три формы хронического травматического остеомиелита нижней челюсти: 1. очаговый гнойно-деструктивный процесс в кости при консолидации отломков; 2. очаговый гнойно-деструктивный процесс раневых поверхностей кости без консолидации отломков; 3. диффузный гнойно-деструктивный процесс в кости с образованием крупных секвестров, без признаков сращения отломков.

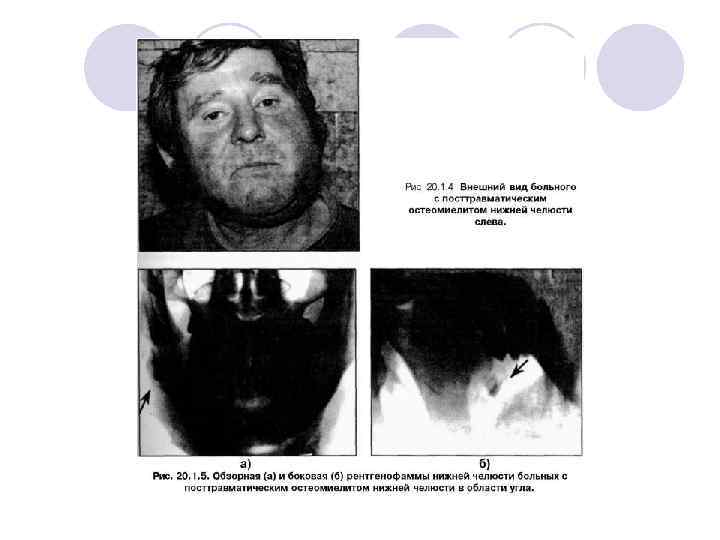
l Клиническое течение посттравматического остеомиелита может быть острым и хроническим. Следует отметить, что в острой стадии заболевания нередко бывает трудно определить, имеется ли у больного развитие посттравматического остеомиелита или же нагноение костной раны , т. к. в обоих случаях преобладают воспалительные проявления в мягких тканях, которые находятся вокруг щели перелома. Острая стадия остеомиелита часто остается незамеченной, что можно объяснить свободным оттоком воспалительного экссудата из щели перелома. Острая стадия посттравматического остеомиелита может развиться как в первые дни после травмы, так и спустя 7 -10 дней. Общее состояние больного ухудшается, т. к. нарастают симптомы интоксикации Боли в области перелома усиливаются. Появляется отечность и воспалительная инфильтрация мягких тканей, которые окружают щель перелома. В дальнейшем могут осложниться развитием абсцесса или флегмоны. Жалобы больного и клинические симптомы заболевания зависят от места перелома и локализации формирования гнойного очага в околочелюстных мягких тканях, наличия неудаленного зуба (препятствующего выходу гноя) в щели перелома Со стороны полости рта также имеется отек и инфильтрация слизистой оболочки и надкостницы, могут формироваться подслизистые или поднадкостничные абсцессы. На рентгенограммах нижней челюсти рентгенологических признаков остеомиелита в острой стадии нет. Не ранее, чем через две недели после развития воспалительных явлений в кости, рентгенологически определяется расширение щели перелома с признаками остеопороза, а вдоль линии повреждения челюсти обнаруживаются разной формы и размеров секвестры.

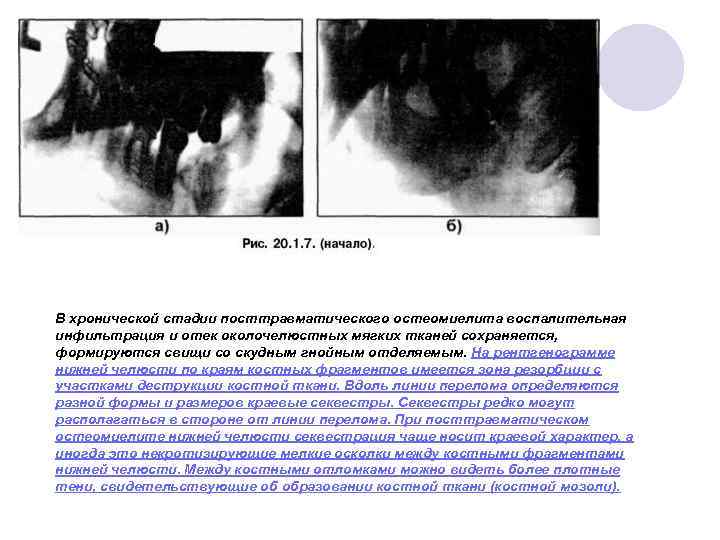
В хронической стадии посттравматического остеомиелита воспалительная инфильтрация и отек околочелюстных мягких тканей сохраняется, формируются свищи со скудным гнойным отделяемым. На рентгенограмме нижней челюсти по краям костных фрагментов имеется зона резорбции с участками деструкции костной ткани. Вдоль линии перелома определяются разной формы и размеров краевые секвестры. Секвестры редко могут располагаться в стороне от линии перелома. При посттравматическом остеомиелите нижней челюсти секвестрация чаще носит краевой характер, а иногда это некротизирующие мелкие осколки между костными фрагментами нижней челюсти. Между костными отломками можно видеть более плотные тени, свидетельствующие об образовании костной ткани (костной мозоли).

Лечение. l l Посттравматический остеомиелит челюсти не подвергается самостоятельному излечению. Лечение больных в острой стадии заболевания заключается в оперативном раскрытии гнойника по общепринятой методике, адекватном дренировании гнойной раны, санации полости рта (удаляют зуб из щели перелома), обеспечении иммобилизации подвижных отломков челюсти (в том случае, если этого не было сделано ранее), назначении противовоспалительного и общеукрепляющего лечения, гигиенический уход за полостью рта. Б хронической стадии течения посттравматического остеомиелита проводятся мероприятия, направленные на ускорение регенераторных процессов в костной ране, а после отторжения секвестров — операцию секвестрэктомии. Наиболее оптимальным сроком для проведения данного оперативного вмешательства считается 3 -4 неделя после перелома. Однако в некоторых случаях, когда секвестром является осколок кости, хирургическое вмешательство можно проводить и спустя две недели после травмы. При медленно протекающих репаратив-ных процессах в челюсти сроки проведения операции могут увеличиваться до 5 -6 недель. Секвестрэктомию чаще следует проводить внеротовым доступом, реже — одновременно внутри и внеротовым. Удаляя секвестры нужно следить за тем, чтобы не разрушить фиброзные спайки между костными отломками.

Выскабливать необходимо только бледные, вялые грануляции. Следует помнить, что удалять секвестры нужно все (включая и мелкие), а также зубы, корни которых не покрыты костной тканью. При обнаружении или наличии сообщения с полостью рта необходимо изолировать операционную рану путем наложения швов на слизистую оболочку. Обнаружив при проведении операции костный дефект, восполняют его гидроксиапатитом (в чистом виде или с антибиотиками), биокерамикой или костным трансплантатом. Если во время хирургического вмешательства обнаружена патологическая подвижность костных фрагментов, то необходимо проведение отсроченного остеосинтеза нижней челюсти (титановыми минипластинами в чистом виде или покрытыми биокерамикой). Необходимо помнить, что на всех этапах лечения посттравматического остеомиелита нужна прочная иммобилизация отломков. l Исходы лечения заболевания, как правило, благоприятные, т. е. наблюдается полное восстановление анатомической формы и функциональных особенностей нижней челюсти. В некоторых случаях посттравматический остеомиелит может осложниться образованием ложного сустава, деформацией челюсти, неправильным сращением костных фрагментов, развитием сепсиса и т. д. l

Анкилоз. l l Анкилоз – стойкое сведение челюстей, вызванное срастанием поверхности головки нижней челюсти с суставной впадиной височной кости. По типу ткани, образующей анкилоз, выделяют фиброзный и костный. Заболевание чаще возникает в детском возрасте. Но вследствие огнестрельных ранений челюстно-лицевой области может образоваться фиброзный анкилоз (суставная контрактура). Лечение — хирургическое. Стойкая контрактура жевательных мышц должна дифференцироваться с нестойкими контрактурами, которые более правильно именовать «сведение челюстей» , возникающее при вовлечении в воспалительный процесс жевательных мышц. Контрактуры жевательных мышц подразделяют еще на внесуставные и суставные, которые следует дифференцировать с анкилозом нижней челюсти. Лечение контрактур, как правило, хирургическое. Под ложным суставом следует понимать несросшийся перелом со стойкой патологической подвижностью отломков. Ложный сустав возникает при несовершенной репозиции и иммобилизации отломков нижней челюсти в случаях интерпозиции мягких тканей, нижнего альвеолярного нерва, при возникновении травматических остеомиелитов с обширной секвестрацией костной ткани. Особенно часто ложный сустав возникает при огнестрельных переломах нижней челюсти с обширными разрушениями костной ткани и огнестрельных остеомиелитах. Лечение ложного сустава нижней челюсти – хирургическое. В случаях больших дефектов костной ткани прибегают к костной пластике.

Нарушение репаративной способности. l l l Нарушение репаративнои регенерации костной ткани нижней челюсти может проявляться в виде: • замедленной консолидации отломков; • костного дефекта челюсти; • несросшегося перелома; • ложного сустава О репаративнои регенерации нижней челюсти подробно сказано в разделе 18. 4 Однако сроки нормальной консолидации отломков могут запаздывать на 2 -4 недели и возникает замедленная консолидация. Этому способствуют общие и местные причины. Среди общих причин существенная роль принадлежит патологическому остеопорозу (на фоне возрастных изменений, заболеваний обмена веществ, органов пищеварения, нарушений водно-солевого и белкового обмена, болезней крови и т. д. ), встречается при авита
