Ошибки лечения переломов
Документ показан в сокращенном демонстрационном режиме! |
Получить полный доступ к документу
Для покупки документа sms доступом необходимо ознакомиться с условиями обслуживания
Я принимаю Условия обслуживания
Продолжить
Лечение переломов: ошибки, осложнения
Существует несколько классификаций ошибок и осложнений при лечении больных с переломами костей (М.М. Гириорова, 1956; М.В. Волкова, О.Н. Гудушаури, А.А. Ушаковой, 1967 и др.).
Целесообразно придерживаться такой классификации:
1. Диагностические ошибки и осложнения как их последствия.
2. Организационные ошибки при лечении по поводу переломов костей.
3. Ошибки при применении одиомоментной репозиции отломков и фиксации гипсовой повязкой.
4. Ошибки и осложнения при лечении скелетным извлечением.
5. Ошибки и осложнения при оперативном лечении по поводу переломов костей.
6. Ошибки и осложнения при лечении по поводу переломов костей компрессионно-дистракционными аппаратами.
7. Жировая эмболия.
Диагностические ошибки
Диагностические ошибки при лечении больных с переломами костей бывают редко, однако они встречаются чаще всего при множественных переломах костей и сочетанной травме, особенно при компрессии головного мозга. Повреждение перекрывает и затушевывает признаки переломов костей другой локализации (костей стопы, позвоночного столба).
Реже, но встречаются диагностические ошибки при рассеянном обследовании больного, когда больного не обнажают, а лишь ограничиваются местом травмы, которое показывает больной или наиболее клинически выраженное. Иногда бывают ошибки при переломах без смещения одной из парных костей (предплечья, голени).
Ошибки, которые допускаются
1) не используют рентгенологического обследования и ограничиваются диагнозом забоя или растяжения связок сустава (при переломе лодыжки, мыщелка берцовой кости, убитого перелома хирургической шейки плечевой или бедренной кости);
2) при рентгенографии не вовлекают ближний сустав или целый сегмент конечности;
3) рентгенографию перелома делают только в одной проекции;
4) неправильно выкладывают поврежденный сегмент конечности (для выявления разрыва межберцового синдесмоза, подвывиха акромиального конца ключицы, перелома ладьевидной кости и т.п.);
5) неправильно толкуют рентгенологические данные (при эпифизеолизе, разворачивании на 90° треугольного отломка медиальной лодыжки), недооценивают степень и характер смещения отломков;
6) не прибегают к рентгенологическому контролю после репозиции отломков и в процессе лечения (на 7-10 день после замены гипсовой повязки).
При закрытых переломах костей бывают повреждения магистральных сосудов (плечевой, подколенной, лучевой, локтевой артерий) и нервов (лучевого, малоголенного), иногда своевременно не диагностируются по невнимательности врача, особенно у тяжелых больных.
Диагностические ошибки ведут к неправильной лечебной тактике.
Организационные ошибки
1) поручение лечить больных с переломами костей врачу без специальной подготовки;
2) отсутствие рентгенапарата или возможности проведения рентгенологического обследования в регламентированное время работы лечебного учреждения по оказанию помощи травмированным больным и их лечению;
Источник
Неправильное лечение переломов конечностей. Пример ошибок лечения травм конечностейВторая группа ошибок связана с неправильным выбором методов лечения переломов костей конечностей. Приведем один из поучительных примеров. Продолжено прерванное лечение: вновь наложено скелетное вытяжение на бедро, повторно проведена репозиция фрагментов правой голени и на нее наложена гипсовая повязка Репозиция фрагментов бедренной кости не удавалась несколько недель, затем было достигнуто сколько-нибудь удовлетворительное сопоставление, которое удерживали до 3,5 месяцев с момента травмы Несмотря на такой длительный срок иммобилизации, сращения фрагментов бедренной кости не произошло, и больному произведена операция металлоостеосинтеза бедренной кости Между концами фрагментов субпериостально уложены мелкие костные аутотрансплантаты, взятые из крыла подвздошной кости Во время операции обнаружена интерпозиция мягких тканей между фрагментами бедренной кости Перелом левой голени сросся без оперативного вмешательства, а по поводу несросшегося перелома правой голени спустя семь месяцев с момента травмы произведена операция остеосиитеза винтами.
В дальнейшем наступило сращение всех переломов и больного выписали из стационара на 297 день, установив своеобразный рекорд непрерывного пребывания в больнице. Еще несколько месяцев затрачено на реабилитацию — устранение контрактур, ликвидацию отеков голеностопных суставов, разработку движений в суставах, применение массажа и физиотерапевтических процедур, позволивших получить в конце концов вполне удовлетворительный функциональный результат. В описываемом случае ошибка состоит в консервативном лечении в течение столь длительного времени. Следовало оперировать больного значительно раньше, буквально через две недели после начала консервативного лечения, когда стала очевидной его безуспешность. Мы не случайно упомянули о развившемся у больного алкогольном делирии. За последние несколько лет нам довелось наблюдать более 10 больных с множественными травмами, у которых на четвертый—пятый день пребывания в стационаре развивался тяжелый алкогольный делирий. В состоянии возбуждения больные рвали систему постоянного скелетного вытяжения или разламывали гипсовые повязки и буквально размахивали в воздухе поврежденной конечностью. Их впоследствии прооперировали ввиду неэффективности консервативного лечения. Во время операции выявлена интерпозиция мягких тканей между концами фрагментов. Поэтому мы считаем показанием к оперативному лечению больных с диафизарными переломами трубчатых костей перенесенный алкогольный делирий, если во время него больные хотя бы кратковременно нарушали систему вытяжения или гипсовую повязку. — Вернуться в оглавление раздела «Хирургия» Оглавление темы «Диагностика и лечение травм на дороге»: |
Источник
В реальной жизни мало встречаются людей, кто самостоятельно занимался бы лечением переломов. Гораздо чаще попадаются врачам пациенты, которые уверены, что у них нет перелома и, соответственно, до критического случая не обращаются в больницу.
Уже после, когда травмированная конечность или участок тела продолжает болеть или существенно нарушается его функция, люди посещают врача и все же получают качественное лечение и рекомендации, хоть и с запозданием.
При переломах чаще всего люди допускают ошибки в первые минуты и часы, после возникновения травмы.
Некоторые из ошибок настолько печальны, что могут послужить поводом для развития серьезнейших осложнений.
В этой статье будет изложено о том, на что нужно обратить внимание при подозрении на прелом, чего при переломах делать ненужно, чтобы дальнейшая терапия травмы проходила более мягко и прогнозируемо.
О первой помощи при переломах написано много, эта информация «вливается» в наши умы ещё со школьной скамьи, поэтому можно наедятся, что информацию о первой помощи при переломах Вы найдете самостоятельно.
1. Недопустимо самостоятельно вправлять или совмещать костные отломки, а также доставать костные осколки при открытом переломе из раны. Мало того, что своими действиями Вы вызовите серьезнейший болевой шок у пострадавшего, так ещё есть все шансы повредить острыми костными поверхностями сосуды, мышцы или нервы, что только усложнит ситуацию. Например, повредив нерв, медикам придется приложить немало усилий, чтобы травмированная конечность восстановилась функционально. Да и то, в такой ситуации гарантий никто не даст.
2. Если человек получил травму и подозревает, что у него перелом, необходимо как можно быстрее обратиться в травмпункт, чтобы сделать рентген. К сожалению, многие этого не делают, аргументируя это тем, что боль скоро пройдет, а припухлость – всего лишь реакция на травму, что достаточно приложить что-то холодное и через пару дней состояние улучшится. Если это ушиб и растяжение, возможно Ваше состояние и улучшится, а вот если трещина или перелом, то будет только хуже. Мало того, что поврежденная кость в будущем может неправильно срастись (например, при трещинах) и произойдет нарушение двигательной функции, так ещё возможна травма костными осколками. Более того, известно, что любая трещина при нагрузке расщепляется, ломается. Так же и с костью. Риск очевиден. Поэтому, при подозрении на перелом или трещину – визит к врачу обязателен.
3. Если случился перелом, передвигаться (или переносить пострадавшего) нужно только после тщательной фиксации и обездвижения травмированной конечности. Многие думают, что, к примеру, при переломе пальца можно до травмпункта добежать и без предварительной фиксации. Да конечно можно, в этой жизни все можно. Вот только если случайно заденете травмированную конечность, вполне реально упасть в обморок от боли, да и ткани (кожа, мышцы, сосуды и т.д.) порвать. Все правила придуманы именно на печальном опыте, знайте это.
4. Не нужно при открытом переломе «лить» на рану йод и зеленку. Адекватной пользы от этих действий мало, а вот сжечь ткани и «замаскировать» картинку для врача – лучше средств и не придумать. Просто накройте раневую поверхность чистым материалом, обработайте кожу вокруг раны. Остальное – работа медиков.
5. Если Вам наложили гипс или провели терапию новыми материалами, от которых частичное движение конечности сохранено, а на следующий день Вы ощущаете дискомфорт – срочно к врачу. Некоторые пациенты стесняются идти к врачу со своими проблемами, в результате их период выздоровления увеличивается в разы. Тем более, при наложении гипса возможны недочеты, которые приводят к таким последствиям, как повторное смещение костных отломков, образование пролежней и т.д. А если ещё и конечность начала отекать, тут вообще нужно как можно быстрее посетить врача, так как «на лицо» осложнения.
6. Самостоятельно обезболивать перелом нежелательно, так как это затруднит диагностику и может привести к повторному травматизму и неадекватной оценке полученной травмы. Лучшее обезболивание при переломе – это исключение движения пораженного участка. Естественно, в некоторых случаях и ситуациях просто необходимо провести обезболивание, но о таких случаях будет отдельный разговор.
7. Если при переломе у человека остановилось дыхание или произошла остановка работы сердца – забудьте про перелом и постарайтесь применить на практике приемы сердечно-легочной реанимации. При потере сознания – попробуйте привести человека в чувство.
8. Очень много ошибок совершают оказывающие помощь, когда произошел открытый перелом и наблюдается кровотечение. Естественно, кровь нужно остановить, но сделать это правильно. Поэтому, при артериальном кровотечении регулярно ослабляйте повязку, чтобы кровь все же поступала в травмированный участок, иначе ткани погибнут. Как правило, жгут следует снимать, или ослаблять через каждые 50-70 минут (можно сократить этот интервал до 20-30 минут) на 3-10 минут, чтобы восстановить кровообращение в пораженном участке.
9. При иммобилизации конечности, на конечность (под шину) необходимо положить что-то мягкое, а уже после накладывать шину. В противном случае можно легко разодрать кожу на конечности, да и пролежни не заставят себя ждать.
10. Фиксировать шину нужно тщательно, чтобы конечность не двигалась, но не туго, дабы не пережать артерии и вены. О последствиях, думаю, догадываетесь.
11. Ну и последнее, ни в коем случае не стоит давать пострадавшему алкогольные напитки. Некоторые думают, что алкоголь несколько снизит боль и т.д. Но, и боль останется, да и поведение человека может так измениться, что он причинит себе ещё больше травм. Тут можно много говорить, просто запомните – никакого алкоголя!!!
Пожалуй, 11 пунктов достаточно, чтобы обезопасить пострадавшего от ненужных действий и лишней суеты. Естественно, переломы бывают разной локализации и степени сложности. При каждом виде перелома есть свои нюансы оказания помощи и возможные ошибки, но соблюдая эти правила, Вы, по крайней мере, не сделаете человеку хуже.
Ведь главное, как можно быстрее доставить человека в больницу.
Также не забывайте, что на лечения могут уйти месяцы. Человек с переломом ноги, надолго может быть прикован к кровати. Видели в кино больных с шиной Беллера. Также и при повреждении позвоночника, приходится носить петлю Глиссона почти полгода.
В общем никогда не занимайтесь самолечением! Просто помните об особенностях оказания первой помощи и отбросьте в сторону самодеятельность, народные средства, излишнюю суетливость.
Удачи Вам.
Источник
Теоретически все началось с R. Danis, ученика A. Lambotte, которому принадлежит термин «остеосинтез». R. Danis разработал теорию биомеханически стабильного остеосинтеза и сформулировал принципы анатомической реституции кости и ранней мобилизации пациента («Theorie et practique de l’osteosynthese», 1949).
В 1958 году сформулировали четыре принципа лечения переломов, которые должны соблюдаться не только при использовании метода внутренней фиксации, но и при переломах вообще. Принципы заключаются в следующем:
- анатомическое вправление фрагментов перелома, особенно при внутрисуставных переломах;
- стабильная фиксация, предназначенная для восполнения местных биомеханических нарушений;
- предотвращение кровопотери из фрагментов кости и из мягких тканей путем атравматичной оперативной техники;
- активная ранняя безболезненная мобилизация мышц и суставов, прилежащих к перелому, и предотвращение развития «переломной болезни».
Необходимо помнить, что лечение шока и повреждений, которые угрожают жизни пациента, имеют приоритет перед любой операцией на кости. Переломы черепа, позвоночника, политравма требуют незамедлительного вмешательства. Переломы проблемных зон, такие как суставы, осложненные диафизарные переломы, требуют лечения не позднее 4-5 дней после травмы. Менее проблемные переломы: закрытые, простые диафизарные, переломы по принципу зеленой ветки, переломы лопаток – позволяют отложить оперативное вмешательство на срок до 14 дней.
Почему применение гипсовых повязок ошибочно?
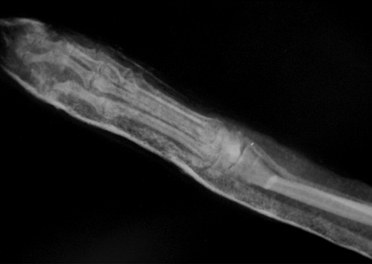
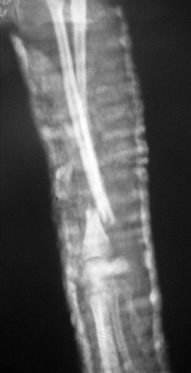 Рис. 1. Перелом эпифиза лучевой и
Рис. 1. Перелом эпифиза лучевой и
Рис. 2. Вторичное смещение костных отломков локтевой кости.
- низкая устойчивость соединения отломков (после наложения гипсовой повязки сохраняется подвижность фрагментов до 2 град. при допустимых 0,5);
- невозможно создать компрессию (рис. 1);
- повреждение мягких тканей (пролежни, нарушение трофики);
- нарушение кровообращения в результате резкого ограничения функции поврежденной конечности;
- контрактура суставов;
- ограничение функции поврежденной конечности;
- вторичное смещение костных отломков (Рис. 2);
- отсутствие точной полной репозиции;
- несоответствие принципам функционального лечения переломов;
- атрофия мягких тканей;
- является фактором дополнительного беспокойства для животного;
- несращения, псевдоартроз.
Применение гипсовых повязок при лечении переломов противоречит принципам стабильно-функционального остеосинтеза, т.к. не обеспечивает комплекса оптимальных условий заживления перелома: нет сопоставления отломков, отсутствует высокая жесткость фиксации отломков, нарушено кровоснабжение и не сохранены функции поврежденной конечности.
Основные осложнения, с которыми приходится сталкиваться ветеринарному врачу при лечении переломов, это:
- замедленное (неполное) сращение и несрастание (Рис.3,4);
- остеомиелит;
- порочное срастание костной ткани;
- патологические процессы при переломе;
- саркома в месте перелома;
- жировая эмболия.
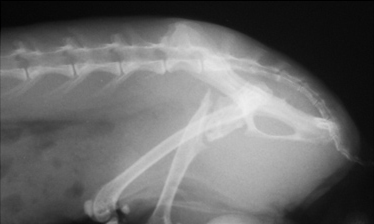
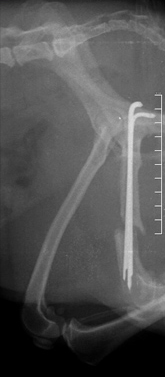 Рис. 3. Рис. 4.
Рис. 3. Рис. 4.
При замедленном (неполном) сращении и несрастании необходимо понимать факторы, оказывающие влияние на время, отведенное для заживления перелома. К таким факторам относят:
- возраст (плохая минерализация, чрезмерная ломкость, плохая способность к регенерации у старых животных, «мягкие» кости у молодых);
- метод лечения (неадекватная стабилизация перелома, нарушение принципа стабильного и функционального остеосинтеза);
- тип перелома (чрезмерный дефект участка перелома: нежизнеспособный фрагмент кости, потерянный имплантат);
- поражение кости (когда имеет место инфекционный процесс); сопутствующие патологии (системные или местные болезни, идиопатические факторы).
Заключение о том, что перелом срастается медленно или не срастается вовсе, может быть сделано на основании рентгенологического исследования. Здесь можно выделить следующие особенности:
- при замедленном срастании: сохраняющаяся линия перелома при наличии признаков протекания процессов заживления; открытая мозговая полость; неровные поверхности линии перелома; отсутствие склероза.
- при несрастании: промежуток между концами сломанной кости; закрытая мозговая полость; склероз; гипертрофия или атрофия концов кости.
Несрастание перелома классифицируется по системе Вебера-Сича, описанной в 1976 г. Согласно этой классификации несрастание переломов делят на две группы: биологически активные (жизнеспособные) и биологически неактивные (нежизнеспособные). Эти две группы подразделяют на более специализированные по причине их возникновения и рентгенологическому проявлению:
Биологически активные несрастания
- Гипертрофическое несрастание (мозоль в виде «конечности слона»). Происходит мощное формирование мозоли, но ей не удается соединить концы кости обычно из-за ротационной неустойчивости (Рис. 5, 6).
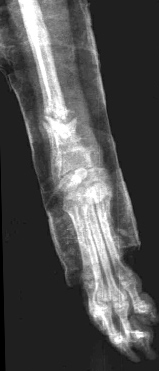
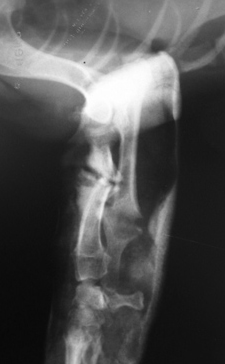
Рис. 5, 6. Гипертрофическое несрастание перелома.
- Гипертрофическое несрастание в легкой степени. Происходит некоторое формирование мозоли, но также без перекрытия щели. Причина чаще заключается в ротационной или/и угловой неустойчивости (Рис. 7).
- Олиготропное несрастание. Отсутствует или происходит очень ограниченное формирование мозоли. Обычно причиной является авульсионное повреждение, которое лечат консервативным путем. Такой тип несрастания может произойти, если присутствует сопутствующая системная болезнь, например гиперадренокортицизм, гиперпаратиреоз (Рис. 8).
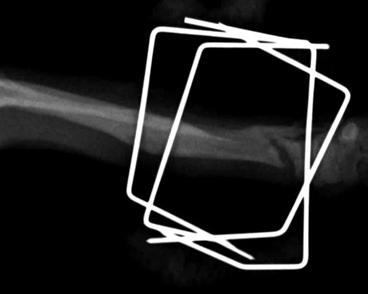
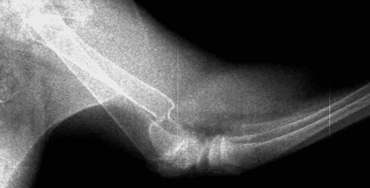 Рис. 7. Гипертрофическое несрастание в легкой степени.
Рис. 7. Гипертрофическое несрастание в легкой степени.
Рис. 8. Олиготропное несрастание.
Биологически неактивные несрастания
- Дистрофическое несрастание.
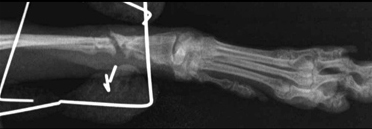 Рис. 9. Дистрофическое несрастание.
Рис. 9. Дистрофическое несрастание.
Промежуточный фрагмент объединяется только с одним из двух главных фрагментов, и это ослабляет часть кости, которая не участвует в процессе заживления и приводит к формированию преграды (Рис. 9).
- Некротическое несрастание. Обычно при оскольчатых переломах, при которых исходная травма вместе с хирургическим вмешательством приводит к формированию бессосудистых, некротических частей в зоне перелома (Рис. 10).
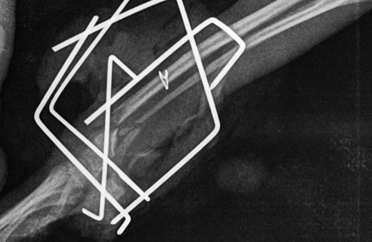
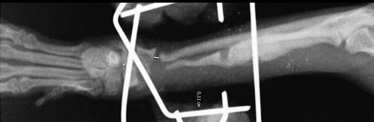 Рис. 10. Некротическое несрастание.
Рис. 10. Некротическое несрастание.
Рис. 11. Дефектное несрастание.
- Дефектное несрастание. Оно возникает в тех случаях, когда происходит значительная потеря вещества кости (Рис. 11).
- Атрофическое несрастание.
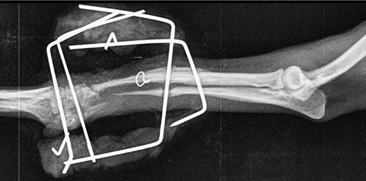 Рис. 12. Атрофическое несрастание.
Рис. 12. Атрофическое несрастание.
Данный тип несрастания свойственен собакам карликовых пород при простых переломах лучевой и локтевой костей (Рис. 12).
Лечение несрастания
При лечении замедленного срастания основной дилеммой для ветеринарного врача является выбор между необходимостью вмешаться в процесс заживления или просто подождать. Чаще всего причиной замедленного срастания является неустойчивость.
Причинами несрастания являются неустойчивость, препятствия для заживления, местная ишемия и системная или местная болезни. Неустойчивость – самая распространенная причина несрастания. Она появляется из-за несоответствующего выбора метода фиксации (Рис. 13); неадекватного применения метода фиксации (Рис. 14); инфекции.
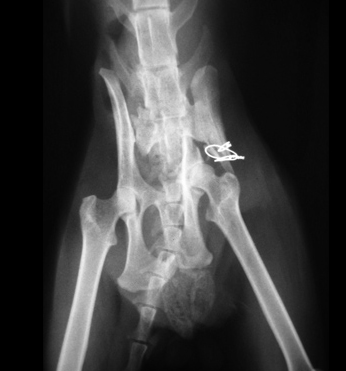
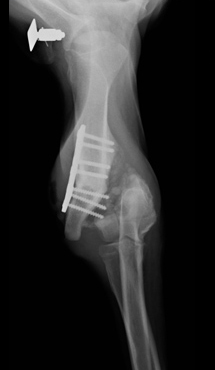 Рис. 13. Несоответствующий выбор.
Рис. 13. Несоответствующий выбор.
Рис. 14. Неадекватное применение метода фиксации.
Для лечения несрастания необходимо устранить неадекватную систему фиксации, для этого мозоль резецируют, стабилизируют перелом компрессионной пластиной или внешним костным фиксатором.
Преградами для заживления могут стать бедная васкуляризация фрагмента; большой дефект; некротический участок кости; свободный имплантат. В данной ситуации необходимо произвести резекцию некротического участка кости и заполнить дефект костным трансплантатом губчатого вещества. Затем добиться стабилизации участка перелома.
Местная ишемия возникает из-за повреждения мягких тканей; чрезмерной экспозиция; затрудненности за счет имплантатов. Необходимо избегать повреждения мягких тканей.
Системные (Рис. 16) и местные болезни (Рис. 15), приводящие к несрастанию: неоплазия, остеолиз, продуцирование костной ткани и минерализация мягкой ткани (Рис. 15); гиперпаратиреоз, гиперадренокортицизм (Рис. 16); болезни печени; почечный вторичный гиперпаратиреоидизм.
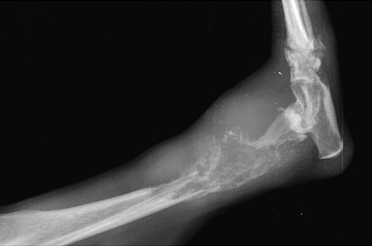
 Рис. 15. Рис. 16.
Рис. 15. Рис. 16.
Остеомиелит
Как показало исследование (Caywood et al., 1978), 58% случаев остеомиелита является следствием слабой хирургической техники открытой репозиции. Следует выделить три основных фактора, приводящих к его возникновению: инфицированная рана; благоприятная среда для размножения бактерий; плохая васкуляризация кости.
Плохое кровоснабжение кости приводит к образованию секвестра. Такой секвестр может быть очагом инфекции. Инфекция, в свою очередь, приводит к ослаблению имплантата, нестабильности, и дальнейшему несрастанию. При возникновении остеомиелита необходимо провести оперативное лечение по удалению секвестров и имплантатов.
Существуют две формы клинического проявления:
- Острая – недомогание, отсутствие аппетита, гипертермия, на участке перелома типичные признаки воспаления (высокая температура, боль, припухлость и покраснение).
- Хроническая – системных признаков, как правило, нет, локально проявляется наличием свищей и хромотой.
Рентгенография. Характерные черты: припухлость мягких тканей (острая форма); лизис кости (Рис. 17); неравномерная периостальная реакция (Рис. 18); увеличенная плотность окружающих кость тканей (Рис. 18); формирование секвестров (хроническая форма) (Рис. 18).
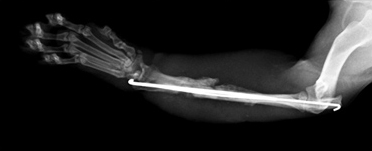 Рис. 17. Рис. 18.
Рис. 17. Рис. 18.
Лечение:
- стабилизация участка перелома; длительный курс антибиотикотерапии (4-6 недель);
- удаление имплантатов и дополнительно недельный курс антибиотикотерапии.
Порочное срастание костной ткани
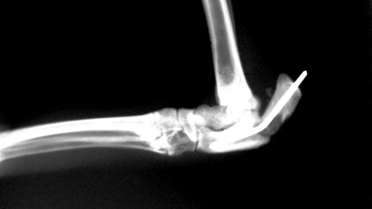
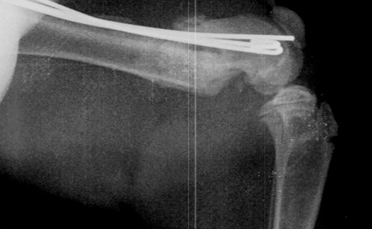 Рис. 19. Порочное срастание костной ткани.
Рис. 19. Порочное срастание костной ткани.
Рис. 20. Анатомически неправильное срастание и укорочение кости.
Анатомически неправильное срастание может привести к угловой или вращательной деформации и укорочению кости (Рис. 20). Выделяются два вида порочного срастания:
- функциональное (функция конечности не нарушается) срастание, не требующее лечения;
- нефункциональное (функция конечности нарушается) срастание, требующее лечения, которое зачастую не дает должных результатов, а подчас может даже ухудшить состояние.
К патологическим процессам при переломе относят гипотрофию мышц, спайки; тугоподвижность суставов; остеопороз. Эти изменения являются результатом прекращения функционирования или иммобилизации конечности.
При гипотрофии и тугоподвижности основным лечением является физиотерапия. В тех случаях, когда образуются изолированные контрактуры, можно прибегнуть к тенотомии в сочетании с физиотерапией и артродезом.
Саркома в месте перелома
Это состояние регистрируют у собак, но оно встречается и у кошек. Обычно клинические признаки развиваются не раньше чем через 5 лет после первичного лечения перелома, чаще у собак в возрасте от 1 до 3 лет. Как правило, поражаются собаки крупных пород, реже – мелких. При поражении саркомой развивается хромота, образование увеличивается. На рентгенографии видны характерные изменения (Рис. 15).
Лечение в основном носит симптоматический характер. В некоторых случаях оно будет заключаться в ампутации конечности, в сочетании с химиотерапией или без нее.
Жировая эмболия
Довольно редкая проблема. Жировая эмболия возникает при переломе трубчатых костей и попадании костного мозга в сосуды. Так как клинические признаки жировой эмболии – это внезапная смерть, в связи с этим не существует никакого лечения.
Список литературы:
- Ниманд Ханс Г., Болезни собак. Практическое руководство для ветеринарных врачей (организация ветеринарной клиники, обследование, диагностика заболеваний, лечение) – М.: «Аквариум ЛТД», 2001.
- Денни Хемиш Р., Баттервоф Стивен Дж., Ортопедия собак и кошек / Пер. с англ. М. Дорош и Л. Евелева. – М.: ООО «Аквариум – Принт», 2007.
- Шебиц Х., Брасс В. Оперативная хирургия собак и кошек / Перев. с нем. В. Пулинец, М. Степкин. – М.: ООО «Аквариум – Принт», 2005.
- Jesse B. Jupiter, M.D., Howard Lipton, M.D. Лечение внутрисуставных переломов дистальной части лучевой кости. М., журнал «Margo Anterior», №1, 2002.
- Магда И. И., Иткин Б. З., Воронин И. И. Оперативная хирургия с основами топографической анатомии домашних животных. 3-е изд., М., 1979.
- Ягников С. А. Внеочаговый остеосинтез (пособие к лекционному курсу). – М., 2003.
- Марюшена Т. О., Луцай В. И., Уша Б. В. Вторичный гиперпаратиреоз при хронической почечной недостаточности у собак. М., «Российский ветеринарный журнал», №3, 2011.
Источник

