Ортопантомограмма при переломах
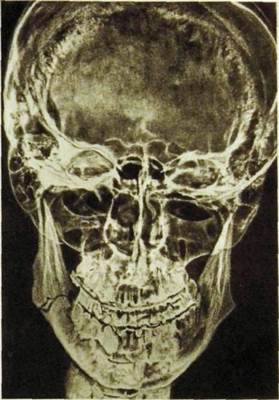
При травматических повреждениях челюстно-лицевой области обязательно проводят рентгенологическое исследование. В тех случаях, когда клинический диагноз перелома не вызывает сомнений, рентгенограмму выполняют не только с целью документации, но также для получения дополнительной ценной информации о характере и локализации перелома, числе, положении и смещении отломков и осколков, состоянии корней зубов и лунок. На повторных рентгенограммах, произведенных после репозиции, оценивают правильность сопоставления отломков и динамику течения перелома (снимки нижней челюсти выполняют через 2 нед и 2—3 мес, средней зоны лица — через 3—4 нед после репозиции).
На долю переломов челюстей приходится около 2 % всех переломов костей скелета, причем преобладают переломы нижней челюсти, которые нередко сочетаются с повреждениями других костей лицевого черепа.
Рентгенологические признаки перелома. Взависимости от механизма воздействия различают прямые (возникающие в месте приложения силы) и непрямые, или отраженные (возникающие на отдалении от места воздействия), переломы.
Перелом может быть одиночным (рис. III.339) и множественным (перелом кости в нескольких местах; рис. III.340).
С учетом хода плоскости перелома по отношению к длиннику кости выделяют поперечные, продольные и косые переломы.
В зависимости от взаимоотношения линии перелома с височно-нижне-челюстным суставом возможны вне- и внутрисуставные переломы. В связи с вариабельностью уровня прикрепления капсулы некоторые переломы шейки мыщелкового отростка являются внутрисуставными. Хуже всех выявляются переломы мыщелкового отростка.
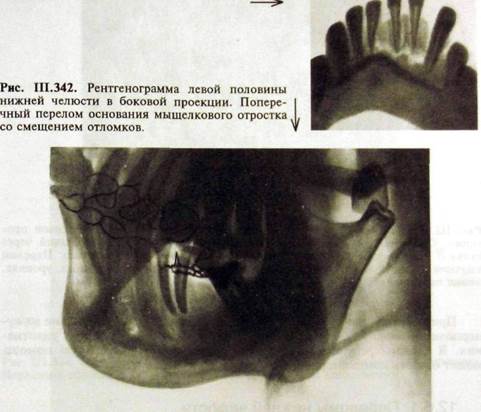
Основными рентгенологическими признаками перелома являются нарушения целости кости и смещение отломков, свидетельствующее о полном переломе кости (рис. Ш.341, II 1.342).
При поднадкостничных неполных переломах (трещины) смещения отломков не происходит. Смещение обусловлено действующей силой и сокращением прикрепляющихся к отломкам мышц. Переломы с повреждением кожных покровов, разрывом слизистых оболочек, проходящие через кортикальную пластинку лунок, верхнечелюстную пазуху и полость носа относят к открытым. Воспалительные изменения пародонта и периапи-кальных тканей зубов, расположенных на линии перелома, могут быть причиной возникновения травматического остеомиелита.
Смещение отломков, обнаруженное на рентгенограмме,— патогномо-ничный признак перелома, исключающий необходимость отличительного распознавания (см. рис. Ш.341, 111.342). Для выявления смещения отломков необходимо выполнить рентгенограммы по крайней мере в двух взаимно перпендикулярных проекциях.
При клинической картине, подозрительной на наличие перелома, если на рентгенограммах перелом не диагностируется, через 2—-3 дня выполня-
Ш’
Рже. Ш.339. Ортопантомограмма. Косой открытый перелом в области переднего отдела нижней челюсти справа без смещения отломков проходит через лунки 1|1. Уменьшение высоты межзубных перегородок на VS длины корней (I степень).
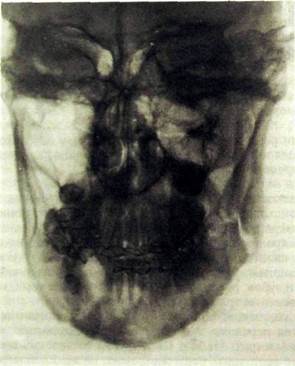
Рис. III.340. Рентгенограмма лицевого черепа в лобно-носовой проекции. Двойной открытый перелом нижней челюсти в области угла слева и соответственно клыку справа. Межчелюстная бимаксилдярная фиксация.
Рис. III.341.Рентгенограмма переднего отдела
нижней челюсти вприкус. Открытый перелом
альвеолярной части в области 2|12 со смещением
отломка. _
ют повторные снимки. Вследствие остеопороза и резорбции костных бало-чек на концах отломков линия перелома становится более широкой и лучше определяется на рентгенограмме.
Вследствие нарушения целости костных балок линия перелома определяется в виде полосы просветления с нечеткими контурами. Наиболее отчетливо линия перелома видна при нарушении целости кортикальных отделов кости (кортикальных пластинок челюсти или лунки).
Изображение линии перелома на снимке меняется в зависимости от проекционных условий исследования. В случае прохождения центрального луча параллельно плоскости перелома на снимке видна полоса или линия разрежения костной ткани. При переломе язычной и щечной кортикальных пластинок нижней челюсти на разных уровнях на снимке видны как бы две линии перелома, образующие овал и симулирующие оскольчатый перелом (рис. III.343). Выполнение панорамных томограмм в этих случаях разрешает диагностические трудности.
Рис. Ш.343. Рентгенограмма левой половины нижней челюсти в боковой проекции. Открытый перелом в области угла нижней челюсти, проходящий через лунку [Т. Периостальные наслоения в виде шипа по нижнему краю. Перелом язычной и щечной кортикальных пластинок произошел на разных уровнях, линия перелома имеет форму овала, симулируя оскол ьчатый перелом.
При продольном смещении с захождением отломков вследствие их суперпозиции зона перелома выглядит как полосовидный участок уплотнения. В сложных случаях диагностики переломов существенную помощь может оказать компьютерная томография (рис. II 1.344).
12.6.1. Переломы нижней челюсти
Анатомические особенности строения нижней челюсти предопределяют излюбленную локализацию переломов: на уровне клыка, по средней линии (соответственно межчелюстному шву), в области угла и шейки мыщелкового отростка (см. рис. Ш.340).
Среди факторов, влияющих на смещение отломков (направление действующей силы, масса самого отломка), наибольшее значение имеет тяга мышц, прикрепляющихся к отломку.
Смещение с захождением отломков происходит при поперечных и косых переломах в области ветви челюсти, двойных переломах тела челюсти, переломах шейки мыщелкового отростка. В 40 % случаев наблюдаются двойные, в 4,5—6 % — тройные переломы.
При травматических повреждениях нижней челюсти рекомендуется следующий подход к рентгенологическому исследованию: 1) всем больным выполняют прямую обзорную лобно-носовую рентгенограмму, дающую возможность выявить множественные переломы других костей (скуловых дуг, покровных костей черепа), некоторые из которых клинически выраже-

Рис. III.344. Электрорентгенограмма лицевого черепа в лобно-носовой проекции. Перелом в области угла нижней челюсти справа. Зубы шинированы.
ны нечетко и иногда являются случайной рентгенологической находкой. Вследствие проекционных искажений величина диастоза на этих снимках больше, чем в действительности; 2) для того чтобы получить представление о состоянии альвеолярной части, кортикальных пластинок лунок и зубов в области перелома производят внутриротовые контактные рентгенограммы. При невозможности этого выполняют внеротовые рентгенограммы в косых контактных проекциях. В каждом конкретном случае выбор методики определяется локализацией перелома; 3) для исследования передних отделов челюсти производят прямую панорамную рентгенографию; 4) при переломах тела, угла и ветви челюсти выполняют ортопантом о граммы или боковые рентгенограммы (см. рис. III.339, III.342; рис. III.345, III.346); 5) при переломах мыщелкового отростка производят ортопантомограммы, боковые рентгенограммы тела и ветви нижней челюсти (см. рис. III.342). При переломах головки и высоко расположенных переломах шейки необходимы томограммы или зонограммы височно-нижнечелюстного сустава в боковой проекции с открытым ртом.
В раннем детском возрасте преобладают поднадкостничные переломы по типу зеленой ветки, смешение отломков наблюдается редко. У детей в
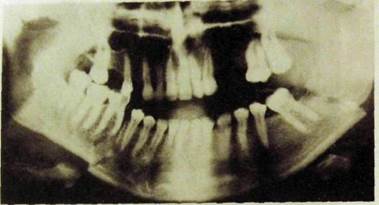
Рис.Ш.345. Ортопантомограмма. Двусторонний перелом тела нижней челюсти — линия перелома справа проходит между 61 и «51, слева — в области угла. Отломок смещен вертикально. Открытый прикус — отсутствуют контакты между передними зубами.
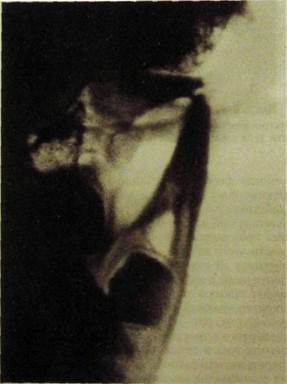
Рис. III.346.Фрагмент рентгенограммы нижней челюсти в левой лобно-носовой проекции. Перелом основания мышелкового отростка с угловым смещением отломков.
возрасте 3—9 лет наиболее слабым местом при травме является шейка мы-щелкового отростка. На долю переломов шейки (травма только шейки или в сочетании с повреждениями других отделов) приходится 30 % всех переломов нижней челюсти.
12.6.2. Переломы верхней челюсти
Переломы верхней челюсти часто сочетаются с повреждением других костей лицевого черепа и иногда основания черепа. С учетом «линий слабости» Лефор выделил три типа переломов, которые в чистом виде наблюдаются крайне редко. Верхний перелом (тип Лефор III) — линия перелома проходит через носовые и слезные кости, дно глазницы по направлению к крыловидному отростку основной кости, происходит отлом скуловой кости с верхней челюстью и носовыми костями от основания черепа. Средний перелом (тип Лефор II) — плоскость перелома идет через носовые, слезные кости, дно глазницы, челюстно-скуловой шов, наблюдается отлом верхней челюсти от основания черепа и скуловой кости. При нижнем переломе (тип Лефор I) плоскость перелома проходит через альвеолярные отростки (отлом альвеолярного отростка), верхнечелюстные бугры и нижние отделы крыловидных отростков основной кости (рис. III.347). При этих переломах происходят смещение альвеолярного отростка с зубами и нарушение прикуса. Косвенным рентгенологическим признаком перелома является снижение пневматизации верхнечелюстной пазухи в связи с кровоизлияниями и нарушением целости одной из ее стенок. Переломы средней зоны лица
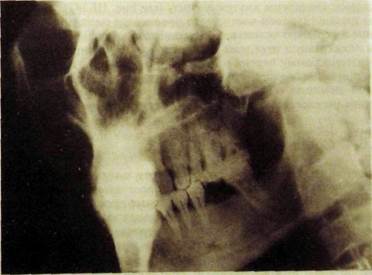
Рис. Ш.347. Рентгенограмма области моляров и премоляров во второй контактной проекции. Перелом альвеолярного отростка — линия перелома проходит над верхушками корней 14567 к бугру верхней челюсти. Перелом скуловой дуги.
могут вызвать травматический гайморит. Кровоизлияния и отечность мягких тканей шеки на обзорной рентгенограмме симулируют картину затемнения верхнечелюстной пазухи. В дифференциальной диагностике помогают ортопантомография, томография и зонография, предпочтительно в вертикальном положении больного. При нарушении целости тела челюсти и попадании воздуха в мягкие ткани возникает эмфизема с типичной рентгенологической картиной.
Ввиду сравнительно быстрой соединительнотканной фиксации отломков даже при смещении их возникают выраженные деформации и функциональные нарушения, для устранения которых требуются сложные реконструктивные операции. Этим обусловлена необходимость распознавания травматических повреждений в возможно более короткие сроки для проведения репозиции отломков.
При травматических повреждениях верхней челюсти выполняют следующие снимки: 1) подбородочно-носовую рентгенограмму; 2) полуаксиальную или аксиальную рентгенограмму; 3) боковую обзорную рентгенограмму черепа; 4) ортопантомограмму; 5) для исследования фронтальных отделов челюсти — прямую панорамную рентгенограмму; 6) для оценки состояния альвеолярного отростка и зубов в зоне перелома — внутриротовые контактные рентгенограммы, рентгенограммы твердого неба вприкус, вне-ротовые контактные рентгенограммы в косой проекции.
12.6.3. Перелом скуловой кости
Наиболее часто встречаются переломы височного отростка скуловой кости, который отделяется и от височной кости, и от тела скуловой, при этом отломок смещается кнутри и книзу (см. рис. II 1.347).
При травме скуловой кости часто происходит смещение ее тела кнутри, внедрение в верхнюю челюсть, кровоизлияние в верхнечелюстную пазуху.
Для локализации перелома и определения смещения отломков выполняют рентгенограмму черепа в аксиальной проекции. Достаточно информативна прицельная тангенциальная рентгенография этой области: кассету с пленкой помещают ниже угла челюсти, центральный луч направляют сверху вниз по касательной к скуловой дуге перпендикулярно пленке.
12.6.4. Сращение переломов
Сращение перелома происходит в результате метаплазии сгустков крови в околочелюстных мягких тканях (паростальная мозоль), за счет реакции эндоста, выстилающего костномозговые пространства (эндостальная мозоль) и реакции надкостницы (периостальная мозоль).
Ориентировочно через 35 дней после травмы остеоидная ткань обыз-вествляется и превращается в костную. На рентгенограмме оссифициро-ванные периостальные наслоения чаще всего определяются в виде линейной тени по краю нижней челюсти. Хотя восстановление структуры костной ткани в зоне линии перелома заканчивается через 3—4 мес, линия перелома на снимках видна на протяжении 5—8 мес. Ориентация костных трабекуп в плоскости перелома отличается от преимущественно горизон-
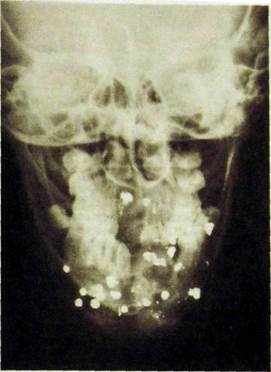
Рис. Ш.348. Рентгенограмма лицевого черепа в лобно-носовой проекции. Огнестрельное ранение. Множество инородных металлических тел (дробь) и осколков преимущественно в переднем отделе нижней челюсти.
тального направления основных костных трабекул в рядом расположенном губчатом костном веществе.
Рассасывание мелких осколков продолжается 2—3 мес. Сращение перелома в области головки и шейки мыщелкового отростка происходит быстрее (уже через 3—4 мес линия перелома не определяется; рис. Ш.348).
12.6.5. Осложнения сращения переломов
Одно из часто возникающих осложнений переломов челюстей — травматический остеомиелит. К осложнениям относится также формирование по линии перелома ложного сустава (псевдоартроза) со стойким нарушением непрерывности кости, вследствие чего возможно возникновение несвойственной этому отделу подвижности (рис. Ш.349). Образование ложного сустава может быть обусловлено неправильным сопоставлением и фиксацией отломков, интерпозицией между ними мягких тканей, тяжестью травмы (потеря значительной части кости, размозжение мягких тканей), нарушением кровоснабжения отломков кости.
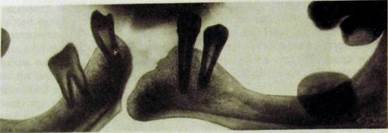
Рис Ш.349. Панорамная рентгенограмма нижней челюсти. Ложный сустав.
Обнаружение патологической подвижности кости при клиническом исследовании дает возможность поставить диагноз ложного сустава. Одна-ко патологическая подвижность может отсутствовать в связи с фиксацией отломков фиброзной тканью. В этих случаях наиболее информативно рентгенологическое исследование в двух взаимно перпендикулярных проекциях, иногда в сочетании с томографией.
На рентгенограмме ложного сустава отсутствует соединяющая отломки тень костной мозоли, концы отломков закруглены и сглажены, иногда покрыты замыкательной кортикальной пластинкой (см. рис. Ш.349). Пространство между отломками, заполненное соединительной тканью, называют суставной щелью. В зависимости от выраженности процессов костеоб-разования и формы отломков различают атрофические и гипертрофические ложные суставы.
12.6.6. Вывих нижней челюсти

В связи с топографоанатомическими особенностями строения височно-нижнечелюст-ного сустава чаще всего возникают передние вывихи. Причиной вывиха является травма или чрезмерно широкое открывание рта, в частности при выполнении врачебных манипуляций. Различают вывихи полные и неполные (подвывих), односторонние и двусторонние.
Цель рентгенологического исследования — определить, не сочетается ли вывих с переломом мыщелкового отростка. Для диагностики вывиха выполняют рентгенограммы по Парма или томограммы. На томограмме в боковой проекции выявляется суставная впадина, го-
Рис. III.350. Рентгенограмма левого височно-нижнечелюстного сустава по Парма. Передний вывих — головка мыщелкового отростка в подвисочной ямке.
ловка мыщелкового отростка при вывихе располагается кпереди от суставного бугорка в подвисочной ямке (рис. Ш.350).
Вывихи в других направлениях (кзади, кнаружи и кнутри) встречаются редко и, как правило, сопровождаются переломами мы шелкового отростка и височной кости.
12.6.7. Вывихи и переломы зубов
Вывихи и переломы зубов происходят при острой травме и удалении зуба или корня (рис. Ш.351, Ш.352). Хроническая травма зубов имеет место при аномалиях прикуса и после неправильно проведенных ортопедических вмешательств.
При вывихе происходят разрыв тканей пародонта и изменение положения зуба в лунке (частичный или полный вывих). В случае смешения зуба из лунки на рентгенограмме отмечаются расширение периодонтальной щели у верхушки и деформация щели. Вывихи зубов чаще всего происходят в переднем отделе верхней челюсти. При вколоченном вывихе с разрушением кортикальной пластинки лунки периодонтальная щель в периали-калъной области отсутствует. Вколоченные вывихи молочных зубов могут сопровождаться повреждением соответствующих зачатков постоянных зубов с нарушением их формирования и гибелью. При травме временного зуба без повреждения пульпы рассасывание корня происходит в обычные сроки.
Линия перелома может располагаться поперечно (см. рис. Ш.352) или косо в любой части корня и шейки, между шейкой и серединой корня;
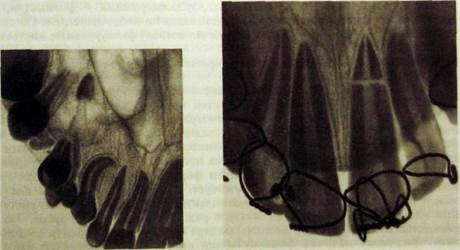
Рис. Ш.351. Внутриротовая Рис. Ш.352. Внутриротовая рентгенограм-
рентгенограмма вприкус. Обло- ма переднего отдела верхней челюсти
мок корня 6] в верхнечелюстной вприкус. Поперечный перелом корня Ц>
пазухе, перелом нижней стенки зубы шинированы,
пазухи. Изогнутый корень J|.
между серединой корня и верхушкой; встречаются также продольные переломы корня и коронки.
При переломах и вывихах зубов рентгенологическое исследование позволяет установить, нет ли перелома кортикальной пластинки и альвеолярного отростка.
Сращение перелома происходит редко. На рентгенограмме в этих случаях определяется муфтообразное утолщение зуба, изображение линии перелома исчезает в результате образования дентина.
При сохранении пульпы при анализе повторных снимков обращают внимание на наличие или отсутствие заместительного дентина в полости зуба и каналах, состояние отломков корней, периодонтальной щели и кортикальной пластинки лунки.
Погибшую при травме пульпу постоянного зуба удаляют и производят пломбирование каналов отломков, которые могут быть скреплены штифтом. При дефекте коронки используют вкладки на штифте, длину и глубину введения которого определяют с учетом размера корня. На повторных рентгенограммах оценивают состояние периодонтальной щели и кортикальной пластинки лунки.
Источник
Одна из целей моего блога — это повышение стоматологической грамотности населения. Пока вы, уважаемые друзья, не будете сами хотя бы поверхностно разбираться в собственном лечении, всегда будет казаться, что вас обманывают.
Поэтому начнем с диагностики, и постепенно, в рамках стоматологического ликбеза, мы рассмотрим наиболее интересные и актуальные вопросы современной стоматологической практики.
Мои коллеги могут даже не заглядывать в этот пост — ничего нового они в нем не найдут. Тем не менее, я очень надеюсь, что он будет полезен простым обывателям, которые желают хотя бы немного больше знать о стоматологии. В своем блоге я выкладываю много подобных снимков и, для того, чтобы они были Вам хоть чуть-чуть понятны, я решил «расшифровать» их для Вас.
Что такое ортопантомограмма и для чего она нужна?
Ортопантомограмма (или «ОПТГ», «панорамный снимок зубочелюстной системы») — одна из разновидностей диагностической рентгенографии. В стоматологии ОПТГ имеет ключевое значение — многие виды лечения нельзя начинать без проведения этого метода диагностики.
В техническом отношении проводится она следующим образом: источник луча (рентгеновская трубка) и его приемник (пленка или цифровой датчик» движутся вокруг исследуемого объекта в противоположных направлениях. В результате, в фокусе оказывается очень ограниченная часть объекта изучения, все остальное оказывается размытым.
В зависимости от настроек, можно получить четким только конкретный, интересующий нас слой, а все остальное на снимке будет размыто.
Делаются панорамные снимки с помощью ортопантомографов. Ортопантомографы бывают разные — пленочные и цифровые. Пленочные ОПТГ — почти история, в то время как «цифра» занимает все больше и больше места в современной стоматологии.
Выглядит современный ортопантомограф примерно вот так:
На данной фотографии — дентальный томограф фирмы Planmeca с цефалостатом. Последний нужен для телерентгенографии — исследования, которое широко применяется в ортодонтии и челюстно-лицевой хирургии.
Существует распространенное мнение о вреде данного вида исследования. На самом деле, объем излучения даже пленочного ортопантомографа таков, что можно делать панорамные снимки каждый день в течение месяца без ощутимого вреда для здоровья.
А излучение цифровых аппаратов в разы меньше, чем у пленочных и получаемая доза излучения намного меньше той, что Вы получаете, к примеру, при двухчасовом авиаперелете.
Когда нужна ортопантомограмма?В принципе, она нужна всегда.
При лечении зубов, протезировании, ортодонтическом лечении, в хирургии и имплантологии, даже в ринологии при исследовании придаточных пазух носа ценность панорамных снимков невозможно переоценить.
Однако ориентироваться только по ОПТГ в некоторых случаях нельзя — все же, мы переносим объемное изображение на плоскость, а поэтому возможны искажения. Но следует рассматривать ортопантомографию как первичное рентгенологическое обследование, по результатам которого выстраивается тактика как дальнейшей, более углубленной диагностики, так и лечения.
Ортопантомография взрослого человека.
Для примера, вот снимок:
Обратите внимание на форму зубного ряда. Получается, что человек на снимке как бы улыбается))) . Если же улыбки мы не видим (наоборот, «грустная форма») — значит снимок сделан неправильно и количество искажений в нем будет очень высоким. Такой снимок для хорошей диагностики не годится.
На ортопантомограмму смотрят не как в зеркало, а как на другого человека. То есть, левая сторона справа, а правая — слева. Иногда для удобства с левой стороны проставляют букву L (left) или с правой стороны букву R (right). Или же подписывают снимок так, что данные пациента можно прочитать только с одной стороны.
У взрослого человека в норме 32 зуба. Но Вы неоднократно видели в моем блоге, что мы обсужаем, к примеру, лечение 44 или удаление 48 зуба… Как так получается?
Дело в том, что каждый зуб помимо названия имеет номер. Согласно принятой во всем мире классификации ВОЗ, зубной ряд делится на четыре сегмента. Верхний правый сегмент — это десятки. Верхний левый — двадцатки, Нижний левый и нижний правый, соответственно — тридцатки и сороковки. Нумерация идет от центра зубного ряда. Получается, что правый верхний центральный резец — это 11 зуб, следующий за ним зуб (правый верхний боковой резец) — 12, нижний левый второй премоляр — 35, а нижний правый зуб мудрости — 48 зуб.
Хотя мой друг, Валера Колпаков, который сейчас живет и работает в США, рассказал, что у них принята другая классификация: зубки обозначают просто порядковым номером по часовой стрелке. У нас подобные обозначения — большая редкость. Европа все же…
На снимке желтыми цифрами обозначены номера зубов взрослого человека. Теперь Вы сможете удивить Вашего стоматолога, сказав ему, что у Вас болит не какой-то там нижний коренной, а конкретно — 36 зуб. Он все поймет и с таким уважением на Вас посмотрит…
Некоторые доктора называют зубки по номеру сегмента. Например, «четыре, два», нижний левый боковой резец. Такой счет усиленно навязывается в институтах и университетах, в основном, преподавателями предпенсионного возраста.
Такая классификация неправильна в корне. Почему? Потому что изначально данная система счета зубов задумывалась под машинную обработку, а машина работает с цифрой «сорок два» а не с цифрой «четыре два». Поэтому и называть зубки надо правильно.
Большинство стоматологических материалов изготавливаются рентгеноконтрастными. Делается это для того, чтобы можно было контролировать объем и расположение этого материала на рентгеновских снимках. Например, пломбировочные материалы для корневых каналов на снимке обозначены буквой А.
Когда ортопантомограмма зубочелюстной системы попадает к недалекому ЛОР-врачу, последний сразу замечает проникновение корней зубов в верхнечелюстную пазуху (буква B на снимке). Более того, в старых учебниках стоматологии об этом упоминается.
На самом деле, корни зубов ооочень редко проникают в верхнечелюстной синус. Чаще всего они огибают его по краям таким образом, что дно пазухи находится между корней зубов. Эту тему мы скоро рассмотрив в цикле «Ринология для стоматологов».
Ортопантомография дает хорошее представление о расположении зубов мудрости (на снимке буква С). Даже прицельные снимки не дают полной картины о строении и локализации восьмерок. Поэтому без проведения ОПТГ я крайне не рекомендую браться за удаление или лечение «мудрых» зубов.
Помимо зубов на ОПТГ видны и другие структуры, которые могут интересовать стоматолога.
Например, зеленым цветом выделен нижнечелюстной канал, который проходит в толще нижней челюсти и содержит в себе сосудисто-нервный пучок. Последний иннервирует зубки, соответствующую половину губы и подбородка. Выходит наружу этот пучок через ментальное отверстие (обозначено темно-зеленым цветом), которое некоторые «специалисты» иногда путают с кистой.
Красным цветом обозначены границы верхнечелюстных пазух и носовые ходы. На снимке видно искривление носовой перегородки и, как следствие, асимметрия носовых ходов. Это является косвенным признаком хронического риносинусита, в том числе и аллергической природы.
Височно-нижнечелюстные суставы обозначены синим цветом. В норме они должны быть симметричны и иметь определенную форму. Заметная разница в форме суставов, а также их асимметрия — один из признаков хронического артрита. На данном снимке суставы практически симметричны, следовательно, проблем с суставами у пациентки нет.
Рентгеноконтрастные материалы выделены фиолетовым цветом. На снимках очень хорошо видны все пломбы, качество пломбировки каналов и т. д. Тонкая фиолетовая полоска на передних зубах — это ретейнеры, устанавливаемые после ортодонтического лечения.
Также на ОПТГ есть структуры, которые не очень интересуют, но все же видны.
Например, красным цветом выделены мочки ушей, синим пунктиром на фоне нижней челюсти — позвоночный столб. По бокам от него — подъязычная кость. В фокус она попадает только в боковой проекции, поэтому и видна, как две отдельные части.
Горизонтальная линия над верхней челюстью — твердое небо, а по бокам от него хорошо видны скуловые кости.
В контуре мочек ушей можно различить шиловидный отросток, сосцевидный отросток и отверстие наружного слухового прохода.
Таким образом, панорамный снимок, хоть и с искажениями, может дать почти полную картину состояния зубочелюстной системы — благодаря этому в качественной диагностике стоматологических заболеваний он просто необходим.
Ортопантомограмма ребенка.
Как ни странно, у детей зубов больше:
Но принцип их нумерации тот же самый. Разве что молочные зубы обозначаются не десятками или двадцатками, а пятидесятками, шестидесятками, семидесятками или восьмидесятками — так, как обозначено на снимке. Например, 75 зуб — это левый нижний молочный моляр.
Под зубами молочными располагаются зачатки постоянных зубов (обозначены желтыми цифрами). В разном возрасте они выглядят по-разному и имеют разную форму. На данном снимке можно, к примеру, не увидеть коронок формирующихся 15, 25 зубов, но видно контуры зачатка — следовательно, зубки будут.
Голубым цветом на снимке обозначен нижнечелюстной канал.
Синий цвет — височно-нижнечелюстные суставы. Обратите внимание на то, как отличается относительное положение головки сустава, суставного бугорка и впадины от строения сустава взрослого человека.
Фиолетовая линия — контуры верхнечелюстной пазухи. У детей она относительно меньше, чем у взрослых. Поэтому голос тише и выше.
Зеленый цвет — носовая перегородка и носовые раковины. Пока наблюдается относительная симметрия, однако вследствие травмы, хронического ринита, аллергии или просто из-за неравномерного роста возможно искривление носовой перегородки. Как я уже писал, это фактор риска при развитии хронического риносинусита (гайморита).
Красным стрелками и буквой А обозначены артефакты от сережек. В некоторых случаях украшения в виде пирсинга, цепочек и т. д. могут вносить существенные искажения и затруднять диагностику. Поэтому перед проведением ортопантомографии все украшения с лица и шеи лучше снять.
Конечно, специалисты видят на снимках гораздо больше простых людей. А специалисты-рентгенологи — гораздо больше простых специалистов. Было бы замечательно, если бы этот пост прокомментировал кто-нибудь из специалистов-рентгенологов.
В общих чертах диагностическая картина по панорамным снимкам выглядит именно таким образом. Теперь Вы можете взять свой панорамный снимок, внимательно на него посмотреть и уже не говорить: «Я ничего тут не понимаю». Ведь лучше один раз увидеть, чем сто раз услышать, верно?
Источник
