Оперативное лечение переломов фото
Лечение переломов голени является одной из часто встречаемых задач на жизненном пути травматолога. Переломы голени чаще всего являются высокоэнергетическими, то есть появляются вследствие падения с высоты, дорожно-транспортных происшествий, скручивания тела вокруг фиксированной голени (например когда нога застряла между камнями или зафиксирована горнолыжным ботинком а тело скручивается в сторону). Низкоэнергетические переломы возможны у бабушек и дедушек с остеопорозом. Чаще всего ломаются сразу обе кости голени. В зависимости от места где сломана кость можно выделить переломы верхней средней и нижней трети голени, кроме того отдельно выделяют переломы суставных концов образующих коленный и голеностопный суставы, переломы лодыжек, так называемые переломы пилона, но об этом мы вам расскажем в других статьях.
Симптомы перелома голени.
Симптомами перелома голени являются выраженная боль, невозможность наступить на ногу, а чаще всего невозможность придать своему телу какое либо положение кроме лежачего. При переломах диафиза голени (верхнейсреднейнижней трети) часто определяется видимая глазу деформация, иногда костные отломки просто торчат под кожей или даже перфорируют её, переводя перелом в разрыд намного более тяжёлых, открытых переломов. Если вы оказываете помощь кому то у кого по вашему мнению может быть сломана голень, надо постараться осторожно зафиксировать её при необходимости транспортировки, так как при передвижении тела перелом может перестать быть закрытым из-за того что отломки повредят кожу и встретятся с окружающей средой. Сразу после перелома а также в течение 2-3 дней будет нарастать отёк и появится гематома, так как кость хорошо кровоснабжается и из перелома в окружающие мягкие ткани выделится значительное количество крови.
Диагностика перелома голени.
В диагностике переломов голени любой локализации наибольшее значение по прежнему остаётся за рентгеном. При внутрисуставных переломах часто может потребоваться компьютерная томография для лучшей визуализации.
Лечение переломов голени.
Лечение переломов голени в большинстве случаев оперативное, так как часто не удаётся добиться адекватного сопоставления костных фрагментов и избежать вторичной деформации в гипсе. Кроме того длительные сроки иммобилизации (12 недель и более) приводят к формированию контрактур в смежных суставах, выраженной мышечной атрофии, что значительно затрудняет последующую реабилитацию.
Хирургическое лечение переломов голени чаще всего протекает по одному из следующих сценариев: закрытая репозиция, остеосинтез штифтом с блокированием, открытая репозиция, остеосинтез пластиной и винтами, а также лечение открытых переломов аппаратами внешней фиксации. Возможно использование нескольких техник одновременно в комбинации или последовательный переход от одной техники к другой.
Клинический пример.
Пациент Г. 56 лет, упал на даче со стремянки, получил закрытый перелом обеих костей правой голени со смещением, госпитализирован в К+31 страховой компанией. В день поступления проведено полное предоперационное обследование пациента, наложено скелетное вытяжение, госпитализированв отделение.
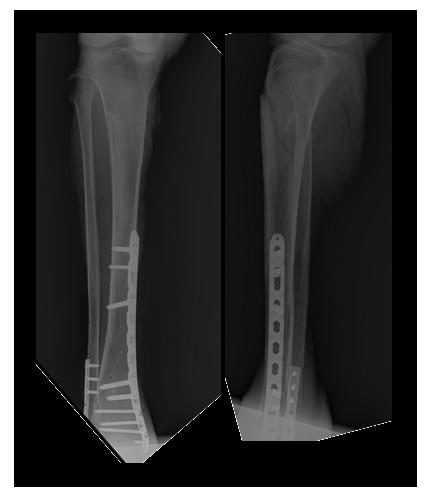
В тот же день выполнен остеосинтез перелома большеберцовой кости штифтом с блокированием, малоберцовой кости пластиной и винтами. Активизирован на вторые сутки. На третьи сутки в удовлетворительном состоянии выписан на амбулаторное долечивание.
Через 6 недель после операции разрешена осевая нагрузка на конечность. Перелом сросся через 12 недель после операции в удовлетворительном положении.
Пациент полностью активизирован, ходит без дополнительной опоры не хромая, боли не беспокоят. Внимательный читатель сможет заметить
Второй клинический пример.
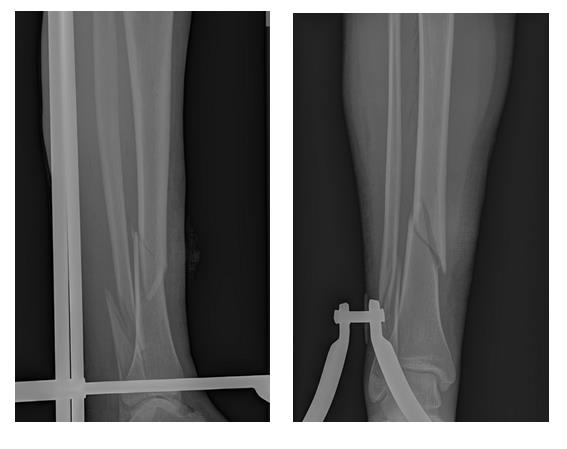
Пациентка Б. 62 лет, страдающая остеопорозом, получила перелом обеих костей правой голени в нижней трети в январе 2017 года. После предоперационного обследования в день обращения выполнен остеосинтез перелома 2 пластинами. Пациентка выписана через 4 дня после обращения.
Рентгенконтроль после операции.
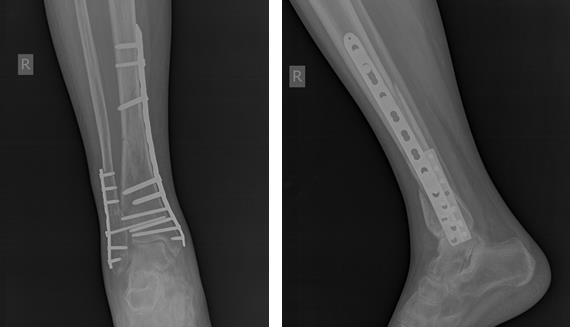
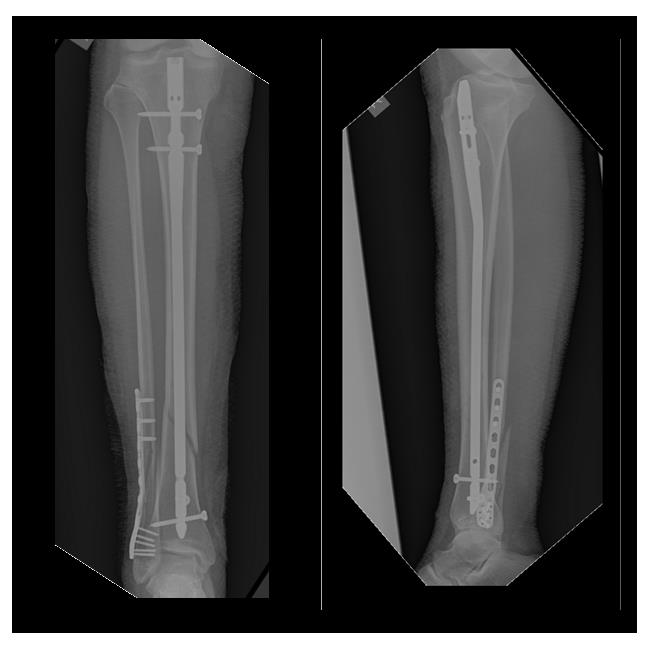
Рентген-контроль через 3 месяца после операции, определяется консолидация переломов.
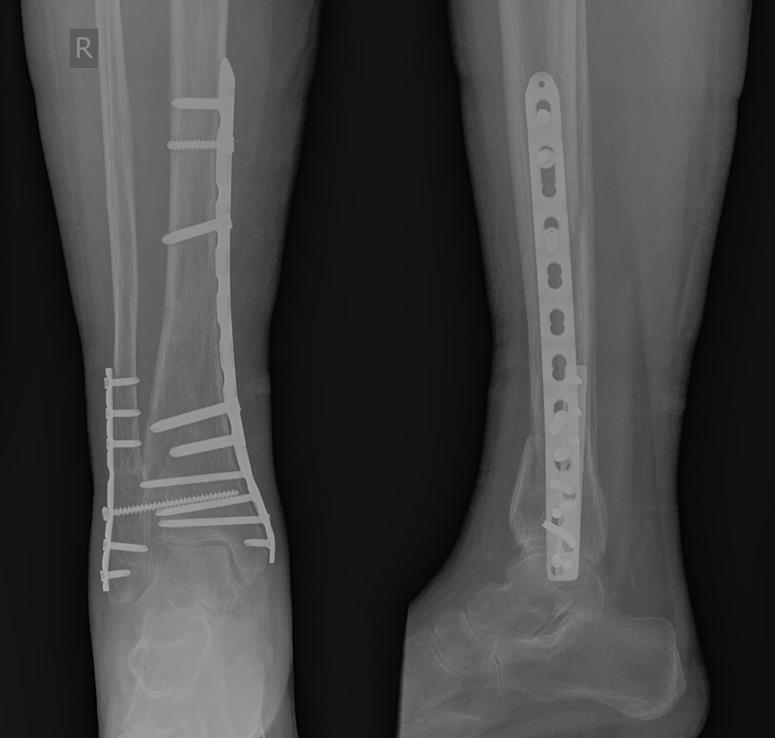
Рентгенконтроль через 6 месяцев после травмы, определяется полная консолидация переломов.
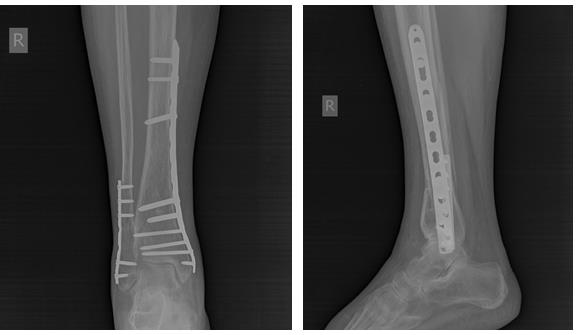
Но на этом злоключения нашей пациентки не закончились. Повторная травма, падение в быту на область правого коленного сустава. Рентгенограммы при обращении. Определяется оскольчатый перелом верхней трети правой голени.

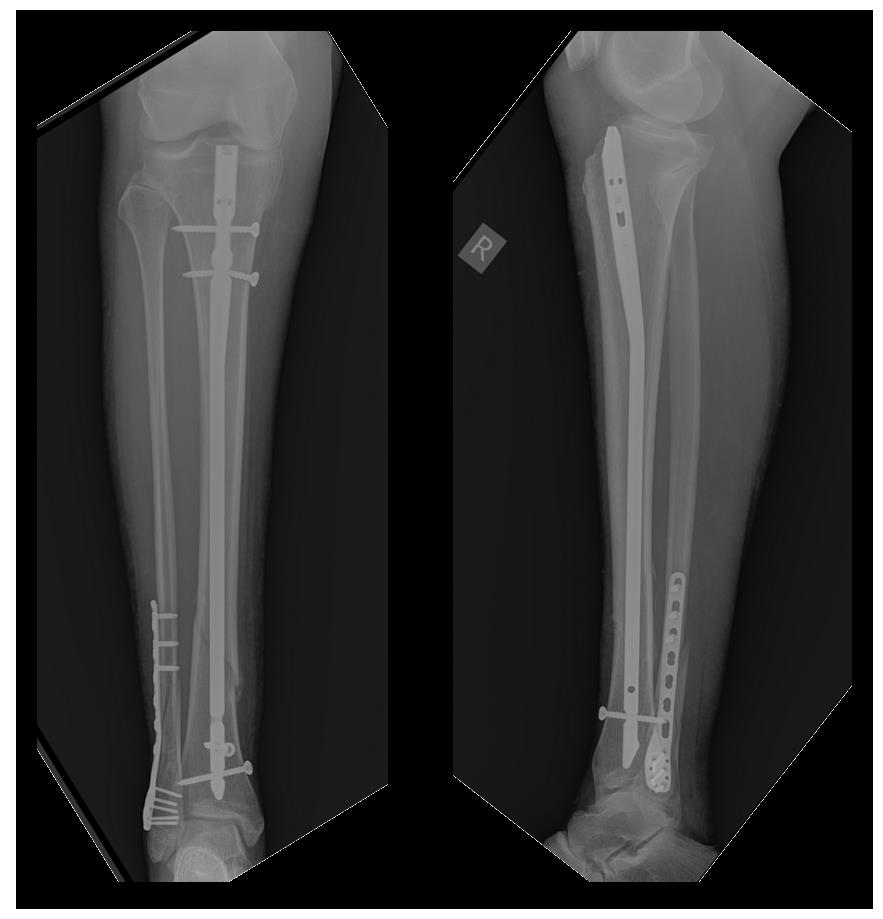
После предоперационного обследования на 2-й день после госпитализации выполнена операция, открытая репозиция, остеосинтез перелома верхней трети большеберцовой кости пластиной и винтами. Пациентка выписана на 5 день после госпитализации в удовлетворительном состоянии.
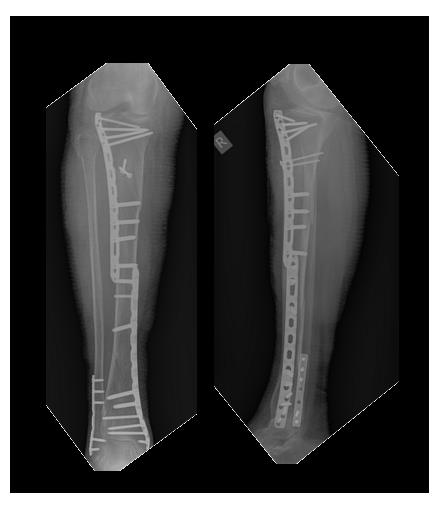
Переломы консолидировались, пациентка проходит лечение по поводу тяжёлого остеопороза у эндокринолога.
Источник
Переломы лодыжек являются одной из наиболее частых причин обращения к травматологам-ортопедам.
Консервативное лечение методом гипсовой иммобилизации возможно в ситуации изолированных переломов наружной или внутренней лодыжек без смещения костных фрагментов и повреждения связочных структур. Даже в случаях подобных изолированных повреждений сроки иммобилизации не могут быть меньше 6 недель, что в конечном счёте значительно затрудняет реабилитацию и может приводить к более продолжительным срокам нетрудоспособности в сравнении с оперативным лечением. Плюсами консервативного лечения перелома лодыжек являются отсутсвие рисков связанных с самим оперативным вмешательством и наркозом, а также отсутсвие необходимости удалять металлофиксаторы в будущем.
Итак, подавляющее большинство переломов лодыжек требует оперативного вмешательства, при отсутсвии противопоказаний. Для планирования оперативного вмешательства и понимания взаимоотношений между различными анатомическими структурами в области голеностопного сустава и стопы, которые могут повреждаться при переломах лодыжек, существуют различные классификации. Наиболее широко распространённой в международной практике, подробной, и оценивающей все аспекты как собственно травмы, так и возможных путей её лечения является классификация АО. Вы можете найти её на сайте международной ассоциации остеосинтеза.
К сожалению данная классификация довольно сложная и громосткая, мы не будем приводить её здесь полностью, так как только её треть относящаяся к группе А выглядит примерно так:
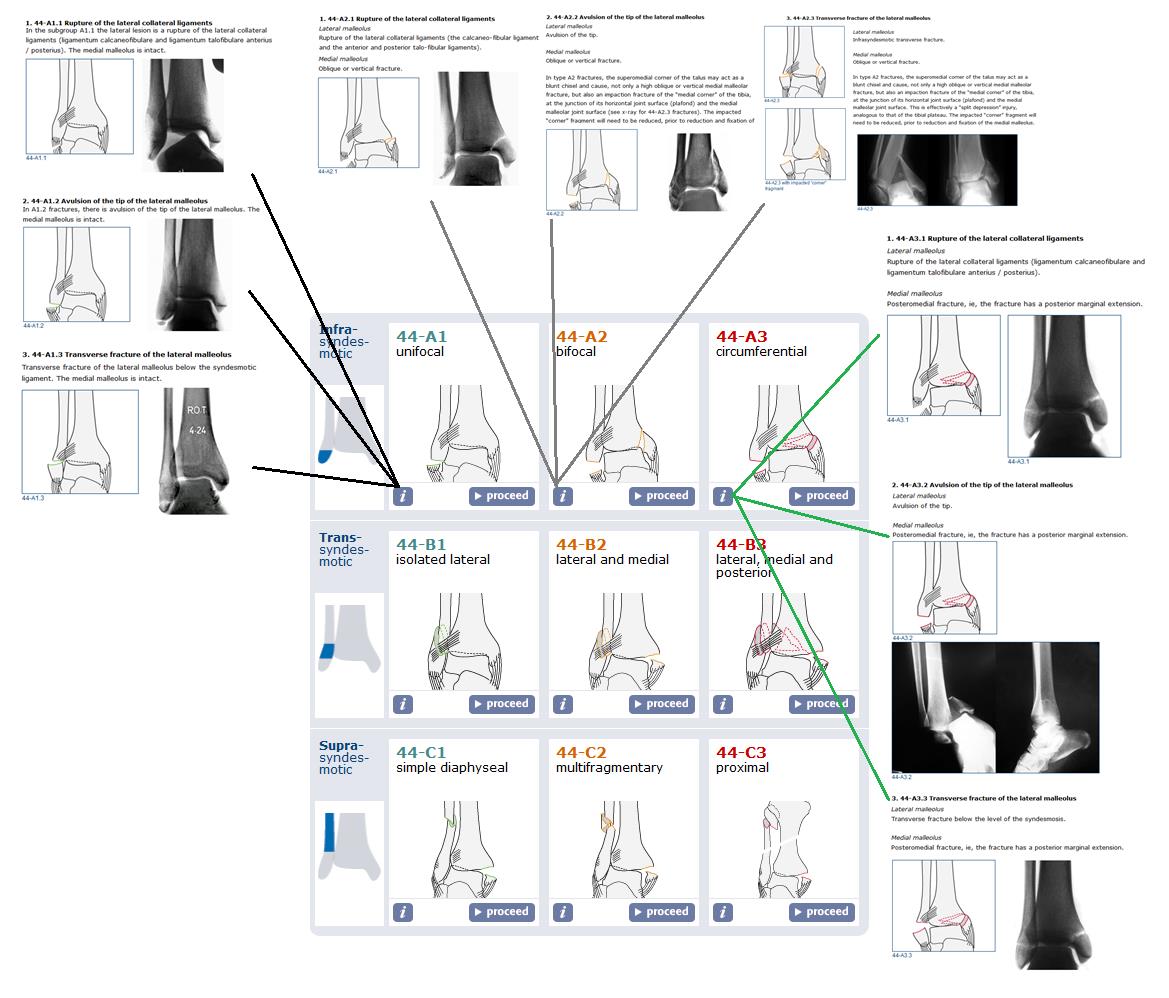
Максимально упрощая, можно свести переломы лодыжек к однодвухтрёх- лодыжечным переломам и их эквивалентам. Консервативное лечение применимо только в случае однолодыжечных переломов. При консеравтином лечении двух- и трёх-лодыжечных переломов и их эквивалентов вторичное смещение практически неизбежно, что приводит в дальнейшем к нарушению взаимоотношений между таранной костью и соответсвующих ей суставных поверхностей большеберцовой и малоберцовой костей, что в свою очередь приводит к неправильному распределению нагрузки, износу суставного хряща и формированию посттравматического артроза с грубым нарушением функции опоры и ходьбы уже в течение 1-2 лет после травмы. Именно это и объясняет возросший за последние 2 десятилетия интерес хирургов-ортопедов к данному виду травмы.
Главной целью хирургического лечения перелома лодыжек является восстановление нормального взаимоотношения костей в голеностопном суставе. Даже при смещении таранной кости кнаружи на 1 мм площадь её контакта с большеберцовым плато уменьшается на 40%. Получается что при сращении наружной лодыжки с, казалось бы, небольшим смещением в 1 мм кнаружи, на 60 % площади будет приходиться 100 % нагрузки.
Вторым важным моментом является обеспечение условий для сращения перелома за счёт плотного контакта костных фрагментов и их надёжной фиксации, предотвращающей движение отломков между собой.
Третьей целью является уход от иммобилизации. Гипсовая повязка сама по себе способна нанести значительный вред её обладателю за 6 недель, приводя к нарушению питания тканей, атрофии мышц, повышая риски тромбоза глубоких вен нижних конечностей, препятствуя движению в суставе, что в конечном счёте может приводить к его контрактуре. При правильно выполненном остеосинтезе движения в голеностопном суставе разрешаются уже на следующий день после операции. Вы можете посмотреть статью посвящённую операции при переломе лодыжки перейдя по этой ссылке.
В нашем центре мы стараемся максимально быстро и эффективно оказывать помощь пациентам с переломами любой локализации, в том числе и с переломами лодыжек. Полное предоперационное обследование и операция выполняются в течение первых 24 часов после обращения. Выписка под наблюдения травматолога поликлиники в большинстве случаев происходит уже на вторые сутки после обращения и операции. При обращении вам выполнят рентгенограммы для подтверждения диагноза, будет наложена транспортная гипсовая иммобилизация. Непосредственно перед операцией с профилактической целью вводятся внутривенно антибиотики. Возможно использование спинномозговой анестезии или эндотрахеального наркоза. С целью снижения стресса от оперативного вмешательства за 10 минут до операции вас погрузят в медикаментозный сон, проснётесь вы также через 10 минут после её окончания. Во время операции ортопедический хирург произведёт открытое сопоставление отломков с их фиксацией пластинами и винтами. После операции вам понадобятся костыли, так как полная нагрузка всё равно не рекомендуется до сращения перелома. На следующий день после операции вам выполнят перевязку, научат как правильно ходить с дополнительной опорой на костыли и какие упражнения делать для разработки движений и укрепления мышц голени, после чего вы можете быть выписаны домой.
При переломе лодыжек выполняется оперативное вмешательство называемое: открытая репозиция и внутренняя фиксация, или остеосинтез. Для доступа к сломанной кости выполняются разрезы вне проекции крупных сосудисто нервных пучков.
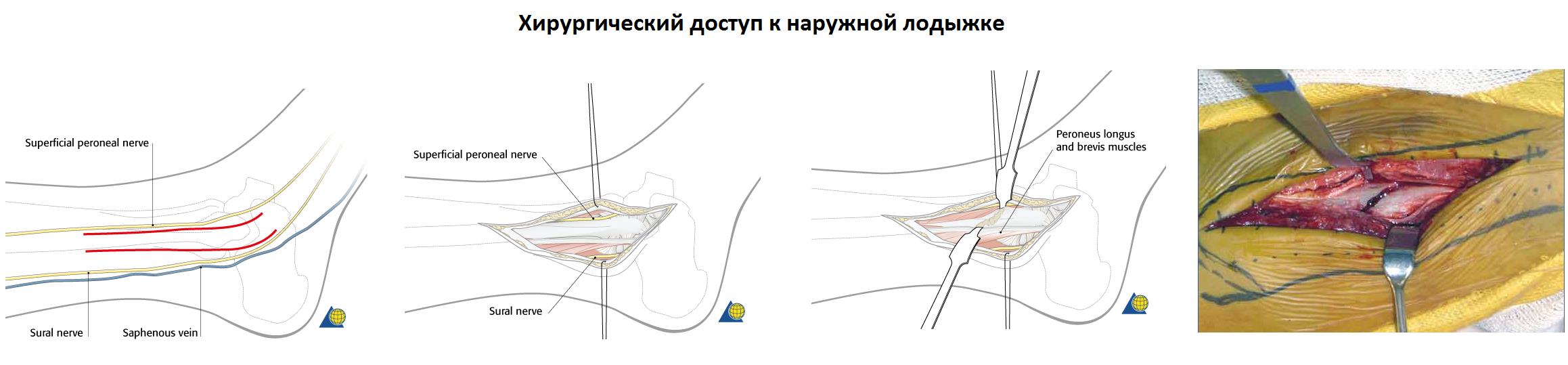
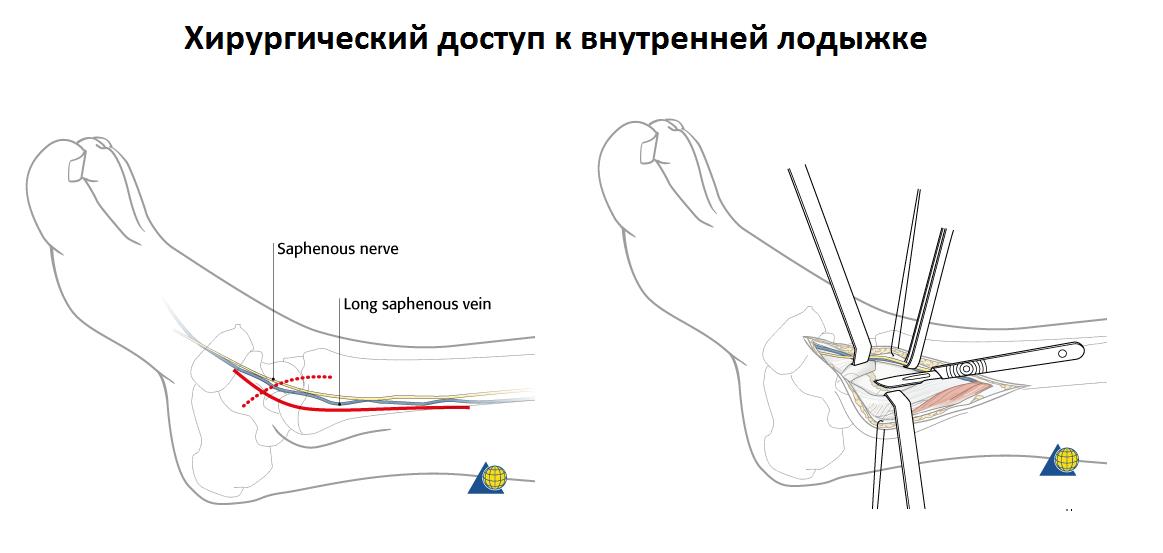
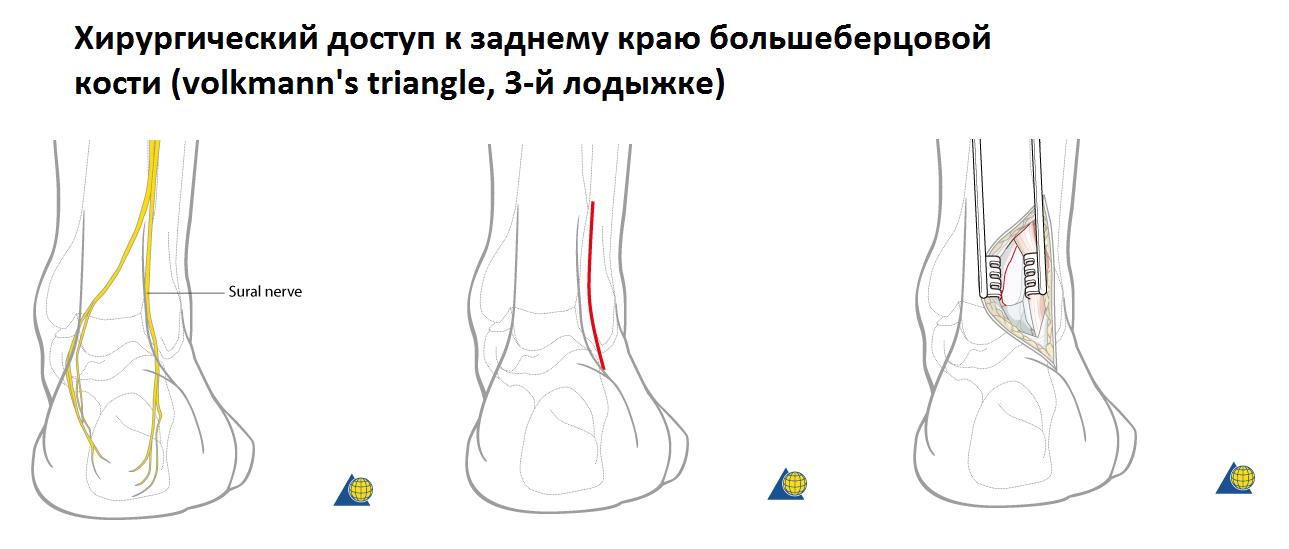
Сломанная кость обнажается, производится сопоставление костных отломков, временная фиксация при помощи костодержателей, спиц, костных цапок. Далее выполняется остеосинтез при помощи пластин и винтов. Временная фиксация удаляется.
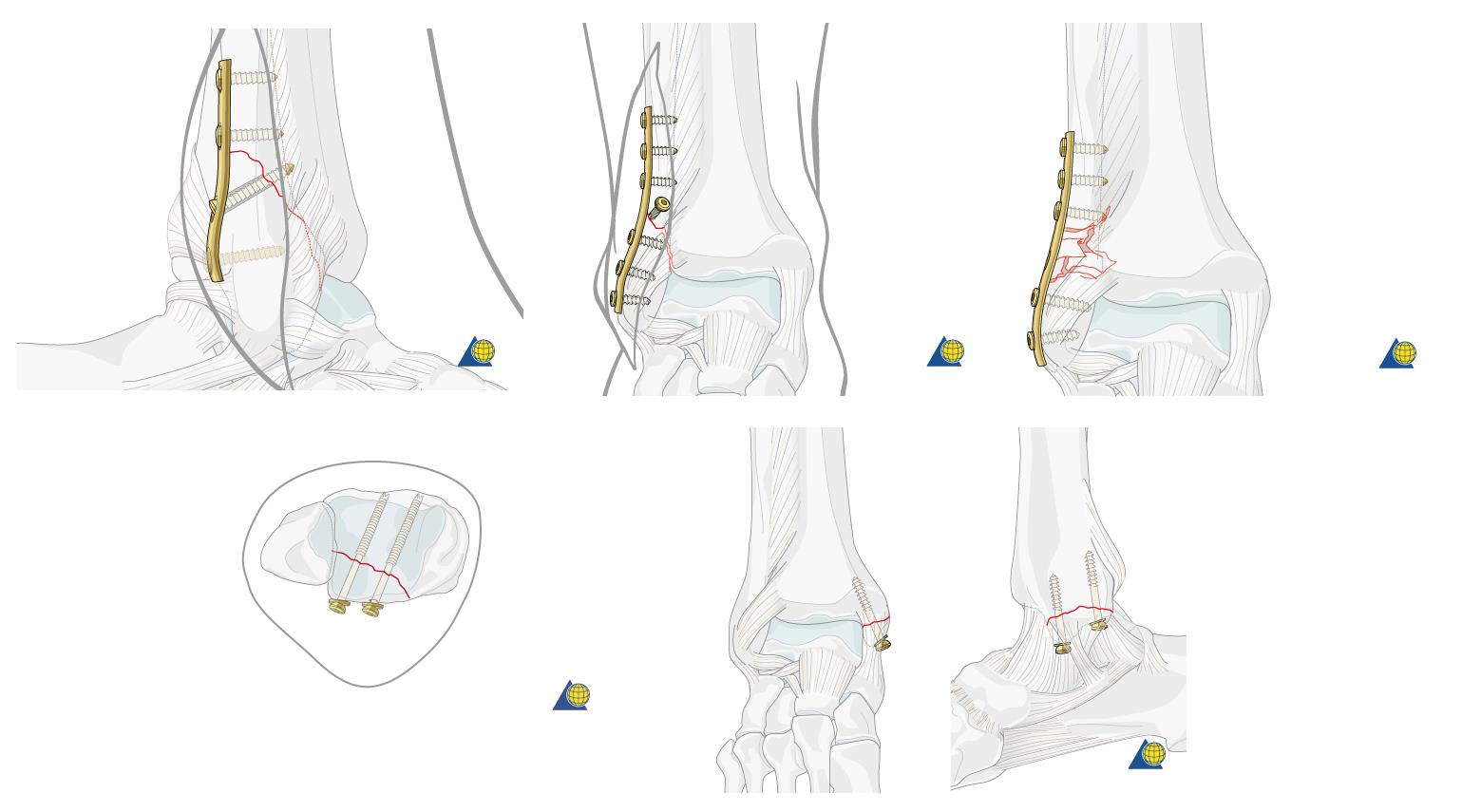
Производится гемостаз, рана послойно ушивается, накладывается асептическая повязка, эластическая компрессия.
После операции нога должна находится на возвышении, через повязку на область оперативного вмешательства укладывается лёд (лучше всего мягкая резиновая грелка наполненная льдом и холодной водой) на 30 минут каждые 3 часа. Это позволяет уменьшить отёк и боль в зоне вмешательства. После операции вам будут вводиться обезболивающие и противовоспалительные препараты. Вечером в день операции или на следующий день после операции инструктор по лечебной физкультуре обучит вас каким образом надо правильно ходить с дополнительной опорой на костыли и покажет вам упражнения которые надо будет выполнять для сохранения массы и силы мышц голени. Утром на следующий день после операции вам сделают перевязку. После этого вы можете быть выписаны под наблюдение травматолога по месту жистельства. Дома также следует продолжать использовать возвышенное положение конечности и лёд для более быстрого спадения отёка и уменьшения болей. Через 2 недели после операции вам надо будет приехать в клинику для того чтобы снять швы. Через 6 недель производится рентгенконтроль и при наличии признаков консолидации разрешается нагрузка на ногу. Обычно требуется ещё около 2 недель для того чтобы полностью восстановить функцию конечности. На этом этапе очень полезно позаниматься с инструктором по лечебной физкультуре. Форсированные(спортивные) нагрузки на ногу не рекомендуются до 6-12 месяцев после травмы.
Существует ряд осложнений характерных для любого хирургического вмешательства и для любого вида анестезии. Операция при переломе лодыжек не исключение. К ним относятся инфекция, повреждение сосудов и нервов, кровотечение, тромбоз глубоких вен. Их риск не превышает 2 % от общего числа вмешатльств.
Также существуют специфические осложнения. К ним относятся тугоподвижность голеностопного сустава, слабость мышц голени, формирование посттравматического артрозп голеностопного сустава. Эти риски в значительной степени зависят от морфологии перелома, наличия сопутсвующих заболеваний, таких как диабет, аутоимунные заболевания требующие приёма стероидных препаратов, курение.
Пластины и винты используемые в современной хирургической практики сделаны или сплава титана или хирургической стали не вызывающих реакции со стороны организма. Их удаление показано в случаях когда они вызывают раздражение мягких тканей за счёт механического их повреждения, в случаях инфекционных осложнений, а также при настойчивом желании пациента. Также зачастую требуется удаление позиционного винта через 6-8 недель при фиксации межберцового синдесмоза. Полное удаление металлофиксаторов при переломе лодыжек рекомендуется не ранее 12 месяцев после операции.
Пациентка Т. 80 лет. Травма за 3 недели до обращения, получила перелом обеих лодыжек правой голени со смещением, подвывихом стопы кнаружи. Обратилась в РТП, выполнена рентгенография, наложена гипсовая повязка. В связи с сохраняющимся выраженным отёком и болевым синдромом обратилась в клинику К+31.
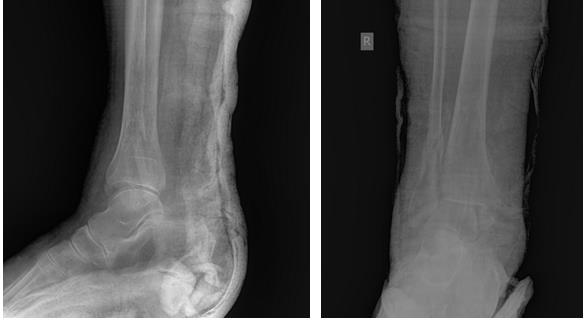
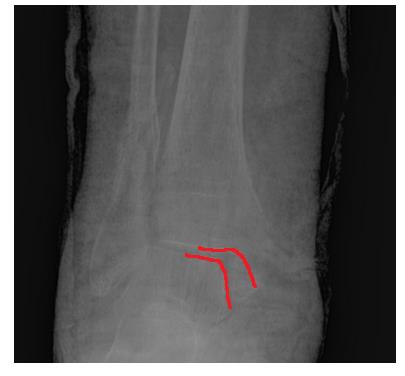
На рентгенограммах в гипсе определяется значительный подвывих таранной кости кнаружи, консолидирующийся перелом нижней трети малоберцовой кости.
В день обращения пациентка послоностью обследована, проведено оперативное лечение, открытая репозиция, остеосинтез перелома нижней трети малоберцовой кости пластиной, внутренней лодыжки винтом, внутренняя лодыжка дополнительно фиксирована анкерным фиксатором.
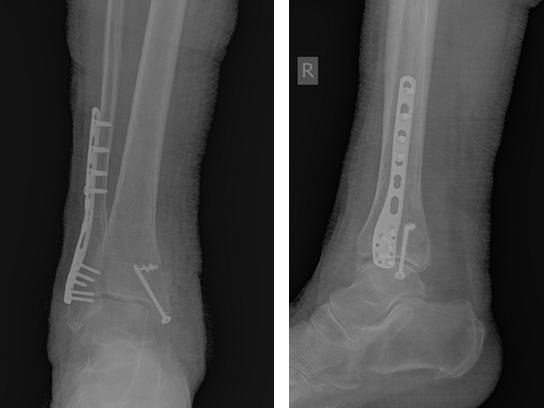
На контрольных рентгенограммах после операции положение отломков, металлофиксаторов правильное, подвывих таранной кости устранён.
Пациентка выписана на 2 сутки после операции на амбулаторное долечивание.
Пациентка Л. 50 лет, травма в быту, получила закрытый перелом обеих лодыжек с вывихом стопы кнаружи и кзади. Данный случай интересен значительным повреждением мягких тканей произошедшем при травме и потребовавшем значительных усилий в борьбе с отёком, а также морфологией перелома внутренней лодыжки, сломавшейся одним большим блоком вместе с задним краев большеберцовой кости, что потребовало её фиксации при помощи пластины и винтов.
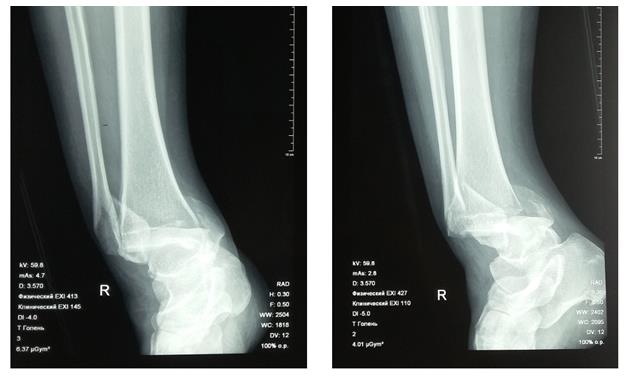
В связи с выраженным отёком мягких тканей, высоким риском некроза краёв ран и инфекционных осложнений пациентке с целью предоперационной подготовки выполнялись скелетное вытяжение, сосудистая и метаболическая терапия, лимфодренаж, физиотерапия. После спадения отёка, на 3 день после поступления выполнено оперативное вмешательство: открытая репозиция, остеосинтез переломов наружной и внутренней лодыжек пластинами и винтами.
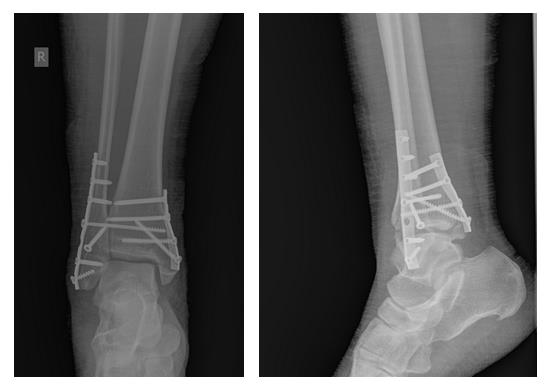
Через 4 дня пациентка выписана на амбулаторное долечивание. Послеоперационные раны зажили первичным натяжением, швы удалены через 14 дней.
Через 6 недель после первичного вмешательства произведено удаление позиционного винта, пациентка приступила к активной разработке движений в голеностопном суставе.
Амплитуда движений через 8 недель после травмы и оперативного вмешательства по поводу этого тяжёлого повреждения близка к полной. Пациентка ходит с полной опорой, не используя костыли или трость, не хромает, боли не беспокоят. Сохраняется умеренный отёк в области голеностопного сустава.
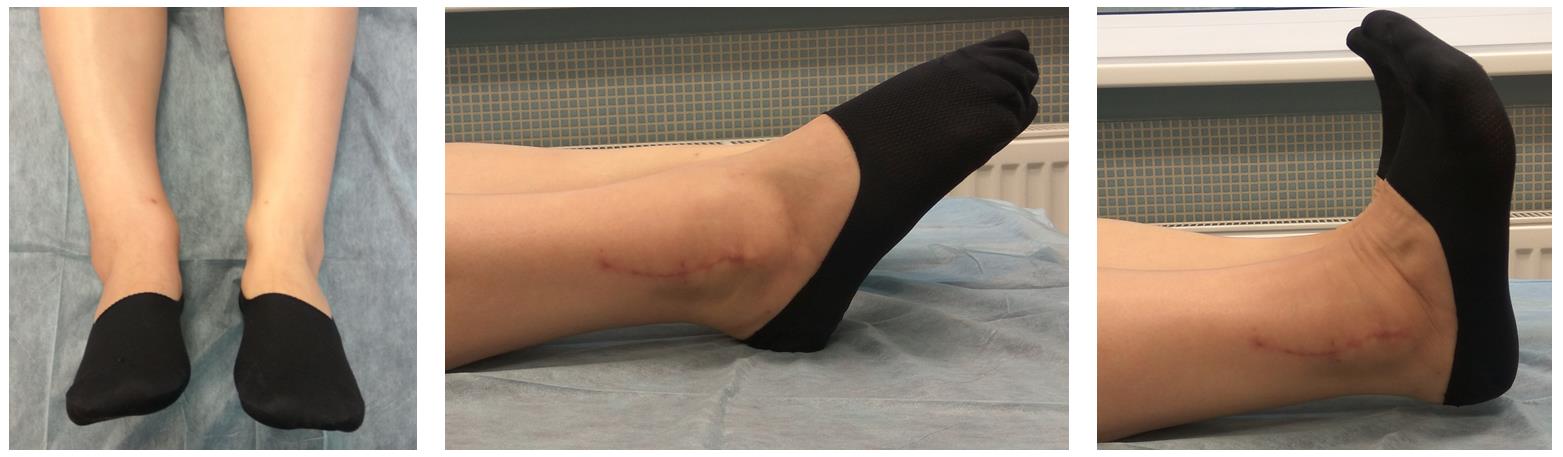
Ещё одну статью посвящённую переломам лодыжек вы можете посмотреть тут.
Источник
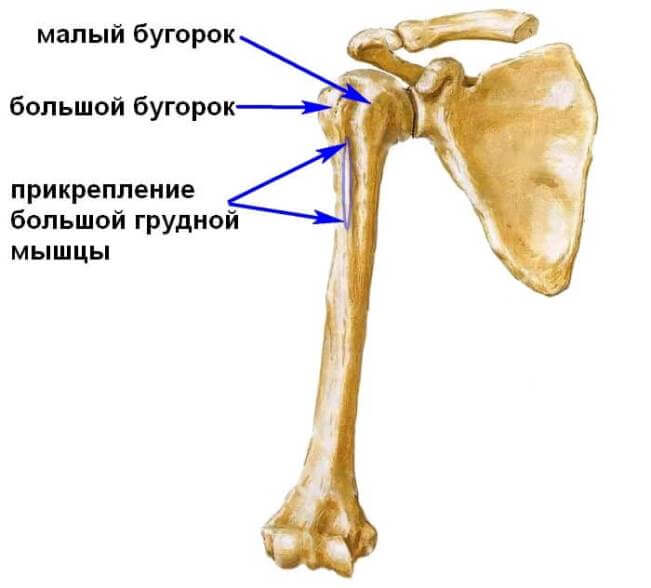
Шейка относится к проксимальной части плеча, на повреждения которой приходится около 6% всех случаев переломов скелета у пациентов среднего и молодого возраста. С этой структурой связано почти 50% суставных травм у пожилого населения. В 75% случаев переломы шейки плеча происходят с людьми после 60 лет. По статистике в два раза чаще травмируются женщины из-за остеопороза на фоне постменопаузы. Проксимальная часть кости отличается малым кортикальным слоем в силу возраста. В области хирургической шейки происходит переход к головке – месту крепления связок и мускулатуры.
Виды переломов и симптомы
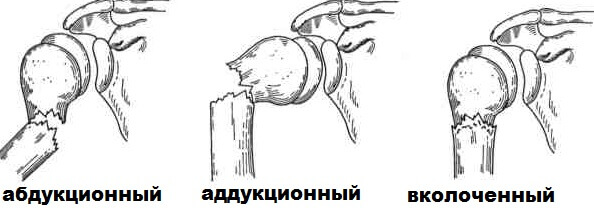
Основной механизм повреждения – падение на локоть или с опорой на ладонь вытянутой руки. Конечность может быть отведена, приведена или располагаться нейтрально в момент приземления. При столкновении с поверхностью плечо выворачивается, отклоняется и движется назад. Ударная сила смещает головку в направлении суставной ямки, и она с размахом ударяется об лопатку или акромиальный отросток. В зависимости от позиции руки бывают три типа перелома: вколоченный, абдукционный и аддукционный.
Вколоченный перелом
При вколоченных переломов шейки плеча рука остается в нейтральной позиции. Под действием внешней силы по оси плечевого диафиза его нижний фрагмент внедряется в верхний. Образуется поперечное повреждении. В продольном направлении отломки могут не смещаться, но чаще они открываются под углом кзади.
Аддукционный перелом
Повреждение совершается при приведенной плечевой кости, потому называется аддукционным. Приводящая травма обычно осложняется сдвиганием отломков. Центральный из них отводится и разворачивается наружу, а периферический – мигрирует вверх, наружу или вперед и по отношению к первому, разворачивается. Угол между фрагментами открывается назад и внутрь. Приводящий перелом часто бывают вколоченным, когда тело кости внедряется в плечевую головку. Реже отломки полностью разъединяются и смещаются относительно друг друга.
Абдукционный перелом
По названию виден механизм повреждения — плечевая кость в момент приземления находилась в отведении от туловища. Образованный центральный отломок разворачивается внутрь и приводится. Периферический — вращается медиально, сдвигается вперед и вверх. Угол между фрагментами открывается назад и наружу. Внешний край кости может входить в головку, образуя вклиненный перелом. Без внедрения отломки смещаются и разъединяются. Травмы отводящего типа регистрируются наиболее часто.
Частые причины
Почти в 90% эпизодов перелом хирургической шейки плечевой кости спровоцировало падение на землю с высоты своего роста. Пожилые люди травмируются чаще. Причины типичного повреждения у молодых пациентов – травмы в результате ДТП или падения во время спортивной деятельности.
Внутрисуставные травмы анатомической шейки случаются редко, и только у пожилого контингента. Чаще линия перелома проходит через бугорки или под бугорками на плечевой кости. В совокупность чрезбугорковых и подбугорковых — это группа переломов хирургической шейки плеча.
Считается, что в момент травмы происходит вывих головки, а плечевая кость ломается подмышечной тягой и ударом, а также последующей контузией о край впадины.
Диагностика
Распознать закрытый перелом сложно, если смещение фрагментов незначительное. Пациенты проявляют следующие жалобы:
- боль, которая усиливается при движении;
- припухлость, кровоподтеки;
- смещение оси плечевого сустава;
- отставание локтя от туловища.
Контуры сустава обычно сохраняются. Травматолог ощупывает плечо, и при нажатии на проксимальный конец кости появляется боль. Легкие удары по локтю, по направлению к плечу также вызывают усиление болезненности. Аддукционные переломы легче обнаруживать визуально при смещенных фрагментах: снаружи и спереди образуется выступ, со стороны подмышечной линии – острый край. Абдукционные переломы напоминают внешне вывих сустава по западению плеча. Полностью невозможны активные движения, а при их выполнении слышится хруст. Если отломки разъединились, то разворот плечевой кости происходит при неподвижной головке.
Сложнее диагностируются вколоченные переломы, поскольку симптомы проявляются слабо: припухлость, боль при нажатии, поколачивание по локтю – основные проявления. Переломы без смещения проявляют себя при осевой нагрузке и развороте, ограничению функции. При разделении отломков нормальные движения резко ограничены, отмечается патологическая подвижность внутри сустава.
При переломах хирургической шейки иногда повреждается подмышечный нерв отломками в подмышечной впадине. Осложнение выявляется по отечности, венозному застою, нарушению чувствительности и свисанию верхней конечности.
При подозрении на повреждения шейки плеча проводят рентген обследование, чтобы исключить вывих, ушиб и растяжение. Снимки выполняют в переднезадней и аксиальной проекциях для выявления смещений и их углов.
Первая помощь
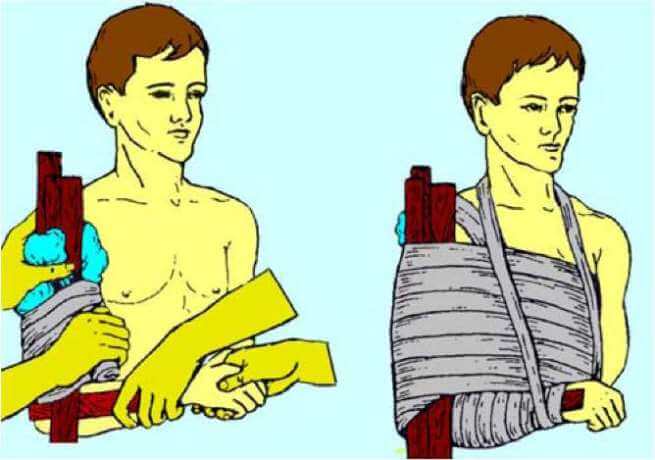
Доврачебная помощь состоит в том, чтобы обеспечить пострадавшему покой, усадить, обеспечив плечу опору. При кровотечении – проводят наложения жгута выше места повреждения.
Неотложная помощь предусматривает:
- введение в гематому 1% раствора новокаина (исключается аллергическая реакция), одновременно проводится пункция сустава при гемартрозе;
- пациенту дают седативные средства и вводят наркотические анальгетики при сильной боли;
- плечо и сустав иммобилизуют с помощью валик в подмышечной впадины, руку фиксируют косыночной повязкой или повязкой Дезо;
- раневая поверхность прикрывается асептической повязкой до фиксации плеча, проводится пережатие плечевой артерии или наложение жгута.
Нельзя смещать костные отломки, самостоятельно пережимать рану.
К какому врачу обратиться
Пострадавшего госпитализируют в травматологическое отделение. Врач осматривает плечо и проводит тестирование. При переломе шейки плечевой кости отсутствует характерное пружинистое сопротивление движению, как при вывихах.
Плечо обезболивают, проводят закрытую репозицию, фиксируют лонгетой или торакобрахиальной повязкой. Обязательно контролируют положение костей рентгенографическим методом, когда гипс высыхает и через 7 дней.
Лечение
Пожилым пациентам с вколоченными переломами не проводят вправления. Репозиция показана при большом угловом смещении, если позволяет состояние здоровья.
Вправление не требуется в нескольких случаях: перелом невколоченный, выявлено маленькое смещение при абдукционном переломе, имеются осколки головки плеча. Несращение у молодых пациентов фиксируется редко, если фрагменты были полностью разъедены и повреждены мягкие ткани.
Молодым людям нужна репозиция даже при умеренном смещении и образовании угла. Особенно этого требуют аддукционные переломы, неправильное сращение которых нарушит функциональность сустава.
Вколоченные переломы без признаков смещения
Вколоченные переломы поддаются лечению косыночной повязкой, если фрагменты не смещены. Руку, согнутую в локте под углом 60 градусов, подвешивают свободно. Плечо обезболивают для расслабления мускулатуры и постепенного восстановления оси плечевой кости. Сращению помогают с помощью лечебной гимнастики уже со второго дня. С пятого дня допустимы суставные движения в облегченном положении – наклоне вперед. Разрешены маятниковые покачивания, плечо приводится и отводится. Амплитуду наращивают постепенно.
Для фиксации руки используют ватно-марлевую косынку, а в подмышечной впадине располагают валик или подушку. Используется массаж выше места перелома для улучшения лимфатического и венозного оттока, физиотерапевтические процедуры для снятия спазма и боли.
Переломы хирургической шейки плеча со смещением
Репозиция отломков проводится двумя травматологами. Руку, согнутую в плече на 30–45 градусов, отводят в сторону на 90 градусов, локоть сгибают на 90 градусов. Плечо разворачивают наружу на 90 градусов и вытягивают кость по суставной оси.
Для выполнения тяги проводят упор стопой возле подмышки пациента. Травматолог руками вправляет отломки в месте перелома. Для фиксации совмещенных фрагментов используют торакобрахиальную повязку. Плечо остается отведенным на 90 градусов, предплечье сгибается на 90 градусов, кисть разогнута на 160 градусов. Тактика репозиции при аддукционных переломах предусматривает первичное вправление углового смещения. Затем совмещение костей выполняют аналогичным образом.
При отводящих переломах применяют шины, чрезкожное или скелетное вытяжение конечности. Шину устанавливают для совмещения центрального и периферического фрагментов и полного выравнивания суставной оси. Без вытяжения функция отведения плеча нарушается.
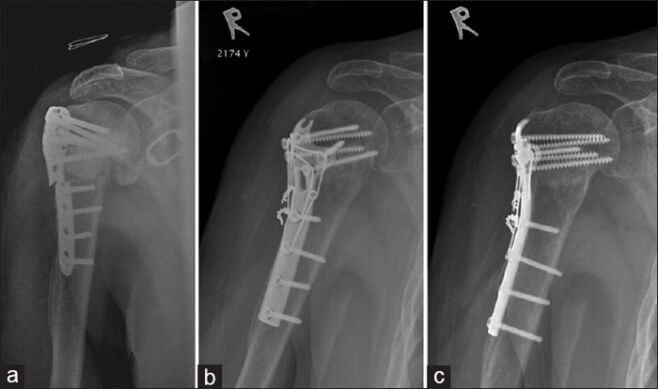
Хирургическое лечение
Оперативное лечение проводится с помощью артроскопа, предусматривающего выполнение 2–3 разрезов. Показания для операции связаны с невозможностью провести репозицию:
- большое смещение отломков;
- вклинение трубчатой кости в головку;
- разворот хрящевой поверхности головки наружу и нарушение суставной конгруэнтности.
Показанием для операции являются переломовывихи головки плеча при абдукционных вколоченных переломахшейки плеча со смещением большого бугорка, который мешает функции мышц. Раздробленная головка плечевой кости – показание к хирургическому лечению.
Для фиксации фрагментов используют накостный остеосинтез или чрезкожную компрессию аппаратом Илизарова. При отрыве большого бугорка применяют фиксацию шурупом или проволокой.
При выполнении операции разрез проводят от акромиально-ключичного сустав вдоль дельтовидно-грудной борозды книзу большой грудной мышцы. Чаще всего полагаются на погружной остеосинтез с винтами, Т-образными и угловыми пластинами, фиксаторами с термомеханической памятью формы.
Эндопротезирование плечевого сустава
Для замены плечевого сустава эндопротезом после перелома имеются показания:
- передние и задние переломо-вывихи;
- раздробление головки;
- импрессионные переломы;
- переломы суставной впадины лопатки с осколками.
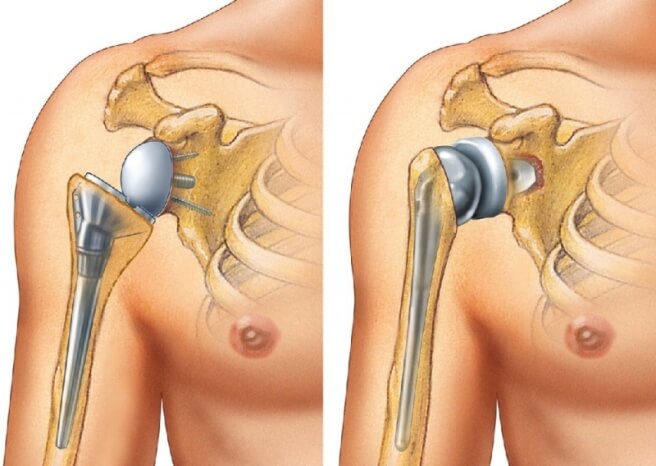
В зависимости от степени повреждения костей и суставных поверхностей применяют различные виды протезов. Поверхностное эндопротезирование предусматривает замену головки плеча. Однополюсное протезирование – головки или суставной впадины лопатки.
Тотальное эндопротезирование проводят при поражении и плечевой кости, и суставной впадины. Протезы бывают анатомическими, повторяющими формы костей, и обратными. Реверсивные типы применяются, когда нарушена функция вращательной манжеты плеча. В обратном эндопротезе вогнутая суставная впадина находится на ножке в плечевой кости.
Лечение переломов шейки плеча у пожилых людей
Пожилые люди зачастую имеют абсолютные противопоказания к операции: фибрилляция предсердий, злокачественная гипертония, сахарный диабет. Пожилым пациентам выполняют обезболивание и фиксацию плеча повязкой. ЛФК начинают в раннем периоде для восстановления мышц и подвижности сустава.
В старческом возрасте оскольчатые переломы срастаются хуже из-за плохого кровоснабжения. Иногда выбирают эндопротезирование вместо остеосинтеза, если допустимо проведение операции. Противопоказанием является остеопороз. При хирургическом вмешательстве используют малоинвазивные техники и фиксаторы, которые не травмируют мягкие ткани и кости. Фиксацию пластиной в пожилом возрасте используют с расчетом на то, что она останется в кости надолго.
Сроки восстановления
После хирургического восстановления плечо фиксируют лонгетой. В любом случае с третьего дня после репозиции и фиксации плеча больного заставляют шевелить пальцами, сгибать и разгибать лучезапястный и локтевой суставы. Операционные швы обычно снимают через неделю. Движения в плече допускаются с 20-го дня. Металлические элементы при остеосинтезе удаляют через три месяца.

При консервативном подходе иммобилизации продолжается от 6 до 8 неделю, но после месяца гипс снимают и руку фиксируют на отводящей шине. Средний период реабилитации составляет 3–4 недели, а полная трудоспособность восстанавливается через полгода. Пациента обязательно заставляют поднимать руку на шине, чтобы избежать болевого синдрома.
У пожилых людей сроки восстановления значительно дольше, и обычно связаны с плохим кровоснабжением. Потому в старческом возрасте необходимо ежедневное выполнение упражнение, физиотерапевтические методы регенерации.
Возможные осложнения
Осложнения обычно связаны с повреждением мышц и подмышечного нерва, что нарушает функционирование плеча. Намного реже возникают осложнения после операций: рассасывание головки плеча у пожилых людей на фоне плохого кровоснабжения, перфорация головки плеча винтами. При неправильном установлении пластин развивается импиджмент синдром – соударение смещенного переломом большого бугорка и акромиального отростка. Синдром замороженного плеча становится осложнением и после консервативного подхода в результате недостаточной реабилитации.
Уход и реабилитация
Реабилитация подразумевает улучшение кровоснабжения и оттока венозной крови из области перелома, восстановление мышц.
Больных инструктируют шевелить пальцами, кистью с первого дня. Через 3–4 недели торакобрахиальную повязку заменяют лонгетной, становятся допустимы пассивные движения в локте, затем – активные.
ЛФК проводят под руководством методиста. Комплекс упражнений включает идеомоторные нагрузки (мысленное направление импульса), изометрическое напряжение мышц, перемещение ладони на поверхности стола с помощью тележки или облегченные движения на гамаке.
Нагрузки даются по 20 минут, но до 5–6 раз в сутки. Когда больной сможет поднять руку над шиной и удержать положение до 20 секунд, иммобилизацию прекращают, начинается активная реабилитация мышц плечевого пояса. Для восстановления трудоспособности требуется 8–10 недель.
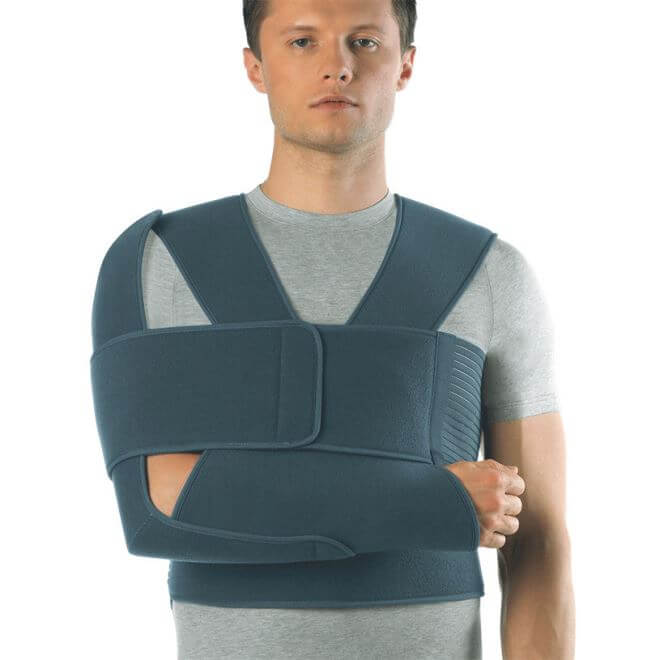
Торакобрахиальная повязка
Больных волнует вопрос о том, как спать с гипсом. Повязка Дезо позволяет спать на спине или здоровой стороне без смещения отломков. При травме правой руки – на левом боку. Иммобилизация продолжается столько, сколько требуется до формирования первичной мозоли. При торакобрахиальной повязке в положении лежа на здоровом боку под локоть сломанной конечности подкладывают подушку, чтобы избежать свисания и боли. При появлении боли во сне сделать стоя маятниковые движения.
Заключение
Переломы в области хирургической шейки относятся к типичным, но это не исключает сложности в их лечении. При множественных отломках, отрывах большого бугорка требуется операция. Современное лечение опирается на артроскопическую хирургию. Консервативно лечат только переломы без смещения. Реабилитация после переломов шейки плеча позволяет восстановиться полностью.
Источник
