Операция перелома верхней челюсти

Операции при переломе челюсти проводится для реабилитации после травм. Больной получает хирургическую помощь сразу после повреждения. Для правильного срастания костей, врачи активно пользуются таким методом, как остеосинтез (шинирование). При таком способе лечения происходит фиксация альвеолы. Из-за чего кость быстро срастается.
Используй поиск Мучает какая-то проблема? Введите в форму «Симптом» или «Название болезни» нажмите Enter и вы узнаете все лечении данной проблемы или болезни.
↑
Случаи, при которых назначаются операции при переломе челюсти
Перелом челюсти – это следствие полученных травм или заболевания кости (периостит, опухоль челюстных костей, остеомиелит и другие).
Повреждения могут образоваться или развиваться в разных местах. Чтобы предотвратить осложнения (например, обездвиживание (анкилоз), нужно изучить симптомы, которые говорят о наличии челюстно-лицевых дефектов, о потребности в хирургическом вмешательстве.
Ниже список некоторых из них:
- Аномалии прикуса;
- Продолжительная боль;
- Смещение челюстных отломков;
- Нарушение процессов жевания, дыхания, артикуляции и глотания;
- Смещение зубов разной направленности;
- Неестественное расстояние между зубами;
- Травмирование участков с нервными сплетениями;
- Повреждение мыщелкового отростка;
- Сильный отёк (нарушение симметрии лица);
- Кровь во рту (или её сгустки в мягких тканях);
- Уязвимость зубов;
- Одонтома (опухоль, полученная при нарушении развития зуба);
- Смещение суставов.
↑
Пройди Тест на Внимательность! Найди 10 различий! (нажми прямо сюда!)
Как проходит операция
Сначала при переломе врач делает панорамный снимок. Он определяет степень серьёзности случая и дальнейшую тактику лечения.
Около места раскола удаляются зубы, потому что функционировать они не смогут. Альвеолу собирают и устанавливают медицинскими инструментами и швами. Накладывается шина для комфортного срастания кости. Есть 3 вида шинирования: одностороннее, двухстороннее и двухчелюстное.
Рассмотрим каждый вид подробно:
- Одностороннее. Тип применяется, когда сломана одна часть кости. Медная проволока здесь служит шиной. Устанавливается путём назубного шинирования.
- Двухстороннее. Шина крепится с 2 сторон. Для этого случая подходит более прочная проволока. На моляры устанавливают резиновые кольца и крючки для точной фиксации.
- Двухчелюстное. Метод используется в критических случаях. Например, перелом 2 сторон челюсти со смещёнными обломками. Если у пациента остаются функционирующие зубы, на них надевается проволока. Если таковых нет, шина расположится в альвеолярной части.
↑
https://gidpain.ru/perelom/operatsii-chelyusti.html
Реабилитация
В случае перелома альвеолярного отростка костная ткань срастается в разные сроки. Зависят они от характера повреждения и осложнений. Основной период сращивания костей длится от 3 до 6 недель.
Шина удаляется, но перед этим производится рентген перелома. Если на нём имеется костная мозоль, пациент может готовиться к заключительной трёхнедельной реабилитации.
Во время восстановления в рацион больного включаются:
- Бульоны из мяса;
- Натуральные соки;
- Фруктовые морсы;
- Компоты;
- Молочные продукты.
Приготовленная еда должна иметь консистенцию пюре.
Лечение должно продолжаться до тех пор, пока альвеолярная кость не станет полностью подвижной. Больному прописывают гимнастику для разработки лицевых мышц, восстановления движения височно-нижнечелюстного сустава.
Во время реабилитации пациент должен принимать лекарственные препараты для борьбы с нагноением в зоне срастания, для устранения бактерий, которые могли попасть в организм при получении травмы.
↑
Строение челюсти
Обязательное условие успешных действий по восстановлению челюсти – знание ее строения.
↑
Строение верхней челюсти
Верхняя челюсть включает тело и отростки.
Тело содержит 4 поверхности:
- Передняя – изогнута, на ней расположены клыковая ямка, подглазничное пространство.
- Задняя – включает бугор с примыкающей небной бороздкой, альвеолярные отверстия.
- Глазничная, функциональные элементы которой подглазничная бороздка с глазничным каналом и слезная выемка.
- Носовая поверхность с верхнечелюстной расщелиной.
В составе верхней челюсти различают небный, скуловой, лобный, альвеолярный отростки. На последнем располагаются альвеолярные отверстия, примыкающие к верхнечелюстному бугру, к которому крепится латеральная мышца. В состав челюсти входит набор зубов: резцы, клыки и премоляры первого, второго порядков.
↑
Строение нижней челюсти
Состоит нижняя челюсть из 2 поверхностей (внешней, внутренней) тела и 2 отростков. На внутренней расположен подбородочный шип, к которому крепится язычная и подъязычная мышцы. Ниже – двубрюшная ямка, выше – подъязычная ямка и челюстная линия. На внешней локализуется подбородочный выступ, альвеолярные возвышения, над которыми находятся зубы.
Выше угла нижней челюсти имеются жевательная бугристость, позадимолярная ямка, щечный гребень, язычок, мыщелковый и венечный отростки. Ветви челюсти, переходящие в эти отростки, определяют тип лица.
↑
Осложнения при переломах
Осложнения, наблюдающиеся в случаях несвоевременного или неправильного оказания медицинской помощи:
- Развитие травматического гайморита;
- Замедление консолидации отломков;
- Травматический остеомиелит;
- Образование ложного сустава;
- Срастание отломков в неправильном положении.
↑
Травматический гайморит
Развитие обусловлено травматическим поражением верхней челюсти, сопровождающимся попаданием в пазуху мелких осколков кости и прочих инородных тел, инициирующих разрывы слизистой пазухи. Поврежденные зоны пазухи обволакиваются грануляцией, при созревании образующей рубцовую ткань.
Появляющиеся в результате врастания костных фрагментов самостоятельные полости нагнаиваются, вызывая ряд симптомов:
- Затруднённое дыхание;
- Головная боль;
- Общее ухудшение самочувствия;
- Ощущение тяжести при наклоне;
- Гнойные выделения из носа;
- Опухание в области перелома.
Лечение оперативное, путем гайморотомии с конструированием искусственного соустья, прилегающего к нижнему носовому входу. Профилактическая мера – иссечение отмерших участков слизистой и хирургическая обработка раны.
↑
Замедление консолидации отломков
В норме срастание отломков наблюдается к исходу 4-5 недели, в конце идет минерализация первичных структур из коллагена, и подвижность исчезает. Из-за генетической предрасположенности, либо авитаминоза, инфекционных заболеваний, неправильного положения фрагментов консолидация затягивается сроком на 3 недели.
О развитии осложнения свидетельствуют припухлости в районе перелома, патологическая подвижность, сохранение деформации. Устраняется методами остеосинтеза с фиксацией отломков. Профилактика включает повышение защитных сил организма и стимуляцию остеогенеза.
↑
Остеомиелит
Развитие данного вида осложнения связано с:
- Бактериальным поражением костной ткани;
- Поздним оказанием медицинской помощи;
- Затруднением питания тканей на месте;
- Нахождением корней зубов в щели перелома;
- Очагом инфекции одонтогенного характера;
- Снижением иммунитета;
- Нарушением врачебного режима и гигиены.
Острая стадия наступает на третий-четвертый день, сопровождается повышением температуры, ухудшением состояния, потливостью, слабостью, болью в области перелома и появлением неприятного запаха изо рта. Возникает абсцесс, открытие рта затруднено и сопровождается болезненными ощущениями.
Подострая стадия – переходная форма от острой к хронической. Боль становится тупой, менее выраженной, температура субфебрильная. Чувствуется небольшая слабость, головная боль отсутствует. Хроническая характеризуется сохранением субфебрильной лихорадки и незначительной боли.
Лечение заключается в удалении корней из щели, вскрытии гнойника с последующей детоксикацией, антибактериальной и общеукрепляющей терапией.
↑
Ложный сустав
Наблюдается при повреждении нижней челюсти из-за поздней иммобилизации отломков, при недостаточной эффективности ее, неправильного положения костных фрагментов. Возникает такой тип осложнения и в результате замедленной консолидации либо на фоне остеомиелита.
Причина образования ложного сустава на фоне травматического остеомиелита – превалирование фиброгенеза по сравнению с остеогенезом, что происходит из-за гипоксии тканей.
Симптомы при обследовании:
- Деформация лица;
- Нарушение прикуса;
- Выраженное перемещение отломков при открывании рта;
- Патологическая подвижность;
- Наличие замыкательных пластин на рентгенограмме.
Лечение предполагает оперативное иссечение рубцовой ткани и фиброзных спаек между отломками, замыкательные пластинки отсекают. Применяется остеосинтез и трансплантаты, показанные в конкретном клиническом случае.
↑
Срастание отломков в неправильном расположении
Консолидация в неправильном расположении происходит по ряду причин:
- Неверный выбор метода иммобилизации,
- Нарушение режима и рекомендаций лечащего врача,
- Запоздалое обращение за специализированной помощью.
Фрагменты срастаются, смещаясь либо по горизонтали, либо по вертикали. Иногда возможно сочетание. Симптоматика осложнения состоит в затруднении пережевывания пищи, неправильном прикусе, опухании, отклонении нормального положения подбородка.
Лечение либо хирургическое, либо возможно вытягивание, если прошло не больше пяти недель.
↑
Как определить тип перелома
Челюстные переломы классифицируют по локализации на верхнечелюстные и нижнечелюстные, по форме – на открытые и закрытые.
По характеру расположения осколков костей различают:
- Перелом со смещением. Отломки под действием внутренних или внешних факторов смещаются, отклоняясь от правильного положения.
- Перелом без смещения. Характеризуется появлением линии перелома, щели, но соотношение фрагментов остается правильным.
- Оскольчатый возникает при сильном ударе, возникает много мелких осколков.
Перелом нижней челюсти – наиболее распространенный тип, определить можно по следующим клиническим признакам:
- Болевой синдром, локализующийся в верхней части челюсти;
- Кровотечение при открытой форме;
- Невозможность открыть рот на всю ширину;
- Выраженная асимметричность лица;
- Нарушение прикуса;
- Отек и гематома;
- Покраснение кожи и локальное повышение температуры;
- Сенсибилизация зубов на поврежденном участке;
- Расфокусировка зрения;
- Местное онемение лица.
Повреждения верхней челюсти часто сопровождается симптоматикой сотрясения мозга, сопутствующего травме. Клиническая картина, позволяющая выявить этот тип, следующая: наблюдается тошнота, рвота, болевой синдром высокой интенсивности, нарушение дыхания, прикуса, жевание сопровождается резкой болью.
Диагностировать перелом челюсти возможно в медицинском учреждении при рентгенологическом исследовании, МРТ, КТ или ортопантомографии.
↑
Восстановление
Реабилитационный период зависит от своевременности проведения операции и успешности остеосинтеза. Общее состояние больного играет важную роль в восстановлении, как и послеоперационная терапия, включающая антибиотики, иммуномодуляторы, физиопроцедуры, ЛФК и тщательную гигиену раневой поверхности и полости рта.
Питание должно быть сбалансировано и отрегулировано, из рациона исключается твердая и агрессивная в химическом и температурном плане пища. Первые 4 недели допустима только жидкая и полужидкая, измельченная пища. ЛФК, направленную на восстановление мимики, речи, жевания и глотания, проводят после снятия фиксаторов по истечении 4-5 недель.
↑
Особенности питания
Заживает перелом челюсти, как минимум 30 суток.
В этот период пациент не должен делать большие нагрузки на челюсть.
Ежедневное меню должно быть представлено бульончиками и супами, мягкими овощами и фруктами, тщательно перемолотыми или перетертыми.
Наличие молочных блюд в рационе -.
После снятия шины переходить моментально на любимую пищу не рекомендовано. Требуется некоторое время посидеть на щадящей диете. Это нужно для нормализации работы желудка.
↑
Клиническое исследование
Во время клинического обследования врач выявляет основные объективные (видимые или ощущаемые сторонним наблюдателем) и субъективные (воспринимаемые пациентом) симптомы, выясняет обстоятельства происшествия.
Субъективные признаки перелома обычно включают боль в области перелома и первичного травматизма, изменение чувствительности на фрагменте, расположенном за линией перелома.
Связанно это с тем, что при переломе возникает структурное или функциональное (за счет отека и воспаления) повреждение нерва, что снижает чувствительность соответствующей зоны или вызывает в ней специфические ощущения онемения.
Эта травма сочетается с черепно-мозговыми, она сопровождается тошнотой, рвотой, головными болями, заторможенностью, потерей ориентации. О этих ощущениях необходимо сообщать врачу, они могут указывать на тяжелые осложнения, которые принимают во внимание при планировании лечения.
Кроме выявления признаков перелома, врач, особенно на этапе оказания первичной помощи, проверяет проходимость дыхательных путей пострадавшего, выявляет наличие дыхательных движений и сердечных сокращений (пульс).
При наличии отклонений врач оказывает необходимую медицинскую помощь путем восстановления проходимости дыхательных путей и осуществления сердечно-легочной реанимации.
↑
Двойное повреждение
Самая опасная из всех травм, поскольку больной может погибнуть от удушья.
Средняя часть челюсти наклонена вниз, а боковые – во внутреннюю часть и вверх. Нужно быть предельно внимательными, поскольку возможно заглатывание языка.
↑
Причины
Возможные факторы:
- Механическое повреждение любого рода, вызванные внешними факторами.
- Опухолевые заболевания.
- Остеомиелит.
- Другие болезни.
Категория риска – мужчины в возрасте от 15 до 40 лет.
При повреждении челюсти самолечение запрещено, поскольку диагностируются переломы со смещением или осколочные, которые вызывают осложнения:
- Проблемы с прикусом;
- Неспособность самостоятельного пережевывания пищи;
- Инфицирование ротовой полости;
- Появление воспалительных процессов.
По частоте повреждений первое место занимает перелом суставного отростка. Частым стало травмирование средней части тела нижней челюсти и ее угла.
↑
Травма со смещением
Для этого потребуется шина, которая должна фиксироваться за зубы. Без врачебного вмешательства не обойтись.
Хирург вручную собирает кости. В это время больной находится под действием местной анестезии или под наркозом. Зафиксировать челюсть можно капроновой жилой.
Потом больное место закрепляется с наружной части спицами. Пациенту необходим покой и прием противомикробных препаратов.
Заниматься лечением может только врач.
Чем экстреннее будет исправлена ситуация, тем быстрее восстановится больной:
- Проводится обработка раны стерильным материалом.
- Выравнивается перегородка носа в случае ее повреждения.
- Складываются обломки осколков и костей.
- Проводится фиксирование челюсти шиной.
- Продолжительность ношения шины составляет полтора месяца. Времени достаточно для срастания костей.
- В сложных случаях проводится вживление пластинки, которая фиксируется винтами.
- Прием противовоспалительных препаратов.
После завершения основного лечения перелома челюсти начинается реабилитационный период, который направлен на полное восстановление речевых и жевательных функций.
↑
Помощь дома
Рекомендции:
- Проведите фиксирование челюсти с использованием повязки. Под зубы положите линейку.Эту процедуру можно проводить если больной находится в полном сознании, поскольку при бессознательном состоянии можно не заметить заглатывание языка или попадание рвоты в легкие.
- При наличии кровотечения зажмите рану тампоном или другим материалом. Положите холод на поврежденное место. Он поможет остановить кровотечение, обезболит.
- Проведите очистку ротовой полости от посторонних предметов и наполнителей.
- Успокойте больного, постарайтесь обездвижить до приезда скорой.
- Придайте ему сидячее положение, а в случае невозможности – уложите больного вниз лицом.
- При сильных болях дайте больному анальгин или другое обезболивающее. Проследите, чтобы человек смог самостоятельно проглотить таблетку. Придется растолочь ее в порошок. При внутримышечной инъекции обезболивающим, пациент быстрее почувствует облегчение.
- В случае долгого отсутствия скорой, доставьте больного в больницу самостоятельно и доверьте его специалистам, поскольку нередкими стали случая параллельного повреждения сопутствующих органов и частей тела.
От степени тяжести зависит дальнейшее течение заболевания и его лечение. Для ее определения проведите диагностирование, предусматривающее проведение рентгенографии в 2 проекциях, по которым возможна идентификация травмы.
Источник
Травмы костей головы встречаются достаточно часто, но перелом верхней челюсти – исключение. Он диагностируется в 4% от общего количества челюстно-лицевых повреждений. Это травмирование относится к разряду самых сложных и опасных, требует незамедлительного оказания квалифицированной медицинской помощи. При ее отсутствии такие разрушения приводят к тяжелым последствиям. Когда травма сопровождается переломом основания черепа, есть риск повреждения головного мозга с летальным исходом.

Классификация преломов
К переломам относят повреждения костей с нарушением их целостности. При травмах, полученных в бытовых условиях, обычно разрушается нижняя челюсть, для разлома верхней требуется значительное механическое воздействие.
Это может произойти в результате:
- драки с применением предметов, используемых в качестве оружия (кастета, молотка и прочих);
- огнестрельного ранения;
- ДТП;
- падения с высоты на твердую поверхность;
- занятий экстремальными видами спорта.
Некоторые категории людей в большей степени подвержены переломам верхней челюсти. Дополнительными факторами риска являются:
- онкопатологии;
- воспаления костной ткани;
- прием некоторых лекарств;
- сильный авитаминоз;
- метаболические нарушения;
- деминерализации костей;
- инфекционные заболевания (например, туберкулез).
Особенность верхнечелюстных переломов в том, что они всегда сопровождаются выламыванием части кости, поскольку верхняя челюсть очень прочно соединена с остальными отделами черепа, повредить ее иным способом невозможно. Разлом проходит по линиям стыка либо по участкам с отверстиями для сосудов, нервных волокон. В таких местах костная ткань наименее прочная. Траектория смещения отломанных фрагментов зависит от силы травмирующего воздействия, расположения креплений жевательных мышц, размера осколка.
В соответствии с общим подходом к идентификации видов разрушения костей, верхнечелюстные повреждения подразделяются на: открытые (с разрывом мягких тканей) и закрытые; со смещением отломков и без такового.
Непосредственно переломы верхней челюсти врачи делят на две основные группы: огнестрельные и неогнестрельные.
Для травм первой категории используют систему Я.М. Збаржема, предложенную в 1965 году. Так, по направлению и глубине раневого канала огнестрельные верхнечелюстные разломы подразделяются на:
- сквозные (поперечные, косые или продольные);
- касательные;
- слепые.
В зависимости от характера повреждения ранения бывают:
- без выраженного дефекта костей и мягких тканей;
- со значительным дефектом;
- непроникающие;
- проникающие (в полость рта, черепную коробку).
По признаку влияния на функциональность челюсти либо окружающих органов травмы могут быть без нарушения функций либо с нарушением:
- речи;
- жевания;
- слуха;
- глотания;
- зрения;
- дыхания.
Применяемую современными травматологами классификацию переломов челюсти неогнестрельного характера предложил в 1901 году французский хирург Ле Фор. Он выделил три типа линии слабости костной ткани, по которым обычно проходят разломы: верхний, средний и нижний.
Что представляет собой перелом ле фор 1
Перелом I типа (перелом Герена или плавающее небо) – самая тяжелая из всех верхнечелюстных травм. Линия разлома в этом случае проходит по естественным зазорам глазниц сверху, по височным костям – по бокам.

В результате твердое небо полностью отрывается от основания черепа и прочих частей лица. Рассекаются все стенки верхнечелюстной пазухи, носовая перегородка, крыловидные отростки. Перелом I типа всегда сочетается с отломом основания черепа. Чаще травма происходит при ударе в область глаз.
Что собой представляет перелом ле фор 2
При переломе II типа (или «пирамидальном») образуется фрагмент в форме пирамидки, который перемещается обособленно от основания черепа и остальных лицевых костей. Верхушка отломка располагается в области носолобного шва (иногда немного ниже).

Травма относится к суборбитальным, поражает обе глазницы, разрушает проходящие под ними нервы. Иногда Ле Фор II бывает осложнен переломом основания черепа, ушибом либо сотрясением головного мозга.
Что такое перелом типа Ле Фор 3
Перелом III типа характеризуется полным отделением костей лица от основания черепа. Разлом проходит по дну носа и верхнечелюстным пазухам, распространяется на тыльную стенку глазницы, скулу, носолобный шов.
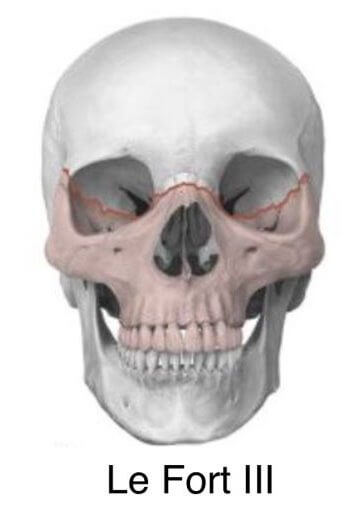
По время такой травмы повреждается нервный узел верхней челюсти, что провоцирует потерю чувствительности и функциональности в отдельных участках лица.
Симптомы
Клиническая картина этого вида переломов характеризуется рядом общих признаков. Основным симптомом перелома верхней челюсти любого типа выступает боль в лице, особенно при смыкании зубов, патологическая подвижность отделенных элементов.
Также такой травме присущи:
- кровотечения изо рта, носа;
- позывы к рвоте;
- зрительные нарушения (косоглазие, тремор яблок и другие), обусловленные разрушением глазниц, поражением головного мозга.
Помимо этого, каждому виду переломов (по классификации Ле Фора) соответствуют дополнительные симптомы.
При 1 типе разрушений наблюдаются:
- отечность;
- ощущение «кома» в горле;
- орбитальные кровоизлияния;
- скругление контуров лица;
- смещение глазных яблок.
Для 2 типа переломов по Ле Фору характерны:
- утрата обоняния;
- немота в области губ и щек;
- симптом «очков» — обширное симметричное кровоизлияние в периорбитальной области. Время его проявления: от нескольких минут до 12 и более часов после травмирования;
- двоение в глазах;
- трудности при дыхании, глотании;
- слезотечение (в некоторых случаях с вкраплениями крови);
- выпирание глазных яблок из глазниц;
- синюшность во рту;
- «одеревенение» верхних зубов и десен;
- отек глотки.
3 тип разрушения проявляет себя такими признаками, как:
- затруднения при попытке заговорить, открыть рот, проглотить пищу;
- отечность подбородка, губ;
- расстройство речи;
- сильные боли в носу;
- исчезновение носогубной складки;
- онемение десен, неба;
- избыточное слюнотечение;
- синюшность вокруг рта;
- изменение прикуса;
- кровотечения в слизистых оболочках ротовой полости.
Если больной получил травму первого или второго видов, наблюдается деформация лица при изменении положения тела человека. Когда пациент ложится — оно уплощается, если встает — удлиняется. Для перелома третьего типа характерно «отвисание» нижней челюсти и век. В сочетании с черепно-мозговой травмой верхнечелюстной перелом провоцирует обильную рвоту, вялость, побледнение кожных покровов, обмороки.
Внимание: симптомы такого повреждения в первое время после его получения бывают выражены слабо!
Проявления травм вариабельны, имеют разную интенсивность, самостоятельно установить степень тяжести, а также вид перелома не получится. При малейшем подозрении на разрушение лицевых костей надо обратиться в медицинское учреждение.
Лечение
Такая травма представляет угрозу для здоровья, жизни пациента, требует комплексного лечения. Терапия включает в себя мероприятия, направленные на:
- иммобилизацию отломков;
- стимулирование восстановительных процессов;
- предотвращение осложнений;
- возвращение полноценной функциональности челюсти.
Сначала врач обеззараживает место повреждения, для восстановления дыхания пострадавшему проводят трахеотомию. Далее обломки кости совмещаются, накладывается иммобилизационная шина. Манипуляция весьма болезненная, поэтому проходит под местной анестезией.
В сложных случаях (например, при разрушении скуловой дуги или верхнечелюстной пазухи) требуется остеосинтез. Отломки фиксируют с помощью специальных приспособлений: проволок, пластин, винтов. Отказываться от вмешательства нельзя, травма может спровоцировать развитие тяжелых нарушений.
Осложнения при переломах
Негативные последствия переломов верхней челюсти могут быть ранними, либо отсроченными. В первом случае они развиваются непосредственно после травмирования, могут выражаться в нарушении дыхательной, жевательной функций, инфицировании тканей.
Без своевременного купирования осложнения чреваты дефектами лицевых нервов, сосудов, тяжелыми воспалительными заболеваниями, асимметрией костей черепа. Разберем подробнее самые распространенные осложнения после перелома верхней челюсти.
Травматический гайморит
При разрушении кости в носовую пазуху могут попадать маленькие осколочки или соринки, которые врастают в слизистую оболочку, в результате в носу формируются гнойные полости.
Симптомами травматического гайморита являются:
- головные боли;
- припухлость переносицы;
- затрудненность дыхания;
- гноистые выделения из ноздрей;
- чувство тяжести при наклонах головы;
- «гриппозное» состояние.
Ситуация требует незамедлительного хирургического лечения. Вмешательство проводят путем иссечения пораженных участков слизистой, конструированием искусственного соустья.
Замедление консолидации отломков
Срастание верхней челюсти с минерализацией хрящей обычно длится от 4 до 5 недель. Иногда этот процесс затягивается еще на три недели. Признаками состояния выступают:
- отечность в области травмы;
- деформация лица;
- подвижность отломков.
Замедленное сращивание устраняют методом остеосинтеза. Параллельно проводят терапию, направленную на укрепление иммунитета.
Читайте также: Как ускорить срастание костей
Остеомиелит
Данное заболевание представляет собой гнойно-некротический процесс. Под воздействием патогенных микроорганизмов он развивается в костях, мягких тканей, костном мозге.
Болезнь развивается постепенно. Острая фаза наступает на 3-4 сутки, сопровождается:
- высокой температурой;
- слабостью;
- болями в поврежденной области;
- слабостью;
- повышенным потоотделением;
- неприятным запахом изо рта;
- сильной болью при разжатии челюстей.
Далее следует подострая стадия, на которой выраженность симптомов падает. Эта степень считается переходной к хронической форме. Для нее характерны слабые боли, субфебрильная температура.
Остеомиелит развивается на фоне:
- позднего обращения к врачу;
- бактериального инфицирования;
- попадания корешков зуба в зазор перелома;
- слабого иммунитета;
- нарушения процессов восстановления тканей;
- несоблюдения правил реабилитационного периода.
Лечение заключается в прочищении гнойной полости, приме антибиотиков, общеукрепляющих препаратов.
Ложный сустав
Это осложнение является вторичным, развивается после медленной консолидации осколков или остеомиелита. Условием формирования ложного сустава выступает гипоксия тканей.
Симптомы осложнения:
- деформация лицевого овала;
- неправильный прикус;
- визуальное движение кусочков кости во время открывания рта.
Для исправления ситуации проводят иссечение спаек, рубцовых тканей, отделение замыкательных пластин с последующим остеосинтезом.
Срастание отломков в неправильном расположении
Фрагменты кости, срастаясь, могут смещаться по горизонтали, вертикали либо в обоих направлениях. Это происходит из-за позднего обращения за квалифицированной помощью, неверного выбора способа обездвиживания, нарушения режима пациентом.
Заметить осложнение можно по таким признакам, как:
- изменение прикуса;
- затруднения при жевании;
- отечность;
- смещение подбородка.
Когда с момента травмирующей ситуации прошло менее 5 недель, возможно вытягивание костей. Если больше времени — требуется операция.
Восстановление
Реабилитация после перелома верхней челюсти в среднем длится 2,5 месяца. Ее успех зависит от степени тяжести травмы, индивидуальных особенностей организма пациента, скорости обращения к врачу, соблюдения всех клинических рекомендаций.
В этот период огромное значение имеет правильный уход за ротовой полостью. Это поможет избежать развития осложнений инфекционной этиологии. После каждого приема пищи рот надо споласкивать специальными антисептиками либо противовоспалительными растворами. Очищать установленные металлоконструкции от остатков еды. Делать это нужно с помощью зубной щетки с мылом. А также для успешного восстановления костей черепа необходимо соблюдать специальную диету.
Особенности питания
Для полноценной реабилитации после любой травмы крайне важно обеспечить пациенту сбалансированное питание, содержащее все необходимые для регенерации клеток витамины и микроэлементы.
При травмах верхней челюсти это условие выполнить сложно из-за невозможности пережевывания пострадавшим еды. Для кормления больного придется использовать специальные приспособления: зонды, бутылочки, соломинки, поильники.
Рацион должен состоять из следующих блюд:
- мясных бульонов;
- сырых яиц;
- протертых овощных супов;
- натуральных соков с мякотью;
- пюре из овощей и мяса;
- жидких каш;
- кисломолочных продуктов.
По мере восстановления костной ткани, следует предлагать пациенту более жесткие блюда, чтобы разрабатывать челюсть. Сухарики, твердые фрукты и прочие компоненты питания запрещены до момента полного выздоровления. Процесс занимает примерно один месяц.
Переход на твердую пищу проходит постепенно, под строгим контролем лечащего врача!
Ледяные либо слишком горячие продукты есть нельзя, все блюда должны быть комнатной температуры. Есть желательно часто, но понемногу. После удаления иммобилизирующих конструкций не рекомендовано быстро возвращаться к привычному питанию. Некоторое время следует соблюдать щадящую диету, чтобы предотвратить расстройства ЖКТ.
Читайте также: Питание при переломах
Как лечить перелом в домашних условиях
Полностью в домашних условиях вылечить верхнечелюстной перелом не получится. Репозицию отломков обязательно должен проводить врач в условиях медицинского учреждения.
Самостоятельная помощь больному заключается в правильном, своевременном доставлении его в больницу. А также очень важно соблюдать все клинические рекомендации во время амбулаторного лечения перелома верхней челюсти.
Первые действия после травмы
Прогноз выздоровления при верхнечелюстных переломах напрямую зависит от того, насколько грамотно была оказана первая помощь пострадавшему. При подозрении на разрушение костной ткани необходимо сразу вызвать «Скорую помощь».
Алгоритм действий до приезда врачей при подобных травмах должен быть следующим:
- Аккуратно остановить кровотечение с помощью пальцев, ватных тампонов, приложить к поврежденному месту ледяной компресс. Холод снимет отечность, уменьшит боль.
- Уложить больного на бок, вытащить язык, следить, чтобы он не западал — это поможет предотвратить асфиксию.
- Обездвижить пострадавшего. При рвоте уложить человека лицом вниз.
- Зафиксировать сломанную челюсть. Для этого можно проложить линейку или тоненькую досточку под зубы, закрепить на голове с помощью бинта. Если нет подручных средств, допустимо осторожно сомкнуть челюсти, перевязать мягкой тканью.
- Эти травмы сопровождаются сильной болью. Чтобы избежать шокового состояния надо дать пациенту обезболивающий препарат на основе фентанила, анальгина, кодеина либо других веществ.
Когда нет возможности вызвать бригаду медиков, следует самостоятельно доставить травмированного в ближайший травматологический пункт. Он должен находиться в положении «лежа на боку» с опущенным лицом.
В медицинском учреждении травматологи проведут репозицию отломков, иммобилизуют поврежденную кость. После пребывания в стационаре больного выписывают для продолжения лечения в амбулаторных условиях. На этапе домашнего восстановления важно соблюдать все врачебные рекомендации.
Способы лечения
В комплексную терапию челюстных травм входит:
- соблюдение специальной диеты;
- гимнастика;
- физиопроцедуры;
- прием фармацевтических препаратов.
Лекарства используются в форме таблеток (предварительно их придется измельчать в порошок) либо инъекций.
Обычно пострадавшему назначают:
- нестероидные противовоспалительные препараты (Кеторол, Ревмоксикам, Алмирал, Ксефокам). Они нужны для снятия отеков и боли;
- БАДы с кальцием, витамином D (такие, как Остеогенон, Кальций 3D Никомед);
- противовоспалительные гели местного применения (Лиотон, Гепариновая мазь, Вольтарен);
- антибактериальные (Цефтриаксон, Ципрофлоксацин) чаще используют в виде инъекций для предотвращения инфицирования.
Все названия препаратов приведены в информационных целях. Принимать какие-либо средства без назначения травматолога недопустимо!
Существенно ускоряют выздоровление физиотерапевтические процедуры:
- электрофорез с препаратами кальция доставляет необходимые вещества к разрушенной костной ткани;
- магнитотерапия снимает отечность, боль, купирует очаги воспаления;
- ?
