Огнестрельные переломы суставов

Огнестрельные переломы. Патологические переломы
Особенности патологической анатомии огнестрельных переломов костей заключаются в неизбежном сочетании с повреждениями мягких тканей массивности и многооскольчатости поражения костного органа, инфицировании костных ран с развитием остеомиелита. В тяжелых случаях наблюдается затяжной раневой процесс в виде гнойно-резорбтивной лихорадки с возможным исходом в раневой сепсис.
Морфология огнестрельных костных переломов разной локализации неодинакова. При повреждении диафизов трубчатых костей возникает так называемый взрыв кости, при котором вследствие раздробления, растрескивания ее множественные костные осколки рассеиваются в раневом канале и далеко за его пределами.
Травма эпифизов длинных трубчатых костей вызывает их разрушение и образование крупных осколков. В более мелких эпифизах определяются дырчатые дефекты, сочетающиеся с растрескиванием губчатого вещества самих эпифизов и периферических отделов диафизов.
Огнестрельные раны плоских костей обычно имеют вид дырчатых дефектов. Как правило, при огнестрельных переломах наступает обширное размозже-ние костного мозга, резкие расстройства кровообращения в смежных с зоной повреждения отделах костно-мозговых пространств.
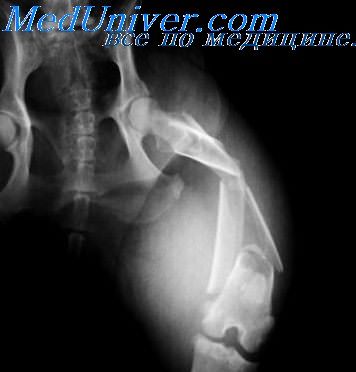
Рентгенологически огнестрельные переломы характеризуются значительными разрушениями кости, большим количеством отломков, а также наличием в ряде случаев металлических осколков. Огнестрельные переломы больших трубчатых костей имеют вид «крыльев бабочки» или звездообразный вид, а для губчатого вещества характерным является «дырчатый» перелом. Иногда разрушение кости имеет цилиндрический ход, от которого в виде радиуса идет то или иное число трещин.
Заживление огнестрельных костных ран протекает тяжелее в сравнении с другими, часто сопровождается осложнениями, среди которых на первом месте — огнестрельный остеомиелит. Регенераторный процесс сопровождается резкими дистрофическими и атрофическими изменениями в отломках костей, длительным течением, обострением воспалительной реакции, секвестрацией — отхождением через раневой канал осколков мертвой ткани.
Общие закономерности репаративного процесса и реактивные изменения в поврежденной костной ткани во многом сходны с закономерностями и изменениями травм костной ткани неогнестрельного происхождения.
Патологические переломы — сборная многочисленная группа переломов, возникающих вторично. Она характеризуется нарушением целости измененной предшествующим патологическим процессом кости. Патологические переломы встречаются как при генерализованных, системных заболеваниях скелета, так и при местных патологических изменениях. Рентгенологически они имеют характер поперечных трещин, чаще появляющихся там, где налицо наибольшее разрушение кости, резко выраженный остеопороз или другие изменения, уменьшающие прочность кости. Часто при этих переломах встречаются вклинения отломков, из-за чего на рентгенограмме трудно представить себе размеры разрушения кости.
Компрессионный перелом позвонка характеризуется уплощением его за счет вдавления любой из пластинок, клиновидность наступает позднее вследствие разрушения передней поверхности. Контур кариозной полости, симулирующий грыжу диска, размыт. Межпозвонковая щель сужена. На томограммах — типичная каверна, иногда с секвестром. Паравертебральные ткани уплотнены, с течением времени уплотнение всегда нарастает, а деструкция в позвонке увеличивается, наступает контактное разрушение соседнего позвонка.
Особенности заживления патологических переломов определяются характером основного процесса, при котором возник перелом, а также его локализацией.
— Также рекомендуем «Патологическое заживление переломов. Ложный сустав — псевдоартроз»
Оглавление темы «Переломы костей. Рентгенологические признаки переломов»:
1. Дистальная и проксимальная эктромелии. Патология пальцев и конечностей
2. Нарушение количества пальцев. Расщепление кисти и синдактилия
3. Симфалангия и патология стопы. Множественные пороки скелета
4. Травмы скелета. Переломы костей скелета
5. Переломы трубчатых костей. Возрастные особенности переломов
6. Вторичное заживление костей. Осложненные переломы
7. Огнестрельные переломы. Патологические переломы
8. Патологическое заживление переломов. Ложный сустав — псевдоартроз
9. Переломы пояса верхней конечности. Переломы костей верхних конечностей
10. Переломы костей таза и тазобедренного сустава. Переломы бедра, костей коленного сустава
Источник
Исключительное разнообразие огнестрельных повреждений костей определяется, с одной стороны, характеристиками ранящего снаряда, с другой — особенностями строения кости.
Сложность диагностики истинного характера повреждения, тяжесть сопутствующих переломам повреждений мягких тканей, общая тяжелая реакция организма на любое огнестрельное повреждение характерны для огнестрельных ранений. Существует большое число классификаций огнестрельных переломов. Лучшая классификация была предложена в конце Великой Отечественной войны 1941— 1945 гг., она представлена в капитальном руководстве «Опыт советской медицины в Великой Отечественной войне 1941—1945 гг.». Все огнестрельные переломы можно разделить по виду ранящего снаряда на пулевые, осколочные (в том числе вторичными осколками), в результате действия взрывной волны боеприпаса. Различают переломы крупно- и мелкооскольчатые, сопровождающиеся или не сопровождающиеся повреждениями других анатомических структур.
С практической точки зрения целесообразна такая классификация, которая, с одной стороны, позволяет сформулировать правильный диагноз, а с другой — нацеливает на определенную последовательность выполнения диагностических и главным образом лечебных процедур. Предлагаем классификацию, которая является развитием классификации огнестрельных переломов из «Опыта советской медицины в Великой Отечественной войне 1941 — 1945 гг.».
Классификация огнестрельных переломов
I. По виду ранящего снаряда: пулевые, осколочные, минно-взрывные, в результате воздействия взрывной волны
II. По локализации перелома: диафизарные, метафизарные, эпиметафизарные
III. По характеру ранения: открытые, закрытые, сквозные, слепые: касательные, проникающие в сустав, не проникающие в сустав
IV. По виду перелома: неполные (краевые, дырчатые), полные, крупнооскольчатые, мелкооскольчатые. Без значительного дефекта костного вещества, со значительным дефектом костного вещества. Поперечные, косые, продольные
V. По сопутствующим повреждениям: с повреждением, дефектом мягких тканей, с повреждением магистральных артерий, с повреждением магистральных вен, с повреждением нервных стволов
VI. Комбинированные
Множественные
Сочетанные
На первый взгляд может показаться, что при огнестрельном повреждении не может быть закрытого перелома. Это не так. При воздействии взрывной волны боеприпаса (такие переломы следует относить к огнестрельным, учитывая специфические особенности действия взрывной волны, имеющие много сходного с общим воздействием пули или осколка) закрытый перелом — реальность. Есть основания говорить сегодня о комбинированных повреждениях, поскольку опыт показывает, что не редкость наблюдения, когда пострадавший имеет термический или химический ожог и огнестрельное ранение, механические повреждения другого происхождения и огнестрельное ранение. Такие пострадавшие требуют, естественно, и соответствующего лечения, которое будет планироваться исходя из особенностей комбинированной травмы, оценки ведущего в настоящий момент повреждения, характера оказания помощи на предыдущих этапах. Минно-взрывные травмы практически всегда имеют комбинированный характер (рис. 3.1; 3.2). При пулевых, а в особенности пулеметных, ранениях не редкость сочетанное повреждение: ранение головы, живота, грудной клетки, гениталий (рис. 3.3—3.5).





Есть основания согласиться с таким положением: дефекты костей при огнестрельном ранении могут быть первичными, т. е. образовавшимися вследствие непосредственного воздействия самого ранящего снаряда, вторичными — в результате хирургической обработки и удаления свободнолежащих, не связанных с костью отломков, и хирургическими, т. е. возникшими после оперативного вмешательства, во время которого произведены резекции отломков, секвестрэктомия.
Следует иметь в виду, что одинаковые боеприпасы в различных ситуациях могут вызывать совершенно разные повреждения. Так, Дж. Ф. Кеннеди 22 ноября 1963 г. в Далласе был поражен с расстояния 88 м двумя пулями калибра 6,5 мм. Начальная скорость полета этих пуль была около 580 м/с. Первым выстрелом он был ранен в правую верхнюю половину грудной клетки; входное и выходное отверстия были небольших размеров. Вторая пуля попала в затылок, разрушила затылочную кость на множество фрагментов, перфорировала сегмент мозга и пробила его боковые области, образовала зияющее отверстие около 15 см в поперечнике [Финк, 1965].
При прохождении высокоскоростной (более 800 м/с) пули или осколка на определенном расстоянии от кости может возникнуть перелом без непосредственного контакта ранящего снаряда, в результате так называемого бокового удара, а в сущности вследствие воздействия мощного энергетического импульса, передаваемого тканям, в том числе кости, ранящим снарядом через мягкие ткани сегмента конечности. В этом случае кость повреждается без непосредственного контакта с ранящим снарядом. Конечно, это условно закрытый перелом, но с точки зрения выбора метода фиксации отломков кости это имеет существенное значение.
Огнестрельным переломам всегда сопутствуют тяжелая кровопотеря, выраженные нарушения общей гемодинамики, регионарного кровотока, микроциркуляции, сопровождающиеся гипоксией и метаболическими расстройствами, что в значительное степени связано также с одновременным поражением сосудов и нервов (табл. 3.1).

Опубликовал Константин Моканов
Источник
Частота — 75% всех
ранений (В. А. Оппель), 50-85% всех ранений
на войне (Великой Отечественной).
Эта
группа раненых дает наибольший процент
возвращения в строй и служит важным
источником пополнения личного состава
армии.
Классификация
1.
Закрытые — переломы, повреждения
суставов, ушибы, растяжения.
2.
Открытые — огнестрельные, неогнестрельные,
—
пулевые, осколочные,
—
повреждения мягких тканей, костей,
суставов, размозжения, отрывы.
Характер
повреждения при огнестрельных ранениях:
—
только мягкие ткани — 50 %,
—
мягкие ткани и кости-50%,
—
повреждения и сосудов — 10%,
—
повреждения и нервов — 15%.
Особенности
огнестрельных переломов:
—
наличие зоны некроза и размозжения,
зоны молекулярного сотрясения,
—
возможность заноса костных осколков и
инородных тел на значительное
расстояние от раны,
—
возможность вторичных некрозов.
Виды
огнестрельных переломов:
—
неполные (дырчатые, желобоватые),
—
полные: мотыльковые, многооскольчатые,
косые, поперечные. Вид перелома зависит
от кинетической энергии пули и вида
кости.
Непосредственные
осложнения огнестрельных ранений
конечностей
—
кровотечение,
—
шок,
—
гнойная инфекция раны — нагноение,
флегмона, абсцесс, остеомиелит (50%
всех огнестрельных переломов на Великой
Отечественной войне), анаэробная
инфекция, столбняк.
Поздние осложнения
огнестрельных ранений конечностей:
—
несращение, неправильное сращение,
ложные суставы, контрактуры.
Диагностика переломов
1.
Полные:
правило “КУБДП” (крепитация, укорочение,
боль при осевой нагрузке, деформация,
патологическая подвижность).
2.
Неполные —
этих признаков нет.
В
специализированном госпитале обязательно
рентгеновский снимок всего сегмента
конечности в двух проекциях!
Всегда надо
исключать возможность повреждения
магистральных сосудов и нервов (см.
лекцию о повреждении сосудов).
Принципы сортировки и этапного лечения
Первая помощь
(поле боя,
БМП):
—
остановка кровотечения (жгут, давящая
повязка),
—
наложение защитной повязки (индивидуальный
перевязочный пакет),
—
введение анальгетиков из шприца-тюбика,
—
иммобилизация подручными средствами
(прибинтование руки к туловищу,
поврежденной ноги к здоровой, прибинтование
случайных жестких предметов, личного
оружия). На БМП иммобилизация может быть
выполнена и табельными средствми.
Первая врачебная
помощь (МПП):
—
контроль наложенных жгутов, повязок,
шин; исправление их и при необходимости
наложение новых,
—
транспортная ампутация конечности
(отсечение полностью разрушенной,
висящей на кожном лоскуте конечности),
—
введение антибиотиков, столбнячного
анатоксина,
—
профилактика и лечение шока и кровопотери
— инъекции анальгетиков, 1 % новокаина
в место закрытого перелома, проводниковые
и футлярные блокады, струйное введение
крови и кровезаменителей.
Медицинская
сортировка на МПП:
—
раненые, нуждающиеся во врачебной помощи
по неотложным показаниям в условиях
перевязочной (неостановленное наружное
кровотечение, со жгутом, в состоянии
шока и недостаточной транспортной
иммобилизации, для выполнения
транспортной ампутации конечности, при
угрозе развития шока, с загрязнением
ран и повязок ОВ),
—
раненые, нуждающиеся во врачебной помощи
в перевязочной в порядке очередности
(помощь им может быть отложена до
следующего этапа): с переломами костей
без признаков шока, нуждающиеся в
улучшении транспортной иммобилизации,
с ранами и повязками, загрязненными
0В),
—
легкораненые со сроками лечения от 10
суток до 1,5-2 месяцев, подлежат эвакуации
в ГЛР,
—
легкораненые со сроками лечения до 4-5
суток, подлежат возвращению в часть
или направлению в команду выздоравливающих
при МПП,
—
агонизирующие.
Квалифицированная
хирургическая помощь:
Сортировка:
—
нуждаются в квалифицированной
хирургической помощи по неотложным
показаниям: продолжающееся наружное
кровотечение, наложенный
жгут,
нарастающая гематома, отрыв и размозжение
конечности, анаэробная инфекция,
—
подлежащие эвакуации в общехирургический
госпиталь,
—
подлежащие эвакуации в СХПГ для раненых
в бедро и крупные суставы,
—
подлежащие эвакуации в ГЛР,
—
легкораненые, которые могут быть
оставлены в команде выздоравливающих,
—
агонизирующие (с тяжелыми сочетанными
и множественными повреждениями).
ПХО
ран на этапе квалифицированной
хирургической помощи выполняется
по общим правилам, рассмотренным в
лекции по ранам. Недостатком обработки
костной раны является отсутствие
рентгеновского контроля и невозможность
задержать раненого для наблюдения.
Прогрессивным в лечении огнестрельных
переломов является первичный остеосинтез
стержнями или аппаратами внешней
фиксации.
Будут
использованы для иммобилизации
поврежденного сегмента аппараты внешней
фиксации, наложенные из двух колец
по типу модуля. Во время Великой
Отечественной войны в условиях МСБ и
специализированных госпиталей для
иммобилизации переломов широко
применяли гипсовые повязки. Они не
утратили своего значения и в настоящее
время.
Показания:
—
после ПХО огнестрельных переломов,
повреждений суставов, больших ран,
—
после шва нервов и сосудов,
—
после остеосинтеза огнестрельных
переломов,
—
как средство транспортной иммобилизации.
Противопоказания:
—
анаэробная инфекция,
—
невскрытые флегмоны,
—
сопутствующие глубокие ожоги и
отморожения,
—
нельзя накладывать глухую гипсовую
повязку при закрытых переломах.
Раненым, подлежащим
эвакуации в специализированные и
общехирургические госпитали или ГЛР
без хирургической обработки, производят
повторное введение антибиотиков (в
окружности раны), применяются
обезболивающие средства или
пролонгированные внутрикостные блокады,
улучшается иммобилизация. Состав
смеси для пролонгированного обезболивания
— 10 мл 5% раствора новокаина, 90 мл 8% раствора
желатины (или 25% раствор альбумина,
аминокровин), 1 млн. ед. пенициллина.
Специализированная
помощь раненым в конечности:
—
оказывается: госпиталь «Бедро и крупные
суставы», общехирургический госпиталь,
ГЛР.
Схема
оказания специализированной помощи:
—
диагноз — клинический (“КУБДП”),
рентгенологический,
—
обезболивание — общее, местное,
—
репозиция открытая или закрытая —
одномоментная,
—
постепенная,
—
фиксация — гипсовая повязка, скелетное
вытяжение, остеосинтез очаговый накостный
и внутрикостный, компрессионно-дистракционный
остеосинтез,
—
лечебная физкультура, физиопроцедуры.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
При лечении огнестрельных переломов костей широко применяют консервативные методы обездвиживания отломков (гипсовая повязка, репозиция и гипсовая повязка, скелетное вытяжение, лечебные шины и др.). Только при неэффективности или невозможности их применения прибегают к методам внутреннего металлического или чрескостного остеосинтеза аппаратами. Чрескостный остеосинтез на этапе специализированной помощи может найти применение в 20% случаев огнестрельных ранений длинных трубчатых костей и суставов. К этому методу особенно часто прибегают при наличии гнойных осложнений.
Чрескостная фиксация отломков при огнестрельных переломах предполагает соблюдение общих принципов его применения. Однако следует учитывать и некоторые особенности методики и послеоперационного лечения при этом виде повреждений. Наиболее удобной и эффективной моделью при лечении огнестрельных переломов костей является аппарат «Синтез». Последнее объясняется его конструктивными особенностями, позволяющими не только сопоставить отломки и надежно их обездвижить, но также простотой и быстротой его наложения, возможностью проведения повторной хирургической обработки раны, шва сосудов и нервов. При наличии гнойных осложнений можно без трудностей перемещать или заменять спицы. Аппарат позволяет обездвиживать отломки при околосуставных переломах, сохраняя подвижность в суставе. Как известно, открытые огнестрельные переломы костей отличаются от открытых неогнестрельных переломов большей тяжестью, значительной зоной разрушения, первичным и вторичным некрозом не только мягких тканей, но и костной ткани, частым микробным загрязнением раны. Все это создает благоприятные условия для развития гнойных осложнений. Позднее поступление раненых на этап специализированной помощи усугубляет имеющиеся трудности. Поэтому часто специализированную помощь раненым в конечности оказывают при начальных или при уже развившихся гнойных осложнениях.
Перед травматологом-ортопедом стоит задача общего лечения раненого, лечение огнестрельного перелома и проведения эффективных мероприятий по предупреждению или лечению инфекционных осложнений. Поэтому лечение раненых с огнестрельными переломами костей конечностей должно включать следующий комплекс мероприятий:
1) общее лечение пострадавшего; возмещение кровопотери, профилактика и лечение шока;
2) первичная или повторная хирургическая обработка раны с элементами восстановительной хирургии;
3) шов магистральных сосудов и нервов;
4) профилактика и лечение инфекционных осложнений;
5) репозиция и обездвиживание отломков с коррекцией их положения, а при необходимости и восстановление длины сегмента.
Разумеется, в зависимости от общего состояния раненого, вида перелома и осложнений осуществляют различный объем специализированной помощи.
Применение чрескостной фиксации аппаратами проводят при:
1) раздробленных, многооскольчатых переломах длинных трубчатых костей, когда другие методы фиксации неэффективны;
2) огнестрельных ранениях с дефектом на протяжении костей;
3) огнестрельных переломах длинных трубчатых костей, осложненных нагноением или остеомиелитом;
4) внутри- и околосуставных тяжелых раздробленных переломах костей.
Наиболее часто метод находит применение при огнестрельных переломах костей голени, в нижней трети бедра и реже — на более высоких его уровнях, плече и совсем редко — на предплечье.
При наложении аппарата спицы проводят через нетравмированные участки конечности, а также вне зоны расположения гнойных очагов, ран, свищей и затеков.
С целью более радикальной хирургической обработки и успешного закрытия раны, а также в интересах шва сосудов и нервов, отломки временно смещают по длине (укорочение сегмента). В этом положении костные фрагменты фиксируют аппаратом. В послеоперационном периоде, начиная с 10—12-го дня, проводят микродистракцию, сопоставляют отломки и восстанавливают нормальную длину сегмента. Такая хирургическая тактика позволяет временно получить «избыток» мягких тканей и прикрыть костные отломки здоровыми мышцами. В конечном итоге это обеспечивает благоприятное течение раневого процесса и предупреждение гнойных осложнений.
С.С. Ткаченко
Опубликовал Константин Моканов
Источник
