Обследование для операции при переломе

 Сама по себе операция остеосинтеза предполагает оперативное вмешательство, в ходе которого осуществляется составление отломков костей, образовавшихся вследствие перелома. Остеосинтез предполагает использование конструкций, которые будут фиксировать кость, а также удерживать их в неподвижном состоянии все время, пока кости будут срастаться.
Сама по себе операция остеосинтеза предполагает оперативное вмешательство, в ходе которого осуществляется составление отломков костей, образовавшихся вследствие перелома. Остеосинтез предполагает использование конструкций, которые будут фиксировать кость, а также удерживать их в неподвижном состоянии все время, пока кости будут срастаться.
Остеосинтез костей считается единственно верной операцией в случае, если имеют место быть:
- внутрисуставные переломы, повредившие поверхность суставов;
- переломы трубчатых костей (длинных).
Оперативное вмешательство такого рода более эффективно чем использование лангетов, закрытых респозиций, ортезов.
Выбор метода фиксации отломков
Существует три основных принципа, по которым осуществляется выбор метода фиксации отломков кости во время проведения остеосинтеза.
Биологический. Необходимо учитывать, что сам процесс репаративного восстановления костной ткани нормально проходит лишь в том случае, если ткани не слишком сильно травмированы. В ином случае возникает необходимость выбора другого метода сращивания костей. Иначе при проведении остеосинтеза могут возникнуть осложнения в виде отслоения надкостницы.
Механический. Отломки кости должны сопоставляться идеально точно. Контакт отломков должен происходить по всей линии излома. В этом случае остеосинтез позволяет обездвижить кость и гарантировать ее нормальное сращивание с течением времени. Раздробленные и многоскольчатые (а также некоторые другие) виды переломов остеосинтезом не лечатся.
- Прогностический. Принцип основан на предупреждении и профилактике наиболее вероятных осложенений. Если риск возможных осложнений слишком велик, операция откладывается или выбирается иной метод лечения.
Перед операцией
 Подготовка к операции предполагает:
Подготовка к операции предполагает:
Проведение исследований пациента общеклинического характера. На данном этапе берутся основные лабораторные анализы (крови, мочи, кала), проводится эхокардиограмма сердца. Пациент также проходит общий визуальный осмотр. Обследования дают возможность специалистам определить уровень готовности человека к операции, диагностировать возможные паталогии, подобрать соответствующее лечение, определиться с выбором метода проведения остеосинтеза.
Проведение биохимического анализа крови. Необходимо в целях выявления отклонений, а также для определения группы крови. У самого пациента или его родственников (с той же группой) также берется кровь. Она может понадобиться для переливания во время или сразу после оперативного вмешательства.
Изучение крови пациента на предмет скорости ее свертывания. Эта информация необходима непосредственно для хирургов, которые будут осуществлять оперативное вмешательство. Низкие показатели свертываемости могут стать причиной откладывания вмешательства на более поздний срок. Также показатели свертываемости влияют на выбор метода проведения операции.
Рентгенологическое исследование области перелома (или использование магнитно-резонансной томографии, если есть такая возможность).
- Проведение тестов на предмет воздействия анестезии на пациента. Тестирование проводит анестезиолог. Это позволяет специалисту точно рассчитать количество препаратов (а также выбрать их тип) для анестезии. Кроме того, на данном этапе исключаются все возможные астенезиологические препараты, способные вызвать аллергию у конкретного пациента.
Что еще следует знать пациентам, которые готовятся к остеосинтезу
После проведения оперативного вмешательства вам понадобится время на восстановление функции поврежденный костей. В среднем этот срок составляет от одного месяца до полугода. В течение всего этого периода вам необходимо регулярно проходить осмотры у лечащего врача и в точности соблюдать все индивидуальные рекомендации.
После операции кости полностью срастутся в течение года (обычно полное сращивание наступает на 6-12 месяц). Все будет зависеть от индивидуальных особенностей вашего организма.
После остеосинтеза пациентам рекомендуется прохождение курса реабилитации. Некоторые металлоконструкции оставляются в теле пациентов на всю жизнь, некоторые — удаляются со временем.
Важно того, что функции костей остеосинтез позволяет восстановить в максимально короткий срок. Это позволит в разы снизить риск получения инвалидности со временем.
Источник
Показания, подготовка к операции при переломе надколенника
Показания:
а) Поскольку разгибательный аппарат коленного сустава подвергается значительным нагрузкам, практически при любом переломе надколенника со смещением у активных пациентов показана открытая репозиция и внутренняя фиксация перелома
б) При краевых продольных переломах надколенника и клинически значимом переломе двудольного надколенника в случае необходимости лучше выполнять иссечение фрагмента
в) При переломах нижнего полюса надколенника с формированием небольшого костного фрагмента возможна фиксация перелома или удаление костного фрагмента с реинсерцией сухожилия надколенника
г) Варианты лечения:
• Консервативное лечение (иммобилизация коленного сустава) может быть показано при переломах надколенника с минимальным смещением
• В процессе лечения необходимо несколько раз выполнять контрольную рентгенографию для исключения вторичного смещения фрагментов
• Любое более или менее значительное смещение фрагментов является показанием к открытой репозиции и внутренней фиксации перелома
Обследование и лучевая диагностика перелома надколенника:
а) У пациентов с переломами надколенника обычно развивается выраженный гемартроз, они обычно не могут поднять выпрямленную в коленном суставе ногу
б) При переломах со смещением обычно удается пропальпировать дефект надколенника в области перелома
в) Стандартная рентгенография:
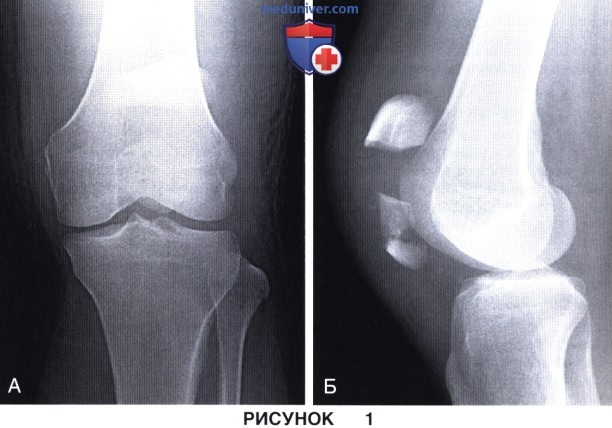
• В прямой (переднезадней) и боковой проекциях. На рис. 1 (А и Б) представлен перелом надколенника со смещением
• Аксиальная рентгенограмма надколенника (проекция по Merchant или «восход надколенника»),
г) Магнитно-резонансная томография (МРТ) при изолированных переломах надколенника не показана, за исключением, разве что, случаев, когда необходимо исключить другие сопутствующие повреждения
д) Сцинтиграфия с технецием и МРТ могут назначаться для диагностики стрессовых переломов надколенника или клинически значимого patella bipartita
е) Компьютерная томография (КТ) информативна в отношении диагностики не видимых на рентгенограмме переломов и оценки степени смещения фрагментов.
ж) Оснащение:
• Для оценки качества репозиции и положения металлоконструкций выполняется интраоперационная флюороскопия
з) Нюансы:
• Во время доступа необходимо формировать толстые кожно-подкожные лоскуты, рассекая ткани сразу до фасции и надкостницы, что позволяет минимизировать дополнительную травму мягких тканей и снизить риск проблем с заживлением послеоперационной раны
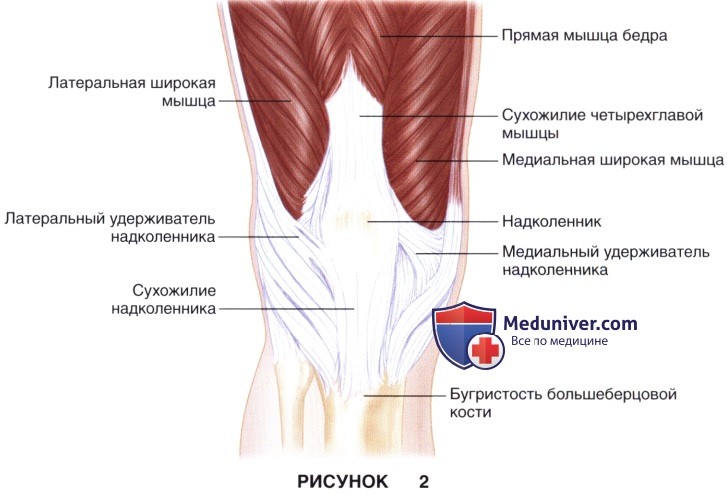
Хирургическая анатомия:
а) Надколенник — это крупная сесамовидная кость (рис. 2):
• Проксимально к надколеннику прикрепляется сухожилие четырехглавой мышцы
• Дистально — сухожилие надколенника
б) Надколенник расположен поверхностно и доступ к нему обеспечивается простым срединным разрезом кожи
в) Медиальный и латеральный удерживатели надколенника являются продолжением разгибательного аппарата коленного сустава (рис. 2) и при переломах со смещением также повреждаются.
Положение пациента:
а) Пациента укладывают в положение на спине на стандартный операционной стол
б) В верхней трети бедра может быть наложен турникет:
• Раздувание турникета не должно мешать мобилизации и фиксации перелома надколенника
• Под колено для улучшения обзора можно положить большой стерильный валик или «треугольник»
— Также рекомендуем «Доступ, техника операции при переломе надколенника»
Редактор: Искандер Милевски. Дата публикации: 2.4.2020
Источник
ÐаÑаÑÑÑÑ Ð¾Ð¿ÐµÑаÑÐ¸Ñ Ð¿Ñи пеÑеломе â опÑималÑнÑй вид леÑениÑ. ÐÐµÐ´Ñ ÐºÐ¾Ð½ÑеÑваÑивнÑми меÑодами можно обойÑиÑÑ Ð½Ðµ вÑегда, и пÑÐ¸Ñ Ð¾Ð´Ð¸ÑÑÑ Ð¿ÑибегаÑÑ Ðº ÑадикалÑной ÑеÑапии. Ð ÑелÑÑ Ñ Ð¸ÑÑÑгиÑеÑкого вмеÑаÑелÑÑÑва, его Ð²Ð¸Ð´Ð°Ñ , показаниÑÑ Ð¸ пÑоÑивопоказаниÑÑ , оÑобенноÑÑÑÑ ÑеабилиÑаÑии поÑле Ð½Ð¸Ñ Ð¸ возможнÑÑ Ð¾ÑложнениÑÑ Ð¾Ð¿Ð¸Ñано в данной ÑÑаÑÑе.

ÐÑи ÑложнÑÑ Ð¿Ð¾Ð²ÑеждениÑÑ ÐºÐ¾ÑÑнÑÑ Ñканей опеÑаÑивное вмеÑаÑелÑÑÑво â опÑималÑнÑй ваÑианÑ.
ÐпÑеделение, ÑÑÑÑ Ð¸ Ñели опеÑаÑивного вмеÑаÑелÑÑÑва пÑи пеÑеломаÑ
ÐпеÑаÑивнÑе меÑÐ¾Ð´Ñ Ð»ÐµÑÐµÐ½Ð¸Ñ Ð¿ÐµÑеломов коÑÑей в болÑÑинÑÑве ÑлÑÑаев пÑедполагаÑÑ Ð¿Ñименение оÑÑеоÑинÑеза. ÐÑо Ñ Ð¸ÑÑÑгиÑеÑкое вмеÑаÑелÑÑÑво, в ÑезÑлÑÑаÑе коÑоÑого ÑоединÑÑÑÑÑ Ð¸ ÑикÑиÑÑÑÑÑÑ ÐºÐ¾ÑÑнÑе оÑломки, обÑазовавÑиеÑÑ Ð¿Ð¾Ñле повÑеждениÑ.
ÐпеÑаÑÐ¸Ñ Ð¿Ð¾Ð·Ð²Ð¾Ð»ÑÐµÑ ÑоздаÑÑ Ð¼Ð°ÐºÑималÑно благопÑиÑÑнÑе ÑÑÐ»Ð¾Ð²Ð¸Ñ Ð´Ð»Ñ Ð¿ÑавилÑного и бÑÑÑÑого ÑÑаÑÑÐ°Ð½Ð¸Ñ Ñканей.
ÐÐ»Ñ ÑикÑаÑии иÑполÑзÑÑÑÑÑ ÑазлиÑнÑе конÑÑÑÑкÑии:
- аппаÑÐ°Ñ ÐлизаÑова;
- ÑазлиÑнÑе плаÑÑинÑ;
- ÑикÑиÑÑÑÑие комплекÑÑ, ÑодеÑжаÑие ÑÑÑÑпÑ, ÑпиÑÑ, болÑÑ Ð¸ дÑ.
ÐÑе они изгоÑавливаÑÑÑÑ Ð¸Ð· ÑпеÑиалÑнÑÑ Ð½ÐµÐ¾ÐºÐ¸ÑлÑÑÑÐ¸Ñ ÑÑ Ð² оÑганизме меÑаллов. ÐÐ°ÐºÐ°Ñ Ð¸Ð¼ÐµÐ½Ð½Ð¾ конÑÑÑÑкÑÐ¸Ñ Ð±ÑÐ´ÐµÑ Ð²ÑбÑана, завиÑÐ¸Ñ Ð¾Ñ ÐºÐ¾Ð½ÐºÑеÑной ÑиÑÑаÑии â вида пеÑелома, его ÑÑжеÑÑи, локализаÑии. Ð ÑлÑÑаÑÑ , когда можно добиÑÑÑÑ ÑдаÑного ÑÑаÑÐµÐ½Ð¸Ñ Ð±ÐµÐ· опеÑаÑивного вмеÑаÑелÑÑÑва, ÑеÑÑ Ð¸Ð´ÐµÑ Ð¾ закÑÑÑой иммобилизаÑии, пÑедполагаÑÑей иÑполÑзование гипÑа (или лангеÑÑ) и пÑедÑÑмаÑÑиваÑÑей длиÑелÑнÑÑ Ð½ÐµÐ¿Ð¾Ð´Ð²Ð¸Ð¶Ð½Ð¾ÑÑÑ.
ÐÑи оÑкÑÑÑой ÑоÑме иммобилизаÑÐ¸Ñ Ð·Ð°Ð½Ð¸Ð¼Ð°ÐµÑ Ð³Ð¾Ñаздо менÑÑе вÑемени. ÐипÑÐ¾Ð²Ð°Ñ Ð¿Ð¾Ð²Ñзка в ÑÑом ÑлÑÑае не нÑжна. ÐбÑÑно Ñже ÑпÑÑÑÑ Ð½ÐµÑколÑко ÑÑÑок поÑле Ñ Ð¸ÑÑÑгиÑеÑкого вмеÑаÑелÑÑÑва Ñеловек Ð¼Ð¾Ð¶ÐµÑ Ð½Ð°ÑинаÑÑ Ð¿Ð¾Ð½ÐµÐ¼Ð½Ð¾Ð³Ñ Ð´Ð²Ð¸Ð³Ð°ÑÑÑÑ.
ÐблаÑÑи пÑÐ¸Ð¼ÐµÐ½ÐµÐ½Ð¸Ñ ÑадикалÑного леÑениÑ
ÐеÑение пеÑелома поÑле опеÑаÑии пÑименÑеÑÑÑ Ð¿Ñи ÑазлиÑнÑÑ , Ñ ÑоÑки зÑÐµÐ½Ð¸Ñ Ð»Ð¾ÐºÐ°Ð»Ð¸Ð·Ð°Ñии, ÑÑÐ°Ð²Ð¼Ð°Ñ .
ЧаÑе вÑего оÑÑеоÑинÑез пÑакÑикÑеÑÑÑ, еÑли поÑÑÑадали:
- киÑÑÑ;
- локÑевой ÑÑÑÑав;
- плеÑо;
- надплеÑÑе;
- пÑедплеÑÑе;
- ÑазобедÑеннÑй ÑÑÑÑав;
- бедÑо;
- голенÑ;
- голеноÑÑопнÑй ÑÑÑÑав;
- ÑÑопа.
ÐÑделÑно ÑледÑÐµÑ Ð²ÑделиÑÑ Ð¾Ð¿ÐµÑаÑивное леÑение ÑÑезвеÑÑелÑнÑÑ Ð¿ÐµÑеломов бедÑа, коÑоÑÑе ÑвлÑÑÑÑÑ ÑложнÑми и ÑаÑÑо ÑÑеваÑÑ Ð¸Ð½Ð²Ð°Ð»Ð¸Ð´Ð½Ð¾ÑÑÑÑ. РадикалÑное вмеÑаÑелÑÑÑво позволÑÐµÑ Ð¿Ð°ÑиенÑÑ Ð±ÑÑÑÑее воÑÑÑановиÑÑÑÑ Ð¸ веÑнÑÑÑÑÑ Ðº обÑÑной жизни, ÑÐ¾Ñ Ñанив ноÑмалÑнÑÑ Ð´Ð²Ð¸Ð³Ð°ÑелÑнÑÑ Ð°ÐºÑивноÑÑÑ.
ЧÑо каÑаеÑÑÑ ÑелÑÑÑно-лиÑевой Ñ Ð¸ÑÑÑгии, Ñо оÑÑеоÑинÑез пÑоводиÑÑÑ Ð² оÑновном пÑи повÑеждениÑÑ Ð½Ð¸Ð¶Ð½ÐµÐ¹ ÑелÑÑÑи, коÑÑнÑÑ Ñканей ÑеÑепа. ÐпеÑаÑÐ¸Ñ Ð¿Ñи пеÑеломе глазниÑÑ Ð² болÑÑинÑÑве ÑлÑÑаев не ÑÑебÑеÑÑÑ â Ð¾Ð±Ñ Ð¾Ð´ÑÑÑÑ ÐºÐ¾Ð½ÑеÑваÑивнÑм леÑением. ХоÑÑ Ð¼ÐµÑодик Ñ Ð¸ÑÑÑгиÑеÑкого вмеÑаÑелÑÑÑва ÑÑÑеÑÑвÑÐµÑ Ð¼Ð½Ð¾Ð³Ð¾. ÐÑе они пÑедполагаÑÑ Ð¿Ñоведение опеÑаÑий в болÑÑинÑÑве ÑлÑÑаев поÑÑедÑÑвом неболÑÑÐ¸Ñ Ð½Ð°Ð´Ñезов, не оÑÑавлÑÑÑÐ¸Ñ Ð·Ð°Ð¼ÐµÑнÑÑ ÑÑамов.
РазновидноÑÑи оÑÑеоÑинÑеза
СÑÑеÑÑвÑÐµÑ Ð½ÐµÑколÑко клаÑÑиÑикаÑий оÑÑеоÑинÑеза. Ðдна из Ð½Ð¸Ñ ÑÑиÑÑÐ²Ð°ÐµÑ ÑÑоки пÑÐ¾Ð²ÐµÐ´ÐµÐ½Ð¸Ñ Ð¾Ð¿ÐµÑаÑии пÑи пеÑеломе.
С ÑÑой ÑоÑки зÑÐµÐ½Ð¸Ñ Ñ Ð¸ÑÑÑгиÑеÑкое вмеÑаÑелÑÑÑво Ð¼Ð¾Ð¶ÐµÑ Ð±ÑÑÑ:
- СÑоÑнÑм, когда опеÑаÑÐ¸Ñ Ð¿ÑоводиÑÑÑ Ð² Ð´ÐµÐ½Ñ Ð¿ÐµÑелома Ð´Ð»Ñ Ð¾Ð±ÐµÑпеÑÐµÐ½Ð¸Ñ Ð¼Ð°ÐºÑималÑного ÑезÑлÑÑаÑа.
- ÐÑÑÑоÑеннÑм, еÑли делаеÑÑÑ Ð¿Ñи непÑавилÑно ÑÑоÑÑÐ¸Ñ ÑÑ ÐºÐ¾ÑÑÑÑ Ð¸ оÑÐ»Ð¾Ð¼ÐºÐ°Ñ .
Также оÑÑеоÑинÑез бÑваеÑ:
- ÐаÑÑжнÑм, когда в Ñ Ð¾Ð´Ðµ опеÑаÑии ÑÑаÑÑки, подвеÑгÑиеÑÑ Ð¿ÐµÑеломÑ, не обнажаÑÑÑÑ. Ð Ñоли ÑикÑиÑÑÑÑÐ¸Ñ ÑлеменÑов вÑÑÑÑпаÑÑ ÑпиÑÑ, коÑоÑÑе пÑоводÑÑÑÑ ÑеÑез повÑежденнÑе коÑÑнÑе Ñкани. ÐаннÑй вид ÑÑиÑаеÑÑÑ Ð±Ð¾Ð»ÐµÐµ пÑоÑÑÑм. ÐбÑÑно пÑоводиÑÑÑ Ð¿Ñи ÑÑÐ°Ð²Ð¼Ð°Ñ ÑÑÑбÑаÑÑÑ ÐºÐ¾ÑÑей. ÐвигаÑÑÑÑ Ð¿Ð¾Ñле опеÑаÑии паÑÐ¸ÐµÐ½Ñ ÑпоÑобен Ñже на ÑледÑÑÑие ÑÑÑки.
- ÐогÑÑжнÑм, когда в Ñ Ð¾Ð´Ðµ опеÑаÑии пÑоиÑÑ Ð¾Ð´Ð¸Ñ Ð²Ð½ÐµÐ´Ñение ÑикÑаÑоÑа непоÑÑедÑÑвенно в ÑÑавмиÑованнÑÑ Ð¾Ð±Ð»Ð°ÑÑÑ. ÐаннÑй вид Ð¸Ð¼ÐµÐµÑ ÑÑи подÑипа: внÑÑÑи- или накоÑÑнÑй. ЧÑеÑкоÑÑнÑй ÑаÑе вÑего пÑименÑеÑÑÑ Ð¿Ñи оÑложненнÑÑ Ð¿ÐµÑÐµÐ»Ð¾Ð¼Ð°Ñ . Ðн пÑÐµÐ´Ð¿Ð¾Ð»Ð°Ð³Ð°ÐµÑ Ð¸ÑполÑзование ÑпеÑиалÑнÑÑ Ð°Ð¿Ð¿Ð°ÑаÑов в каÑеÑÑве ÑикÑаÑоÑов, надежно ÑкÑеплÑÑÑÐ¸Ñ Ð¾Ñломки, не ÑковÑваÑÑÐ¸Ñ ÑÑÑÑав и не ÑÑавмиÑÑÑÑÐ¸Ñ ÑаÑположеннÑе ÑÑдом мÑгкие Ñкани.
Ðид опеÑаÑивного вмеÑаÑелÑÑÑва подбиÑаеÑÑÑ Ð¿Ð¾Ñле обÑледованиÑ. ÐÑÐ°Ñ ÑÑÐ°Ð²Ð¸Ñ Ð´Ð¸Ð°Ð³Ð½Ð¾Ð· и в завиÑимоÑÑи Ð¾Ñ ÑложноÑÑи и дÑÑÐ³Ð¸Ñ Ð¾ÑобенноÑÑей пеÑелома пÑинимаеÑÑÑ ÑеÑение в полÑÐ·Ñ Ñого или иного меÑода.
ÐÑновнÑе Ð¿Ð¾ÐºÐ°Ð·Ð°Ð½Ð¸Ñ Ðº опеÑаÑии
ÐпеÑаÑивное вмеÑаÑелÑÑÑво â ÑÑо вÑегда ÑÑÑеÑÑ Ð´Ð»Ñ Ð¾Ñганизма. ÐоÑÑÐ¾Ð¼Ñ Ð¿Ð¾ возможноÑÑи его ÑÑаÑаÑÑÑÑ Ð¸Ð·Ð±ÐµÐ³Ð°ÑÑ. Ðднако бÑваÑÑ ÑлÑÑаи, когда без помоÑи Ñ Ð¸ÑÑÑга пÑи пеÑÐµÐ»Ð¾Ð¼Ð°Ñ Ð½Ðµ обойÑиÑÑ.
СпиÑок оÑновнÑÑ Ð¿Ð¾ÐºÐ°Ð·Ð°Ð½Ð¸Ð¹ к опеÑаÑии:
- пеÑелом Ñо ÑмеÑением Ñакого Ñипа, когда ÑÑÐ¿ÐµÑ Ð·Ð°ÐºÑÑÑой ÑезекÑии маловеÑоÑÑен;
- ÑÑÐ°Ð²Ð¼Ñ Ñейки бедÑа, поÑле коÑоÑÑÑ ÐºÐ¾ÑÑи ÑÑаÑÑаÑÑÑÑ Ð¾ÑÐµÐ½Ñ Ð´Ð¾Ð»Ð³Ð¾ (оÑобенно Ñ Ð½ÐµÐ¼Ð¾Ð»Ð¾Ð´ÑÑ Ð»Ñдей);
- внÑÑÑиÑÑÑÑавнÑй пеÑелом;
- пÑоизоÑедÑее в Ñ Ð¾Ð´Ðµ конÑеÑваÑивной ÑеÑапии ÑмеÑение;
- непÑавилÑно ÑÑоÑÑиеÑÑ ÐºÐ¾ÑÑи (ложнÑй ÑÑÑÑав).
ÐÑваеÑ, ÑÑо опеÑаÑии пÑименÑÑÑÑÑ Ð´Ð°Ð¶Ðµ в ÑлÑÑаÑÑ , когда можно огÑаниÑиÑÑÑÑ ÐºÐ¾Ð½ÑеÑваÑивнÑм леÑением. Такие ÑеÑÐµÐ½Ð¸Ñ Ð¾Ð±Ð¾ÑновÑваÑÑÑÑ Ð½ÐµÐ¶ÐµÐ»Ð°ÑелÑноÑÑÑÑ Ð´Ð»Ð¸ÑелÑной ÑеабилиÑаÑии. ÐапÑимеÑ, еÑли ÑеÑÑ Ð¸Ð´ÐµÑ Ð¾ ÑпоÑÑÑÐ¼ÐµÐ½Ð°Ñ , военнÑÑ Ð¸ лÑдÑÑ Ð½ÐµÐºÐ¾ÑоÑÑÑ Ð´ÑÑÐ³Ð¸Ñ Ð¿ÑоÑеÑÑий, коÑоÑÑм Ð½ÐµÐ¾Ð±Ñ Ð¾Ð´Ð¸Ð¼Ð¾ ÑкоÑейÑее воÑÑÑановление.
ÐÑновнÑе пÑоÑивопоказаниÑ
ÐÑÑÑ ÑиÑÑаÑии, пÑи коÑоÑÑÑ ÑадикалÑное леÑение пÑоводиÑÑ Ð½ÐµÐ»ÑÐ·Ñ Ð¸Ð»Ð¸ кÑайне нежелаÑелÑно.
ÐÑоÑÐ¸Ð²Ð¾Ð¿Ð¾ÐºÐ°Ð·Ð°Ð½Ð¸Ñ Ðº опеÑаÑÐ¸Ð²Ð½Ð¾Ð¼Ñ Ð»ÐµÑÐµÐ½Ð¸Ñ Ð¿ÐµÑеломов:
- аÑÑÑÐ¾Ð·Ñ ÑÑеÑÑей и ÑеÑвеÑÑой ÑÑепени, пÑи коÑоÑÑÑ Ð´ÐµÐ³ÐµÐ½ÐµÑаÑивнÑе пÑоÑеÑÑÑ Ñже заÑли далеко;
- обоÑÑÑеннÑе аÑÑÑиÑÑ;
- инÑекÑии гнойного Ñ Ð°ÑакÑеÑа;
- оÑÑеопоÑоз на завеÑÑаÑÑей ÑÑадии;
- пеÑÐµÐ»Ð¾Ð¼Ñ Ð¾ÑкÑÑÑого Ñипа Ñ Ð²ÑÑоким ÑиÑком инÑиÑиÑÐ¾Ð²Ð°Ð½Ð¸Ñ Ñканей;
- паÑологии кÑовеÑвоÑной ÑиÑÑемÑ;
- ÑоÑÑоÑние Ñока;
- кома;
- ÑеÑÑезнÑе диÑÑÑнкÑии неÑвной ÑиÑÑемÑ;
- индивидÑалÑÐ½Ð°Ñ Ð½ÐµÐ¿ÐµÑеноÑимоÑÑÑ Ð°Ð½ÐµÑÑезии;
- возÑаÑÑ Ð¿Ð°ÑиенÑа поÑле 80 — 85 леÑ;
- ÑÑжелÑе ÑомаÑиÑеÑкие паÑологии (ÑеÑдеÑно-ÑоÑÑдиÑÑÑе, ÑÐ°Ñ Ð°ÑнÑй Ð´Ð¸Ð°Ð±ÐµÑ Ð½Ð° поздней ÑÑадии и Ñ. д.).
РболÑÑинÑÑве пеÑеÑиÑленнÑÑ ÑлÑÑаев вÑÑока веÑоÑÑноÑÑÑ ÑеÑÑезнÑÑ Ð¾Ñложнений, коÑоÑÑе могÑÑ Ð½ÐµÑÑи пÑÑмÑÑ ÑгÑÐ¾Ð·Ñ Ð¶Ð¸Ð·Ð½Ð¸. ÐоÑÑÐ¾Ð¼Ñ Ð²ÑаÑи ÑÑаÑаÑÑÑÑ Ð¾Ð³ÑаниÑиÑÑÑÑ ÐºÐ¾Ð½ÑеÑваÑивнÑми меÑодами ÑеÑапии. ÐпеÑаÑивное леÑение пеÑеломов Ñ Ð´ÐµÑей Ñоже пÑоводиÑÑÑ Ð² кÑÐ°Ð¹Ð½Ð¸Ñ ÑлÑÑаÑÑ .
ÐÑклÑÑением ÑвлÑÑÑÑÑ ÑиÑÑаÑии, пÑи коÑоÑÑÑ Ð´Ð¸Ð°Ð³Ð½Ð¾ÑÑиÑÑеÑÑÑ Ð¾ÑÑавÑееÑÑ Ð¿Ð¾Ñле конÑеÑваÑивной ÑеÑапии ÑмеÑение или имеÑÑ Ð¼ÐµÑÑо ÑложнейÑие ÑÑÐ°Ð²Ð¼Ñ Ñ Ð¿Ð¾Ð²Ñеждением мÑÐ³ÐºÐ¸Ñ Ñканей.
РеабилиÑаÑионнÑй пеÑиод
ÐÑли безопеÑаÑионное леÑение пеÑелома пÑÐµÐ´Ð¿Ð¾Ð»Ð°Ð³Ð°ÐµÑ Ð´Ð»Ð¸ÑелÑнÑй пеÑиод иммобилизаÑии, во вÑÐµÐ¼Ñ ÐºÐ¾ÑоÑого пÑоиÑÑ Ð¾Ð´Ð¸Ñ Ð¿ÑоÑеÑÑ ÑÑаÑÐµÐ½Ð¸Ñ ÐºÐ¾ÑÑей, Ñо поÑле Ñ Ð¸ÑÑÑгиÑеÑкого вмеÑаÑелÑÑÑва пÑиÑÑÑпаÑÑ Ðº ÑеабилиÑаÑии можно знаÑиÑелÑно ÑкоÑее.
СÑоки ее завиÑÑÑ Ð¾Ñ ÑÑжеÑÑи ÑÑавмÑ, возÑаÑÑа паÑиенÑа, обÑего ÑоÑÑоÑÐ½Ð¸Ñ Ð¾Ñганизма. ÐеÑÐ¾Ð´Ñ Ð¾Ð¿ÑеделÑÑÑÑÑ Ð»ÐµÑаÑим вÑаÑом Ñ ÑÑеÑом индивидÑалÑнÑÑ ÑакÑоÑов.
ЧаÑе вÑего паÑиенÑам назнаÑаÑÑÑÑ:
- ÑизиоÑеÑÐ°Ð¿Ð¸Ñ (УÐЧ, гидÑоÑеÑапиÑ, ÑлекÑÑоÑоÑез, леÑение гÑÑзÑми);
- ÐФР(ÐºÐ¾Ð¼Ð¿Ð»ÐµÐºÑ ÑпÑÐ°Ð¶Ð½ÐµÐ½Ð¸Ñ Ð¿Ð¾Ð´Ð±Ð¸ÑаеÑÑÑ Ð¸Ð½Ð´Ð¸Ð²Ð¸Ð´ÑалÑно, инÑÑÑÑкÑÐ¸Ñ Ð¿Ð¾ вÑÐ¿Ð¾Ð»Ð½ÐµÐ½Ð¸Ñ Ð´Ð¾Ð»Ð¶Ð½Ð° неÑкоÑниÑелÑно ÑоблÑдаÑÑÑÑ);
- манÑалÑÐ½Ð°Ñ ÑеÑапиÑ.
ÐоÑле опеÑаÑии важно пÑидеÑживаÑÑÑÑ ÑпеÑиалÑной диеÑÑ. Ðда должна бÑÑÑ Ð¿Ð¾Ð»ÐµÐ·Ð½Ð¾Ð¹, ÑÑÑной, но не ÑпоÑобÑÑвÑÑÑей ÑвелиÑÐµÐ½Ð¸Ñ Ð¼Ð°ÑÑÑ Ñела. ÐжиÑение кÑайне нежелаÑелÑно, поÑколÑÐºÑ Ð¿Ð¾Ð²ÑежденнÑм коÑÑÑм бÑÐ´ÐµÑ Ñложно вÑдеÑжаÑÑ Ð¿Ð¾Ð²ÑÑеннÑÑ Ð½Ð°Ð³ÑÑзкÑ. ÐаÑиенÑÑ Ð´Ð¾Ð¿Ð¾Ð»Ð½Ð¸ÑелÑно вÑпиÑÑваÑÑÑÑ Ð²Ð¸ÑаминнÑе и минеÑалÑнÑе комплекÑÑ, ÐÐÐÑ Ð´Ð»Ñ ÑкоÑейÑего воÑÑÑановлениÑ.
Ðак пÑавило, ÑÑÐ°Ð·Ñ Ð¿Ð¾Ñле Ñ Ð¸ÑÑÑгиÑеÑкого вмеÑаÑелÑÑÑва паÑÐ¸ÐµÐ½Ñ Ð½ÑждаеÑÑÑ Ð² медикаменÑозном леÑении. ÐазнаÑаÑÑÑÑ Ð°Ð½Ð°Ð»ÑгеÑики и негоÑмоналÑнÑе пÑоÑивовоÑпалиÑелÑнÑе ÑÑедÑÑва. Ðни ÑÑÑÑанÑÑÑ Ð±Ð¾Ð»ÐµÐ²Ñе оÑÑÑениÑ, ÑменÑÑаÑÑ Ð¾ÑеÑноÑÑÑ Ð¸ воÑпаление. ÐнÑибиоÑик поÑле опеÑаÑии Ð½ÐµÐ¾Ð±Ñ Ð¾Ð´Ð¸Ð¼ Ð´Ð»Ñ Ð¿ÑедоÑвÑаÑÐµÐ½Ð¸Ñ Ð¸Ð½ÑекÑионнÑÑ Ð¿ÑоÑеÑÑов. ÐÑепаÑаÑÑ Ñ Ð²ÑÑоким ÑодеÑжанием виÑамина Ри калÑÑÐ¸Ñ Ð±ÑдÑÑ ÑпоÑобÑÑвоваÑÑ ÑкоÑейÑей ÑегенеÑаÑии Ñканей.
РеабилиÑаÑионнÑй пеÑиод поÑле пÑÐ¸Ð¼ÐµÐ½ÐµÐ½Ð¸Ñ Ð¾ÑÑеоÑинÑеза наÑÑжного Ñипа обÑÑно Ð·Ð°Ð½Ð¸Ð¼Ð°ÐµÑ Ð¾Ñ Ð¾Ð´Ð½Ð¾Ð³Ð¾ до двÑÑ Ð¼ÐµÑÑÑев. ÐÑи погÑÑжном вмеÑаÑелÑÑÑве он ÑаÑÑÑгиваеÑÑÑ Ð´Ð¾ ÑÑÐµÑ — ÑеÑÑи меÑÑÑев. ÐелÑÐ·Ñ Ð·Ð°Ð±ÑваÑÑ Ð¾ Ñом, ÑÑо во Ð¼Ð½Ð¾Ð³Ð¸Ñ ÑлÑÑаÑÑ ÑÑебÑеÑÑÑ Ð´Ð¾Ð¿Ð¾Ð»Ð½Ð¸ÑелÑÐ½Ð°Ñ Ð¾Ð¿ÐµÑаÑÐ¸Ñ Ð¿Ð¾ ÑÐ´Ð°Ð»ÐµÐ½Ð¸Ñ Ð¿Ð»Ð°ÑÑин поÑле пеÑелома (или дÑÑÐ³Ð¸Ñ ÑикÑиÑÑÑÑÐ¸Ñ ÑлеменÑов), а ÑÑо еÑе дополниÑелÑное вÑÐµÐ¼Ñ Ð½Ð° полное воÑÑÑановление.
ÐолÑÑинÑÑво Ñ Ð¸ÑÑÑгов ÑÑиÑаÑÑ ÑакÑÑ Ð¿ÑоÑедÑÑÑ ÑелеÑообÑазной, поÑколÑÐºÑ Ð½Ð°Ð»Ð¸Ñие в Ñеле иноÑоднÑÑ Ð¿ÑедмеÑов Ð¼Ð¾Ð¶ÐµÑ ÑпÑовоÑиÑоваÑÑ Ð¾ÑложнениÑ. ÐÑклÑÑением ÑвлÑÑÑÑÑ ÑазовÑе коÑÑи, опеÑаÑÐ¸Ñ Ð½Ð° коÑоÑÑÑ Ð¼Ð¾Ð¶ÐµÑ Ð²ÑзваÑÑ Ð¾Ð±Ð¸Ð»Ñное кÑовоÑеÑение и обÑиÑное повÑеждение мÑÐ³ÐºÐ¸Ñ Ñканей.
ÐÑи оÑÑÑÑÑÑвии веÑÐºÐ¸Ñ Ð¿ÑиÑин Ð´Ð»Ñ Ð¸Ð·Ð²Ð»ÐµÑениÑ, меÑаллиÑеÑкие ÑлеменÑÑ Ñ ÑÐ°ÐºÐ¸Ñ Ð¿Ð°ÑиенÑов оÑÑаÑÑÑÑ Ð´Ð¾ конÑа жизни. РоÑÑалÑнÑÑ ÑлÑÑаÑÑ ÑикÑаÑоÑÑ ÑаÑе вÑего ÑдалÑÑÑÑÑ. ÐÑоиÑÑ Ð¾Ð´Ð¸Ñ ÑÑо пÑимеÑно ÑеÑез 10 — 12 меÑÑÑев поÑле Ð¸Ñ ÑÑÑановки.
ÐозможнÑе оÑложнениÑ

ÐеÑкоÑниÑелÑное ÑоблÑдение вÑÐµÑ ÑекомендаÑий леÑаÑего ÑпеÑиалиÑÑа Ð¿Ð¾Ð¼Ð¾Ð¶ÐµÑ Ð¸Ð·Ð±ÐµÐ¶Ð°ÑÑ ÑÑда оÑложнений.
ХиÑÑÑгиÑеÑкое вмеÑаÑелÑÑÑво пÑи ÑÑÐ°Ð²Ð¼Ð°Ñ Ñедко ÑопÑовождаеÑÑÑ Ð¾ÑложнениÑми. ТемпеÑаÑÑÑа поÑле опеÑаÑии пÑи пеÑеломе ÑÑиÑаеÑÑÑ Ð½Ð¾Ñмой, еÑли деÑжиÑÑÑ Ð½Ðµ более недели и не ÑвелиÑиваеÑÑÑ Ð´Ð¾ ÑлиÑком вÑÑÐ¾ÐºÐ¸Ñ Ð¿Ð¾ÐºÐ°Ð·Ð°Ñелей (38 — 40 гÑадÑÑов). РдÑÑÐ³Ð¸Ñ ÑлÑÑаÑÑ ÑеÑÑ Ð¼Ð¾Ð¶ÐµÑ Ð¸Ð´Ñи о воÑпалениÑÑ , инÑиÑиÑовании и дÑÑÐ³Ð¸Ñ ÑеÑÑезнÑÑ Ð¾ÑложнениÑÑ .
Ðногда поÑвлÑеÑÑÑ Ð¾Ñек поÑле опеÑаÑии пÑи пеÑеломе. ÐÑо ÑÑиÑаеÑÑÑ Ð½Ð¾Ñмой, еÑли пÑипÑÑ Ð»Ð¾ÑÑÑ Ð½ÐµÐ±Ð¾Ð»ÑÑÐ°Ñ Ð¸ ÑÑ Ð¾Ð´Ð¸Ñ ÑеÑез 7 — 10 дней. РпÑоÑивном ÑлÑÑае оÑеÑноÑÑÑ Ð½ÐµÑедко ÑвидеÑелÑÑÑвÑÐµÑ Ð¾ ÑÑомбозе.
СÑеди дÑÑÐ³Ð¸Ñ Ð²Ð¾Ð·Ð¼Ð¾Ð¶Ð½ÑÑ Ð¾Ñложнений оÑÑеоÑинÑеза:
- оÑÑоÑжение импланÑаÑа вÑледÑÑвие непеÑеноÑимоÑÑи маÑеÑиала, из коÑоÑого он изгоÑовлен;
- нагноение;
- ложнÑй ÑÑÑÑав;
- внÑÑÑеннее кÑовоÑеÑение;
- ÑазвиÑие аÑÑÑиÑа;
- оÑÑеомиелиÑ;
- ÑмболиÑ.
ЧÑÐ¾Ð±Ñ Ð½Ðµ даÑÑ ÑазвиÑÑÑÑ Ð½ÐµÐ³Ð°ÑивнÑм пÑоÑеÑÑам, обо вÑÐµÑ Ð¿Ð¾Ð´Ð¾Ð·ÑиÑелÑнÑÑ ÑимпÑÐ¾Ð¼Ð°Ñ Ð½Ñжно ÑÑоÑно ÑообÑаÑÑ Ð»ÐµÑаÑÐµÐ¼Ñ Ð²ÑаÑÑ. ÐÑинÑÑÑе вовÑÐµÐ¼Ñ Ð¼ÐµÑÑ Ð¿Ð¾Ð¼Ð¾Ð³ÑÑ Ð²ÑйÑи из Ð¿Ð¾Ð»Ð¾Ð¶ÐµÐ½Ð¸Ñ Ñ Ð¼Ð¸Ð½Ð¸Ð¼Ð°Ð»ÑнÑм ÑÑеÑбом Ð´Ð»Ñ Ð·Ð´Ð¾ÑовÑÑ. Цена опеÑаÑий завиÑÐ¸Ñ Ð¾Ñ ÑложноÑÑи ÑÑавмÑ, локализаÑии повÑÐµÐ¶Ð´ÐµÐ½Ð¸Ñ Ð¸ Ð¼Ð½Ð¾Ð³Ð¸Ñ Ð´ÑÑÐ³Ð¸Ñ ÑакÑоÑов. СÑоимоÑÑÑ Ð²Ð°ÑÑиÑÑеÑÑÑ Ð¾Ñ 35 до 200 ÑÑÑÑÑ ÑÑблей и Ð¼Ð¾Ð¶ÐµÑ Ð±ÑÑÑ ÐµÑе вÑÑе.
Ðднако еÑли Ñекомендовано Ñ Ð¸ÑÑÑгиÑеÑкое вмеÑаÑелÑÑÑво, оÑказÑваÑÑÑÑ Ð½Ðµ ÑÑоиÑ. ÐпеÑаÑÐ¸Ñ Ð³Ð°ÑанÑиÑÑÐµÑ ÑÑпеÑное ÑÑаÑение коÑÑей и ÑкоÑейÑее возвÑаÑение к обÑÑной жизни.
Ðак пÑоводÑÑÑÑ Ñ Ð¸ÑÑÑгиÑеÑкие вмеÑаÑелÑÑÑва пÑи повÑеждениÑÑ ÐºÐ¾ÑÑей, ÑÑо ÑлÑÐ¶Ð¸Ñ Ð´Ð»Ñ ÑÑого показаниÑми, каков ÑеабилиÑаÑионнÑй пеÑиод и дÑ., можно ÑзнаÑÑ Ð¸Ð· видео в ÑÑой ÑÑаÑÑе.
Источник
