Общие принципы лечения открытых переломов

Тактика при открытых переломах конечности. Принципы лечения
При открытых переломах показано срочное оперативное вмешательство с целью снижения риска нагноения, удаления поврежденных тканей и остановки кровотечения. В отделении неотложной помощи рану защищают стерильным материалом, накладывают тяжесть для уменьшения кровоточивости и иммобилизируют конечность с помощью шины. Проводится профилактика столбняка и воспаления.
Профилактическое назначение антибиотиков показано в первые 24-48 часов после зашивания раны. Используются препараты широкого спектра действия, обычно цефало-спорины первого поколения. При выраженных повреждениях и загрязнении раны добавляются антибактериальные препараты другого спектра действия, например, аминогликозиды.
При III степени тяжести открытых переломов назначаются цефалоспорины третьего поколения, а при повреждениях, угрожаемых по клостридиальной колонизации, так называемых «травмах скотного двора», применяют большие дозы пенициллина.
Как только состояние пациента стабилизируется, выполняется рентгенография поврежденной конечности. Оперативное лечение перелома должно быть гармонично включено в общую схему лечения с учетом всех сопутствующих обстоятельств. Помощь должна оказываться в операционной под общим наркозом или местной анестезией.
Механическое очищение раны предпочтительно выполнить в первые шесть часов после травмы, если реанимация пострадавшего и вмешательства в отношении угрожающих жизни конечности повреждений не занимают большего времени. Длительная задержка первичной хирургической обработки может увеличить риск нагноения. После тщательного удаления всех инородных тел и нежизнеспособных тканей (мышц, фасции, подкожно-жировой клетчатки и костных фрагментов), и обильного промывания раны растворами антисептиков, переходят к следующему этапу оказания помощи — выбору соответствующего способа фиксации перелома.
При внутрисуставных переломах обычно проводят накостный остеосинтез, а при переломах в области диафиза используют интрамедуллярные стержни или наружные фиксаторы. Для плотного прилегания стержней производится рассверливание костномозгового канала большеберцовой и бедренной кости, даже при открытых переломах. При многооскольчатых переломах, когда увеличивается риск выхода мозговой ткани с последующим развитием синдрома системного ответа на воспаление, используются стержни небольшого диаметра без рассверливания, временное применение наружных фиксаторов или развертки с ирригационно-аспирационной системой (RIA), что способствует профилактике жировой эмболии.
После фиксации перелома рану мягких тканей не зашивают, а оставляют под стерильным сохраняющим влагу материалом, так как она требует повторной обработки. Последние рандомизированные исследования показали, что зашивание раны после первичной хирургической обработки может сыграть положительную роль только при условии полноценно выполненного хирургического вмешательства.
Значительно снизить риск воспаления помогает нанесение на обширные и загрязненные раны антибактериального покрытия на основе метилметакрилата. Выраженность повреждений мягких тканей диктует необходимость повторной ревизии в условиях операционной, что должно быть сделано в течение первых 24-48 часов с целью оценки адекватности первичного хирургического вмешательства и дополнительного удаления пораженных тканей, потенциально опасных по бактериальному загрязнению.
Отложенное на 3-4 дня первичное ушивание раны способствует профилактике инфекционных осложнений. Когда состояние раны не вызывает сомнений в том, что ее можно ушить наглухо путем наложения швов или пересадки расщепленных кожных лоскутов, часто возникает необходимость закрытия дефекта мышечными лоскутами, что достигается за счет их локального перемещения или свободной пересадки из отдаленных участков с созданием капиллярных микроанастомозов. При тяжелых открытых переломах для соединения костных фрагментов нередко требуется трансплантация кости.
Остеопластика может быть выполнена только после надежного заживления раны, так как пересадка костной ткани во время первичной хирургической обработки или при отсроченном первичном закрытии дефекта увеличивает риск инфицирования.
— Также рекомендуем «Значение ранней диагностики переломов конечности. Комбинированные переломы»
Оглавление темы «Травмы нижней конечности»:
- Показания к ампутации конечности при травме. Невозможность сохранения конечности
- Реплантация конечности после травмы. Показания, особенности
- Тактика при открытых переломах конечности. Принципы лечения
- Значение ранней диагностики переломов конечности. Комбинированные переломы
- Патофизиология переломов конечности. Биомеханика
- Диагностика перелома нижней конечности. Сбор анамнеза, обследование
- Тактика при переломах таза и вертлужной впадины. Диагностика
- Тактика при повреждениях тазового кольца. Диагностика, лечение
- Тактика при переломах вертлужной впадины. Диагностика, лечение
- Тактика при вывихе бедра. Диагностика, лечение
Источник
а) Первый этап лечения открытых переломов. Пациенты с открытыми переломами могут иметь множественные травмы. Необходима быстрая оценка общего состояния и первым этапом будет определение нарушения функции жизненно важных органов.
Открытый перелом может занять все ваше внимание и отвлечь от других более важных состояний. Необходим пошаговый подход к оценке состояния, чтобы не забыть о поддержании жизни при серьезных травмах.
Только после этого необходимо приступить к работе с местом перелома. В первую очередь проводят тщательное изучение раны, удаляются частицы, загрязняющие рану, выполняется ее фотография на цифровую камеру для фиксации повреждения до укрытия, смоченной физиологическим раствором салфеткой и непроницаемым покрытием для предотвращения высыхания. В таком состоянии рану оставляют до ее обработки в условиях операционной.
Пациенту назначают антибиотики, обычно амоксиклав или цефуроксим, при наличии аллергической реакции на пенициллиновый ряд — клиндамицин. Выполняется профилактика столбняка: анатоксином при наличии прививки и введением сыворотки при отсутствии вакцинации. Затем конечность фиксируется до хирургического этапа.
Необходимо постоянно контролировать конечность на предмет развития нейроциркуляторных расстройств, особенно после попыток репозиции перелома. Синдром сдавления (компартмент-синдром) не предотвращен по причине того, что перелом открытый. Нельзя терять бдительность.
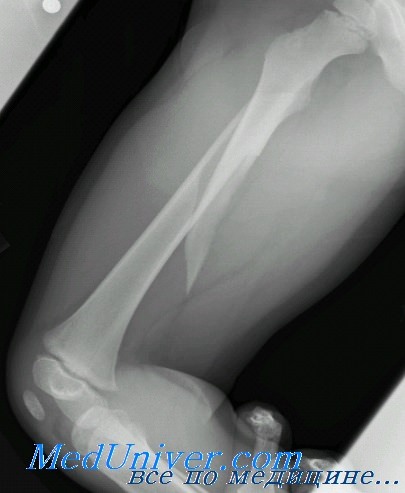
б) Классификация открытых переломов. Лечение зависит от типа перелома, состояния мягких тканей (включая размеры раны) и степени контаминации. Широко используется классификация открытых переломов по Gustilo (Gustilo).
Тип 1 — обычно небольшая рана, через которую визуализируется острие отломка кости. Характерно малое повреждение мягких тканей без размозжения, перелом не оскольчатый (травма вследствие незначительного воздействия).
Тип 2 — рана не лоскутная и более одного сантиметра в длину. Характерно не большое повреждение мягких тканей с умеренным размозжением, перелом не оскольчатый (травма вследствие незначительного или умеренного воздействия).
Тип 3 — значительное осаднение, повреждение кожных покровов и подлежащих слоев и в большинстве случаев с риском повреждения сосудов. Травма вследствии воздействия серьезной степени на кость и мягкие ткани. Возможно значительное загрязнение.
Различают три степени тяжести. Тип 3А — перелом можно укрыть без натяжения мягких тканей, несмотря на осаднение. Тип 3В — определяется интенсивное периостальное размозжение тканей, а перелом невозможно закрыть без применения пластики местными тканями или перемещенным лоскутом. При повреждении типа 3С — имеется травма артерии, которая требует восстановления, не считая повреждения других мягких тканей.
Случаи инфицирования увеличиваются пропорционально степени травмирования мягких тканей: отдвух процентов при повреждении типа 1, до более, чем 10% при переломах типа 3.

в) Принципы лечения открытых переломов. се открытые переломы, какими бы простыми они не показались, необходимо рассматривать как загрязненные, так как важно предотвратить их от возможного инфицирования. Выделяют пять необходимых мероприятий:
— Антибиотикопрофилактика
— Ранняя ПХО
— Стабилизация перелома
— Ранее начало лечения раны
1. Стерильность и применение антибиотиков. Рану необходимо укрыть до того как пациент окажется в условиях операционной. В большинстве случаев назначается амоксиклав или цефуроксим как можно скорее, часто на этапе скорой медицинской помощи или травмпункта (или клиндамицин при наличии аллергии на пенициллиновый ряд). Во время проведения ПХО дополнительно вводят гентамицин.
Оба антибиотика обеспечивают профилактику распространения большинства грам-отрицательной и грамположительной флоры, которая попадает в рану при травмировании. Дальнейшая профилактика продолжатся введением только одного антибиотика: амоксиклава или цефуроксима (или клиндамицина). Раны при повреждении типа 1 по классификации Gustilo могут быть ушиты на этапе ПХО, антибиотикопрофилактика может быть продолжена не более 24 часов.
При повреждении типа 2 и 3 по Gustilo некоторые хирурги предпочитают отложить закрытие раны. Откладывание ушивания ран практикуется также в большинстве случаев типа 3В и 3С повреждений. В в условиях стационара назначаются гентамицин и ванкомицин до признаков закрытия раны, так как после непродолжительного пребывания в стационаре имеются данные о наличии в ране госпитальной флоры. Эти антибиотики эффективны против метициллин-устойчивых штаммов Staphylococcus aureus и Pseudomonas, каждый из которых занимает ведущее место в развитии госпитальных инфекций. Общий период лечения антибиотиками не должен составлять более 72 часов.
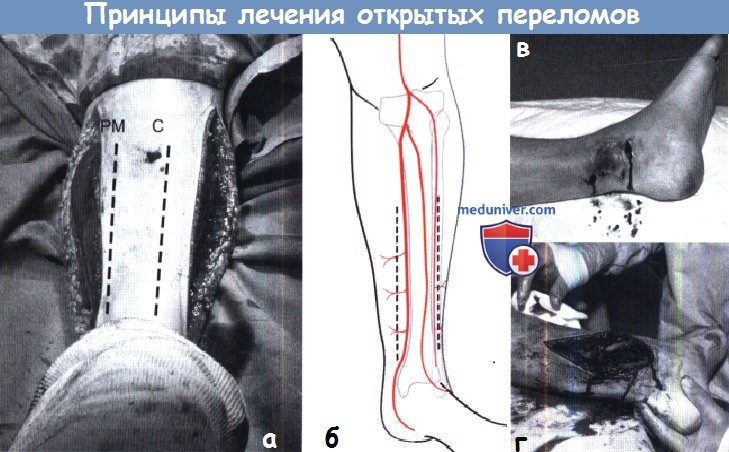
Расширение ран для открытой репозиции при переломах костей голени.
Разрезы для расширения ран при открытой репозиции необходимо выполнять по линиям фасциотомии:
один сантиметр между задним медиальным краем большеберцовой кости и 2-3 см латеральнее переднего края, как показано на примере (а),
где С передний край большеберцовой кости, а РМ — ее задний край.
(б) Эти разрезы позволяют избегать повреждения перфорирующих артерий которые питают кожу необходимую для пластики.
(в,г) Клинический пример того, как необходимо выполнять разрезы при наличии перелома с некротическим участком кожи вокруг.
2. ПХО. Цель операции очистить рану от чужеродных элементов и мертвых тканей, оставляя чистое поле раны с хорошо кровоснабжаемыми тканями. Под общим обезболиванием с пациента удаляется одежда, пока ассистент сохраняет тракцию поврежденной конечности. Повязка, предварительно наложенная на рану, заменяется на стерильную, а окружающая рану кожа очищается. После удаления стерильного перевязочного материала рана обильно промывается большим количеством физиологического раствора. Рану снова укрывают, а конечность подготавливают к операции.
Большинство хирургов предпочитают использовать турникет для остановки кровотечения. Однако это может привести к ишемии в уже поврежденной конечности и может вызвать трудности для диагностики нежизнеспособных тканей. Компромиссным считается решение при использовании турникета не стягивать его слишком сильно во время ПХО, кроме случаев крайней необходимости.
Так как открытые переломы часто происходят по причине значительного травмирующего воздействия с сильным разрушением тканей, то оперативное вмешательство должно проводиться специалистом по скелетной травме, владеющим навыками пластической хирургии, или, что идеально, ортопедом и пластическим хирургом одновременно. Необходимо соблюдать следующие принципы:
Диссекция. Края раны необходимо иссечь в пределах здоровых тканей.
Расширение раны. Во время обработки раны, к ней необходим хороший доступ. Небольшой обзор для удаления инородных частиц может оказаться небезопасным. При необходимости расширить рану эта манипуляция производится без затрагивания участков кожи, которые необходимы в дальнейшем для формирования лоскута. Безопасный вариант расширения раны предполагает соответствие линиям разрезов при фасциотомии. Это помогает избежать повреждения важных кровеносных сосудов, которые будут необходимы для питания кожного лоскута при закрытии раны.
Выведение в рану отломков.
Адекватная ПХО возможна только при условии выведения в рану отломков.
Доступ к линии перелома. Осмотр концов отломков не может быть адекватно выполнен без выведения их в рану. Самый простой способ (и одновременно самый щадящий) сделать это — согнуть сегмент в месте перелома по направлению вектора силы в момент травмы. Концы отломков окажутся в ране без каких-либо дополнительных повреждений сегмента, при этом нет необходимости пользоваться специальными костными леваторами и расширителями.
Удаление омертвевших тканей. Омертвевшие ткани являются питательной средой для бактерий. Денатурированную мышечную ткань можно определить по багровому цвету и кашеобразной консистенции, а также по отсутствию кровотечения при разрезе и сокращению при стимуляции. Все сомнительные ткани, будь то кость или мягкие ткани необходимо удалять. Края отломков необходимо обработать кусачками до появления кровотечения.
Промывание раны. Все инородные тела и ткани необходимо удалять, резецируя омертвевшую ткань или промывая рану большим количеством физиологического раствора. Частая ошибка: введение раствора с помощью шприца через небольшое отверстие. Это может привести к распространению инфекции. Необходимо от шести до двенадцати литров жидкости для промывания при открытом переломе длинных трубчатых костей. Добавление к раствору антибиотиков или антисептиков не дает преимуществ.
Оценка нервных стволов и сухожилий. Общим принципом считается оставлять поврежденные сухожилия и нервы нетронутыми, хотя если рана абсолютно чистая и нет необходимости иссечения — необходимые тесты проведены — они могут быть ушиты.
Закрытие перелома:
(а-д) Лучшим вариантом закрытия раны остается кожный или мышечный трансплантат.
(г, д) Если возможности закрыть рану нет, необходимо выполнить ложе для заполнения его гентамицином, для отсроченного лечения.
3. Закрытие раны. Небольшие незагрязненные раны при переломах типа Grade 1 или 2 могут быть ушиты (после ПХО), при условии, что закрытие раны будет без натяжения. В более тяжелых случаях немедленная фиксация перелома и закрытие раны с использованием кожного лоскута, обеспечивается совместно ортопедом и пластическим хирургом, что гарантирует чистоту раны и жизнеспособность тканей, достигнутой после ПХО. При отсутствии такого подхода при выполнении ПХО перелом стабилизируют, а рану не ушивают и укрывают непроницаемой повязкой.
Добавление бусинок гентамицина под повязку, также как и использование вакуум-повязки вносит определенную помощь. Повторный осмотр должен гарантировать закрытие раны. Это должно быть выполнено через 48-72 часа, но не позднее пятых суток. Если отсроченная хирургическая обработка раны затруднена, то от открытого перелома не ждут «ничего хорошего».
4. Стабилизация перелома. Стабилизация перелома играет большую роль в профилактике инфекции и восстановлении мягких тканей. Способ фиксации зависит от степени контаминации, давности травмы до операции и степени поражения мягких тканей. При отсутствии очевидного загрязнения и окончательного закрытия раны при ПХО, открытые переломы всех типов можно рассматривать как закрытые повреждения и выбор погружного или наружного фиксатора зависит от особенностей перелома и раны. Такой идеальный подход возможен при правильно проведенной ПХО мягкотканного и костного компонентов, промывании раны, срочной фиксации и закрытии раны с участием в лечении на первичном этапе одновременно ортопеда и пластического хирурга.
Если рана закрыта отсрочено, то удобно пользоваться наружной фиксацией, однако хирург должен помнить о бережном обращении с участками кожи необходимыми для пластики и не использовать их при проведении спиц!
Наружная фиксация может быть заменена на внутреннюю во время закрытия раны при условии (1) рану удалось закрыть менее чем за семь дней, (2) отсутствует визуальная контаминация раны, (3) погружной остеосинтез обладает той же степенью надежности, что и наружный фиксатор. Такой подход наименее рискованный, чем использование погружного остеосинтеза во время первичного осмотра раны и оставление фиксатора до полного закрытия в течение нескольких дней.
5. Послеоперационный уход. Уже в палате конечности придают возвышенное положение и тщательно наблюдают за циркуляторными изменениями. Продолжают антибиотикотерапию максимум в течение трех дней. Раневая инфекция редко вызывает остеомиелит, если это случилось, то причиной может оказаться госпитальная инфекция, что заставляет делать акцент на качественном выполнении ПХО и раннем закрытии раны.
Стабилизация конечности при открытых переломах.
(а,б) Наружный остеосинтез прекрасный способ удержать отломки на первых этапах.
После этого можно перейти на погружной вид остеосинтеза.
— Читать далее «Осложнения открытых переломов кости»
Оглавление темы «Лечение переломов»:
- Репозиция закрытых переломов кости
- Постоянное вытяжение при переломе кости
- Иммобилизация гипсом перелома кости
- Функциональная иммобилизация перелома кости
- Погружной остеосинтез перелома кости
- Наружная фиксация перелома кости
- Борьба с отеком, гимнастика и движения при лечении перелома кости
- Принципы лечения открытых переломов кости
- Осложнения открытых переломов кости
- Неотложная помощь и лечение огнестрельного ранения конечности
Источник
Открытые переломы
Под термином «открытый перелом» понимают ситуацию, когда имеется сообщение между зоной перелома и внешней средой.
Открытые переломы, как и переломы со значительным закрытым повреждением мягких тканей, зачастую связаны с политравмой.
У каждого третьего пациента с открытым переломом отмечается множественный характер повреждения.
Оценка тяжести повреждения кости, классифицирование перелома, должно в обязательном порядке сопровождаться оценкой повреждения мягких тканей, которой принадлежит ключевая роль в определении лечебной тактики.
Выбор метода лечения должен учитывать патофизиологию повреждения мягкотканых структур, а также время проведения оперативного вмешательства, риск, преимущества и недостатки различных методов лечения и методик остеосинтеза.
При наличии раны на сегменте с поврежденной костью, перелом должен расцениваться как открытый, пока не будет доказано обратное.
Повреждение мягких тканей при открытых переломах может обусловить развитие следующих осложнений:
— Контаминация раневой поверхности и зоны перелома.
— Раздавливание, обнажение и деваскуляризация мягких тканей, что может значительно повысить риск развития инфекционных осложнений.
— Разрушение или потеря мягкотканого покрытия кости в зоне перелома значительно ограничивает выбор среди методов иммобилизации и снижает положительный эффект мягкотканого окружения на процесс сращения кости (снижение количества остеогенных клеток предшественников), что, в конечном итоге, обусловливает снижение функциональных возможностей мышц, сухожилий, нервов, сосудов, связок.
Механогенез повреждения
Открытое повреждение, чаще всего, является результатом воздействия внешней силы (при прямом или непрямом механизме) большой интенсивности. Кинетическая энергия поглощается костными и мягкоткаными структурами. Чем внешнее воздействие интенсивнее, т.е. чем больше количество кинетической энергии, тем больше повреждение этих структур оно вызывает, обусловливая многооскольчатый характер перелома со значительным смещением фрагментов и выраженным по протяженности и глубине разрушением мягких тканей.
Общесоматическая оценка пострадавшего
1. Оценка и экстренные реанимационные мероприятия проводятся по принципу ABCDE, где:
— A (airway) – дыхательные пути, шейный отдел позвоночника;
— B (breathing) – органы дыхания и их функция;
— C (circulation) – восстановление нормальной циркуляции крови, т.е. нормализация сердечнососудистой системы (непрямой массаж сердца, остановка кровотечения, адекватная инфузионная терапия);
— D (disability) – оценка неврологического статуса;
— E (exposure) – обеспечения доступа ко всем частям тела.
2. Начальные реанимационные мероприятия и процедуры по спасению жизни.
3. Оценка повреждений головы, органов грудной клетки и брюшной полости, малого таза и позвоночника.
4. Идентификация всех повреждений конечностей.
5. Оценка повреждений сосудисто-нервных структур травмированной конечности.
6. Оценка повреждения кожных покровов и мягкотканных структур:
— если планируется проведение оперативного вмешательства, то нецелесообразно проводить исследование раны, т.к. эта манипуляция может не дать адекватной информации, но усилить загрязнение раны и увеличить риск развития вторичного кровотечения из раны;
— четко определяемые инородные тела должны быть удалены из раны при первичном осмотре в условиях операционной;
— если проведение оперативного вмешательства предполагается в отдаленном/отсроченном периоде можно выполнять промывание раны стерильным физиологическим раствором.
7. Идентификация скелетной травмы и проведение адекватного рентгенологического исследования, основывающегося на принципе наличия повреждения, пока не установлено обратное. Принцип рентгенографии «всего тела» особенно важен при обследовании пациента находящегося в бессознательном состоянии.
Компартмент-синдром
Открытый характер перелома не исключает потенциальный риск развития компартмент-синдрома, особенно при интенсивной тупой травме или раздавливании.
Выраженный болевой синдром, снижение чувствительности, боль при пассивных движениях в пальцах стопы, напряжение мягких тканей сегмента являются ключевыми симптомами для распознавания данного осложнения. В подозрительных случаях, особенно у пациентов без сознания, проводить мониторинг подфасциального давления.
При достижении и/или превышении показателей подфасциального давления критического уровня (30-40 мм рт.ст. ниже диастолического давления пациента) показана экстренная фасциотомия.
Важно помнить, что при компартмент-сиднроме пульсация на дистальных отделах сохраняется даже после того, как мышцы и нервы вышележащего участка находятся в состоянии ишемии, а изменения в них стали необратимыми.
Повреждения магистральных сосудов
Наиболее показательным методом при подозрении на повреждение питающих сосудов является ангиография
Показания для проведения ангиографии:
— стопа бледная и холодная на ощупь, признаки плохого кровенаполнения капилляров в дистальных отделах;
— высокоэнергетическая травма в областях повышенного риска (например, область трифуркации подколенной артерии).
Рентгенографическое обследование
— Обязательна рентгенография всего поврежденного сегмента с захватом прилегающих суставов.
— Рентгенография проводится с учетом паттерна (вида, особенности) повреждения, клинических симптомов, жалоб пациента.
— По показаниям возможно проведения дополнительных методов исследования (КТ с контрастированием или без, цистография, уретрография, ангиография).
Задачи лечения
— Профилактика инфекционных осложнений имеет первоочередное значение.
— Восстановление функции конечности.
— Достижение сращение перелома с приемлемыми анатомическими взаимоотношениями.
— Предотвращение клостридиального мышечного некроза, особенно при загрязнении почвой.
Открытый характер перелома диктует также необходимость следования протоколу, снижающему «присутствие» бактериальных агентов в ране и, таким образом, снижающему риск развития инфекционных осложнений:
· Применение антибактериальных препаратов с терапевтической целью.
· Соответствующие хирургические мероприятия:
— щадящая техника по отношению к мягким тканям;
— стабилизация фрагментов (преимущественно аппаратом внешней фиксации на базе спиц и/или стержней);
— минимизация площади, подходящей для бактериальной адгезии (пощади контакта с окружающей средой);
— снижение бактериального присутствия на момент закрытия раны;
— снижение бактериального обсеменения после закрытия раны.
Принципы лечения открытых переломов
1. Адекватный дебридмент (удаление нежизнеспособных тканей)
Цель: получить чистую рану, свободную от нежизнеспособных тканей, и снизать риск развития гнойных осложнений.
— В большинстве случаев, требуется незначительное расширение раны проксимально и дистально для адекватной оценки повреждения;
— все некротизированные и бессосудистые ткани тщательно иссекаются, начиная с кожи и подкожной клетчатки, но значительные внутрисуставные фрагменты обычно сохраняются;
— следует избегать формирования больших кожных лоскутов, т.к. способствует девитализации тканей, кровоснабжающихся за счет сосудов, идущих в вертикальном направлении;
— сухожилия, если они не имеют значительных повреждений или загрязнения, следует сохранять;
— костные фрагменты, лишенные связи с мягкими тканями, должны быть удалены;
— распространение повреждения на прилегающие суставы диктует необходимость провести ревизию сустава, промывание и дебридмент;
— обязательно проведение тщательного гемостаза, т.к. кровопотеря может уже быть значительной и формирование кровяного сгустка может способствовать формированию значительного по протяженности «мертвого пространства» и участка нежизнеспособных тканей;
— необходимо рассмотреть вопрос о выполнении фасциотомии, особенно на предплечье или голени;
— значительную помощь может оказать метод вакуум-дебридмента;
— повторную хирургическую обработку приемлемо провести в течение 48-72 ча-сов после первичной травмы, что особенно актуально при открытых переломах III степени, до полного исчезновения некротизированных тканей;
— целесообразно заполнение раны специальными шариками (не марлевыми) с антибиотиками.
2. Пульсирующее промывание раневой полости
— Адекватное промывание раневой полости крайне важно, т.к. эта процедура значительно снижает концентрацию патогенных агентов в ране;
— для достижения хорошего эффекта необходимо использование больших объемов растворов (вплоть до 8-12 л);
— промывание раневой полости под давлением.
3. Антибактериальная терапия и профилактика
Для решения вопроса о виде антибактериальных препаратов и длительности курса их назначения целесообразно также определить «чистоту» операционной раны, согласно следующей классификации.
Класс 1: чистые раны (закрытые переломы, проведение только антибиотикопрофилактики подразумевает отсутствие инфицирования или выраженной контаминации мягких тканей).
Класс 2: чистая рана, признаки контаминации.
Класс 3: контаминация.
Класс 4: значительно инфицированная.
Рекомендуемая схема:
— цефалоспорины (в сочетании с амногликозидами при IIIB степени открытого перелома);
— синтетические пенициллины (в сочетании с аминогликозидами).
Длительность курса антибиотикотерапии:
— I-II тип по Gustilo: 1-е или 2-е поколения цефалоспоринов; курс – 3 дня;
— III тип по Gustilo: 1-е или 2-е поколение цефалоспоринов + аминогликозиды; курс – 5 дней.
Начало проведения курса антибиотикотерапии
Считается, что антибактериальная профилактика при операции по поводу закрытого перелома должна быть начата не более 2 часов до операции и не позднее 3 часов после начала операции (оптимально цефалоспорины 1-го поколения за 30 минут до операции). При открытых переломах антибактериальную терапию следует начинать немедленно, т.к. при начале курса по прошествии более 3 часов после поступления пострадавшего, риск развития гнойных осложнений значительно увеличивается;
— для профилактики заражения аэробной флорой назначают антибактериальные средства – производные нитромидазола (метрогил).
4. Стабилизация фрагментов кости
— При открытых переломах со значительным повреждением мягких тканей стабилизация фрагментов (погружная или внеочаговая) исключает дополнительную травматизацию мягких тканей, обеспечивает максимальный доступ к ране и максимальную мобилизацию конечности и пациента;
— методом выбора считается использование модульного управляемого аппарата внешней фиксации на базе спиц и/или стержней, при тяжелом состоянии пациента, у пациента с политравмой, для уменьшения травматичности и длительности вмешательства, допустима стабилизация фрагментов фиксационным аппаратом (одно- или двухплоскостным) на базе стержней;
— в странах, являющихся последователями философии АO/ASIF, считается обоснованным использование интрамедуллярных фиксаторов при открытых переломах, в частности, большеберцовой кости, I-II и даже IIIA степени. Так же считается возможным применение накостного остеосинтеза при открытых переломах костей предплечья при отсутствии контаминации зоны предстоящего контакта пластины с костью.
5. Санация зоны «мертвого/свободного пространства»
— Необходимо избегать образования и заполнения значительных свободных пространств, так называемых карманов, особенно при наличии начальных признаков воспаления, для исключения скапливания в них гноеродного материала;
— целесообразно создавать локальные депо антибиотиков за счет применения специальных шариков (немарлевых!!!) с различными антибиотиками.
6. Спасение конечности или ампутация
Сделать выбор между спасением конечности и ампутацией при открытых переломах III степени всегда нелегко.
Показания к выполнению немедленной или ранней ампутации:
— нежизнеспособность конечности, а именно невосстановимое повреждение сосуда, ишемия более 8 часов (особенно при высокой температуре окружающей среды), значительное раздавливание с минимальным объемом жизнеспособных мягких тканей;
— предполагаемые функциональные возможности конечности после реваскуляризации будут значительно хуже, чем при выполнении ампутации с последующим протезированием;
— значительное (по протяженности и тяжести) повреждение конечности может представлять серьезную угрозу для жизни пациента, особенно при наличии у него тяжелой сопутствующей хронической патологии;
— предполагаемая функция после сохранения конечности не оправдывает лечебных мероприятий, необходимых для сохранения конечности;
— значительная степень тяжести повреждения, т.е. ISS (Injury Severity Score) > 20, при которой сохранение конечности может сопровождаться значительными метаболическими нарушениями и выраженной дополнительной нагрузкой на организм, обусловленной воспалительным ответом и течением процессов некротизации. Результатом указанных изменений может быть развитие осложнений со стороны легких или полиорганной недостаточности.



Источник
