Nice перелом
Среди травм стопы преобладают переломы плюсневых костей. Более других склонна к травмам пятая плюсневая кость стопы. Она располагается наиболее латерально — сбоку от остальных. В травматологии перелом пятой плюсневой стопы называют переломом Джонса.
 Фото 1. Перелом Джонса — частое явление в среде спортсменов. Источник: Flickr (Andrew Penney).
Фото 1. Перелом Джонса — частое явление в среде спортсменов. Источник: Flickr (Andrew Penney).
Что такое перелом Джонса
Нарушение целостности этой короткой трубчатой кости происходит из-за того, что сухожилие, которое к ней крепиться тянет на себя часть кости с патологической силой. Такое бывает при нагрузке на стопу в неестественном положении (при повороте внутрь).
Это интересно! Эта травма типична для профессиональных спортсменов, которые ежедневно подвергают мышцы большим нагрузкам. Кость ломается в слабом месте, где она плохо кровоснабжается, потому заживление может занять дольше времени.
В зависимости от локализации перелома выделяют перелом головки, тела или основания кости. Так же, как и любое нарушение целостности кости, перелом Джеймса может быть открытым или закрытым, со смещением или без.
Основные причины перелома плюсневой кости:
- избыточная нагрузка на мышцы стопы;
- “неудачное приземление” на внешнюю часть стопы при прыжке;
- падение тяжелого предмета на стопу (раздробленный перелом);
- заболевания, приводящие к снижению прочности костей (остеопороз, остеомаляция, раковые опухоли и др.).
В последнем случае достаточно незначительной нагрузки или удара, чтобы кость сломалась.
Признаки перелома
Симптомы перелома достаточно типичны, это:
- боль, которая усиливается при попытке наступить на ногу;
- отек стопы;
- характерный хруст костных обломков;
- гематома в месте перелома;
- ограничение движений в стопе.
Боль в стопе постепенно сменяется от острой к ноющей или пульсирующей. Через некоторое время, если дать покой конечности, она ослабевает, но при малейшей нагрузке на ногу — возвращается.
Первая помощь при подозрении на перелом
Правильное оказание первой помощи человеку с переломом плюсневой кости значительно увеличивает шансы на быстрое срастание и полное восстановление функций ноги. Алгоритм действий при переломе пятой плюсневой кости:
- Если перелом открытый и рана сильно кровоточит, нужно остановить потерю крови. На стопе этого можно достичь плотным прижиманием артерии к боковой косточке.
- Иммобилизация места перелома при помощи шины. Если у вас в распоряжении нет шины, можно сделать ее из подручных материалов. Подойдет любой плоский, твердый предмет, совпадающий по размеру с ногой. Шину нужно прибинтовать (привязать куском ткани) так, чтобы обездвижены были суставы пальцев и голеностоп.
- Прикладывание холода. В ожидании приезда скорой помощи или при транспортировке больного в травмпункт можно прикладывать пакеты со льдом к месту травмы на 20 минут с перерывами в 10-15 минут. Холод помогает снять боль и отечность.
Это важно! Нельзя самостоятельно пытаться сопоставить отломки кости, этим должен заниматься квалифицированный специалист в больничных условиях после проведенной рентгенодиагностики.
Возможные негативные последствия из-за отсутствия первой помощи и своевременной транспортировки больного в медучреждение:
- значительная кровопотеря, которая может угрожать жизни человека;
- некроз тканей, что приведет к воспалению и увеличению срока лечения;
- заражение и развитие инфекционного процесса (флегмона, сепсис);
- срастание кости в неправильном положении, что приведет к болям и ухудшении ее функционирования.
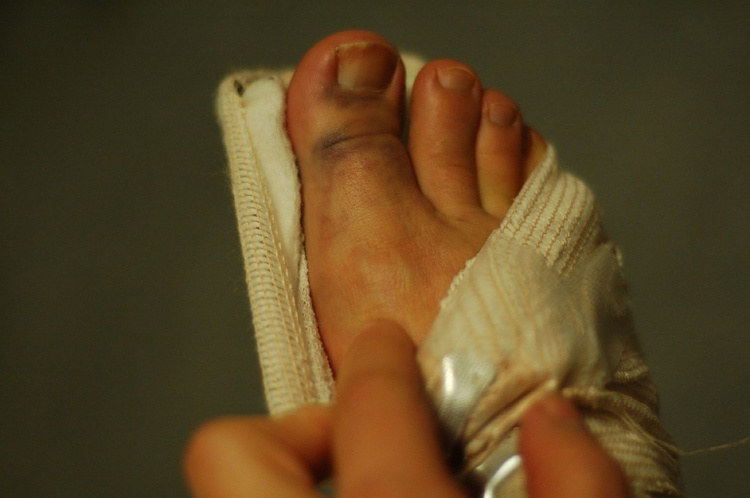 Фото 2. Первое действие при травме стопы — наложение шины. Источник: Flickr (Qabluna).
Фото 2. Первое действие при травме стопы — наложение шины. Источник: Flickr (Qabluna).
Лечение перелома пятой плюсневой кости стопы
Выбор тактики лечения зависит от вида перелома, наличия осложнений, сопутствующих заболеваний и общего состояния пациента. Есть два основных пути лечения: консервативный и хирургический.
Консервативная терапия
Суть такого лечения — обеспечить оптимальные условия для срастания костей, не прибегая при этом к оперативному вмешательству. Чтобы достичь нужного эффекта, сначала проводят рентгенографию травмированной области. Изучив снимки, доктор придает стопе анатомического положения, сопоставляя отломки кости. В таком положении к ноге прибинтовывают шину.
В гипсовании ноги необходимости нет, шина обеспечивает достаточную иммобилизацию стопы и минимальный дискомфорт. К наложению гипса прибегают, если пациентом является ребенок, чтобы исключить нагрузку на ногу.
Хирургическое вмешательство
К такому виду лечения прибегают в том случае, если перелом открытый и/или отломки смещены относительно друг-друга больше, чем на половину толщины.
В ходе операции хирург удаляет отмершие ткани, сопоставляет отломки кости и фиксирует их при помощи таких материалов:
- спицы;
- пластины и винты.
После остеосинтеза хирург проводит ревизию и обработку мягких тканей, зашивает рану.
Если перелом закрыты, но со смещением, то репозицию отломков можно осуществить без разреза, закрепив их после этого металлическими спицами в двух местах через кожу.
Такой метод уже утрачивает свою актуальность из-за возможности инфицирования тканей в процессе реабилитации или снятия спиц.
Реабилитационный период при переломе Джонса
Сразу после проведения лечебных мероприятий больному рекомендован покой. В дальнейшем, до полного срастания разрешается наступать больной ногой только на пятку. Всей стопой становиться на ногу можно будет только после снятия шины, гипса или спиц.
Срок восстановления
При простом неосложненном переломе без смещения период реабилитации длится около месяца. Если имел место факт смещения, то кость может срастаться до двух месяцев. Чтобы максимально ускорить процесс заживления нужно обязательно придерживаться рекомендаций доктора.
ЛФК и разработка поврежденных костей
Физическую нагрузку на травмированную ногу необходимо давать с разрешения доктора, постепенно увеличивая количество повторений и сложность упражнений.
Начать стоит с простого сгибания и разгибания пальцев, если движения еще даются тяжело, можно прибегнуть к пассивным движениям (при помощи рук).
Следующий этап — сгибание и разгибание стоп, а также круговые движения.
Когда эти упражнения уже даются легко, можно перейти к более мелким движениям: захватывание стопами мяча, подъем при помощи пальцев ног мелких предметов (карандашей например), катание теннисного мячика стопой.
Это важно! Не стоит пренебрегать лечебной гимнастикой. Это важный компонент реабилитации. Ежедневное разрабатывание мышц стопы обеспечит приток крови травмированной области и скорейшее восстановление двигательных функций.
Медикаменты и питание
В специальной медикаментозной терапии больные с переломом Джонса не нуждаются. При сильных болях возможен прием обезболивающих препаратов.
Особое внимание стоит уделить качеству питания больного — оно должно быть сбалансированным, регулярным и включать повышенную дозу кальция, фосфора и витаминов. Ежедневно рекомендуют употреблять молочные продукты, рыбу, зелень и овощи. При необходимости можно обогатить рацион витаминными добавками (обязательно витамин D) и кальцийсодержащими препаратами.
Профилактические меры
Чтобы уберечь свои стопы от переломов следует придерживаться таких принципов:
- сбалансированное питание;
- регулярные физические нагрузки;
- правильная техника выполнения упражнений (особенно прыжков);
- разминка перед основной тренировкой;
- ношение ортопедически правильной обуви.
Профессиональным спортсменам рекомендован регулярный массаж для снятия мышечного спазма, это поможет предотвратить переломы.
При появлении симптомов растяжения связок стопы не стоит откладывать визит к доктору.
Источник
Автор Руслан Хусаинов На чтение 4 мин. Опубликовано 18.01.2017 21:50
Обновлено 18.01.2017 21:50
Перелом Джонса — это перелом основания пятой плюсневой кости стопы. Перелом Джонса, как и болезнь Дойчлендера, является наиболее распространенным и самым серьезным видом перелома плюсневой кости. Этот специфический перелом назван в честь хирурга-ортопеда сэра Роберта Джонса, который первым лечил этот вид повреждения в 1902 году.
Что такое перелом Джонса?
Перелом Джонса локализуется в области, известной как метафизарно-диафизарный переход. Эта область — широкая часть основания V плюсневой кости, которая получает меньше кровотока, чем другие области стопы, что затрудняет сращение. Этот тип перелома обычно может быть вызван внезапным острым повреждением.
Плюсневые кости входят в группу мелких трубчатых костей, которые соединяют предплюсну с пальцами стоп. В каждой стопе имеется пять плюсневых костей. Пятая плюсневая кость находится на внешней (латеральной) стороне стопы и соединяет кубовидную кость с костями пятого пальца стопы (мизинчик). Плюсневые кости помогают людям сохранять равновесие при стоянии и ходьбе. Внезапные острые повреждения плюсневой кости возникают после сильного удара или неправильного поворота стопы.
Симптомы перелома Джонса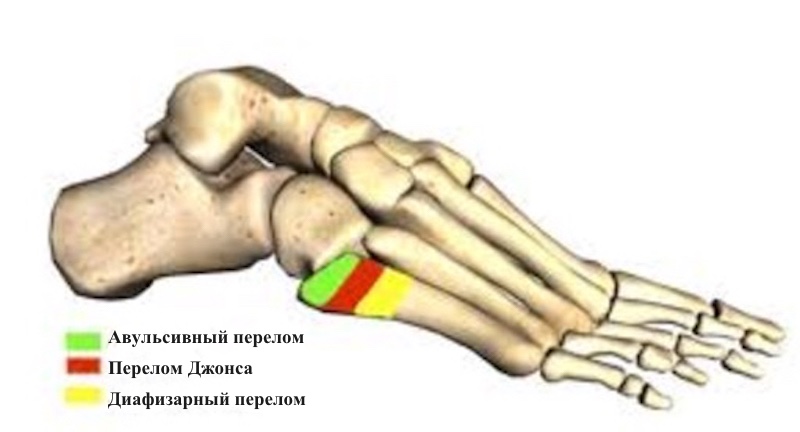
Перелом Джонс имеет те же симптомы, что и другие виды переломов. Эти симптомы включают в себя:
Боль и припухлость на внешней стороне стопы у основания пятого пальца стопы;
Трудности при ходьбе.
Существуют три основных типа переломов пятой плюсневой кости, в том числе перелом Джонса. Два других типа общих переломов плюсны включают:
Авульсивный перелом. Этот перелом часто встречается вместе с растяжением сухожилий голеностопного сустава и встречается у основания пятой плюсневой кости. Перелом обычно поперечный, без смещения.
Спиральный или косой диафизарный перелом. Этот тип перелома встречается ближе к пятому пальцу и вызван травмой. Этот перелом очень неустойчив и может привести к смещению.
Пациенту с переломом Джонса следует немедленно обратиться к врачу, если у него развиваются следующие симптомы:
Отек, боль, онемение или покалывание в поврежденной стопе и голеностопном суставе;
Фиолетовый цвет кожи стопы;
Лихорадка.
Диагностика перелома Джонса
Диагностика перелома Джонса может быть затруднена и поэтому его трудно лечить. Правильное лечение зависит от правильно поставленного диагноза. Чтобы поставить правильный диагноз, врач должен:
Спросить о том, как произошла травма или когда начался болевой синдром;
Осмотреть стопу;
Оценить местоположение боли, пропальпировать различные участки стопы;
Сделать рентген стопы, чтобы увидеть перелом.
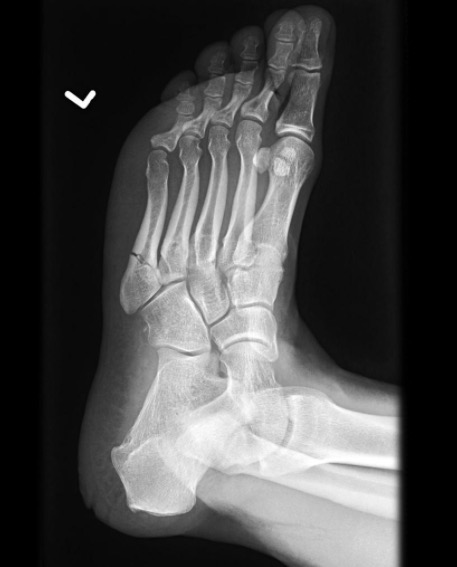 Фото: Radiopaedia
Фото: Radiopaedia
Лечение перелома Джонса
Лечение и восстановление перелома включает:
Покой;
Использование льда на пораженную конечность;
Приподнятое положение травмированной стопы;
Врач может наложить гипс или рекомендовать операцию.
Лечение перелома Джонса зависит от нескольких факторов, таких как:
Уровень активности пациента;
Тяжесть перелома;
Общее состояние здоровья пациента.
Человеку с этим типом перелома, возможно, придется носить гипс намного дольше. Поскольку срастание перелома Джонса проходит медленно, то хирурги обычно соединяют место переломов с помощью винта, стержня или пластины. Операция может быть сделано в амбулаторных условиях под общей или местной анестезией. Во время процедуры хирург использует рентген, чтобы обеспечить правильное размещение винта. Винт соединяет участки перелома и сжимает концы вместе.
Из-за ограниченного притока крови к данной области, по статистике, от 15 до 20% переломов не срастаются. Другие осложнения могут включать в себя:
Проблемы, связанные с операцией и анестезией, такие как:
Тромбообразование;
Необходимость повторной операции;
Мышечная атрофия;
Непроходящие боли.
Время заживления перелома Джонса зависит от тяжести перелома. Человек не может вставать на травмированную стопу в течение первых 1 — 2 недель после операции. Человек, который перенес операцию при переломе Джонса, может возвратиться к своей деятельности, в том числе спортивной, через 3-4 месяца после операции. Тем не менее, врач может рекомендовать физическую терапию. Более тяжелые переломы, которые требуют операции на костях, могут иметь более длительные сроки восстановления.
Подробнее в научной статье:
Strayer S. M., Reece S. G., Petrizzi M. J. Fractures of the proximal fifth metatarsal //American family physician. – 1999. – Т. 59. – №. 9. – С. 2516-2522.
Понравилась статья? Читайте нас в Facebook
Источник
Разгибательные переломы костей предплечья Коллиса. Диагностика и лечение
Переломы дистального отдела костей и предплечья можно классифицировать по трем основным группам: разгибательные переломы (Коллиса), сгибательные переломы (Смита) и краевые переломы (Гетчинсона и Бартона). Для разгибательных переломов дистального отдела лучевой кости существует много классификационных систем. По мнению авторов, наиболее практичной из них является система Frynann. Согласно ей, разгибательные переломы дистального отдела лучевой кости классифицируют следующим образом:
тип IA: внесуставные переломы лучевой кости
тип IБ: внесуставные переломы лучевой и локтевой костей
тип IIА: перелом дистального отдела лучевой кости с вовлечением лучезапястно-го сустава
тип IIБ: переломы дистального отдела обеих костей предплечья с вовлечением лучезапястного сустава
тип IIIA: перелом дистального отдела лучевой кости с вовлечением лучелоктево-го сустава
тип IIIБ: переломы дистального отдела обеих костей предплечья с вовлечением лучелоктевого сустава
тип IVA: перелом дистального отдела лучевой кости с вовлечением лучезапястного и лучелоктевого суставов
тип IVB: переломы дистального отдела обеих костей предплечья с вовлечением лучезапястного сустава и лучелоктевого суставов
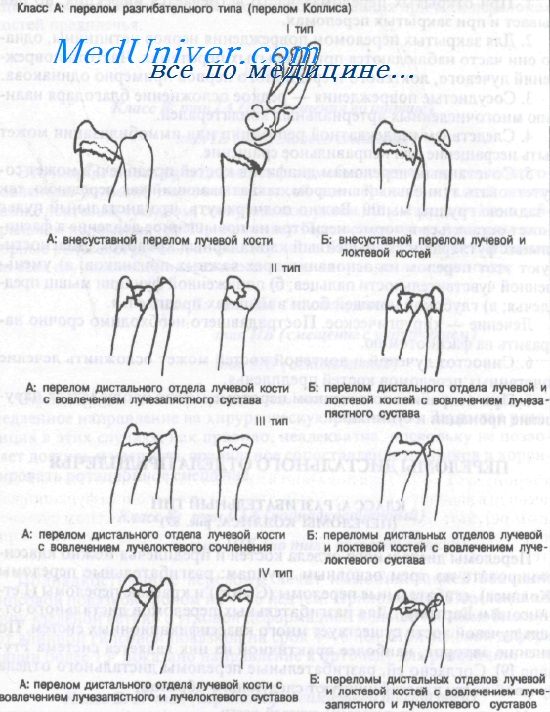
Приблизительно 60% разгибательных переломов дистального отдела лучевой кости сопутствуют переломы шиловидного отростка локтевой кости (тип Б), и 60% переломов шиловидного отростка локтевой кости связано с переломами шейки локтевой кости.
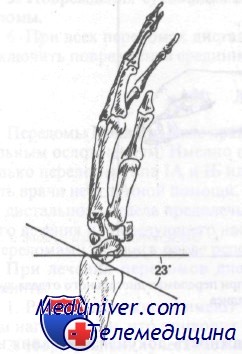
Лучезапястный сустав в норме имеет угол, открытый в ладонную сторону, от 1 до 23°. Переломы с угловым смещением в ладонную сторону обычно заживают с хорошим функциональным результатом, в то время как перелому в лучезапястном суставе с образованием угла в дорсальную сторону будут иметь неудовлетворительный функциональный результат, если не была выполнена адекватная репозиция. На рис. 89 показан нормальный угол локтевой кости, который составляет в области лучезапястного сустава 15—30°. Оценка этого угла важна при лечении переломов дистального отдела предплечья, поскольку неудачная или неполная репозиция с потерей этого угла приведет к нарушению движений кисти в локтевую сторону.
Обследование обычно выявляет боль, припухлость и болезненность при пальпации в области дистального отдела предплечья. В типичных случаях смещенный под углом перелом напоминает вилку, как показано на рисунке. Следует подчеркнуть важность документирования неврологического состояния с особым акцентом на срединный нерв. Боль в локтевом суставе может указывать на вывих или подвывих проксимального лучелоктевого сочленения.

В норме лучезапястный сустав расположен под углом 23 градуса в ладонном направлении, как показано на рисунке (боковая проекция)
Для определения стояния костных фрагментов обычно достаточно прямой и боковой проекций. Оценивая эти переломы, врач должен ответить на следующие вопросы:
1. Имеется ли сопутствующий перелом шиловидного отростка локтевой кости (встречается в 60% случаев) или перелом шейки локтевой кости?
2. Вовлечен ли в перелом лучелоктевой сустав?
3. Вовлечен ли в перелом лучезапястный сустав?
Следует провести оценку боковой рентгенограммы, чтобы исключить подвывих в дистальном лучелоктевом суставе. Кроме того, надлежит оценить лучезапястный и лучелоктевой углы перед репозицией, чтобы убедиться в полном восстановлении функции.
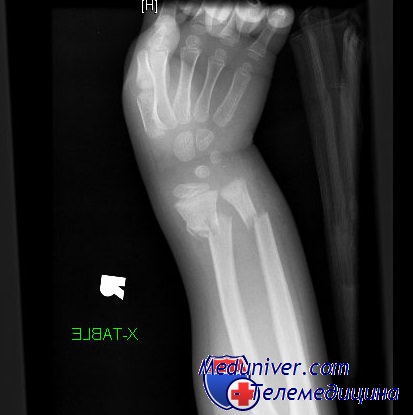
Деформация по типу вилки, описанная при переломах дистального отдела лучевой кости Коллиса
Сопутствующие повреждения разгибательным переломам костей предплечья Коллиса
Разгибательным переломам дистального отдела лучевой кости часто сопутствуют несколько значительных повреждений.
1. Переломами шиловидного отростка локтевой кости сопровождаются 60% разгибательных переломов дистального отдела лучевой кости.
2. Иногда разгибательному перелому лучевой кости сопутствует перелом шейки локтевой кости.
3. Этим переломам часто сопутствуют переломы костей запястья.
4. Разгибательному перелому дистального отдела лучевой кости может сопутствовать подвывих в дистальном лучелоктевом суставе.
5. Повреждения сухожилия сгибателя могут сопровождать эти переломы.
6. При всех переломах дистального отдела предплечья необходимо исключить повреждения срединного или локтевого нерва.
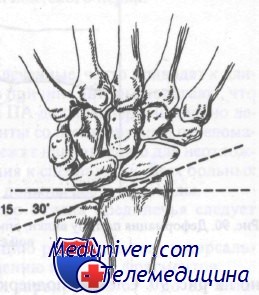
В норме угол, образованный локтевой костью и лучезапястным суставом, равен 15—30 градусам
Лечение разгибательных переломов костей предплечья Коллиса
Переломы Коллиса, даже правильно леченные, часто приводят к длительным осложнениям. Именно по этой причине авторы полагают, что только переломы типа IA и IБ или типа IIА должны первоначально лечить врачи неотложной помощи. Пациенты со всеми другими переломами дистального отдела предплечья подлежат направлению для неотложного лечения и последующего наблюдения к специалисту. Всех больных с переломами Коллиса после репозиции должны вести ортопеды.
При лечении переломов дистального отдела предплечья следует помнить:
1. Разгибатели кисти имеют тенденцию развивать тягу в дорсальном направлении, что приводит к смещению костных фрагментов.
2. Нормальный лучезапястный угол варьируется от 1 до 23° в ладонном направлении. Угол в дорсальную сторону приемлем.
3. Нормальный лучелоктевой угол равен 15—30°. Этот угол легко достичь при репозиции, но нелегко удержать в фазе консолидации, если только он не сопоставлен должным образом.
Если больного невозможно срочно направить к ортопеду, можно выполнить репозицию следующим способом:
1. Оптимальный метод анестезии — регионарная блокада. Менее эффективно, но приемлемо, отсасывание гематомы из области перелома с инъекцией 5—10 мл лидокаина (ксилокаин).
2. Рекомендуемый метод репозиции — тракция с последующей манипуляцией. Пальцы больного должны быть помещены в аппарат для вытяжения, локоть поднят в положении сгибания под углом 90°. Затем к плечу возле локтевого сустава подвешивают груз весом 3,5—4,5 кг на 5—10 мин или до расклинивания фрагментов.
3. После расклинивания и при продолжающейся тракции к дистальному фрагменту врач большими пальцами прилагает давление в ладонном направлении, а к проксимальному сегменту остальными пальцами в тыльном направлении. По достижении правильного положения отломков груз удаляют.
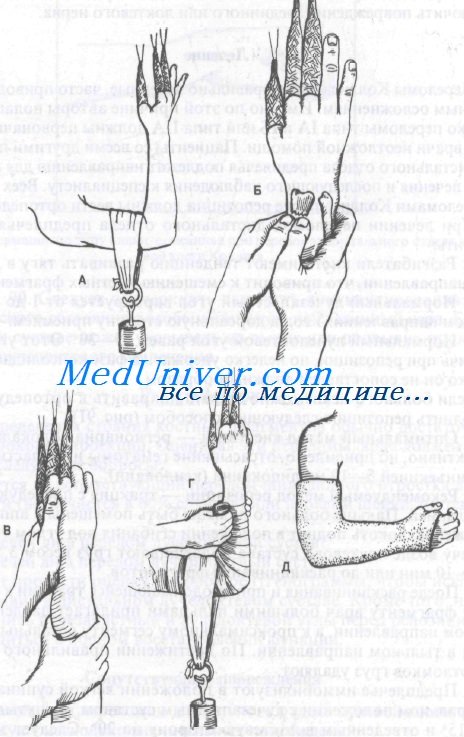
Репозиция перелома Коллиса
4. Предплечье иммобилизуют в положении легкой супинации или нейтральном положении с лучезапястным суставом, согнутым под углом 15° и отведенным в локтевую сторону на 20°. Следует заметить, что многие хирурги-ортопеды предпочитают проводить иммобилизацию в положении пронации. О положении предплечья в гипсовой повязке единого мнения нет; перед лечением рекомендуется консультация ортопеда, который будет вести больного.
5. Предплечье следует обернуть одним слоем мягкой ткани, поверх которой накладывают большие переднюю и заднюю лонгеты. Укороченные лонгеты можно использовать при вколоченных переломах, где репозиции не требуется, или при переломе у пожилого больного, который не будет заниматься физическими упражнениями для конечности.
6. Для контроля правильности положения отломков после репозиции делают снимки и документируют функцию срединного нерва.
7. После репозиции руку следует оставить поднятой на 72 ч, чтобы не допустить развития отека. Немедленно нужно начинать движения пальцами и плечевого сустава. Для документирования правильности стояния отломков на третий день и через 2 нед после травмы необходимо сделать снимки. Переломы без смещения должны быть иммобилизованы в течение 4—6 нед, в то время как переломы со смещением требуют 6—12 нед иммобилизации.
Осложнения разгибательных переломов костей предплечья Коллиса
Ранняя адекватная репозиция перелома является наиболее важной мерой предупреждения осложнений. Помимо этого, следует подчеркнуть важность принципа раннего начала (активных) упражнений для профилактики вторичной скованности суставов. Возможно два вида часто встречающихся осложнений — ранние и поздние.
Ранние осложнения разгибательных переломов костей предплечья Коллиса:
1. Больной со сдавлением срединного нерва обычно жалуется на боль и парестезии по ходу срединного нерва. Если конечность в гипсовой повязке, последнюю нужно рассечь (так же как и мягкую ткань) и руку поднять на 48—72 ч. Если симптомы сохраняются, следует заподозрить туннельный запястный синдром, в этом случае показана фасциотомия. Предостережение: функцию срединного нерва в дистальном отделе предплечья всегда нужно документировать. Постоянные боли должны рассматриваться как вторичные, обусловленные сдавлением срединного нерва, если не доказано обратное.
2. Вторичное повреждение сухожилия может осложнить лечение этих переломов.
3. Ушиб или сдавление локтевого нерва следует диагностировать как можно раньше.
4. После репозиции переломы дистального отдела предплечья могут осложняться отеком с развитием вторичного синдрома сдавления.
5. При последующей рентгенографии может быть выявлено смещение фрагментов кости с нарушением репозиции.
Поздние осложнения разгибательных переломов костей предплечья Коллиса:
1. Переломы дистального отдела предплечья могут привести к тугоподвижности суставов пальцев, плечевого или лучезапястного суставов.
2. Переломы дистального отдела предплечья могут привести к развитию синдрома Зудека.
3. Переломы дистального отдела предплечья со смещением могут оставлять косметические дефекты.
4. После переломов дистального отдела лучевой кости возможен разрыв длинного разгибателя большого пальца.
5. Сращение в порочном положении или несращение обычно является следствием неадекватной иммобилизации или репозиции.
6. Рубцово-спаечный процесс сухожилия сгибателя может сопровождаться нарушением его функции.
7. Последствием этих переломов может быть хроническая боль в лучезапястном суставе при супинации.
— Также рекомендуем «Переломы дистального отдела лучевой кости у детей: эпифизеолиз и перелом Смита. Диагностика и лечение»
Оглавление темы «Переломы костей предплечья, плеча»:
- Перелом диафиза лучевой кости. Диагностика и лечение
- Переломы диафиза локтевой кости. Диагностика и лечение
- Перелом локтевой кости III типа — переломы Монтеджи. Диагностика и лечение
- Сочетанные переломы лучевой и локтевой костей. Диагностика и лечение
- Разгибательные переломы костей предплечья Коллиса. Диагностика и лечение
- Переломы дистального отдела лучевой кости у детей: эпифизеолиз и перелом Смита. Диагностика и лечение
- Краевые переломы лучевой кости I типа — переломы Бартона. Диагностика и лечение
- Переломы дистального отдела плечевой кости. Классификация, диагностика и лечение
- Надмыщелковые разгибательные переломы плечевой кости. Диагностика и лечение
- Надмыщелковые сгибательные переломы плечевой кости. Диагностика и лечение
Источник
