Не правильно сросшийся перелом голени
Неправильно сросшийся перелом костей голени достаточно частое осложнение консервативного или оперативного лечения. Часто пациенты с этой проблемой по тем или иным причинам не наблюдались после первичного лечения.
При неправильно сросшимся переломе костей голени происходит деформация в нескольких плоскостях. Чаще всего это угловая деформация, укорочение костей голени и ротация стопы. Редко бывает только одна составляющая этой деформации.
Почему это происходит?
При переломе костей голени различные мышцы утягивают голень на укорочение. Поскольку мышцы голени имеют разный тонус и силу голень ниже места перелома уходит на угловую и ротационную деформации. Цель лечение при свежем переломе — наиболее точно сопоставить отломки и удержать их в правильном положении до полного сращения. Собственно исходя из этого, становиться понятно, что смещение отломков может произойти или по причине того, что отломки изначально были сопоставлены неправильно или слишком рано был снят гипс или пациент слишком рано начал нагружать ногу.
Чем плохо неправильное сращение костей голени?
Правильная ось костей голени имеет важное значение в биомеханике ходьбы пациента. Укорочение голени усиливает нагрузку на все суставы ноги и поясничный отдел позвоночника. Угловая деформация усиливает нагрузку на внутренние или наружные отделы коленного сустава в зависимости от того, куда смещена голень ниже месте консолидации перелома. Ротация стопы перегружает голеностопный сустав. Данные перегрузки при длительной ходьбе являются причиной развития ранних артрозов суставов ног и патологий поясничного отдела позвоночника.
Как определить, правильно ли срослись кости голени после операции?
Возможно это и глупый вопрос, поскольку часто неправильное сращение голени очевидно и видно не вооруженным глазом. У пациента имеется хромота, видимая деформация голени, позднее появляются боли в суставах, затруднены спортивные нагрузки и т.д. Однако, степень деформации может быть разной степени выраженности. И, пациент, пройдя через все «круги ада» лечения этой проблемы, начиная от болей при переломе и послеоперационными болями, заканчивая теми неудобствами, которые пришлось испытать при лечении и реабилитации, начинает уговаривать себя, что все не так уж плохо. «Ну да немного побаливает, чуть-чуть неудобно ходить или бегать, с этим можно смириться» или когда лечащий врач говорит о том, что все хорошо и срослось, пациент склонен доверять авторитету доктора, думая ,что после такого перелома так и должно быть.
Все это просто уговоры самого себя! Болей неудобств при ходьбе или беге после правильного сращения костей голени быть не должно!
Как лечится неправильно сросшийся прелом костей голени?
Не надейтесь на консервативное лечение, помощь мануальных терапевтов, целителей и ясновидящих. Исправить ось голени можно только оперативно! Все остальное только способ вытянуть из пациента деньги или реализовать свои целительские амбиции.
Чаще всего для оперативного лечения неправильно сросшегося перелома голени применяются аппараты внешней фиксации, а именно аппарат Илизарова или его аналоги. Никакие современные методики и мпланты, пока еще не превзошли возможности аппарата Илизарова дозированно исправлять деформацию с точностью до мм и наращивать кость в необходимом объеме.
Решиться на повторную операцию всегда сложно. Уж очень свежи воспоминания о боли. Но нужно понимать, что операция плановая и к ней можно подготовиться. Сходите на консультацию к травматологу-ортопеду, который занимается этой проблемой и хорошо владеет установкой аппарата Илизарова (не бойтесь, ни кто Вас в операционную сразу не потащит). Выясните каким способом на взгляд доктора можно устранить проблему, уточните как проводится подготовка к операции, какой наркоз, как обезболивают в послеоперационном периоде, какой будет срок реабилитации. И исходя из этих данных, подстройте планы, для проведения операции, которая позволит получить полноценную функцию ноги без рисков развития артрозов суставов ног и межпозвонковых грыж поясничного отдела позвоночника.
Источник
 28.01.2016
28.01.2016
Лечение больных с неправильно сросшимися переломами костей голени, осложненными хронической гнойной инфекцией
Высокая частота неудовлетворительных результатов лечения больных с костно-суставной патологией, осложненной гнойной инфекцией,указывает на необходимость разработки альтернативных подходов к лечению остеомиелита на основе анализа особенностей патогенетических механизмов данного заболевания.
Высокая частота неудовлетворительных результатов лечения больных с костно-суставной патологией, осложненной гнойной инфекцией,указывает на необходимость разработки альтернативных подходов к лечению остеомиелита на
основе анализа особенностей патогенетических механизмов данного заболевания.
Возможности успешного решения столь сложной проблемы и теоретическим обоснованием занимаются в НИИ СП имени Н.В.Склифосовского новых методик чрескостного остеосинтеза, базирующихся на создании комплекса оптимальных условий и управляемой регуляции пластическими и регенераторными возможностями организма. Применение их позволило без свободной трансплантации устранить в один этап хронический остеомиелит,ортопедическую патологию, на устранение которой обычно требовалась многократная госпитализация больных и целый ряд травматичных операций.
Под наблюдением находилось 110 больных с неправильно сросшимися переломами костей голени, осложненными хроническим остеомиелитом. Большинство больных -100 (90,9%) были трудоспособного возраста.
Остеомиелит развился вследствие открытых переломов у 81 больного и закрытых — у 29.Давность заболевания колебалась от 6 месяцев до 24 лет. Длительность заболевания была связана не только с трудностями лечения свежих
переломов, но и возникающих в процессе лечения различных осложнений: остеомиелита, незаживающих ран, рубцов кожи. Ранее безуспешно оперированы все больные, каждому произведено от одной до 14-и операций (всего 474).
Большинство неудовлетворительных исходов лечения наступало после лечения переломов традиционными методами с применением металлоостеосинтеза, чрескостного остеосинтеза аппаратами различных конструкций.
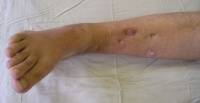
У всех больных имелся вяло текущий хронический процесс со свищами (88) или ранами, дном которых являлась кость.
Вследствие неоднократных операций у 92 больных развилось укорочение нижней конечности, а у 75 отмечалась осевая деформация сегмента. Как следствие множественных предшествующих операций у всех больных имелись выраженные рубцовые изменения кожи. Длительные сроки предшествующей иммобилизации гипсовыми повязками и неоднократные
оперативные вмешательства явились причиной развития стойких контрактур и анкилозов смежных суставов у 92 больных (83,6%).
С целью объективной оценки состояния больным проводилось комплексное клиническое и лабораторное обследование.
Для правильного выбора лечебной тактики предложена классификация, которая базировалась на характеристиках как неправильно сросшегося перелома, так и гнойного очага. Очевидно, что реабилитация больных с неправильно сросшимися переломами, осложненными хроническим остеомиелитом, преследовала два основных момента: ликвидацию гнойного очага и устранение ортопедической патологии. Обе задачи должны быть решены в возможно короткий срок и иметь наименьшую вероятность рецидива. Анализ наблюдений показал, что для этого необходимо в первую очередь ликвидировать гнойный процесс.
Коррекцию ортопедической патологии можно выполнять параллельно или, в редких случаях, вторым этапом.
Для более точного определения границ и степени поражения кости гнойно-некротическим процессом наряду с клинико-
рентгенологическими данными использовали радионуклидный метод. Об активности остеомиелитического процесса наиболее надежно можно судить исследуя уровень кровоснабжения и минерального обмена в костной ткани и в
патологическом очаге. Радионуклидная диагностика поражений костей основана на способности фосфатных соединений интенсивно включаться в минеральный обмен, связаться с гидроксилапатитом кальция и накапливаться преимущественно в пораженных структурах костной ткани, в которых наблюдался более интенсивный по сравнению со здоровыми участками
кости минеральный обмен. При исследовании костной ткани в поврежденном сегменте определялась зона повышенной гиперфиксации радиофармпрепарата (РФП).
Очаги гиперфиксации имели различную величину в зависимости от протяженности воспалительного процесса. Для большей точности определяли число импульсов не только над очагом воспаления, но и в нескольких симметричных участках больной и здоровой конечности:очаг воспаления, прилежащий метафиз, здоровый участок кости. Выявлены три степени распространенности процесса: I — гиперфиксация препарата наблюдалась преимущественно в
области воспаления; II степень — поглощение РФП было значительным в месте воспаления и прилежащем метафизе; III степень — накопление РФП в прилежащем метафизе и здоровом участке кости высокое, максимальная концентрация
радионуклида соответствовала очагу воспаления.
Проводилось исследование состояния иммунологического фона больных с данной патологией. Анализ результатов исследований показал,что как результат длительной интоксикации в организме больных хроническим остеомиелитом развивалось состояние выраженного напряжения иммунологических защитных механизмов, что проявлялось существенным дефицитом Т системы при компенсаторном повышении активности В системы иммунитета. Отмечались
2 группы больных с резким снижением этих показателей и менее выраженными.
В предоперационном периоде у всех обследованных больных длительная хроническая интоксикация и обширная тканевая деструкция в очаге воспаления способствовала формированию существенных изменений тканевого метаболизма. Так, закономерно выявлялось достоверное повышение как активности гликолитических ферментов, так и содержания в крови метаболитов углеводного обмена. Кроме того, увеличивается экскреция с мочой общего гидроксипролина, гекзозаминов, неорганического фосфата, при четкой тенденции к сокращению выделения кальция.
На основании предложенной классификации,распространенности остеомиелитического процесса по данным радионуклидных исследований, давности заболевания, наличия инородных тел выработаны показания к различным методикам чрескостного остеосинтеза:
а) секвестрэктомия с ревизией свищевых ходов, гнойных затеков и по возможности их иссечением;
б)секвестрэктомия и монолокальный дистракционный остеосинтез для удлинения и исправления деформации;
в) секвестрэктомия и билокальный последовательный дистракционно-компрессионный остеосинтез.
Нами предложены, разработаны и внедрены методики реконструкции голеностопного сустава при хроническом остеомиелите суставного конца большеберцовой и таранной кости; при остеомиелите суставного конца, анкилозе и
деформации голеностопного сустава; при сочетании неправильно сросшегося перелома костей голени и остеомиелите пятки.
Нами предложен способ прогнозирования рецидива хронического остеомиелита, заключающийся в определении закономерности при снижении уровней показателей Т-клеточного и В-гуморального иммунитета в конце периода
дистракции, в начале фиксации. 36 больным с первичным иммунодефицитом и при диагностике рецидива воспаления проводились краткие курсы специфической и неспецифической иммунизации гамма-глобулином, стафилококковым анатоксином, Т-активином (по общепринятой схеме).
Всем больным проводилось рентгенологическое и радиологическое исследование. В начальный период дистракции повышенное накопление меченого препарата в диастазе свидетельствовало об усилении обменных процессов
в участке наиболее активного образования новой кости, а равномерное распределение РФП по всему регенерату указывало на то, что образование новой кости происходило с одинаковой интенсивностью по всему диастазу. В процесса
дистракции протяженность зоны повышенного накопления препарата постепенно увеличивалась, распределение РФП в ней становилось неоднородным. Максимальная величина накопления препарата в регенерате соответствовала
срединной зоне просветления, которая сохранялась весь период удлинения. В периферических отделах регенерата, содержащих структурно более зрелую кость, накопление РФП было ниже. На рентгенограммах часто контурировали
облаковидные тени у концов фрагментов, прослеживалась их продольная ориентация. По краю регенерата определялись прерывистые кортикальные пластинки. Повышенное кровоснабжение оперированной конечности сохранялось весь период дистракции. В процессе фиксации распределение РФП становилось более однородным за счет снижения величины активности в центре. Происходила органотипичная перестройка первичной костной структуры.
Минерализация регенерата в период фиксации шла более быстрым темпом, чем во время дистракции. К концу фиксации повышенное кровоснабжение оперированной конечности постепенно снижалось. На рентгенограммах: плотность вновь сформированной кости была близка к прилежащим участкам костей. Аппарат снимался при отсутствии подвижности в области регенерата, его однородности, непрерывных кортикальных пластинах и минерализации не ниже 65%.
На начальных этапах чрескостного остеосинтеза опасность внутрисосудистого тромбообразования у больных временно усиливалась в ответ на оперативное вмешательство с проведением спиц. Однако, уже к периоду окончания дистракции уровень напряжения гематокоагулогического потенциала волнообразно снижался и уже к окончанию периода фиксации, практически, нормализовался во всех исследуемых нами показателях и достигал уровней здоровых доноров. По толерантности к гепарину, тромбиновому и парциально тромбопластиновому времени он достигал даже уровней здоровых доноров.
Увеличение в крови фибриногена и высокую активность ее фибриназы мы рассматривали как подтверждение оптимизации процесса формирования новых фибробластов. Приближение к уровню нормы в общем кровотоке свободного
гепарина с антимикробной активностью при окончании периода фиксации связывали с усилением механизмов, предупреждающих внутрисосудистое свертывание у условиях гиперкоагуляции.
Следовательно, методы медицинской реабилитации у больных хроническим остеомиелитом с ортопедической патологией костей голени характеризовались положительной динамикой стабилизации показателей гемостаза и фибринолиза, что подтверждало высокую физиологичность применяемых методов чрескостного остеосинтеза. Закономерное купирование опасности внутрисосудистого тромбообразования уже в период дистракции подтверждали возможность существенной активизации чрескостным остеосинтезом компенсаторно-защитных адаптационных механизмов у больных.
Изучено состояние минерального, углеводного, белкового обмена и гормонального фона на этапах лечения.
При анализе результатов исследования выделены следующие закономерности:
1.У больных существенно выше уровня доноров активность ферментов гликолиза и содержание органических кислот в крови. На протяжении всего периода лечения методами чрескостного остеосинтеза интенсивность процессов
гликолиза достоверно превышала исходный уровень и возвращалась к нему лишь в конце периода фиксации.
2. Уровень экскреции с мочой метаболитов белкового и минерального обменов указывал на преобладание у больных коллагено и неколлагеновых белков и существенного повышения уровня фиксации тканями новооб-разующегося костного регенерата кальция и неорганического фосфата, особенно на завершающих этапах остеосинтеза.
3. Гормональная активность у больных хроническим остеомиелитом существенно превышала уровень здоровых доноров. После оперативного вмешательства в первые месяцы у больных отмечали резкое усиление синтеза гормонов передней долей гипофиза, надпочечников и паращитовидных желез. Достоверно высоким сохранялось выделение гормонов роста и кальцитонина на протяжении всего периода формирования и созревания костного регенерата.
4. Высокая клиническая результативность разработанных методик чрескостного остеосинтеза базировалась на системной активации тканевого метаболизма.
Исходы реабилитационного лечения больных с неправильно сросшимися переломами костей голени и хроническим остеомиелитом изучены со сроком наблюдения до одного года у всех, а в сроки от 1 до 12 лет — у 81. В течение 2-
3 месяцев после снятия аппарата перешли к полной нагрузке 73 больных (68,2%). В течение последующих трех месяцев 31 пациент стали полностью нагружать ногу. Только шестеро человек к этому времени вследствие наступивших осложнений не могли перейти к полной нагрузке. Несмотря на меры предосторожности при назначении функциональной нагрузки на конечность, в трех случаях в течение ближайших пяти-семи месяцев после снятия аппарата
появилась деформация в области регенерата, у двух — патологическая подвижность в области стыка отломков. Больным с деформациями регенерата произведена остеотомия малоберцовой кости, реостеосинтез аппаратом Илизарова:
средний срок фиксации составил 97 дней. Трем пациентам в сроки 6-8 месяцев после снятия аппарата для закрытия свищей произведена секвестрэктомия, свищи закрылись через 10-14 дней после операции.
Таким образом, значительная эффективность метода Илизарова обусловлена стимулирующим влиянием факторов напряжения растяжения,которые возбуждают регенерацию костной и мягких тканей, активизируют защитные механизмы, способствующие купированию гнойного процесса. Малая травматичность метода на фоне стимуляции иммуногенеза и резервных возможностей гомеостаза определяют материальную основу достижения лечебного эффекта без применения традиционных схем комплексной терапии остеомиелита.
Теги: перелом, остеосинтез, Склиф
234567
Начало активности (дата): 28.01.2016 09:57:00
234567
Кем создан (ID): 645
234567
Ключевые слова:
перелом, остеомиелит, Склиф
12354567899
Источник
Нередко в результате тяжелых повреждений или ошибок в лечении переломы срастаются со смещением или не срастаются вовсе
Видео: лечение неправильно сросшегося перелома
Мы предлагаем качественное лечение в следующих случаях:
- сращение переломов в неправильном положении (посттравматические деформации)
- сращение переломов с укорочением;
- врожденные и приобретенные деформации;
- дефекты костей конечностей после травм, операций или онкологических заболеваний
О каждой из указанных проблем можно написать целые книги. В фотогалерее (внизу страницы) представлены наиболее показательные, сложные и интересные наблюдения. Этот раздел будет постоянно обновляться. Невозможно представить все случаи. Поэтому на консультации (которая может длиться до 1,5-2 часов) мы предоставляем исчерпывающую информацию о конкретном заболевании и возможных оптимальных методах лечения.
Мы применяем наиболее эффективные методы лечения:
- внешний остеосинтез аппаратами Илизарова (в классическом виде и в облегченном, с использованием монолатеральных конструкций, карбоновых колец, и пр.);
- интрамедулярный остеосинтез штифтами с цементной оболочкой, содержащей антибиотик;
- наименее травматичные малоинвазивные виды корригирующих остеотомий (закрытая кортикотомия, компактотомия и др.);
- вакуумное дренирование ран и полостей (VAC-терапия);
- тибиализация малоберцовой кости (замещение обширных дефектов большеберцовой кости перемещением фрагмента малоберцовой — fibula pro tibia);
- замещение дефекта костей (плеча, предплечья, бедра и голени) методом костной пластики по Илизарову, а также по методике «acute shortening» с последующим удлинением;
- экспресс-методы коррекции и удлинения.
Что необходимо знать пациентам
Деформации необходимо разделять на врожденные и приобретенные.
Врожденные деформации являются следствием различных заболеваний, которые развиваются в детском возрасте. Первыми признаками является асимметрия конечностей (кожных складок, формы и длины). При врожденных деформациях у детей отсутствует боль, неприятные ощущения. Даже хромота выражена незначительно. Дети хорошо адаптируются к этому состоянию. Однако такое мнимое «благополучие» приводит к тому, что другие отделы скелета: позвоночник, суставы и смежные сегменты конечности — деформируются в процессе роста. Поэтому подобные деформации необходимо исправлять как можно раньше, не дожидаясь окончательного завершения формирования скелета.
Самой распространенной ошибкой является то, что родители дожидаются 16-18 лет («нам так сказали») и лишь после этого обращаются с просьбой исправить «кривые» или «разные» ноги. Исправление деформаций бедра или голени будет эффективным в любом возрасте. Однако при наличии развившихся ранее в детском возрасте компенсаторных адаптационных механизмов качество жизни может не восстановиться полностью. Поэтому мы настоятельно рекомендуем обращаться за помощью к специалистам как можно раньше.
Приобретенные деформации конечностей являются следствием сращения переломов в неправильном положении. Отклонение механической оси нижней конечности от нормального положения приводит к постепенному разрушению смежных суставов в результате неадекватности распределения нагрузок. Выраженная деформация сама по себе сопровождается укорочением ноги. Однако очень часто неправильно сросшиеся переломы сочетаются с истинным укорочением бедра или голени. Происходит перекос таза, деформация позвоночника. Помимо серьезных последствий в виде развития артроза коленного и голеностопного сустава, разные по внешнему виду ноги являются объектом постоянного психологического раздражения. Отрицательный эстетический эффект — наиболее частая причина обращения пациентов за хирургической помощью.
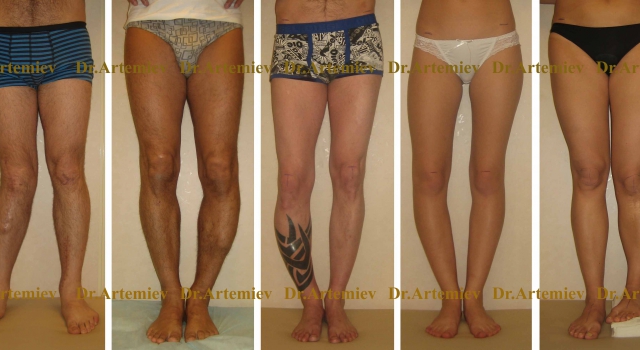
Фотогалерея работ

Мужчина 36 лет. Неправильно сросшийся перелом правой большеберцовой кости.
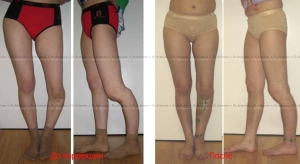
Женщина 22 лет. Деформация и укорочение левой голени после выполненной в детстве операции.
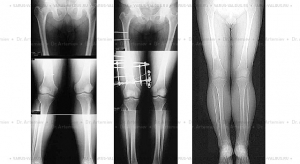
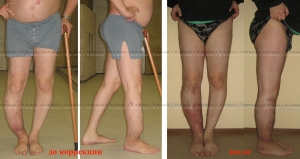
Рентгенограммы мужчины с неправильно сросшимся переломом правого бедра — до, в процессе и после коррекции.
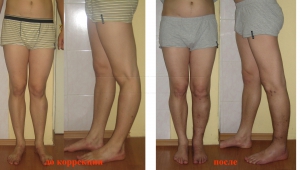
Мужчина 19 лет. Посттравматическая (после операции) вальгусная деформация и рекурвация левой голени
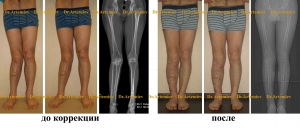
Мужчина 35 лет. Неправильно сросшийся перелом правой большеберцовой кости (внешний вид и рентгенограммы).
Источник