Миелома перелом шейки бедра
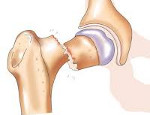
ÐножеÑÑÐ²ÐµÐ½Ð½Ð°Ñ Ð¼Ð¸ÐµÐ»Ð¾Ð¼Ð° (ÐÐ, Ð¼Ð¸ÐµÐ»Ð¾Ð¼Ð½Ð°Ñ Ð±Ð¾Ð»ÐµÐ·Ð½Ñ, плазмоÑиÑома) â опÑÑ Ð¾Ð»Ñ ÑоÑÑоÑÑÐ°Ñ Ð¸Ð· плазмаÑиÑеÑÐºÐ¸Ñ ÐºÐ»ÐµÑок коÑÑного мозга, оÑноÑÑÑаÑÑÑ Ðº паÑапÑоÑеинемиÑеÑким лейкозам, вÑÑокой ÑÑепени злокаÑеÑÑвенноÑÑи, Ñ Ð°ÑакÑеÑизÑеÑÑÑ Ð¼Ð½Ð¾Ð¶ÐµÑÑвеннÑми оÑагами оÑÑеолиза в коÑÑÑÑ . ÐлеÑки опÑÑ Ð¾Ð»Ð¸ пÑодÑÑиÑÑÑÑ Ð¿Ð°ÑологиÑеÑкий белок — паÑапÑоÑеин. ÐÑделÑÑÑ ÑолиÑаÑнÑÑ (плазмоÑиÑома) и множеÑÑвеннÑÑ Ð¼Ð¸ÐµÐ»Ð¾Ð¼Ñ (Ð¼Ð¸ÐµÐ»Ð¾Ð¼Ð½Ð°Ñ Ð±Ð¾Ð»ÐµÐ·Ð½Ñ).
РпоÑледние деÑÑÑилеÑÐ¸Ñ Ð·Ð°Ð±Ð¾Ð»ÐµÐ²Ð°ÐµÐ¼Ð¾ÑÑÑ Ð¼Ð½Ð¾Ð¶ÐµÑÑвенной миеломой возÑаÑÑÐ°ÐµÑ Ð¸ ÑоÑÑавлÑеÑ, в ÑÑеднем, 4 Ñеловека на 100 ÑÑÑ. наÑелениÑ. РУкÑаине заболеваемоÑÑÑ Ð¼Ð½Ð¾Ð¶ÐµÑÑвенной миеломой ÑоÑÑавлÑÐµÑ 1,6 ÑлÑÑÐ°Ñ Ð½Ð° 100 ÑÑÑ., ÑмеÑÑноÑÑÑ â 1,1 (2008г.).
РСШРÑÑи показаÑели ÑоÑÑавили 6,4 и 3,3 (2010г.), а обÑÐ°Ñ 5-леÑнÑÑ Ð²ÑживаемоÑÑÑ (2003-2009 гг.) — 43,2%. СмеÑÑноÑÑÑ Ð² ÑазлиÑнÑÑ ÑÑÑÐ°Ð½Ð°Ñ ÑоÑÑавлÑÐµÑ 1,1â3,4 ÑлÑÑÐ°Ñ Ð½Ð° 100 ÑÑÑ. наÑелениÑ. ÐенÑÐ¸Ð½Ñ Ð±Ð¾Ð»ÐµÑÑ Ð² ÑÑеднем в 1,5 Ñаза ÑаÑе, Ñем мÑжÑинÑ, а аÑÑоамеÑиканÑÑ â в 2 Ñаза ÑаÑе пÑедÑÑавиÑелей дÑÑÐ³Ð¸Ñ ÑаÑ. Ðик заболеваемоÑÑи множеÑÑвенной миеломой (около 90% ÑлÑÑаев) пÑÐ¸Ñ Ð¾Ð´Ð¸ÑÑÑ Ð½Ð° возÑаÑÑнÑе пеÑÐ¸Ð¾Ð´Ñ Ð¾Ñ 40 до 80 леÑ, ÑÑедний возÑаÑÑ Ð¿Ð°ÑиенÑов по даннÑм ÑазлиÑнÑÑ ÐºÐ»Ð¸Ð½Ð¸Ðº ÑоÑÑавлÑÐµÑ 60-70 леÑ.
Ðаиболее ÑаÑÑо поÑажаÑÑÑÑ Ð¿Ð¾Ð·Ð²Ð¾Ð½ÐºÐ¸ (39,3%), коÑÑи ÑеÑепа(13,2%), коÑÑи Ñаза (13,1%), бедÑÐµÐ½Ð½Ð°Ñ ÐºÐ¾ÑÑÑ (12,3%), коÑÑи голени и ÑÑÐ¾Ð¿Ñ (3,2%). Реже поÑажаÑÑÑÑ ÐºÐ¾ÑÑи веÑÑ Ð½ÐµÐ¹ конеÑноÑÑи (8,1%), гÑÑдина и ÑебÑа (7%), клÑÑиÑа и лопаÑка(5,7%).
Ðлиника. ÐолÑнÑе жалÑÑÑÑÑ Ð½Ð° ÑлабоÑÑÑ, ÑилÑнÑе боли в поÑаженной коÑÑи (обÑÑно ÑпоÑнаÑ, не обÑÑÑÐ½Ð¸Ð¼Ð°Ñ Ð±Ð¾Ð»Ñ Ð² Ñпине), паÑологиÑеÑкие пеÑÐµÐ»Ð¾Ð¼Ñ Ð±ÐµÐ· ÑÑÐ°Ð²Ð¼Ñ Ð¸Ð»Ð¸ нагÑÑзки, ÑимпÑÐ¾Ð¼Ñ ÑÐ´Ð°Ð²Ð»ÐµÐ½Ð¸Ñ Ñпинного мозга, или его коÑеÑков, ÑимпÑÐ¾Ð¼Ñ Ð°Ð½ÐµÐ¼Ð¸Ð¸,  ÑеÑидивиÑÑÑÑие или Ñ ÑониÑеÑкие бакÑеÑиалÑнÑе инÑекÑии(более 2 Ñаз в год), повÑÑение вÑзкоÑÑи кÑови, неÑÑоÑиÑеÑкий ÑиндÑом и ÑеÑдеÑÐ½Ð°Ñ Ð½ÐµÐ´Ð¾ÑÑаÑоÑноÑÑÑ.
РенÑгенологиÑеÑÐºÐ°Ñ ÐºÐ°ÑÑина. ХаÑакÑеÑнÑм пÑизнаком в поÑаженном ÑÑаÑÑке коÑÑи ÑвлÑеÑÑÑ Ð½Ð°Ð»Ð¸Ñие окÑÑглÑÑ Ð´ÐµÑекÑов Ð¾Ñ Ð½ÐµÑколÑÐºÐ¸Ñ Ð¼Ð¸Ð»Ð»Ð¸Ð¼ÐµÑÑов до 2-3 Ñм, напоминаÑÑÐ¸Ñ Â«Ð¾ÑвеÑÑÑие Ð¾Ñ Ð¿Ñобойника»

Ð¼Ð¸ÐµÐ»Ð¾Ð¼Ð½Ð°Ñ Ð±Ð¾Ð»ÐµÐ·Ð½Ñ Ñ Ð¿Ð¾Ñажением коÑÑей ÑеÑепа

Ð¼Ð¸ÐµÐ»Ð¾Ð¼Ð½Ð°Ñ Ð±Ð¾Ð»ÐµÐ·Ð½Ñ Ñ Ð¿Ð¾Ñажением бедÑенной коÑÑи, паÑологиÑеÑкий пеÑелом
Ðлан обÑÐ»ÐµÐ´Ð¾Ð²Ð°Ð½Ð¸Ñ Ð¿Ñи множеÑÑвенной миеломе:
ÐÑедваÑиÑелÑнÑе иÑÑледованиÑ
- обÑий анализ кÑови (СÐÐ, гемоглобин, лейкоÑиÑÑ, ÑÑомбоÑиÑÑ);
- обÑий анализ моÑи Ñ Ð¾Ð¿Ñеделением белка ÐенÑ-ÐжонÑа (ÑÑоекÑаÑно);
- ÑодеÑжание кÑеаÑинина в кÑови; калÑÑÐ¸Ñ Ð¸ дÑÑÐ³Ð¸Ñ ÑлекÑÑолиÑов в ÑÑвоÑоÑке кÑови, алÑбÑмина; Ð°Ð·Ð¾Ñ Ð¼Ð¾Ñевой киÑлоÑÑ;
- ÑлекÑÑоÑоÑез белков ÑÑвоÑоÑки и моÑи, ÑодеÑжание ноÑмалÑнÑÑ (поликлоналÑнÑÑ ) иммÑноглобÑлинов;
- пÑиÑелÑÐ½Ð°Ñ ÑенÑгеногÑаÑиÑ.
Ð?ÑÑледованиÑ, подÑвеÑждаÑÑие диагноз
- ÑенÑгеногÑаÑÐ¸Ñ ÑкелеÑа;
- ÑÑеÑналÑÐ½Ð°Ñ Ð¿ÑнкÑиÑ, ÑÑепанобиопÑÐ¸Ñ Ð¿Ð¾Ð´Ð²Ð·Ð´Ð¾Ñной коÑÑи;
-  иммÑноÑикÑаÑионнÑй ÑлекÑÑоÑоÑез белков ÑÑвоÑоÑки или моÑи.
Ð?ÑÑÐ»ÐµÐ´Ð¾Ð²Ð°Ð½Ð¸Ñ Ð´Ð»Ñ Ð¾Ð¿ÑÐµÐ´ÐµÐ»ÐµÐ½Ð¸Ñ Ð¼Ð°ÑÑÑ Ð¾Ð¿ÑÑ Ð¾Ð»Ð¸ и пÑогноза:
- ÑиÑогенеÑиÑеÑкое иÑÑледование коÑÑного мозга или ÑлÑоÑеÑÑенÑÐ½Ð°Ñ Ð³Ð¸Ð±ÑидизаÑÐ¸Ñ in situ;
- ÑодеÑжание паÑапÑоÑеина в ÑÑвоÑоÑке и моÑе, калÑÑий, алÑбÑмин,β2-микÑоглобÑлин;
- ÑенÑгеногÑаÑÐ¸Ñ ÑкелеÑа.
Ð?ÑÑÐ»ÐµÐ´Ð¾Ð²Ð°Ð½Ð¸Ñ Ð´Ð»Ñ Ð¾Ñенки поÑÐ°Ð¶ÐµÐ½Ð¸Ñ Ð²Ð½ÑÑÑÐµÐ½Ð½Ð¸Ñ Ð¾Ñганов:
- обÑий анализ кÑови (анемиÑ);
- Ð°Ð·Ð¾Ñ Ð¼Ð¾Ñевой киÑлоÑÑ Ð¸ кÑеаÑинин ÑÑвоÑоÑки, клиÑÐµÐ½Ñ ÐºÑеаÑинина (измеÑеннÑй или ÑаÑÑÑиÑаннÑй по ÑоÑмÑле), калÑÑий, алÑбÑмин, лакÑаÑдегидÑогеназа, C-ÑеакÑивнÑй белок, ÑодеÑжание ноÑмалÑнÑÑ (поликлоналÑнÑÑ ) иммÑноглобÑлинов;
- ÐТ.
Ð?ÑÑледованиÑ, показаннÑе оÑделÑнÑм болÑнÑм:
- иммÑногиÑÑÐ¾Ñ Ð¸Ð¼Ð¸ÑеÑкое иÑÑледование коÑÑного мозга или пÑоÑоÑÐ½Ð°Ñ ÑиÑоÑлÑоÑимеÑÑиÑ, ÑÑвоÑоÑоÑнÑе конÑенÑÑаÑии виÑамина B12 и Ñолиевой киÑлоÑÑ (еÑли еÑÑÑ Ð¼Ð°ÐºÑоÑиÑоз, ÑÑо ÑаÑÑо вÑÑÑеÑаеÑÑÑ Ð¿Ñи множеÑÑвенной миеломе));
- ÐРТ, ÐТ.
ÐикÑоÑкопиÑеÑки: опÑÑ Ð¾Ð»Ñ Ð¿ÑедÑÑавлÑÐµÑ Ñобой оÑаговÑе ÑазÑаÑÑÐ°Ð½Ð¸Ñ Ð¿Ð»Ð°Ð·Ð¼Ð°ÑиÑеÑÐºÐ¸Ñ (Ð¼Ð¸ÐµÐ»Ð¾Ð¸Ð´Ð½Ð¸Ñ ) клеÑок Ñазной ÑÑепени зÑелоÑÑи.
Ð?ммÑногиÑÑÐ¾Ñ Ð¸Ð¼Ð¼Ð¸ÑеÑкий ÑеноÑип: клеÑки опÑÑ Ð¾Ð»Ð¸ ÑкÑпÑеÑÑиÑÑÑÑ CD138(+), СD45(+/-), и CD79a, неÑедко СD56/58 (поÑледние не ÑкÑпÑеÑÑиÑÑÑÑÑÑ Ð² ÑеакÑивнÑÑ Ð¿Ð»Ð°Ð·Ð¼Ð°ÑиÑеÑÐºÐ¸Ñ ÐºÐ»ÐµÑÐºÐ°Ñ , ÑÑо Ð¿Ð¾Ð¼Ð¾Ð³Ð°ÐµÑ Ð² диÑÑеÑенÑиалÑной диагноÑÑике), не ÑкÑпÑеÑÑиÑÑÑÑ Ð²Ð¸Ð¼ÐµÐ½Ñин VIM(-)
ÐеÑение.
ÐÑи множеÑÑвенной миеломе пÑоводÑÑ Ñ Ð¸Ð¼Ð¸Ð¾ÑеÑапиÑ, гоÑмоноÑеÑÐ°Ð¿Ð¸Ñ (пÑеднизолон), иммÑноÑеÑÐ°Ð¿Ð¸Ñ (инÑеÑÑеÑон), лÑÑевÑÑ ÑеÑапиÑ. ÐÑи леÑении миеломной болезни дейÑÑвием, аналогиÑнÑм ÑакÑÐ¾Ð»Ð¸Ð·Ð¸Ð½Ñ Ð¾Ð±Ð»Ð°Ð´Ð°ÐµÑ Ð¼ÐµÐ»Ñалан (алкеÑан).
РболÑÑинÑÑве ÑандомизиÑованнÑÑ Ð¸ÑÑледований не вÑÑвлено пÑеимÑÑеÑÑв пеÑед комбинаÑией алкеÑана Ñ Ð¿Ñеднизолоном (MP) на показаÑели вÑживаемоÑÑи паÑиенÑов Ñ Ð¼Ð¸ÐµÐ»Ð¾Ð¼Ð½Ð¾Ð¹ болезнÑÑ Ð¿Ñи иÑполÑзовании ÑÑ ÐµÐ¼ комбиниÑованной Ñ Ð¸Ð¼Ð¸Ð¾ÑеÑапии. ЧаÑе вÑего иÑполÑзÑÑÑ ÑледÑÑÑие ÑÑ ÐµÐ¼Ñ Ð¿Ð¾Ð»Ð¸Ñ Ð¸Ð¼Ð¸Ð¾ÑеÑапии: пÑоÑÐ¾ÐºÐ¾Ð»Ñ AB/CM, VMCP/VBAP. РлÑбом ÑлÑÑае пÑи пÑименении ÑÑадиÑионного леÑÐµÐ½Ð¸Ñ (алкеÑана Ñ Ð¿Ñеднизолоном или ÑÑадиÑионной Ð¿Ð¾Ð»Ð¸Ñ Ð¸Ð¼Ð¸Ð¾ÑеÑапии) ÑаÑÑоÑа доÑÑÐ¸Ð¶ÐµÐ½Ð¸Ñ Ð¿Ð¾Ð»Ð½Ð¾Ð¹ ÑемиÑÑии Ñ Ð¸ÑÑезновением паÑапÑоÑеина в кÑови или моÑе не пÑевÑÑÐ°ÐµÑ 5 %. ÐÑепаÑаÑом вÑоÑой линии Ñ Ð¸Ð¼Ð¸Ð¾ÑеÑапии ÑвлÑеÑÑÑ Ñемозоламид. ÐÑи налиÑии ÑÐµÑ Ð½Ð¸ÑеÑÐºÐ¸Ñ Ð²Ð¾Ð·Ð¼Ð¾Ð¶Ð½Ð¾ÑÑей Ñ Ð¿Ð°ÑиенÑов моложе 65 леÑ, как пеÑвиÑнÑÑ , Ñак и Ñ ÑеÑидивами заболеваниÑ, пÑоводÑÑ Ð²ÑÑокодознÑÑ Ñ Ð¸Ð¼Ð¸Ð¾ÑеÑÐ°Ð¿Ð¸Ñ Ñ Ð¿ÐµÑеÑадкой ÑÑволовÑÑ ÐºÐ»ÐµÑок. ÐÑÐ¾Ñ Ð¼ÐµÑод ÑвелиÑÐ¸Ð²Ð°ÐµÑ Ð¿Ð¾Ð»Ð½Ñй оÑÐ²ÐµÑ Ð½Ð° леÑение Ñ Ð±Ð¾Ð»ÐµÐµ Ñем 20% паÑиенÑов и Ð¼ÐµÐ´Ð¸Ð°Ð½Ñ Ð²ÑживаемоÑÑи до 5 леÑ.
ÐÑÑÐµÐ²Ð°Ñ ÑеÑÐ°Ð¿Ð¸Ñ Ð¿Ñи множеÑÑвенной миеломе ÑвлÑеÑÑÑ Ð¿Ð°Ð»Ð»Ð¸Ð°ÑивнÑм меÑодом леÑÐµÐ½Ð¸Ñ ÐºÐ¾ÑÑнÑÑ Ð¿Ð¾Ñажений, оÑобенно Ñ Ð²ÑÑаженнÑм болевÑм ÑиндÑомом в СÐÐ â 30 ÐÑ. Ð?ÑполÑзование болÑÑÐ¸Ñ ÑÑммаÑнÑÑ Ð´Ð¾Ð· (40-60 ÐÑ) Ð¼Ð¾Ð¶ÐµÑ Ð±ÑÑÑ Ð¾Ð¿ÑавданнÑм лиÑÑ Ð´Ð»Ñ Ð»ÐµÑÐµÐ½Ð¸Ñ ÑолиÑаÑной Ð¼Ð¸ÐµÐ»Ð¾Ð¼Ñ (коÑÑней и мÑÐ³ÐºÐ¸Ñ Ñканей) в недоÑÑÑпнÑÑ Ð´Ð»Ñ ÑÐ´Ð°Ð»ÐµÐ½Ð¸Ñ Ð¼ÐµÑÑÐ°Ñ .
ХиÑÑÑгиÑеÑкое леÑение пÑименÑеÑÑÑ Ð² виде ламинÑкÑомии и ÑикÑаÑии пÑи пеÑÐµÐ»Ð¾Ð¼Ð°Ñ Ð¿Ð¾Ð·Ð²Ð¾Ð½ÐºÐ¾Ð², а Ñакже блокиÑÑÑÑего, внеÑнего или аÑмиÑованного меÑалооÑÑеоÑинÑеза пÑи ÑгÑозе и паÑологиÑеÑÐºÐ¸Ñ Ð¿ÐµÑÐµÐ»Ð¾Ð¼Ð°Ñ ÑÑÑбÑаÑÑÑ ÐºÐ¾ÑÑей. РнекоÑоÑÑÑ ÑлÑÑаÑÑ , в Ñом ÑиÑле пÑи ÑолиÑаÑной миеломе, вÑполнÑÑÑ ÑадикалÑнÑÑ ÑиÑокÑÑ ÑезекÑÐ¸Ñ ÐºÐ¾ÑÑи и онкологиÑеÑкое ÑндопÑоÑезиÑование. ХиÑÑÑгиÑеÑкое леÑение позволÑÐµÑ ÑлÑÑÑиÑÑ ÑамообÑлÑживание и каÑеÑÑво жизни паÑиенÑов.
ÐÑогноз. СовÑеменное леÑение ÑвелиÑÐ¸Ð²Ð°ÐµÑ Ð¼ÐµÐ´Ð¸Ð°Ð½Ñ Ð²ÑживаемоÑÑи паÑиенÑов Ñ Ð¼Ð¸ÐµÐ»Ð¾Ð¼Ð½Ð¾Ð¹ боленÑÑ Ð´Ð¾ 4 леÑ, пÑоÑив 1â2 Ð»ÐµÑ Ð±ÐµÐ· леÑениÑ. ÐÑживаемоÑÑÑ Ð·Ð°Ð²Ð¸ÑÐ¸Ñ Ð¾Ñ ÑÑадии заболеваниÑ, ÑÑвÑÑвиÑелÑноÑÑи опÑÑ Ð¾Ð»Ð¸ к Ñ Ð¸Ð¼Ð¸Ð¾ÑеÑапии. ÐозможноÑÑÑ ÑазвиÑÐ¸Ñ Ð¾ÑÑÑого лейкоза, пÑи миеломе, Ð´Ð¾Ñ Ð¾Ð´Ð¸Ñ Ð´Ð¾ 5%. ÐÑиÑинами ÑмеÑÑи паÑиенÑов могÑÑ Ð±ÑÑÑ: пÑогÑеÑÑиÑование миеломной болезни, поÑеÑÐ½Ð°Ñ Ð½ÐµÐ´Ð¾ÑÑаÑоÑноÑÑÑ, ÑепÑиÑеÑкие оÑложнениÑ, ÑеÑдеÑно-ÑоÑÑдиÑÑÑе или дÑÑгие оÑÐ»Ð¾Ð¶Ð½ÐµÐ½Ð¸Ñ Ð¾Ñновного заболеваниÑ.
Ð?з книги: ÐпÑÑ Ð¾Ð»Ð¸ и Ð¾Ð¿Ñ Ð¾Ð»ÐµÐ¿Ð¾Ð´Ð¾Ð±Ð½Ñе Ð·Ð°Ð±Ð¾Ð»ÐµÐ²Ð°Ð½Ð¸Ñ ÐºÐ¾ÑÑей и ÑÑÑÑавов (клиника, диагноÑÑика, леÑение) / Ð.Ф. Ðоноваленко, Ð.Ð. ÐÑÑÑÑнов, Ð.Ð. ÐÑоÑенко, Ð.С. ЧеÑнÑй. — Ð .: ТÐР«ÐазÑÑиÑ-ÐолÑгÑаÑ», 2015-01-15. — 344 Ñ. ISBN 978-966-1543-42-2.
Источник

Патологический перелом – это нарушение целостности кости в области ее патологической перестройки. Возникает в результате незначительного травмирующего воздействия: падения с небольшой высоты, неинтенсивного удара или даже обычного напряжения мышц. Причиной развития является остеопороз, остеомиелит, злокачественные и доброкачественные новообразования костной ткани и некоторые другие заболевания. Клинические проявления обычно стертые, может наблюдаться боль, отек, ограничение функции конечности. Диагноз устанавливают на основании рентгенографии, МРТ, КТ, сцинтиграфии, биопсии и других исследований. Лечение чаще оперативное.
Общие сведения
Патологический перелом – повреждение кости, прочность которой снижена в связи с каким-то заболеванием или патологическим состоянием. Наибольшее значение в силу своей распространенности, вероятных осложнений и возможного неблагоприятного исхода имеют патологические переломы при остеопорозе, нередко возникающие у людей пожилого и старческого возраста. Чаще всего в клинической практике встречаются патологические повреждения позвонков, шейки бедренной кости и дистального эпифиза лучевой кости.
Характерной особенностью данного вида повреждений является затруднение консолидации вследствие патологических изменений костной ткани. Из-за этого больные долго остаются обездвиженными, что становится причиной развития пролежней и застойных пневмоний, формирования тяжелых контрактур и т. д. Это, а также необходимость удаления опухоли при доброкачественных и злокачественных новообразованиях, обуславливает высокую частоту оперативных вмешательств. Лечение патологических переломов в зависимости от причины их возникновения могут осуществлять травматологи-ортопеды и онкологи.
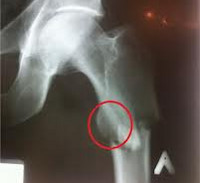
Патологический перелом
Причины
Чаще всего патологическими переломами осложняются новообразования костей и фиброзные остеодистрофии. По статистике, патологическое нарушение целостности кости наблюдается в 50-60% солитарных кист. Немного реже травматические повреждения возникают при фиброзной дисплазии. При болезни Педжета и болезни Реклингхаузена кости ломаются в 40-50% случаев, при гигантоклеточных опухолях – в 15% случаев.
- Опухоли костей. Среди опухолевых процессов первое место по количеству таких осложнений занимают злокачественные опухоли, при этом патологические повреждения костей чаще наблюдаются при метастатических процессах и реже – при первичных опухолях. Отличительной особенностью переломов при метастазах является множественность, особенно выраженная при повреждениях тел позвонков. Множественные метастазы миеломы осложняются переломами в 2-3 случаев. Реже патологические переломы наблюдаются при метастазах гипернефромы и рака, а также при остеопластическом костном карцинозе. Нередки повреждения кости при остеокластических саркомах. Среди доброкачественных новообразований переломами чаще всего осложняются хондромы.
- Остеопороз. В наши дни в связи с увеличением продолжительности жизни и снижением двигательной активности «среднего» человека в травматологии и ортопедии все большее значение приобретают патологические переломы при остеопорозе. Повреждения чаще возникают у женщин постклимактерического возраста. Обычно нарушается целостность позвонков, шейки бедра или лучевой кости. Множественные повторные компрессионные переломы позвонков обуславливают развитие кифоза. Переломы шейки бедра становятся причиной инвалидности, а в старческом возрасте в 25-30% случаев заканчиваются летальным исходом вследствие тяжелых осложнений.
- Инфекции. Переломы часто возникают при эхинококкозе и достаточно редко – при туберкулезе, остеомиелите и третичном сифилисе.
- Изменения остеогенеза. Патологическая ломкость костей также наблюдается при остеопсатирозе и несовершенном остеогенезе, остеоартропатиях при сирингомиелии и сухотке спинного мозга и остеосклерозе различного генеза.
- Неврологические заболевания. Изменения костей вследствие неврогенных нарушений становятся причиной патологических переломов при парезах и параличах как травматического, так и нетравматического характера.
Своеобразные микропереломы всегда возникают при остеохондропатиях и в большинстве случаев – при врожденном сифилисе и детской цинге. Реже кости ломаются при остеомаляции и рахите и очень редко – при гемофилии. Патологическим переломом можно считать и нарушение целостности формирующейся костной мозоли, то есть, рецидив травматического перелома. Целостность кости также часто нарушается при анкилозах, в таких случаях атрофированная кость ломается поблизости от сустава. Многие специалисты относят к патологическим повреждениям переломы атрофированного и анкилозированного позвоночника при болезни Бехтерева.
Симптомы патологического перелома
Отличительной особенностью таких повреждений является слабая выраженность симптомов по сравнению с обычными травматическими переломами. Возможны незначительные или умеренные боли и нерезкая отечность пораженного сегмента. В ряде случаев такие переломы становятся первым проявлением патологического процесса в кости у людей, ранее считавших себя здоровыми. Достаточно часто патологическому нарушению целостности кости предшествуют костные деформации, неопределенные спонтанные боли или боли при нагрузке.
Значительное смещение фрагментов наблюдается очень редко. Часто возникают компрессионные поражения, надгибы, крупные трещины, вдавления и переломы трубчатых костей в виде подзорной трубы (поперечные повреждения, при которых истонченный корковый слой одного отломка надвигается на другой костный фрагмент). Патологическая подвижность и крепитация при подобных травмах отсутствуют, кровоизлияние может быть слабо выражено или вовсе не выражено. Все перечисленное затрудняет диагностику и становится причиной позднего обращения пациентов к врачам.
Диагностика
Диагноз выставляется с учетом жалоб, характерного анамнеза (незначительная травма), данных осмотра и дополнительных методов обследования. Наибольшее значение имеет рентгенография. Для более точной оценки состояния костей и окружающих мягких тканей также могут использоваться МРТ и КТ. При подозрении на метастазы большое значение приобретает сцинтиграфия, позволяющая в четыре раза чаще обычной рентгенографии выявлять метастатические поражения. При подозрении на остеопороз показана денситометрия. В некоторых случаях характер патологического процесса удается установить только при помощи биопсии.
Определенную диагностическую ценность имеют и лабораторные исследования. Для остеолитических процессов характерно выделение гидроксипромина, гиперкальциурия и гиперкальциемия. При остеопластических поражениях наблюдается снижение уровня кальция и повышение уровня щелочной фосфатазы в сыворотке крови. Вместе с тем, данные анализов в большинстве случаев не специфичны и могут рассматриваться только в качестве дополнительного диагностического критерия.

КТ ГОП. Патологический перелом 6 и 7 грудных позвонков (красная стрелка) на фоне вторичного поражения позвонков (синяя стрелка).
Лечение патологического перелома
Лечебная тактика определяется с учетом основного заболевания, а также локализации и характера повреждения. Целью хирургического вмешательства может быть сокращение сроков лечения в стационаре, ликвидация болевого синдрома, облегчение ухода за пациентом, ранняя активизация больного и улучшение его психоэмоционального состояния, а также уменьшение вероятности развития осложнений: пролежней, тромбофлебита, трофических язв, застойных пневмоний, гиперкальциемии и т. д.
Метод оперативного вмешательства выбирают с учетом особенностей патологического процесса. При доброкачественных опухолях выполняют резекцию пораженного участка (в ряде случаев – с замещением образовавшегося дефекта алло- или гомотрансплантатом) в сочетании с накостным или внутрикостным остеосинтезом. При онкологических поражениях на первый план нередко выходит не увеличение продолжительности, а улучшение качества жизни пациента.
Вместе с тем, при успешном лечении основного заболевания патологические переломы, являющиеся осложнением злокачественных опухолей, достаточно успешно срастаются, что также необходимо учитывать при выборе оперативной тактики. При поражении сустава или околосуставной области по возможности осуществляют эндопротезирование, при нарушении целостности диафиза – сегментарную резекцию в сочетании с укреплением поврежденного участка костным цементом или замещением дефекта трансплантатом. Отломки фиксируют, используя гвозди, пластины, штифты, винты или устанавливая аппараты Илизарова.
Литература 1. Патология костей и суставов/ Некачалов В.В. — 2000 2. Патологические переломы костей конечностей метастатического происхождения/ Зоря В.И., Злобина Ю.С.// Травматология и ортопедия России — 2008 — №1 3. Травматология и ортопедия/ Шапошников Ю.Г. — 01997 | Код МКБ-10 M84.4 |
Патологический перелом — лечение в Москве
Источник
