Метод илизарова при переломе шейки бедра
 28.11.2015
28.11.2015
Эволюция лечения переломов шейки бедренной кости
Лечение больных с переломами шейки бедренной кости остается одной из наиболее сложных задач клинической травматологии, проблематичность которой в значительной степени обусловлена комплексом взаимосвязанных решений, которые приходится принимать практическому хирургу.
Лечение больных с переломами шейки бедренной кости остается одной из наиболее сложных задач клинической травматологии, проблематичность которой в значительной степени обусловлена комплексом взаимосвязанных решений, которые приходится принимать практическому хирургу. Несомненно, что важнейшим из них является вопрос о выборе оптимального для каждого пациента способа лечения и использования соответствующих данному способу технических средств его реализации.
Диапазон этих средств сегодня достаточно обширен и включает в себя, наряду с гипсовой повязкой и приспособлениями для скелетного вытяжения, большое количество устройств для остеосинтеза и различные модификации эндопротезов, а также аппараты внешней фиксации.
В той или иной степени все перечисленные средства востребованы клинической практикой.
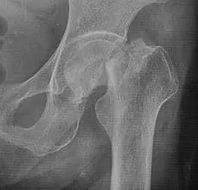
В структуре повреждений переломы шейки бедра составляют от 1,6 до 6,5 % всех переломов.
Вместе с тем, производственный и особенно дорожно-транспортный травматизм вследствие увеличения скоростей на дорогах приводят к росту числа повреждений шейки бедра у молодых и средних возрастных групп. В силу отмеченного, рассматриваемую патологию традиционно и обосновано относят к категории тяжелой травмы, сопряженной с длительной потерей трудоспособности и инвалидностью, которая составляет 9-12 %, из них 49 % приходится на трудоспособный возраст.
При всем многообразии предложенных классификаций переломов шейки бедренной кости большинство из них основано на принципе локальности зоны повреждения, выделяют его субкапитальные, трансцервикальные и базальные варианты. Такая градация, наряду с учетом положения отломков – наличия или отсутствия смещения и его характера не только влияет на выбор комплекса реабилитационных мероприятий, но и используется в качестве прогностического теста.
Так, например, при субкапитальных переломах,сочетающихся с полным смещением отломков, в силу нарушения питания головки, прогнозируется большая вероятность развития аваскулярного некроза, и таким больным с учетом возраста и общего состояния может быть рекомендовано эндопротезирование поврежденного сустава. В то же время, при трансцервикальном и базальном типе перелома с биологической точки зрения более целесообразным признается выполнение остеосинтеза. Одним из первоначальных способов лечения больных с переломами шейки бедра служило наложение гипсовой повязки по Уитмену. Необходимая продолжительность иммобилизации не менее 7-8 месяцев.
Когда же, исходя из общего состояния пациента, гипсовая повязка на длительный срок не могла быть наложена, допустимым считалось направленное формирование ложного сустава шейки: после снятия острых болевых ощущений больного активизируют, разрешая ему вначале поворачиваться на бок, сидеть, а затем самостоятельно передвигаться и, по мере возможности, обслуживать себя.
Характерно, что такой подход к использованию консервативного метода лечения переломов шейки бедра сохраняется и в настоящее время. При этом его вторая составляющая — скелетное вытяжение, рассматривается лишь как прием временной иммобилизации и устранения грубых смещений отломков на этапе обследования больного и подготовки его к операции.
Оценивая в целом консервативный метод лечения, на наш взгляд, следует отметить, что при лечении переломов шейки бедренной кости данный метод лечения давал наибольший процент, от 40 до 70, неудовлетворительных результатов.
В начале 30-х годов прошлого века SmithPeterson сообщил о применении при лечении переломов шейки бедренной кости трехлопастного гвоздя, выполненного из нержавеющей стали. Тем самым было положено начало оперативному методу, который стал быстро совершенствоваться. Несомненным преимуществом оперативного остеосинтеза явилось повышение точности репозиции и стабильности фиксации отломков, что положительно сказалось на результатах лечения: снизились количество аваскулярных некрозов головки, сроки консолидации и послеоперационная летальность.
Пожалуй, ни одно используемое в травматологии устройство не претерпело такого количества модернизаций. Только по промышленно развитым странам к 1980 году их насчитывалось свыше 70, а патентным ведомством бывшего
СССР за период с 1945 по 1990 год, по нашим неполным данным, зарегистрировано около 250 таких устройств. По механизму фиксации отломков все эти устройства можно подразделить на четыре основных группы: устройства, удерживающие костные отломки, создающие компрессирующее усилие, имеющие диафизарно-вертельное основание и, наконец, фиксаторы, в которых конструктивно предусмотрено использование биологических имплантатов.
Вместе с тем, по мере накопления клинического опыта выявились и недостатки как открытого, так и закрытого вариантов остеосинтеза с использованием различных типов экстра- интрамедуллярных фиксаторов.
С этими недостатками в той или иной степени связан и остающийся достаточно большим (28-45) процент неудовлетворительных исходов лечения. Несращение перелома шейки бедренной кости при этом наблюдается в 18-40% случаев, и причинами этого являются недостаточная репозиция отломков, неточное (зачастую – повторное) введение фиксатора, неправильный подбор его вида и типоразмера, миграция или прорезывание головки, несвоевременность выполнения операции или преждевременная нагрузка на оперированную конечность.
Естественно, что неудовлетворенность использованием (особенно при лечении субкапитальных и трансцервикальных переломов шейки бедра) систем экстра-, интрамедуллярного остеосинтеза, требовала поиска альтернативных решений. И такие поиски стали проводиться по двум, параллельно развивающимся с начала 50-х годов прошлого века направлениям.
Первое – использование систем эндопротезирования. Эндопротезы элементов тазобедренного сочленения появились и стали использоваться еще в 30-х года ХХ века. Вначале это были замещающие колпачки, затем однополюсные компоненты и, наконец, полнозамещающие (тотальные) эндопротезы пораженного сустава, которые крепились как на цементной, так и на бесцементной основе. Параллельно решались вопросы хирургической биомеханики, материаловедения,техники установки и пр. Большая заслуга в решении этих вопросов принадлежит Charnley. Из отечественных специалистов в этом плане следует выделить работы К. М. Сиваша.
Несомненное достоинство их применения практически полное функциональное восстановление, минимальные сроки лечения, улучшение качества жизни пациента.
Успехи, достигнутые за последние 40 лет в разработке и клиническом применении метода тотального эндопротезирования тазобедренного сустава, внесли существенный вклад в прогресс реконструктивной хирургии. Однако с ростом числа оперативных вмешательств были выявлены неблагоприятные последствия операции и осложнения.
Второе направление связано с применением в клинической практике метода управляемого чрескостного остеосинтеза, разработанного под руководством Г. А. Илизарова в Российском научном центре «Восстановительная травматология и ортопедия» . Метод основан на использовании регенераторных возможностей тканей в условиях действия сил напряжения.
Причем создание таких условий обеспечивается стабильной атравматичной фиксацией фрагментов кости и их дозированным перемещением в заданном направлении с помощью компрессионно-дистракционных аппаратов различной модификации. Это не только позволяет закрыто осуществлять точную репозицию отломков кости с помощью аппарата, но и сохраняет возможность функциональной нагрузки поврежденной конечности. Последнее, в свою очередь, способствует улучшению трофики и оптимизирует условия консолидации.
Отмеченные возможности были полностью реализованы и в методиках лечения переломов шейки бедренной кости. В зависимости от типа перелома, характера смещения отломков, состояния и возраста пациента они предусматривают введение из подвертельной области в шейку и головку бедренной кости пучка спиц, наружные концы которых фиксируются на внешней опоре аппарата Илизарова.
Продолжительность фиксации костных отломков в зависимости от локализации перелома,тяжести травмы и возраста больных составляет 34-87 дней при среднем сроке (М±m)59,5±2,4 дня [16]. Это было подтверждено и радиоизотопными исследованиями: максимальное усиление обменных процессов в месте перелома наблюдалось на 7-й неделе и, достигнув максимума, уменьшалось, что указывало на завершение костеобразования. Клинические, рентгенологические данные и радиоизотопные исследования служат основанием для снятия аппарата.
Последовательное удаление спиц из шейки бедренной кости позволяет, на наш взгляд, стимулировать внутрикостный (эндостальный) остеогенез переломов шейки бедренной кости.
Мы располагаем опытом лечения 271 пациента с переломами шейки бедренной кости в возрасте от 10 до 75 лет. В Центре принята тактика оперативного лечения данной патологии, в большинстве случаев чрескостный остеосинтез производится в первые часы поступления больного в стационар.
Изучение результатов лечения показало, что использование новых технологий чрескостного остеосинтеза при переломах шейки бедренной кости позволяет получить у 90 % пострадавших хорошие анатомо-функциональные результаты.
Таким образом, эволюция подходов к лечению переломов шейки бедра наиболее отчетливо прослеживается взаимообусловленными направлениями.
Первое – это переход от консервативного метода к оперативному, что определялось стремлением активного воздействия на развитие травматической патологии в плане повышения функциональных результатов лечения.
Второе – снижение травматичности приемов хирургического воздействия и используемых технических средств остеосинтеза.
И, наконец, третье – сокращение сроков лечения и функциональной реабилитации.
Реализация последней тенденции нашла свое выражение во внедрении в клиническую практику систем эндопротезирования и методик чрескостного остеосинтеза. Будучи диаметрально противоположными по своим подходам по технике выполнения и вопросам сохранения тканей, они, тем не менее, являются сходными в своей радикальности и высокой результативности использования и в силу этого определяют современные возможности клиники повреждений шейки бедренной кости.
Теги: перелом шейки бедра
234567
Начало активности (дата): 28.11.2015 23:00:00
234567
Кем создан (ID): 645
234567
Ключевые слова:
шейка бедренной кости, перелом, рентген
12354567899
Источник
Остеосинтез аппаратом возможен при любых закрытых и открытых диафизарных переломах бедренной кости, однако наиболее целесообразен он при оскольчатых переломах бедренной кости в нижней трети. Остеосинтез аппаратами начали использовать и при оскольчатых переломах бедренной кости в верхней трети, но по специальной методике.
Остеосинтез аппаратом Илизарова.
В комплекте аппарата Илизарова имеются кольца и дуги большого радиуса. При переломах бедренной кости для компоновки аппарата используют кольца такого диаметра, чтобы после наложения аппарата расстояние между кожей бедра и кольцом составляло не менее 2 см. Операцию проводят, как правило, под наркозом на ортопедическом операционном столе. Репозицию отломков осуществляют скелетным вытяжением. Спицу для скелетного вытяжения проводят через надмыщелковую область бедренной кости или через большеберцовую кость на уровне ее бугристости. Больного укладывают на тазовую подставку с промежностным упором, неповрежденную конечность — на продольную половину столешницы ортопедического стола, стопу укрепляют на стоподержателе с винтовым механизмом для вытяжения. При этом необходимо некоторое вытяжение и неповрежденной конечности, чтобы исключить возможность перекоса таза.
Здоровая конечность для удобства наложения аппарата может быть также соответственно несколько отведена, половина столешницы, на которой она располагается,—удалена. Поврежденная конечность с помощью скелетного вытяжения и приспособлений ортопедического стола должна занимать физиологическое положение с учетом уровня перелома бедренной кости. Дистальный отломок бедренной кости должен соответствовать положению проксимального отломка. Последний же под влиянием сокращения мышц занимает положение сгибания и отведения — чем выше уровень перелома, чем в большей степени выражено сгибание и отведение центрального отломка, тем больше должно быть отведение конечности и сгибание ее в коленном суставе. Голень поврежденной конечности подвешивают с помощью приспособлений ортопедического стола в горизонтальном положении, стопу фиксируют под прямым углом (вертикально). Вытяжение по оси бедренной кости осуществляют грузом в 15 — 20 кг. При вытяжении с такой большой силой (при учете соответствующего положения дистального отломка — сгибание в коленном суставе и отведение бедра) отломки устанавливают в правильное положение, бедро растягивается и не провисает под собственной тяжестью. Между отломками образуется некоторый диастаз. После закрытой репозиции отломков с помощью скелетного вытяжения целесообразно провести рентгенографию или рентгенотелескопию положения отломков. Однако возможности аппарата Илизарова позволяют не делать этого — коррекция остаточного смещения отломков, как правило, затруднений не вызывает.
После подготовки и изоляции операционного поля на коже бедра раствором метиленового синего или спиртовым раствором йода отмечают окружности уровней введения спиц, а также проекции крупных сосудов и нервов. При проведении спиц в надмыщелковой области бедренной кости нежелательно повреждение заворотов коленного сустава.
Наиболее доступно и просто проведение спиц в области дистального метафиза бедренной кости. Здесь мало мышц, кость имеет губчатое строение с относительно тонким корковым слоем. Необходимо лишь учитывать проекцию гунтеровского канала и прохождение подколенных суставов и нервов.
Спицы проводят в надмыщелковой области бедренной кости (параартикулярно) — одну снаружи внутрь и сзади вперед, вторую — изнутри кнаружи и также сзади вперед. Вводимые спицы проходят без значительного усилия. При коротком дистальном отломке целесообразно проводить не 2, а 3 спицы — 3-ю в горизонтальной плоскости. Проведение спиц в диафизарном отделе бедренной кости представляет значительные трудности, связанные со значительной прочностью и толщиной кортикального слоя кости. В связи с тем, что спица внедряется в кость с большим трудом, приходится осуществлять давление по оси. При этом спица легко изгибается и при вращении травмирует окружающие ткани.
В таких случаях целесообразно использовать трубчатый направитель спицы, конец которого вдавливают в мягкие ткани. Г. А. Илизаров и соавт. (1977) рекомендуют даже прокалывать мягкие ткани бедра толстой полой иглой (в частности иглой-воздуховодом от системы для переливания крови) и через нее, как через направитель, вводить спицу. Это уменьшает травматизацию мягких тканей. При сверлении спицей толстого и прочного кортикального слоя кости в результате трения выделяется большое количество тепла, что может вызвать ожог кости или даже оплавление конца спицы. Для уменьшения этих опасностей лучше использовать спицы со специальной (перьевой) заточкой. Спицу вводят электродрелью с небольшим числом оборотов, делая частые остановки, постоянно охлаждая спицу спиртом или спиртоэфирной смесью.
При остеосинтезе переломов бедренной кости, как и диафизарных переломов других длинных трубчатых костей, целесообразно крайние кольца проводить параартикулярно — в области метафизов. В этих местах поперечное сечение кости имеет большую площадь, строение кости губчатое, и поэтому для проведения спицы не требуется больших усилий, спица от трения практически не нагревается и достаточно прочно фиксируется в кости.
В дистальном метафизе бедренной кости условия для проведения спиц весьма благоприятные. В области же проксимального метафиза — в вертельной области бедренной кости — спицы могут быть введены только через фронтальную плоскость (спереди назад или сзади вперед) или с небольшим углом отклонения. Поэтому Г. А. Илизаров (1977) рекомендует в верхней трети бедренной кости (на уровне малого вертела) вводить спицы Х-образно с небольшим (до 20 — 30°) углом перекреста и закреплять их в дугах.
Положение бедренной артерии определяют путем пальпации ее пульсации под паховой связкой. Спицу проводят спереди назад и изнутри кнаружи примерно под углом 15° к сагиттальной плоскости. 2-ю спицу проводят на этом же уровне и в той же плоскости под углом 30° к 1-й (под углом 15° к сагиттальной плоскости, но с другой стороны). Вместо кольца используют дугу, входящую в комплект аппарата Илизарова, к которой фиксируют концы натянутых спиц.
Необходимо помнить, что натяжение со значительной силой одной спицы может привести к ослаблению натяжения другой (уже натянутой) спицы в связи с упругостью дуги. Кольца, наложенные в нижней и средней третях бедра, и дугу, наложенную в верхней трети бедра, соединяют стержнями, располагающимися параллельно друг другу. Для этого, если необходимо, используют пластинчатые приставки. Кроме того, очень важно, чтобы отломки бедренной кости располагались ближе к центру колец, а перекресты спиц и наложение аппарата весьма сложны и не всегда обеспечивают достаточную прочность фиксации проксимального отломка бедренной кости, особенно, если он имеет небольшую протяженность. Поэтому некоторые хирурги (С. П. Введенский) рекомендуют предложение Г. А. Илизарова (Х-образное проведение спиц) сочетать с введением стержня. Заостренный стержень с нарезкой ввинчивается с наружной стороны в метафиз бедренной кости так, чтобы он прошел последний насквозь и конец его несколько выстоял.
Длинный, выстоящий из бедра снаружи конец стержня с помощью специального фиксатора скрепляют с дугой аппарата Илизарова, к которой прикреплены и натянутые спицы. Дугу соединяют стержнями с соответствующим дистально расположенным кольцом аппарата. Сочетание скрепления проксимального отломка бедренной кости с дугой аппарата с помощью стержня и Х-образно перекрещивающихся спиц обеспечивает более прочную его фиксацию. Однако расположение части дуги и выстоящих концов спиц на задней поверхности в верхней трети бедра доставляет больному значительные неудобства, в частности при положении в постели. Поэтому некоторые авторы (В. К. Калнберз) вводят в проксимальный отломок стержень не только с наружной стороны, но и с передней.
Выстоящие на наружной и передней поверхностях бедра длинные концы стержней скрепляют с полукольцом аппарата, располагающимся только по передней и наружной поверхности верхней трети бедра. Это обеспечивает достаточную прочность фиксации проксимального отломка и в то же время, высвобождая от аппарата заднюю часть бедра, создает большие удобства больному. Лучшим способом дополнительной коррекции положения отломков бедренной кости после наложения аппарата является изменение их положения спицами с упорными площадками, которые в последующем обеспечивают и большую прочность фиксации отломков. Наиболее целесообразно на каждый из отломков накладывать по 2 кольца, как при лечении диафизарного перелома любой трубчатой кости. Однако, если дистальный или проксимальный отломки коротки, то можно ограничиваться наложением на него 1 кольца, лучше с большим количеством спиц. Применение дополнительных спиц с упорными площадками служит средством не только для исправления положения отломков, но и для более прочной их фиксации.
При обездвиживании отломков с помощью внешнего аппарата кольца их могут соединяться длинными сплошными стержнями, но, учитывая
«конусность» бедра, необходимость использования дополнительных пластинок из-за несовпадения отверстия на разных по диаметру кольцах и их смещении относительно друг друга, более целесообразно попарное соединение колец (и дуг). Это увеличивает возможность коррекции положения отломков, в частности, угловым смещением пар колец, соединенных с отломками.
После операции больного укладывают на кровать со специальным щитом (с нишей для аппарата). Иногда можно уложить больного на обычной постели с использованием подушек. Аппарат, наложенный на бедро, может использоваться как подставка (с бедром, подвешенным в аппарате). Ходить с помощью костылей больные начинают после стихания острых явлений, обычно в конце 1-й недели после операции. Общую лечебную гимнастику проводят с 1-го дня, а по стихании острых явлений назначают осторожные и небольшие по объему движения в коленном суставе. Используют тепловые процедуры. Массаж проводить можно, но трудно из-за большого количества спиц. Слегка опираться на конечность разрешают при отсутствии болей.
Перевязки в первые 3 — 4 нед проводят ежедневно, затем 2 раза в неделю, в последующем — не реже 1 раза в 7 —10 дней. Аппарат снимают при определяемом по рентгенограммам сращении перелома. После снятия аппарата назначают осторожную, небольшую, постепенно увеличивающуюся нагрузку на ногу. Костная мозоль при снятии аппарата еще слабая, и при полной нагрузке может наступить ее деформация. Полную нагрузку после снятия аппарата разрешают при соответствующих рентгенологических данных. Тепловые процедуры, массаж, осторожную лечебную гимнастику назначают после заживления точечных ран на месте спиц.
Следует отметить, что остеосинтез переломов бедренной кости аппаратом сложен и трудоемок. Больной с аппаратом, наложенным на бедро, особенно на верхнюю часть, не может быть выписан для продолжения лечения амбулаторным порядком.
С.С. Ткаченко
Источник
