Металлические конструкции для переломов
В последние годы имеется тенденция к повышению оперативного лечения переломов. Появляются новые виды имплантов, и это позволяет быстрее поставить пациента на ноги. С 3-5 дня после операции пациент уже мобилен, пользуется поврежденной конечностью. Не происходит атрофии мышц, не возникает контрактуры в смежных суставах, и это приводит к лучшему функциональному результату.
Виды металлофиксаторов в современной травматологии
Есть порядка 7-8 крупных европейских и 3-4 отечественных производителей металлофиксаторов. Существуют металлоконструкции внешней и внутренней фиксации. Внутренние можно подразделить на те, которые крепятся на поверхность кости, скрепляя два отломка, и расположенные внутри кости — интромодулярные, что также обеспечивает хорошую фиксацию.
Титан — это любимый металл травматологов, потому что он обладает хорошей биосовместимостью. В медицинских изделиях, в имплантах, применяемых в травматологии, используются сплавы: титан достаточно мягкий, и он легируется ванадием или ниобием. В отечественных сплавах используется ванадий, в европейских ниобий и еще несколько процентов алюминия, то есть состав импланта — около 90% титана и 10% легирующих добавок, которые придают этому материалу необходимую прочность. В незначительных количествах имеются примеси молибдена, никеля, но это менее 1%.
В аэропорту металлодетектор реагирует на импланты?
Нет, импланты все достаточно невосприимчивы к электромагнитному полю, и поэтому пациенты могут не беспокоиться о том, что у них возникнут проблемы подобного рода. Хотя такие вопросы часто задаются.
Титановые импланты и МРТ
С титаном можно выполнять магнитно-резонансную томографию, но от него могут быть небольшие наводки. Смещение, нагрев имплантов не происходит.
Большинство используемых сплавов из нержавеющей стали также немагнитные, но в данном случае все зависит от производителя.
Спицы в травматологии
Спица до сих пор занимает свое почетное место. Есть даже отдельный метод остеосинтеза — остеосинтез по Веберу, с помощью двух спиц и стягивающей петли, который до сих пор успешно применяется при ряде переломов: крупных сесамовидных костей, в частности надколенника, локтевого отростка. Это очень хороший метод фиксации — используется минимум металла. И он хорошо переносится пациентом.
Аппараты внешней фиксации
Аппараты внешней фиксации сейчас используются для временной фиксации переломов, особенно открытых. Если есть необходимость ежедневно делать перевязки раны, это очень помогает. В дальнейшем, до трех недель после первичной травмы, после заживления кожной раны делаем конверсию — снимаем аппарат, и фиксируем уже такой металлоконструкцией, которая более удобна для пациента.
Аппарат используется в ортопедии, когда необходима коррекция застарелых повреждений, потому что если одномоментно это сделать не получается, то манипуляции с костями в плане их удлинения, укорочения, изменения угла удобно делать в аппарате внешней фиксации: в аппарате Илизарова, либо более современном.
Надо ли убирать металлоконструкцию?
Рекомендации Европейского общества остеосинтеза определяют, что в поясе верхних конечностей лучше металлоконструкцию не убирать, а в поясе нижних конечностей стоит удалять.
Существуют абсолютные и относительные показания к удалению металлоконструкций. К абсолютным показаниям относятся случаи поздних послеоперационных осложнений. Например, когда после открытого перелома был осуществлен остеосинтез, но во время травмы или в раннем послеоперационном периоде возникла инфекция. Она под действием антибиотика нивелировалась, но до конца избавиться от нее организму не удалось. Кожные покровы зажили, пациент выписался. И примерно через полгода-год рана нагнаивается. Дело в том, что микроорганизм (как правило, это золотистый стафилококк), который находится на границе между имплантом и тканями организма, обладает достаточной невосприимчивостью к антибиотикам и возможностью формирования на поверхности имплантов колоний, защищенных гликокалием, специально синтезируемым в качестве барьера, который препятствует проникновению лекарственных препаратов. Не удалив имплант, решить эту проблему не удается. Можно временно назначить антибиотики, уменьшить воспаление, но в этом случае инфекция приобретает хронический характер.
Металлические импланты и аллергия
Аллергия встречается менее чем в 1% случаев. Сам имплант — это не чистый титан, а сплав, в котором присутствуют в микродозах различные металлы, которые могут вызвать аллергию. Ионы и оксиды металлов, которые образуются вследствие естественной коррозии – это слабый электролит. Любая металлоконструкция подвергается коррозии в небольшой степени. Эти оксиды металлов или ионов соединяются в металлобелковые комплексы, которые и меняют структуру молекулы. Измененные с помощью этих металлов молекулы провоцируют развитие ответной иммунной реакции организма. Организм считает эти соединения чужеродными, и на них возникает аллергическая реакция. Как правило, реакция гиперчувствительности замедленного типа.
Осложнения при применении металлофиксаторов
Это может быть ранняя нагрузка. Когда начинается ранняя нагрузка на поврежденную конечность, костная мозоль еще не сформировалась в необходимой твердости, и нагрузку берет на себя имплант. Как и у любого металла, у него есть усталостный предел, и после циклических колебаний происходит его разрушение.
Это могут быть и врачебные ошибки — имплант выбран несоответственно перелому, плохое кровоснабжение области перелома.
Также сопутствующие патологии, курение могут замедлить консолидацию перелома в 1,5-2 раза, потому что никотин является капиллярным ядом, а мозолеобразование и образование новой костной ткани происходит за счет формирования этих капилляров, особенно в нижних конечностях.
Когда обязательно необходимо удалять металлоконструкцию
Прежде всего, профессиональная деятельность. Человек с имплантами не годен к службе в армии. Военные в перспективе могут подвергнуться достаточно высоким энергетическим воздействиям, и наличие импланта придает этому сегменту повышенную прочность. В результате, при приложении силы, это может привести к большим разрушениям прилежащих сегментов, расположенных выше и ниже импланта.
Всем людям, чья профессиональная деятельность сопряжена с высоким риском получения травм — мотогонщики, автогонщики, экстремальные виды спорта, горные лыжи, сноуборд, артисты, борцы, хоккеисты, артисты цирка, каскадеры — нужно убирать металлоконструкции.
Сроки удаления металлофиксаторов
Сроки напрямую связаны с расположением металлоконструкции и кровоснабжением отдела конечности. Для консолидации переломов нижних конечностей и для удаления — порядка года–полутора. Если речь идет о предплечье, кость которых срастается не очень хорошо, то там может достигать до двух лет. Часто после удаления импланта с предплечья даже после двух лет возникает рефракция, то есть переломы на том же месте.
Показания к оставлению или удалению металлоконструкции
Если перелом консолидировался, то в зависимости от локализации решение принимается индивидуально. Допустим, при переломе лучевой кости во время имплантации пластины выделялись сосудистые, нервные образования, анатомическая область содержит рубцы, и повторное выделение важных сосудистых нервных образований чревато случайным их повреждением, то в таком случае лучше оставить. Металлоконструкции, которые используются для остеосинтеза костей таза, однозначно оставлять, потому что все доступы к костям таза достаточно травматичные, и лишний раз рисковать функцией конечности хирург не будет.
Часто нашими пациентами являются люди достаточно зрелого возраста, и существует анестезиологический риск.
А если речь идет о молодых женщинах, девушках, которые планируют беременность, то лучше металлоконструкции убирать.
Есть пациенты, у которых в области голеностопных суставов стопы достаточно маленький объем мягких тканей, фактически кости находятся под кожей. Если в этих зонах находятся металлоконструкции, то ношение обуви может быть сопряжено с дискомфортом, когда край задника обуви натирает в области пластины. Таким людям тоже нужно убирать металлоконструкции, и жизнь их станет гораздо легче.
У большого количества людей имеется психологический дискомфорт, им не нравится жить с инородным телом внутри своего организма. В этом случае нужно клинически определить, насколько ему мешает металлоконструкция, и если она легко извлекается, то почему бы не помочь?
Мы встречались со случаями, когда надкостная пластина была полностью покрыта вновь образованной костной мозолью. Удаление в таких условиях чревато техническими сложностями, переломами, частичным удалением. Поэтому важно все делать вовремя.
Если у пациента был перелом верхней трети бедра, который фиксирован массивной конструкцией типа гамма-гвоздь или динамический бедренный винт, то удаление имплантов у пожилых людей чревато повторными переломами, так как внутри кости остается незаполненная полость, и прочность ее значительно уменьшается.
Если у пожилого пациента произошел перелом лодыжек, то ему лучше оставлять металлоконструкцию, если она не вызывает дискомфорта при ношении обуви, потому что это также приведет к ослаблению кости.
Игорь Абрамов
Травматолог-ортопед. Врач Городской клинической больницы им. Ф.И. Иноземцева. К.м.н.
Первоисточник
Источник
 Остеосинтез – метод лечения переломов при помощи хирургической операции. Во время вмешательства отломки костей скрепляются друг с другом металлоконструкциями в правильном анатомическом положении.
Остеосинтез – метод лечения переломов при помощи хирургической операции. Во время вмешательства отломки костей скрепляются друг с другом металлоконструкциями в правильном анатомическом положении.
Виды остеосинтеза:
В нашей клинике выполняются все виды миниинвазивного хирургического лечения переломов, кроме остеосинтеза тазовых костей и тазобедренных суставов.
Остеосинтез, при котором фиксирующие конструкции вводятся непосредственно в область перелома, называется погружным. Именно такие операции проводят оперирующие врачи-травматологи «АБИА».
В зависимости от места установки металлических конструкций остеосинтез делится на:
- Накостный – пластины закрепляются снаружи на отломках костей при помощи шурупов и винтов;
- Внутрикостный – металлоконструкция (стержни, штифты и пр.) вводятся в костный канал.
- Чрезкостный – кости соединяются металлоконструкцией, которая проводится через отломки костей в поперечном или косом направлении. Чаще всего таким образом лечат переломы трубчатых костей.
Преимущества остеосинтеза, или почему стоит выбрать данный метод лечения?
- Операция «остеосинтез» помогает избежать вытяжения, ношения внешних фиксирующих конструкций, например, аппарата Илизарова.
- Остеосинтез обеспечивает правильное срастание зоны перелома. Даже если произошел оскольчатый перелом, во время операции отломки будут точно сопоставлены и зафиксированы в правильном положении.
- С помощью остеосинтеза костей можно исправить застарелые, патологические, неправильно сросшиеся переломы.
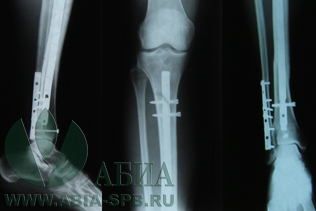
- Уже спустя 2 дня после остеосинтеза можно давать нагрузку на поврежденную кость. Это активно используется в реабилитации для максимально полного и быстрого восстановления функций в раннем послеоперационном периоде.
- Послеоперационный период у остеосинтеза короткий, пациент быстро может вернуться к своей обычной жизни. Это положительно сказывается на психологическом состоянии человека, перенесшего травму.
- Нет необходимости носить гипс.
- Не остается шрамов или они практически не видны. Остеосинтез выполняется через минимальные разрезы на коже в 2-3 см, которые обычно заживают без рубца.
- Без боли. Операция проводится под общей или проводниковой анестезией. В любом случае боли вы не почувствуете. Благодаря минимальной травме боль в послеоперационном периоде не выраженная и легко снимается стандартными анальгетиками.
- Минимум осложнений. Оптическая аппаратура позволяет выполнять манипуляции под большим увеличением под контролем зрения. Это исключает риск неверного сопоставления отломков. В послеоперационном периоде назначаются антибиотики, что исключает вероятность развития инфекционных осложнений.
- Удаления металлоконструкций часто не требуется. Используемые материалы биологически инертны, т.е. не вступают ни в какие взаимодействия с тканями организма, поэтому могут устанавливаться пожизненно.
Показания и противопоказания к остеосинтезу:
Абсолютным показанием для операции являются сложные переломы, которые невозможно сопоставить без хирургического вмешательства. Как правило, это переломы с большим количеством отломков, при которых были повреждены нервы, сосуды, сухожилия, связки и т.п.
Остеосинтез выполняется также при:
- Переломах, которые не срастаются или заживают медленно;
- Переломах, при которых отломки сместились в процессе консервативного лечения;
- Вальгусной деформации и плоскостопии.
Противопоказаниями к проведению остеосинтеза являются тяжелые соматические заболевания, особенно в стадии декомпенсации, общее тяжелое самочувствие больного, а также переломы, при которых зона повреждения очень большая, а ткани инфицированы.
Как проходит остеосинтез?
Все манипуляции хирург контролирует при помощи оптического хирургического оборудования, передающего полноцветное изображение в высоком разрешении под большим увеличением на экран монитора. Через кожный разрез в 2-3 см в зону перелома вводятся конструкции из титана или других безопасных для здоровья металлов. Ими могут быть стержни, винты, шурупы, пластины и т.п. В ходе операции отломки надежно фиксируются этими конструкциями. После установки фиксаторов мягкие ткани послойно ушиваются, накладывается асептическая повязка.
Остеосинтез может быть выполнен уже в день обращения в клинику или 1-2 дня спустя. Срок госпитализация после операции обычно составляет 1-3 дня.
Удаление металлоконструкций:
Хирургическое лечение в клинике «АБИА» выполняется современными безопасными для здоровья материалами. Тем не менее, во многих случаях оперирующие врачи-травматологи рекомендуют удалить фиксирующую конструкцию после заживления зоны переломы, чтобы исключить редкие случаи развития отдаленных осложнений. Сделать это лучше спустя 8-12 месяцев после остеосинтеза.
После удаления металлоконструкций заживление мягких тканей происходит быстро. Разрез выполняется по старому рубцу, накладывается косметический шов, благодаря чему рубец становится практически незаметен после заживления.
Послеоперационный период и реабилитация:
Пациент находится в клинике после операции в течение 2-3 суток. Уже начиная с 3-4 дня можно приступать к активным восстановительным мероприятиям, включающим в себя лечебную физкультуру, физиопроцедуры и массаж.
В среднем сроки восстановления после миниинвазивной операции, проводимой в клинике «АБИА», короче в 2-3 раза, чем после классической открытой операции остеосинтеза. Отсутствие необходимости носить гипс, а также возможность скорейшего возвращения к труду и активной жизни значительно улучшают качество жизни наших пациентов в послеоперационном периоде.
Источник

«Я люблю то, что я делаю, а делаю я то, что умею!»(с)
Ну что, спортик, как потренировался? Не плохо? Рад слышать! Пока есть время на восстановление, я расскажу об одной теме, которую затронули мои читатели в своих сообщениях — речь о конструкциях, применяемых в травматологии и ортопедии. Поясню: где какие применяются, нужно ли их удалять и когда лучше оставить на месте. Итак, поехали.
Наружный остеосинтез
Сегодня о конструкциях, применяемых для остеосинтеза; так называют операции, цель которых сращивание сломанной кости. Остеосинтез бывает наружный и погружной. Наружный — внеочаговая фиксация, применяемая в основном при лечении открытых переломов, когда есть риск нагноения раны, в случае установки туда металла, например: аппарат Илизарова, о котором слышала даже та бабка у подъезда.
Погружной остеосинтез
Нас больше интересует погружной: накостный, внутрикостный. Накостный остеосинтез — это пластины, которые кладут на место перелома и фиксируют отломки между собой с помощью винтов.
Внутрикостный остеосинтез предполагает введение в костно-мозговой канал стержней, фиксирующих отломки относительно друг друга и позволяющие их срастить.
Материалы фиксаторов
Теперь расскажу о материалах, из которых изготовлены фиксаторы. Как правило, это медицинский сплав: кобальт-хром-молибден или сплавы титана, например, BT-6. Это достаточно прочный упругий сплав, обладающий всеми необходимыми характеристиками. Но в наше время гениальнейших оптимизаций и импортозамещения появляется большое число компаний, предлагающих более дешёвые металлоконструкции, при изготовлении которых использованы другие сплавы титана, когда из них только проволоку и можно изготавливать. Порой такую пластину можно согнуть руками или даже сломать. К сожалению, мы не можем проверять каждую партию, поэтому как вы предпочитаете играть в регби в бутсах Nike или Canterbury, бороться в ги Shoyoroll, так и мы отдаем предпочтение в работе фиксаторам определённых брендов. (Пока не платят мне за рекламу, не буду их называть).
Конструкции у данных фирм стоят несколько дороже, но зато мы уверены, что они выполнят свою задачу. Ещё замечу, что современные фиксаторы позволяют выполнять мрт (магнитно-резонансную томографию) без риска для здоровья пациента. Единственное, при выполнении исследования в области установки фиксатора результат будет не информативным ввиду искажения картинки вокруг металла.
Не уснул? Начинается самое интересное.
Сращивание кости
Перелом срастается от 6 недель до 3 месяцев (а некоторые кости до 5 месяцев), пока идёт сращение, фиксатор должен выполнять свою функцию — хочу сразу оговорится пластина или штифт не сращивают, не ускоряют заживление перелома, а лишь обезвоживают отломки, что и позволяет кости срастись. Удалять металл принято не раньше, чем через год.
Считается, что именно за это время происходит перестройка кости, и она приобретает свою максимальную прочность. Но вот что я скажу: порой удалить фиксатор сложнее, чем его туда поставить. Поэтому на данный момент составлены показания к плановому удалению фиксаторов:
- болевые ощущения и чувство дискомфорта, вызываемые фиксатором;
- эстетический компонент (иногда фиксатор видно под кожей, например, на ключице);
- настоятельное требование пациента;
- требование работодателя (есть структуры, в которых человека с конструкцией в организме могут комиссовать).
Срочные показания:
- наличие инфекции в данной области;
- необходимость установки другого фиксатора или другой системы в данную область;
- миграция и поломка конструкции.
В целом металлофиксатор, выполнивший свою функцию, может быть удалён. Но иногда врач понимает, что удаление фиксатора приведёт к серьёзной травме окружающих тканей и костных структур и рекомендует фиксатор оставить.
Поэтому, железный дровосек, прежде чем удалить из себя что-то, спроси себя — мешает ли тебе это или нет. А потом проконсультируйся со специалистом. И помни: чем дольше ты носишь металл, тем сложнее его удалить.
Кому я все это говорю? Он уже банки качать ушёл…
Источник
