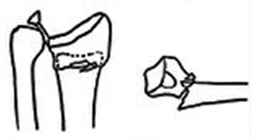
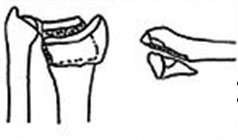
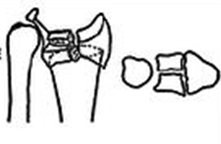
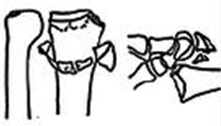
Метафизарный перелом фото
Перелом (fractura) — частичное или полное нарушение целостности кости. Чаще всего переломы возникают при внезапном воздействии на кость значительной механической силы, когда костная система не изменена. Такие переломы называются механическими (травматическими). Целостность и непрерывность кости может быть нарушена также развивающимся в ней патологическим процессом. Такой перелом называется патологическим (спонтанным). Он может возникнуть без какого-либо внешнего воздействия или оно бывает очень незначительным.
Нарушение целостности кости под действием механической силы всегда сопровождается повреждением мягких тканей. Степень повреждения последних, а также и характер перелома во многом зависит от силы механического воздействия. Нарушение целостности кости, когда связь между ее частями не нарушена, принято называть трещиной (fissura).
В клинической практике переломы встречаются довольно часто. Так, по данным института скорой помощи им. Склифосовского в г. Москве переломы различных костей выявлены в 33,2% случаев, т.е., почти каждый третий больной, поступающий с травмой имел перелом кости. При этом переломы чаще всего локализовывались в костях конечностей (61,2%). По статистическим данным поликлинических отделений значительное место среди переломов костей занимают переломы костей стопы и кисти (62,5%).
Большинство случаев переломов встречается в возрасте от 20 до 40 лет у мужчин. Частота отдельных видов переломов тесно связана с определенными сезонами. Так, переломы позвоночника чаще встречаются летом во время купального сезона, а переломы лодыжек и эпифизарные переломы костей чаще наблюдаются зимой при падениях на обледенелых дорогах. Переломы нижних конечностей.
Классификация переломов:
В зависимости от того, сообщается ли костная рана с внешней средой через поврежденные ткани тела или нет, все переломы следует делить на закрытые и открытые. Такое деление переломов принципиально очень важно, т.к. при открытых переломах всегда имеется опасность проникновения в рану патогенных микроорганизмов и развития в зоне перелома гнойного или гнилостного воспалительного процесса. Это всегда необходимо учитывать при оказании первой помощи пострадавшему с переломом, а тем более при лечении переломов.
По локализации переломы делятся на диафизарные, метафизарные и эпифизарные.
Эпифизарные (внутрисуставные) переломы являются наиболее тяжелыми.
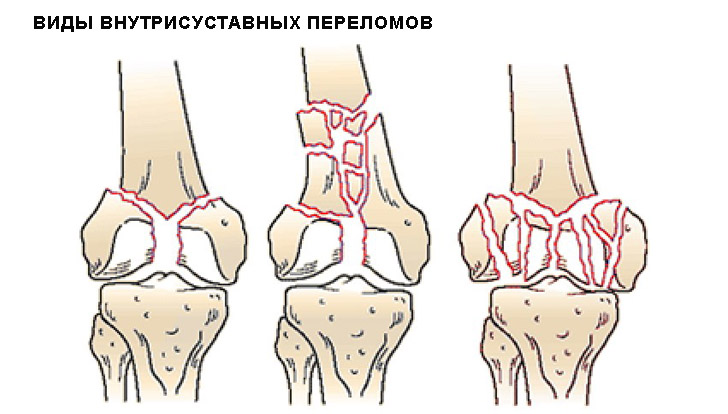
При них резко нарушается конфигурация сустава и очень часто остается стойкое нарушение движений в нем. В некоторых случаях (особенно у детей) бывает отрыв эпифиза, так называемый эпифизиолиз, который чаще наблюдается в области эпифиза плечевой, лучевой и большеберцовой костей.
Метафизарные (околосуставные переломы) нередко бывают фиксированными за счет сцепления одного отломка кости другим. Иначе, они называются вколоченными. Надкостница при этих переломах часто не повреждается. Поэтому такие переломы чаще имеют характер трещин в виде продольных, лучистых и спиральных линий.
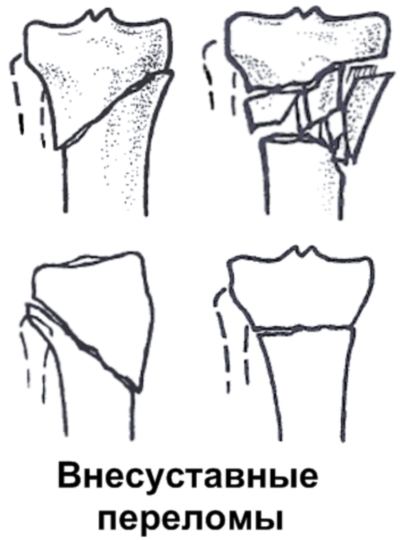
В клинической практике чаще приходится встречаться с диафизарными переломами.
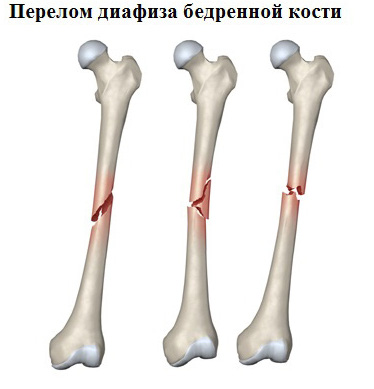
С учетом механизма образования перелома принято разделять переломы от сдавления по оси, от сгибания, от скручивания. В основе механизма различных видов переломов костей лежат законы механики, по которым молекулы под влиянием травмы или приближаются к друг другу (сжатие, компрессионные переломы), или удаляются друг от друга (отрывные переломы). Или, наконец, перемещаются по отношению к друг другу как по винтовой нарезке (спиральные, винтообразные переломы). Степень разрушения кости зависит от продолжительности воздействия на кость внешнего травмирующего фактора и направления силы этого фактора.
Переломы от сдавления или сжатия могут произойти как в продольном, так и в поперечном по отношению к оси кости направлении. Длинные трубчатые кости чаще повреждаются при сдавлении их в поперечном направлении, чем в продольном. Сдавление этих костей в продольном направлении приводит к образованию вколоченных переломов. Часто переломы от сдавления локализуются в позвоночнике, тела позвонков которого как бы сплющиваются.
Переломы от сгибания происходят от прямого и непрямого насилия. Кость сгибается до предела своей упругости и ломается. При этом на выпуклой стороне кости возникает разрыв поверхностных ее частей, образуется ряд идущих в различных направлениях трещин. Кость ломается, образую иногда осколок треугольной формы.
Переломы от скручивания по продольной оси кости называются торзионными, спиральными или винтообразными. Эти переломы локализуются в больших трубчатых костях (бедро, плечо, большеберцовая кость). Перелом обычно располагается вдали от точки приложения силы.
Отрывные переломы происходят вследствие резкого мышечного сокращения наступающего внезапно. При этом отрываются участки кости, к которым прикрепляются резко сократившаяся мышца.
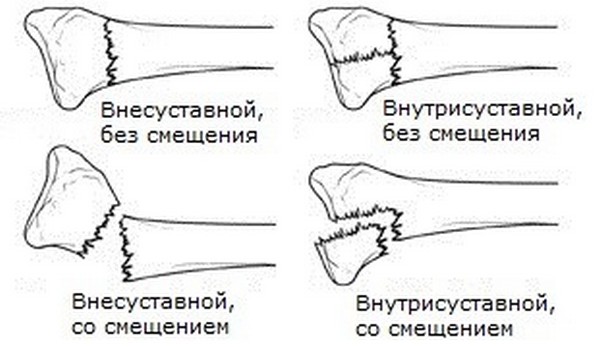
В зависимости от степени нарушения целостности кости переломы принято делить на полные и неполные (трещины). При полном переломе кость повреждается на всем протяжении ее ткани, что позволяет костным отломкам смещаться по отношению к друг другу ( переломы со смещением). При неполных переломах смещение отломков кости не происходит ( переломы без смещения). Типичным примером неполного перелома может быть поднадкостничный перелом, встречающийся у детей в возрасте до 15 лет.
По направлению линии перелома кости принято говорить о переломах поперечных (линия перелома располагается перпендикулярно к оси кости), продольных (линия перелома идет вдоль оси кости). Косых (линия перелома направлена к оси кости под углом), винтообразных или спиральных (скручивание отломков кости по ее оси). Причины, которые приводят к смещению костных отломков при переломе костей, можно разделить на три вида: 1) первичное смещение, возникающее по действием физической силы и направление ее действия; 2) вторичное смещение, обусловленное сокращением мышц, прикрепляющихся к сломанной кости; 3) третичное смещение, образующееся при воздействии вторичных внешних механизмов на поврежденную кость (неправильная транспортировка с места травмы, беспокойное поведение больного). При смещении костных отломков между ними могут вклинится мышцы, сухожилия, нервы, что значительно осложняет течение перелома и влияет на его лечение (интерпозиционные переломы). В зависимости от количества поврежденных участков кости принято различать одиночные и множественные переломы кости.
О множественных переломах говорят и в тех случаях, когда у пострадавшего сломано несколько костей.
Если при переломе кости происходит повреждение органов, находящихся в зоне расположения перелома, то такие переломы называются осложненными. Если перелом не сопровождается повреждением органов, то он называется простым, однако, следует отметить, что на самом деле простых переломов не бывает, так как при переломе всегда имеет место повреждение мягких тканей в зоне его расположения. Но поскольку эти повреждения тканей не требуют специального лечения, то эти переломы считают неосложненными.
Осложненными считают переломы костей черепа с повреждением ткани мозга, переломы костей таза с повреждением органов малого таза, открытые перелом, переломы костей с повреждением крупных сосудов и нервов.
Перейти в раздел Реабилитация
Источник
Переломы дистального метафиза лучевой кости являются одной из наиболее распространённых травм в практике травматолога ортопеда. И как это часто бывает с часто встречающейся травмой, многие аспекты, как самого повреждения, так и методов лечения, остаются скрыты не только от пациентов, но и от практикующих врачей. По этой причине хочется отдельно рассмотреть эту проблему и разобрать её на реальных клинических примерах из нашей практики.
Этиология переломов луча в типичном месте.
В большинстве случаев это падение с опорой на выпрямленную руку, в случае молодых пациентов чаще встречается высокоэнергетическая травма, падение во время занятий спортом, с велосипедов или других катящихся девайсов, дорожно-транспортные происшествия. В случае пациентов старше 50 лет, особенно женщин, переломы дистального отдела луча чаще носят низкоэнергетический характер и происходят на фоне остеопороза. Низко-энергетические переломы дистального метаэпифиза лучевой кости являются показанием к проведению денситометрии и последующей консультации эндокринолога и значимо увеличивают риск последующих остеопоротических переломов.
Сопутствующие повреждения.
50% этих переломов являются внутрисуставными, могут сопровождаться повреждением дистального радиоульнарного сочленения, в 40 % случаев встречается повреждение триангулярного хряща, в 30% повреждение ладьевидно-полулунной связки, в 15% случаев полулунно-трёхгранной связки.
Классификация переломов луча в типичном месте.
Классификация Фернандеса (Fernandez)
Тип перелома в зависимости от механизма повреждения | Стабильность (риск вторичного смещения в гипсе) | Смещение | Рекомендованное лечение |
1 тип — простой разгибательный
| Стабильный, риск вторичного смещения небольшой. | 1)Без смещения 2)дорсальное смещение (перелом Коллиса) 3)Ладонное смещение (перелом смита) | 1)гипс 2) чрезкожная фиксация спицами 3) Внешний фиксатор |
2 тип, срезающий суставную поверхность
| Нестабильный, всегда происходит вторичное смещение | 1)ладонное 2)Комбинированное | 1) открытая репозиция. Внутренняя фиксация |
3 тип с компрессией суставной поверхности
| Может быть как стабильным так и нестабильным в зависимости от качества кости и количества фрагментов | Различные комбинации | При отсутсвии значительного смещения может быть консервативным. Открытая репозиция и Остеосинтез. Альтернативно – пины или Внеший фиксатор. . |
4 тип – отрыв связочных структур с вывихом лучезапястного сустава
| Очень редкий. Нестабильный | различные комбинации | Закрытое или открытое устранение. Внешний фиксатор. Фиксация костных фрагментов пинамивинтами |
5 тип – комбинированный, высокоэнергетическая травма
| Очень редкий Нестабильный | различные комбинации | Комбинированные закрытыйоткрытый метод 0000, |
Ну и конечно же любимая всеми нами классификация АО.
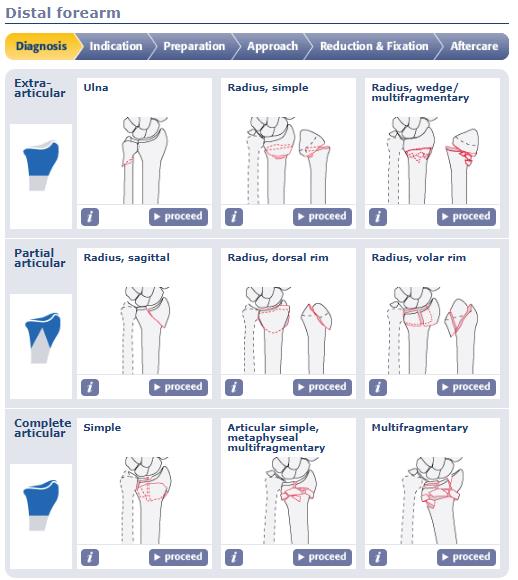
Классификация АО очень подробная, внутри каждой группы, как правило, есть ещё 3 подгруппы, и в конечном счёте она охватывает практически всё возможное разнообразие переломов данной анатомической области.
Врачи амбулаторного звена часто склонны упрощать подход к лечению и зачастую даже не информируют пациентов о возможных осложнениях и функциональном результате. По этой причине первично крайне нестабильные переломы могут лечиться консервативно и срастаются в заведомо неправильном положении, что может послужить причиной развития артроза и стойкого ограничения функции конечности. Когда речь идёт о пожилом пациенте с низкими функциональными запросами это может быть приемлемо и даже желаемо, чтобы не подвергать человека ненужным операционным рискам ради получения результата который не сильно нужен в этой категории больных. Но когда речь идёт о молодых пациентах, которым предстоит долгая трудовая жизнь, занятия спортом и многое другое, то выбор тактики для получения оптимального результата становится принципиально важен.
Хорошие результаты лечения зависят от многих факторов: 1) восстановление суставной поверхности 2) восстановление нормальных анатомических взаимоотношений 3) ранние движения в суставах кисти и лучезапястном суставе.
Соблюдения этих принципов можно достичь как консервативно, так и оперативно, но консервативное лечение имеет целый ряд ограничений.
Показаниями для консервативного лечения являются экстраартикулярные (внесуставные) переломы, с укорочением не более 5 мм и угловой деформацией не более 20 градусов. Такие переломы можно стабилизировать в гипсовой повязке и для них не характерно вторичное смещение. Все остальные типы переломов (а их большинство) склонны к вторичному смещению в гипсе, и множественные перегипсовки не исправят положения. Конечно если пациент твёрдо решил отказаться от операции несмотря на возможные осложнения, то лечение проводится методом гипсовой иммобилизации.
Хирургические методы включают 1)закрытую репозицию и чрезкожную фиксацию спицами, 2) закрытуюминимально открытую репозицию и остеосинтез с использованием внешних фиксаторов 3) открытая репозиция и накостный остеосинтез с использованием пластин и винтов.
Показаниями для хирургического лечения являются противопоказания для консервативного: укорочение более 5 мм, угловая деформация более 20 градусов, внутрисуставные переломы, многооскольчатые переломы с дефектами ладонной или тыльной кортикальной пластинок.
Консервативное лечение переломов луча в типичном месте.
Гипсовая иммобилизация на срок от 4 до 6 недель в зависимости от морфологии перелома, возраста пациента, наличияотсутсвия остеопороза. При простых переломах дистального отдела лучевой кости когда гипсовая иммобилизаия обеспечивает адекватную стабильность уже через 4 недели можно приступить к разработке активных движений в лучезапястном суставе. Когда гипсовая иммобилизация используется для лечения оскольчатых, нестабильных, внутрисуставных переломов как вынужденная мера, например при отказе от операции, иммобилизация должна быть более длительной, так как имеется риск несращения перелома и формирования ложного сустава.
В случае если при первой репозиции не удалось добиться нормального положения отломков такой перелом скорее всего сместится в последующем.
К возможным осложнениям гипсовой иммобилизации стоит отнести острый синдром карпального тоннеля, комплексный регионарный болевой синдром (когда гипсовая иммобилизация накладывается на фоне выраженного отёка).
Хирургическое лечение переломов луча в типичном месте.
Закрытая репозиция и чрескожная фиксация спицами.
Может удерживать репозицию в саггитальном плане и по длине при сохранной кортикальной пластинке по ладонной поверхности. При оскольчатом переломе и смятии кости по ладонному кортексу репозицию удержать не может.
Используется техника Капанджи (Kapandji) и техника Рейхак (Rayhack) при которой репозиция производится под артроскопическим контролем.
82-90 % отличных результатов когда используется по показаниям.
Наружная фиксация.
Если используется только наружный фиксатор невозможно восстановить нормальную ладонную ангуляцию суставной поверхности.
По этой причине часто используется в комбинации с пинами, спицами и в ряде случаев с пластинами.
Внешний фиксатор использует для стабилизации перелома лигаментотаксис. Ставить пины внешнего фиксатора на лучевой кости лучше под прямым контролем зрения чтобы избежать повреждения поверхностной ветви лучевого нерва. При создании дистракции не следует «перерастягивать» сустав, суставная щель не должна быть более 5 мм. Также не стоит избыточно отводить кисть в локтевую и ладонную сторону так как при оскольчатом повреждении ладонного кортекса это всё равно не позволит поставить суставную поверхность под правильным углом.
Время иммобилизации не должно превышать 8 недель и наружный фиксатор не должен мешать ранним движениям всеми пальцами.
Осложнения внешнего фиксатора: 1) возможно несращение преелома из-за недостаточной стабильности, 2) тугоподвижность лучезапястного сустава и снижение силы хвата 3) инфекция в месте введения пинов 4) рефлекторная симпатическая дистрофия 5) ятрогенное повреждение поверхностного лучевого нерва 6) нейропатия срединного нерва
Открытое лечение перелома с внутренней фиксацией.
Смещение суставной поверхности более 2 мм, переломы типа Бартона (Barton) Смятие кортекса по ладонной поверхности, «вдавленные» переломы суставной поверхности.
Хирургическая техника.
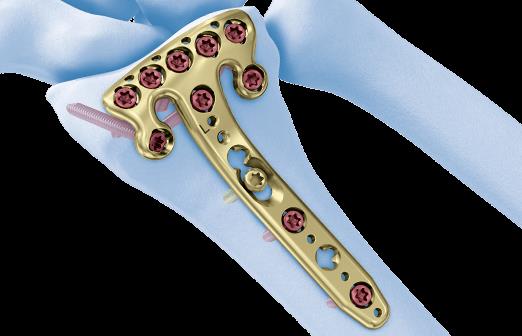
В настоящее время предпочтение отдаётся волярным пластинам. Современные пластины имеют малую толщину, предизогнуты согласно нормальной анатомии, блокируемые винты позволяют добиться стабильной фиксации даже в тяжёлых случаях, когда имеется дефект кости в метафизарной зоне и эпифиз представлен тонкой полоской кости.
Для профилактики КРБС (комплексного регионарного болевого синдрома) в настоящее время рекомендуется использовать Витамин С по 200 мг ежедневно на протяжении 45 дней после травмы.
Клинический пример лечения перелома дистального метафиза лучевой кости при помощи открытой репозиции и остеосинтеза пластиной.
Пример 1.
Пациентка М 65 лет, травма в результате падения на улице с опорой на кисть. В анамнезе множественные переломы, миеломная болезнь в стадии ремиссии (7 лет). После падения обратилась в РТП где ей была наложена гипсовая повязка. По какой то причине репозиция не производилась. После обращения в нашу клинику госпитализирована для оперативного лечения.
Внешний вид конечности после снятия гипсовой повязки. Рентгенограммы выполненные при помощи ЭОП на операционном столе выявили полное смещение всего дистального метафиза лучевой кости к тылу на целый поперечник.
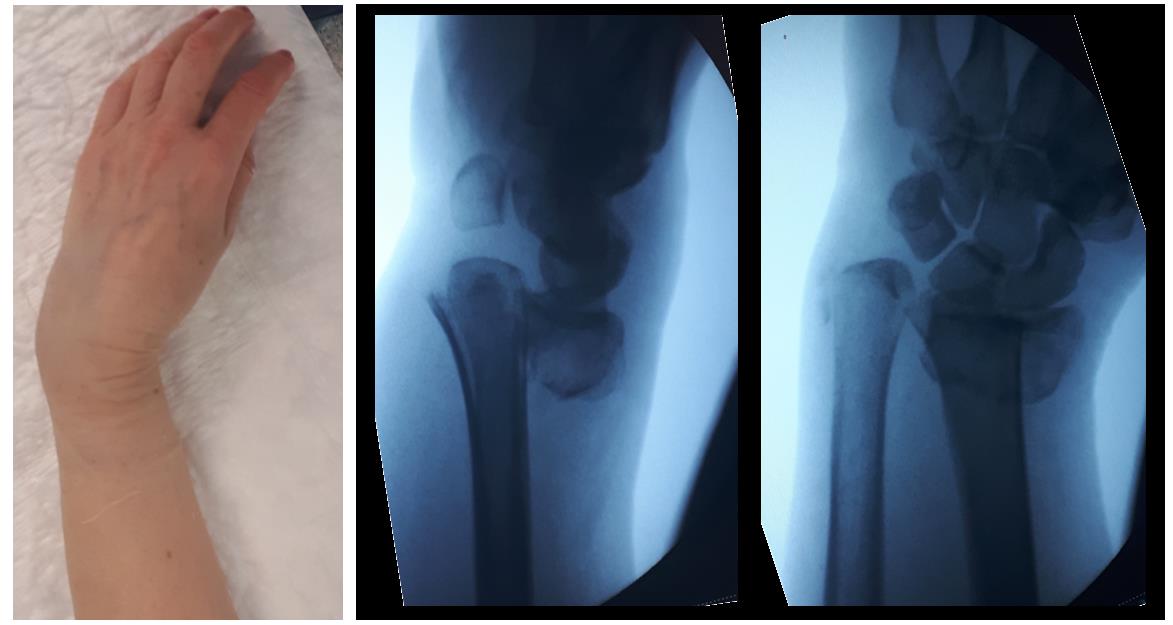
Когда имеешь дело с таким переломом на фоне остеопороза становится ясно, что в метафизарной зоне будет «каша» из множества мелких отломков, и что суставная поверхность будет расколота минимум на 3 части.
В такой ситуации требуется надёжная фиксация при помощи пластины с угловой стабильностью, так как риск вторичного смещения в гипсовой повязке крайне высокий. При отказе от операции возможно лечение методом гипсовой иммобилизации, при этом перелом срастётся с небольшим смещением, но в функциональном плане рука будет работать удовлетворительно. По этой причине у пожилых пациентов с низкими функциональными запросами лечение может проводится методом гипсовой иммобилизации.
Но наша пациентка хотела максимального восстановления функции, силы хвата, амплитуды движений и нормальных анатомических взаимоотношений своей конечности, по этой причине было принято решение о выполнении операции.
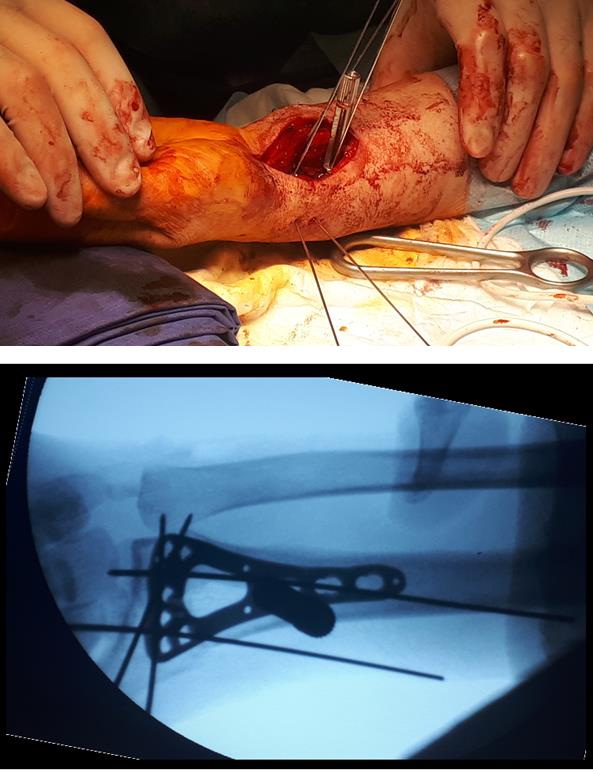
Интраоперационно под контролем ЭОП произведена закрытая репозиция перелома.
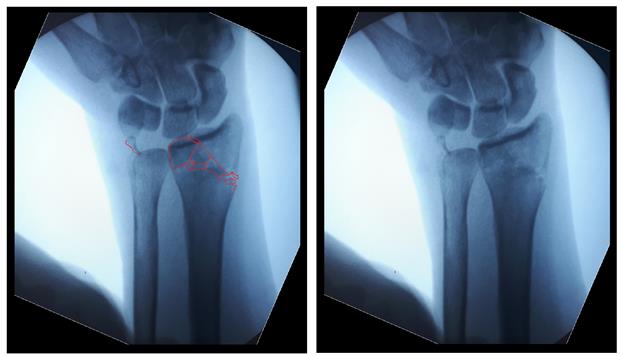
После репозиции на рентгенограммах отчётливо виден многоооскольчатый, нестабильный характер перелома.
Произведён доступ к месту перелома по ладонной поверхности предплечья. При ревизии выявлено множество мелких осколков в метафизарной области по волярному кортексу. Произведена открытая репозиция перелома, временная фиксация спицами. Накостно уложена пластина VA-LCP™ Two-Column Distal Radius Plate
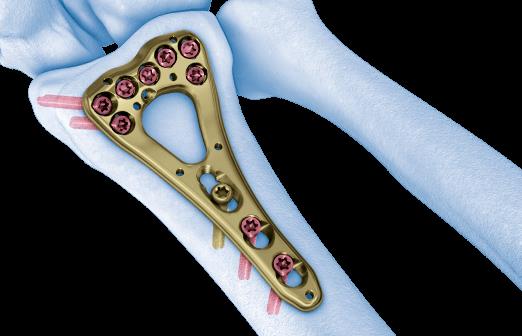
После рентгенконтроля производится введение блокируемых винтов диаметром 2,4 или 2,7 мм.

Данная пластина отлично подходит для фиксации оскольчатых переломов дистального метаэпифиза лучевой кости, однако в ряде случаев, когда перелом располагается более дистально, предпочтительнее использовать пластину другой конструкции (Volar rim).
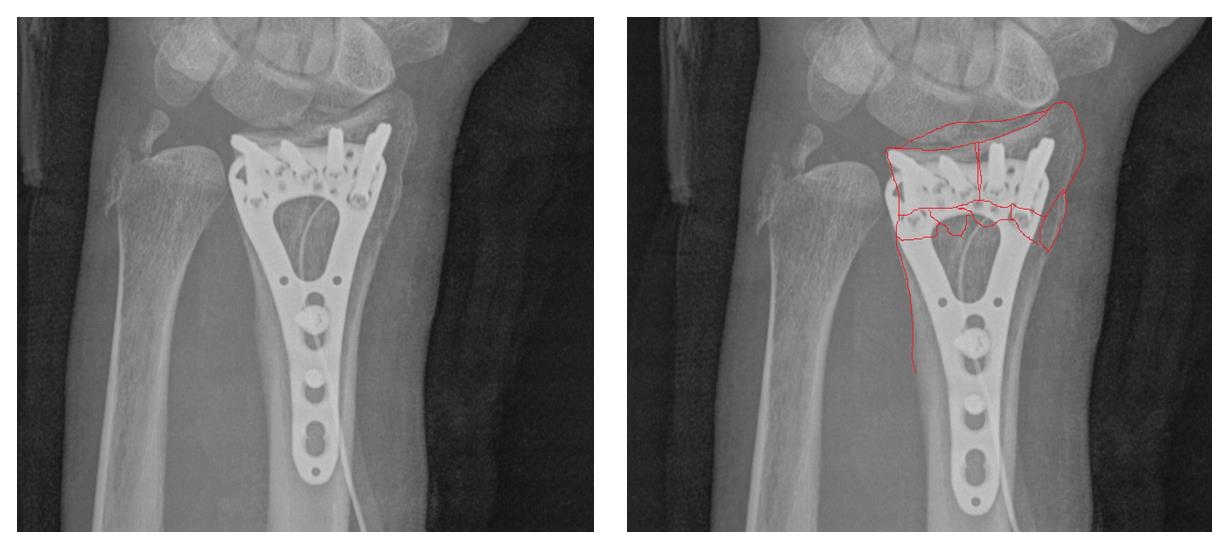
Окончательный остеосинтез после проведения всех винтов выглядит на рентгенограмме примерно так. На левой части рисунка схематично отображено расположение фрагментов кости, фиксированных пластиной.
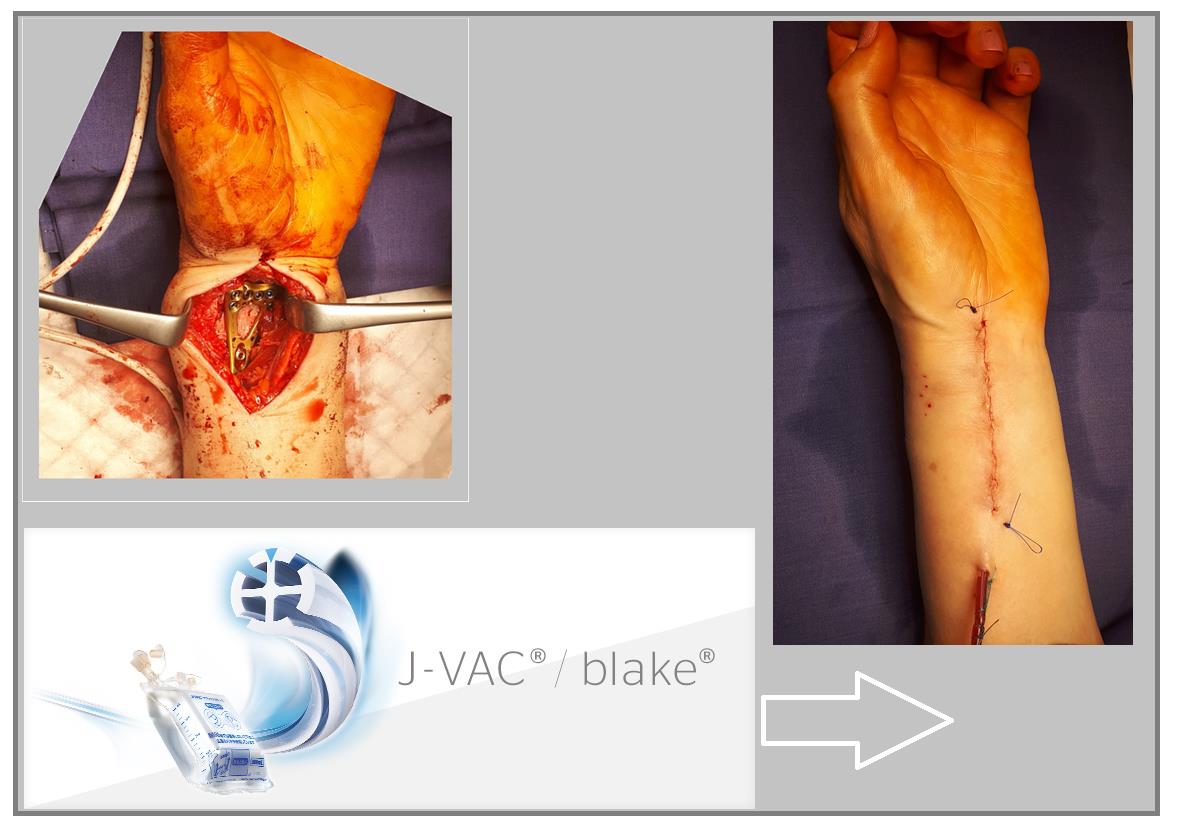
В случаях оскольчатых переломов дистального метафиза лучевой кости со значительным смещением рекомендуется использовать активный вакуумный дренаж. Это позволяет снизить давление в сгибательном компартменте, уменьшает отёк и пропитывание тканей кровью, и предотвращает развитие КРБС (комплексного регионарного болевого синдрома). Также для профилактики КРБС рекомендуется использование витамина С в дозе 200 мгсут до 45 дней после травмы. Локальная криотерапия, хивамат, магнит, возвышенное положение конечности, способствуют уменьшению отёка и позволяют раньше приступить к реабилитационным мероприятиям.
Функция конечности через 3 недели после остеосинтеза.
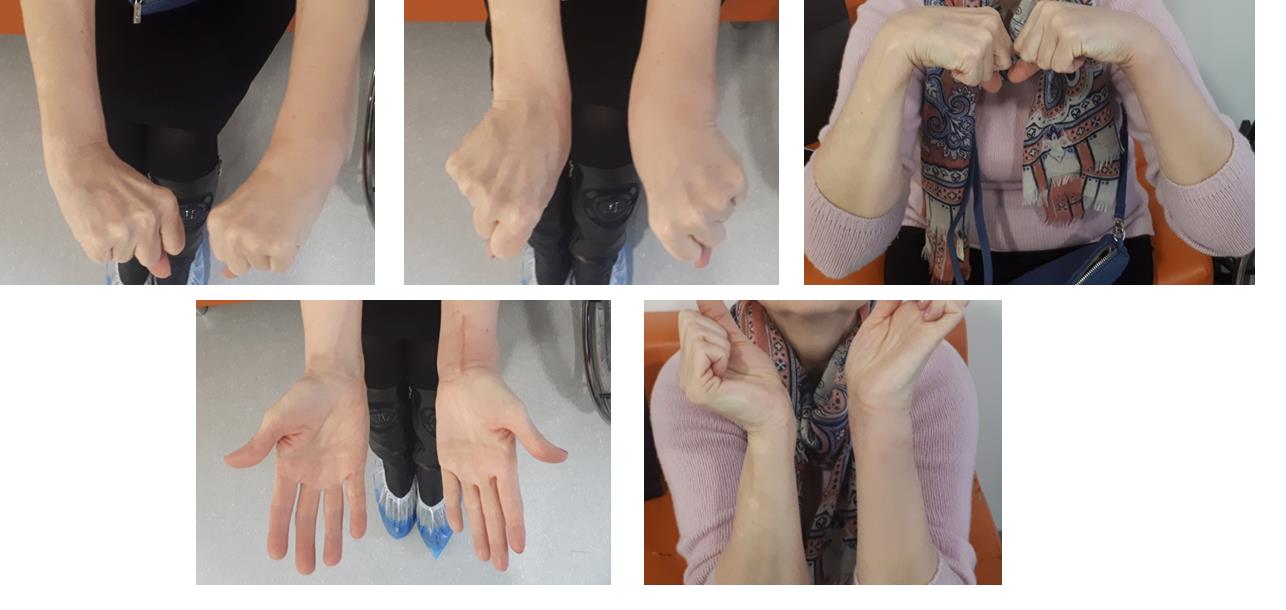
В более простых случаях, когда суставная поверхность представлена одним большим фрагментом кости, фиксация LCP пластиной настолько надежная и стабильная, что позволяет начать активную разработку движений уже на следующий день после операции, и использовать руку для бытовых нужд уже через 2 недели после операции.
Например у Пациентки А, 24 лет, операция выполнена по поводу относительно простого перелома дистального метаэпифиза лучевой кости с угловым смещением к тылу на 30 градусов и укорочением лучевой кости на 7 мм. Учитывая молодой возраст и высокие функциональные запросы принято решение о выполнении остеосинтеза. Учитывая сохранность волярного кортекса использована пластина меньшего размера, которая установлена более проксимально, с целью максимального сохранения кровоснабжения эпифиза лучевой кости.
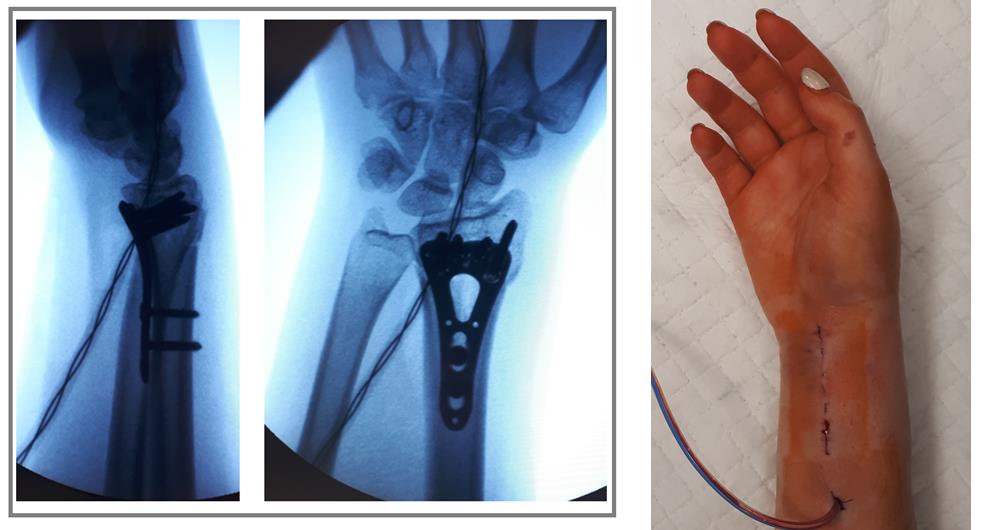
Через 6 недель наблюдается рентгенологическое сращение перелома. Функция конечности к этому времени уже практически полностью восстановлена.
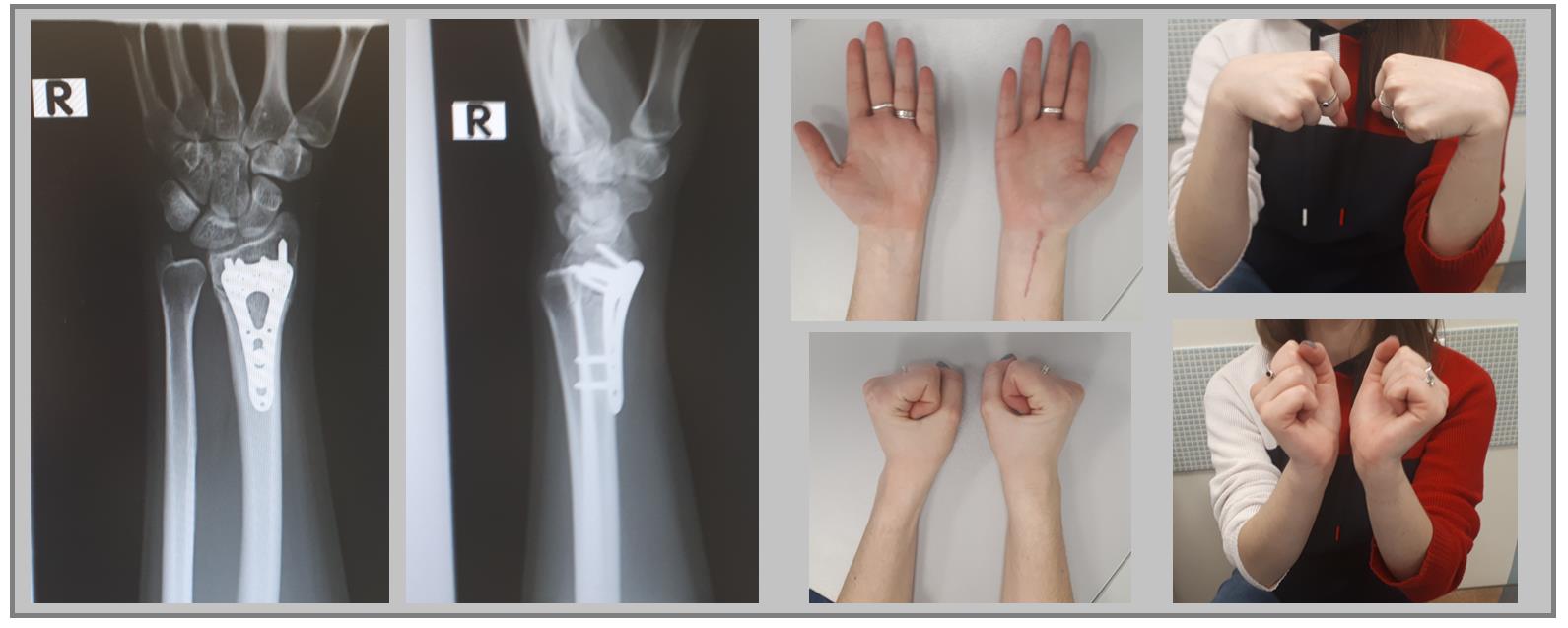
В случае дистальных переломов, расположенных ближе к лучезапястному суставу, может возникнуть необходимость расположить пластинку ближе к суставной поверхности. Для этого лучше использовать специальную пластинку VA-LCP™ Volar Rim Distal Radius Plate.
Клинический пример. Пациентка С. 36 лет, травма при падении во время матча по большому тенису, получила закрытый оскольчатый перелом дистального метаэпифиза лучевой кости с большим количеством мелких фрагментов в метафизарной зоне.
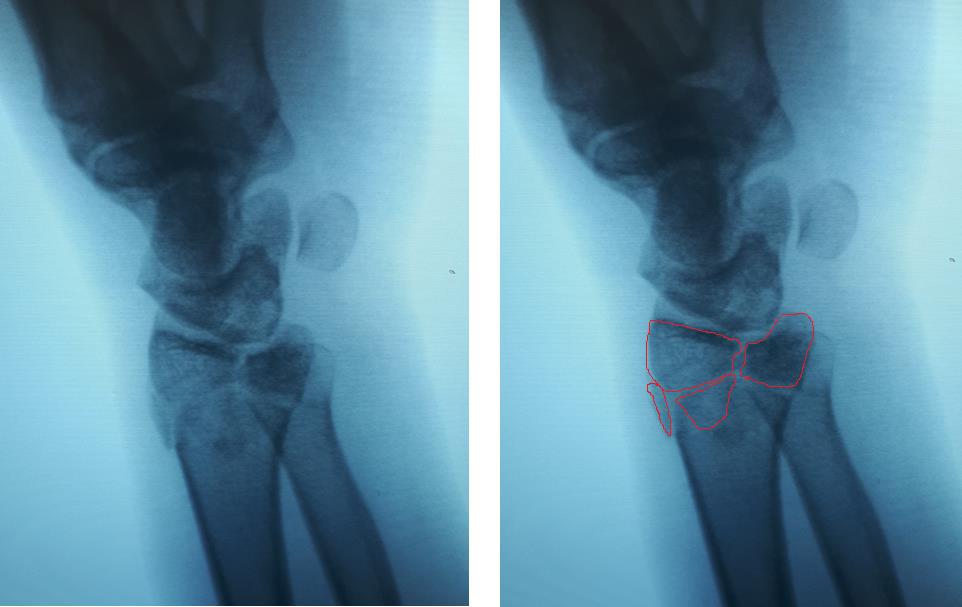
На 7 сутки после получения травмы пациентка обратилась в Клинику К+31, учитывая нестабильный характер перелома предложено оперативное вмешательство. Для остеосинтеза использована пластина VA-LCP™ Volar Rim Distal Radius Plate.
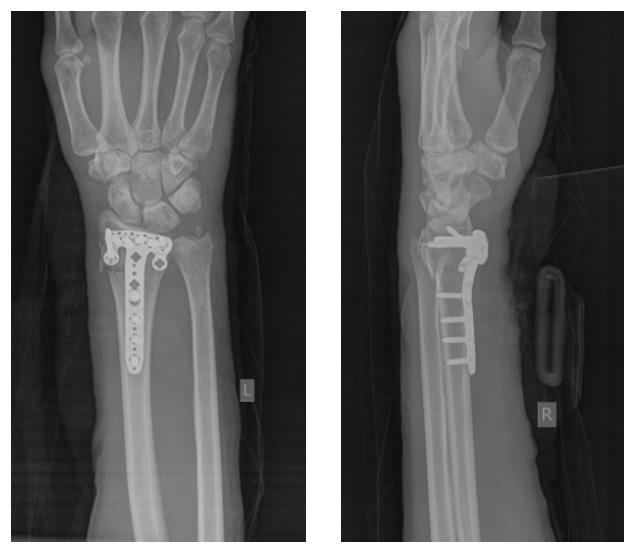
Такая фиксация даже при таких тяжёлых дистальных переломах позволяет начать раннюю активизацию, занятия лечебной физкультурой в кратчайшие сроки после операции. Для профилактики КРБС при тяжёлых оскольчатых переломах рекомендуется использование витамина С в дозе 200 мг в сутки до 45 дней после травмы, возвышенное положение конечности в покое, хивамат, гипербарическая оксигенация, использование таких препаратов как актовегин и трентал.
Источник