Механизм травмы при переломе нижней стенки орбиты

Перелом нижней стенки орбиты: причины, диагностика, лечениеПерелом нижней стенки орбиты — самая частая локализация. Он возникает в результате удара по глазному яблоку или по краю орбиты. При многих повреждениях развиваются лишь отёк и экхимоз тканей орбиты. При переломах с ущемлением мягких тканей и сохранением диплопии или при обширных переломах с развитием энофтальма требуется проведение оперативной коррекции. Эпидемиология и этиология: Анамнез. Травма, нанесённая кулаком, пальцами, локтем, удар мячом и др. Часто после неё пациент жалуется на двоение, реже — на отёк орбиты вследствие развития её эмфиземы. Внешний вид перелома нижней стенки орбиты. Отёк и экхимоз орбиты различной степени выраженности. Наиболее частые симптомы — инфраорбитальная гипестезия и ограничение подвижности глазного яблока с развитием двоения. При обширных переломах после исчезновения отёка тканей орбиты развивается энофтальм. Кроме того, признаком перелома считают крепитацию.
Визуализация перелома нижней стенки орбиты. При КТ обнаруживают перелом нижней стенки орбиты, часто с наличием крови в синусе. При небольших переломах часто происходит ущемление мягких тканей (например, тканей, окружающих нижнюю прямую мышцу; сама мышца ущемляется очень редко). МРТ недостаточно информативна. Особые случаи. У детей при переломе нижней стенки орбиты экхимоз иногда отсутствует, но возможно тяжёлое ущемление нижней прямой мышцы, возникновение тошноты и рвоты. Таких пациентов очень сложно обследовать. Следует провести освобождение ущемлённой мышцы в течение 24-48 ч, поскольку позже развивается её ишемия. Лечение перелома нижней стенки орбиты. При развитии функциональной диплопии, не разрешающейся после исчезновения отёка, требуется проведение реконструкции открытым доступом. При переломах, охватывающих более половины нижней стенки орбиты, развивается выраженный энофтальм, в связи с чем также рекомендуют выполнение реконструктивной операции в течение 2 нед после травмы. При восстановлении стенок орбиты в большинстве случаев устанавливают различные имплантаты. Прогноз. Хороший, если восстановление проведено в течение 2 нед. У некоторых пациентов обнаруживают прямое повреждение нерва или мышцы, при этом улучшение наступает в течение нескольких месяцев или отсутствует. — Также рекомендуем «Перелом медиальной стенки орбиты: причины, диагностика, лечение» Оглавление темы «Патология орбиты»:
|
Источник
Перелом орбиты — полное или частичное нарушение целостности стенок глазницы при нагрузке, превышающей прочность травмируемого участка. Переломы могут возникать как вследствие травмы, так и в результате различных заболеваний, сопровождающихся изменениями в прочностных характеристиках костной ткани.
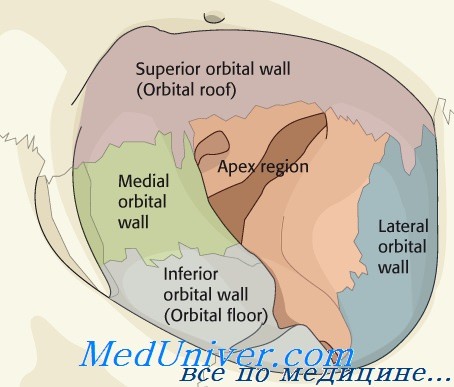
Изолированные переломы верхней и латеральной стенок орбиты являются редкостью, обычно они сочетаются с другими переломами лицевого скелета. Так, переломы латеральной стенки обычно сочетаются с переломами скуловой или клиновидной костей, а переломы крыши орбиты — с повреждением верхнего края орбиты, лобной кости и лобной пазухи.
Статистика
Повреждения глазницы в основном встречаются в течение первых тридцати лет жизни и среди другой патологии орбиты уступают по частоте возникновения лишь эндокринной офтальмопатии у взрослых и дермоидным опухолям у детей. Из всех травм глазницы, требующих стационарного лечения, около 85 % составляют переломы ее стенок.
Орбитальные переломы являются одной из наиболее распространенных травм средней зоны лица, уступая лишь повреждениям костей носа. По данным P. Siritongtaworn с соавторами (2001), переломы глазницы составляют 40 % от всех переломов лицевого скелета. Три четверти пострадавших — мужчины.
Изолированные переломы орбиты встречаются примерно в 35–40 % случаев, у 30–33 % пострадавших оказываются поврежденными две стенки. Перелом трех стенок глазницы регистрируется у 15–20 % пациентов и всех четырех — в 5–10 % случаев.
У детей орбитальные переломы составляют 23 % от всех травм лица, уступая лишь фрактурам нижней челюсти (34 %). В свою очередь из всех переломов глазницы, встречающихся в педиатрической практике, от 25 до 70 % приходится на повреждения нижней стенки в варианте перелома по типу «капкана». Важно отметить, что орбитальные переломы, как правило, сочетаются с теми или иными повреждениями глазного яблока, в том числе с проникающими ранениями и субконъюнктивальными разрывами склеры. По данным C. Ioannides с соавт. (1988), T. Cook (2002), повреждения глаза или периокулярных мягких тканей встречаются у 26 % пациентов с орбитальными переломами, но состояния, требующие офтальмохирургической помощи, отмечаются гораздо реже — в 6,5 % случаев.
Этиология
Основные механизмы повреждения глазницы — дорожно-транспортные происшествия (ДТП) и криминальная травма (на каждую из перечисленных причин приходится по 40 % переломов). Нередко травмы являются следствием занятий спортом. К примеру, в Италии, Австралии, Новой Зеландии на долю спортивного травматизма приходится 15–20 % переломов костей лица. Описаны единичные случаи возникновения перелома нижней стенки глазницы в результате форсированного сморкания.
Анатомические особенности стенок орбиты
Верхняя стенка орбиты, «крыша орбиты», граничит с полостью черепа и сформирована почти на всем протяжении лобной костью и только сзади — не большим участком малого крыла клиновидной кости. С назальной стороны верхняя стенка орбиты граничит с лобной пазухой (sinus frontalis), расположенной в толще лобной кости. Травма верхней стенки орбиты влечет за собой наиболее тяжелые последствия и должна расцениваться не только как орбитальная, но и как черенномозговая.
Наиболее толстой и прочной из них является латеральная стенка (paries lateralis), сформированная в передней своей половине скуловой костью, а в задней — глазничной поверхностью большого крыла клиновидной кости. Длина латеральной стенки от края орбиты до верхней глазничной щели равна 40 мм.
Самая протяженная (45 мм) медиальная стенка (paries medialis)образована (в передне-заднем направлении) лобным отростком верхней челюсти, слезной и решетчатой костями, а также малым крылом клиновидной кости. Верхней границей ее служит лобно-решетчатый шов, нижней — решетчато-верхнечелюстной шов. В отличие от других стенок она имеет форму прямоугольника. Медиальная стенка глазницы отделяет глазницу от полости носа, решетчатого лабиринта и клиновидной пазухи. Данное обстоятельство имеет большое клиническое значение, так как эти полости нередко являются источником острого или хронического воспаления, распространяющегося per contuitatem на мягкие ткани глазницы. Этому способствует не только незначительная толщина медиальной стенки, но и имеющиеся в ней естественные (переднее и заднее решетчатые) отверстия.
Нижняя стенка (paries inferior), являющаяся «крышей» верхнечелюстной пазухи, образована главным образом глазничной поверхностью тела верхней челюсти, в передне-наружном отделе — скуловой костью, в заднем отделе — небольшим глазничным отростком перпендикулярной пластинки нёбной кости. Нижняя стенка — единственная, в формировании которой не принимает участие клиновидная кость. Нижняя стенка глазницы имеет вид равностороннего треугольника. Является самой короткой (около 20 мм) стенкой, не достигающей вершины орбиты,а заканчивающейся нижней глазничной щелью и крыловидно-нёбной ямкой.
Фронтальная плоскость, проведенная через экватор глазного яблока, делит полость орбиты на 2 части, — переднюю и заднюю. Переломы крыши и дна орбиты, которые лежат кпереди от этой плоскости, приводят к вертикальному изменению положения глазного яблока. Переломы, лежащие кзади от этой плоскости, приводят к изменению положения глазного яблока в передне-заднем направлении. Поэтому очень важно локализовать с помощью КТ положение перелома по отношению к глазному яблоку
Толстые костные края орбиты являются достаточно прочным образованием. Средняя часть орбиты — тонкая и часто ломается без перелома края, абсорбируя силу ударного воздействия. В задней трети орбиты кости утолщены и поэтому переломы этого отдела орбиты встречаются редко, благодаря дислокации переднего и среднего орбитальных сегментов, которая происходит во время травматического воздействия.
Переломы стенок орбит могут быть изолированными, но обычно они сочетаются с другими переломами лицевого скелета (переломами скуловой кости, костей носа, решётчатой кости, переломами верхней челюсти по Ле Фор II и Ле Фор III). Изолированные переломы могут вовлекать только часть внутренней костной поверхности орбиты. Например, так происходит при взрывном переломе дна орбиты, так называемом blow-out переломе. Обычно же имеются переломы нескольких участков орбиты, когда одномоментно повреждаются её край и одна или несколько стенок. Большинство переломов орбиты, поэтому, требуют стабилизации, как края, так и внутренних участков.
Классификация и диагностика переломов орбиты
Классификация переломов глазницы чаще всего строится по анатомическому принципу. Однако для клинической практики важно оценивать не только локализацию повреждения, но и степень нарушения целости костных образований, что определяется в первую очередь степенью энергетического воздействия на них.
По целостности кожных покровов:
- открытые (т.е. имеющие контракт с внешней средой, в том числе с придаточными пазухами носа);
- закрытые (изолированные от внешней среды).
По тяжести поражения:
- со смещением костных отломков;
- без смещения костных отломков;
- неполные (трещины).
По месту удара:
- прямые (перелом в месте приложения силы);
- непрямые (перелом удален от места приложения силы, происходит за счет общей деформации).
Многочисленные типы орбитальных переломов могут возникать изолированно или в различных комбинациях с другими повреждениями лица. Наиболее распространенными типами орбитальных переломов являются:
- «взрывные» и вдавленные переломы нижней стенки глазницы;
- «взрывные» и вдавленные переломы медиальной стенки глазницы;
- назоорбитоэтмоидальные (НОЭ) переломы;
- переломы скулоорбитального комплекса;
- переломы верхней челюсти по типу Ле Фор II и III;
- фронтобазальные переломы (включающие повреждения стенок лобной пазухи, «взрывные» и вдавленные фрактуры крыши; переломы вершины глазницы, в том числе с вовлечением зрительного канала; локальные переломы, вызванные острыми предметами, вонзившимися в орбиту; а также супраорбитальные, глабеллярные, изолированные переломы надглазничного края).
 Кроме того, при оценке каждого перелома целесообразно выделять три разновидности: низко-, средне- и высокоэнергетическую.
Кроме того, при оценке каждого перелома целесообразно выделять три разновидности: низко-, средне- и высокоэнергетическую.
- Низкоэнергетический перелом — незавершенный (по типу «зеленой веточки») или с минимальным смещением отломков, — как правило, не требует оперативного лечения.
- Среднеэнергетический перелом характеризуется типичной для данной нозологической формы клиникой, умеренным смещением отломков; предполагает открытую репозицию и жесткую фиксацию костных фрагментов с использованием типичных доступов. Это самая обширная группа пациентов, требующая стандартных алгоритмов лечения (а-г — среднеэнергетический перелом нижнего края и нижней стенки глазницы).
- Наконец, высокоэнергетическая разновидность — редко возникающий мелкооскольчатый перелом с крайними степенями смещения и выраженной нестабильностью отломков, нарушением архитектоники лица (д — высокоэнергетический перелом трех стенок орбиты, е — крайняя степень высокоэнергетического перелома, обычно являющегося составной частью панфациальной травмы. Мелкооскольчатый перелом всех стенок глазницы нередко сочетается с разрушением глазного яблока).
Для полноценной визуализации и репозиции поврежденных костных структур требуются многочисленные доступы, а тяжесть травмы предполагает индивидуальную хирургическую тактику в каждом конкретном случае.
Диагностика
Диагностика переломов орбиты основана на данных осмотра и рентгенологического обследования больного.
Переломы нижней и внутренней стенок орбиты зачастую относят к ЛОР-патологии.
Обследование больного с травмой орбиты следует начать с полного осмотра головы и лица, включая исследование функции черепных нервов. В зависимости от тяжести сочетанной ЧМТ следует уточнить вопрос о характере интракраниальных повреждений.
Офтальмологический осмотр необходим для выявления таких тяжелых повреждений как разрыв глазного яблока, повреждение зрительного нерва или повышение давления в полости орбиты.
Гифема, отслойка сетчатки, разрыв глазного яблока, повреждение ЗН по данным литературы наблюдаются в 15 %-18 % всех наблюдений травм орбиты, а при переломах верхнего края орбиты, которые составляют всего 10 % от всех периорбитальных переломов, серьёзные повреждения глаза встречаются в 30 % случаев. Наличие разрыва глазного яблока сказывается на тактике лечения перелома, — ограничиваются манипуляции, связанные с давлением на глазное яблоко; офтальмологическое вмешательство является приоритетным по отношению к выполнению костной реконструкции.
Острота зрения и реакции зрачков на свет документируются до и после хирургического вмешательства на орбите.
Клиническая картина
При внешнем осмотре в большинстве случаев переломов орбиты отмечаются периорбитальный отёк, экхимоз и субконъюнктивальные кровоизлияния.
Переломы передней трети орбиты характеризуются пальпирующейся деформацией, костной «ступенькой» и нарушениями со стороны чувствительных нервов, средней трети — изменениями положения глазного яблока, глазодвигательными нарушениями и диплопией, а задней трети орбиты — зрительными и глазодвигательными нарушениями.
Невозможность движений глазного яблока при том или ином направлении взора говорит либо о параличе глазодвигательных нервов, либо о местном поражении наружных мышц глаза, которое вызвано ушибом или ущемлением мышц в области перелома.
Клиническая картина и дальнейший прогноз в большинстве случаев зависят от силы удара и повреждения соседних структур. Например, перелом верхней стенки орбиты нередко связан с повреждением головного мозга. Переломы нижней и внутренней стенок осложняются возможностью попадания инфицированного слизистого отделяемого из придаточных пазух носа в орбиту.
Основные признаки переломов:
- Кровотечение из носа, кровоизлияние под кожу век.
- Наличие воздуха под кожей в области глаза (особенно часто при чихании или шмыгании носом после травмы). При этом, при надавливании на кожу, под пальцами ощущаются едва заметные щелчки – лопанье пузырьков воздуха в тканях.
- Ограничение подвижности глаза, двоение.
- Невозможность широко открыть рот.
- Смещение глазного яблока вглубь орбиты (энофтальм), вниз (гипофтальм), редко – выпирание глаза наружу (экзофтальм).
- Снижение чувствительности кожи в области скулы, щеки, верхней губы, нижнего века, верхнего века, лба (на стороне повреждения).
Диагностика
КТ является оптимальным методом рентгеновского обследования для диагностики переломов орбиты. Аксиальные срезы с шагом томографа в 2-3 мм выявляют нарушения в области медиальной и латеральной стенок и переломы назоэтмоидальной области. Коронарные (фронтальные) срезы, полученные прямо или реформированные из аксиальных срезов, выявляют переломы дна и крыши орбиты и межорбитального пространства.
При отсутствии КТ, рентгенограммы орбит и придаточных пазух часто дают возможность диагностировать перелом дна орбиты, а также визуализировать кровь в верхнечелюстной пазухе, равно как и вдавление в области дна орбиты и грыжевое выпячивание её содержимого. Может также определяться разрыв медиальной стенки и разъединение лобно-скулового шва. В тех случаях, когда подозревается повреждение канала ЗН, необходимы более тонкие срезы 1-1,5 мм через вершину орбиты и зрительный канал, что гарантирует более тщательную диагностику.
У некоторых пациентов со сложной деформацией орбиты необходимо проведение аксиального КТ исследования на спиральном компьютере с последующей трехмерной реконструкцией изображения для получения более полной информации, необходимой для планирования оперативного вмешательства. Результаты такого обследования могут быть использованы для лазерной стереолитографии, — технологии, позволяющей получить с высокой степенью точности пластиковую копию черепа исследуемого больного. Наличие такой модели также позволяет оптимизировать план оперативного вмешательства.
Ценность МРТ исследования при травмах орбиты заключается в возможности выявления повреждений мягких тканей (изменения диаметра, разрывы глазодвигательных мышц и т.д.), а также ретро-бульбарных и поднадкостничных кровоизлияний.
Источник
УДК 617.78-001.-844.168
Дроздова Е.А.1, Бухарина Е.С.1, Хакимова Г.М.2, Сироткина И.А.2
1 ГБОУ ВПО ЧелГМА Минзравсоцразвития России, кафедра офтальмологии ФП и ДПО; 2 МУЗ ГКБ № 3, Челябинск
Определены особенности механизма повреждения орбиты при тупой травме с изолированным переломом нижней стенки орбиты и важность своевременной диагностики. Отмечены диагностическая значимость клинических и инструментальных методов (компьютерная томография, магнитно-резонансная томография) при различной локализации перелома нижней стенки орбиты.
Ключевые слова: тупая травма, орбита, перелом, нижняя стенка орбиты
Актуальность. При внешних воздействиях на орбиту, возникают механические травмы, сопровождающиеся повреждением мягких тканей и костных структур. При контузии орбиты наиболее часто встречаются изолированные переломы нижней стенки орбиты, на которые приходится 35–40 % [1,2]. Контузионная травма орбиты приводит к нарушению бинокулярного зрения. Деформация нижнего контура костного скелета орбиты при травме, а также протяженность перелома в переднезаднем направлении (глубина перелома) могут быть не замечены при первичном осмотре из-за выраженного отека и гематомы век. Небольшие изменения костной орбиты, экстраокулярных мышц, орбитальной клетчатки становятся причиной диплопии, снижения остроты зрения, косметического дефекта, проблемы в социальной и профессиональной адаптации пациента. В связи с этим актуальным является повышение качества диагностики при контузии орбиты с изолированным переломом нижней стенки.
Цель – определить диагностическую значимостьклинических и инструментальных методов диагностики при различной локализации изолированного перелома нижней стенки орбиты.
Материал и методы. С 2005 по 2011 гг. на стационарном лечении в офтальмологическом отделении (центр травм и неотложных состояний органа зрения) МУЗ ГКБ №3, г. Челябинска находились 562 пациента с травмой орбиты. Из них у 169 (30,1%) пациентов диагностирован перелом стенок орбиты. У 78 (46,2%) пациентов выявлен изолированный перелом нижней стенки орбиты. Всего: мужчин – 46 (58,9%), женщин – 25 (32,2%), детей – 7 (8,9%); средний возраст 31,8 ± 6,9 лет. Срок от момента травмы до обнаружения перелома составил от 1 суток до 2 месяцев, в среднем — 12 суток.
У всех пациентов изучен анамнез, выполнено комплексное офтальмологическое обследование: визометрия (с оптимальной коррекцией), рефрактометрия, биомикроскопия, офтальмоскопия, определение характера зрения с помощью четырехточечного цветотеста по Уорсу, тонометрия, периметрия. Также определено положение глазного яблока с помощью зеркального экзофтальмометра Гертля. Всем пациентам выполнена рентгенография орбит и черепа (ROOM–20 M) в прямой, боковой и передней полуаксиальной проекциях. Для получения дополнительной информации 78 (100%) пациентам проведено двухмерное ультразвуковое исследование — УЗИ (A/B SCAN–HUMPREY–837) глазного яблока, экстраокулярных мышц и ретробульбарного пространства.
Компьютерная томография — КТ (CT MAX–640 GE) орбит, придаточных пазух носа выполнена 64 (82%) пациентам. Сканирование проведено в автоматическом режиме по специальной программе, заложенной в компьютерном обеспечении томографа. Для определения состояния нижней стенки орбиты получены срезы во фронтальной (коронарной) плоскости. Для детальной оценки состояния подглазничного канала и экстраокулярных мышц получены изображения в аксиальной плоскости, толщина среза, шаг томографа 1,25 мм, индекс реконструкции 1,25; 2 мм.
Магнитно-резонансная томография – МРТ (Signa Excite 1,5t GE) орбит, придаточных пазух носа, головного мозга проведена 19 (24%) пациентам в трех взаимно перпендикулярных плоскостях с толщиной среза и шагом томографа 1,5 — 2 мм.
Фоторегистрация изображений лица (CYBER – SHOT – SONY – W 300) выполнена 54 (69%) пациентам.
Все пациенты консультированы нейрохирургом, челюстно-лицевым хирургом, оториноларингологом.
Статистическая обработка результатов исследования проведена с помощью методов вариационной статистики с использованием компьютерной программы «Statistica 6.0» в среде Windows. Различия считали достоверными при p < 0,05. Информативность методов оценивали на основании определения чувствительности, специфичности и точности по стандартным формулам. Различия считали достоверными при р < 0,05. Рассчитана информативность метода рентгенографии, КТ и МРТ на основании определения, чувствительности (Se), специфичности (Sp) и точности (Epsilon X), по формулам:
Se = ИП/ (ИП+ЛН)*100%; Sp = ИН/ (ЛП+ИН)*100%;
Epsilon X = (ИП+ИН)/ (ИП+ЛП+ИН+ЛН)*100%
Определен показатель прогностичности положительного результата (PVP) – частота совпадения с окончательным диагнозом: PVP = ИП / ИП + ЛП и отрицательного результата (PVN) – частота несовпадения с окончательным диагнозом: PVN = ИН / ИН + ЛН
ИП – количество истинно положительных результатов, ИН – количество истинно отрицательных результатов, ЛП – количество ложноположительных результатов, ЛН – количество ложноотрицательных результатов.
Результаты. Клиника перелома нижней стенки орбиты при контузии зависела от механизма повреждения орбиты, локализации протяженности перелома в переднезаднем направлении: в передней, средней или задней трети дна орбиты.
В зависимости от механизма повреждения нижней стенки орбиты при тупой травме пациенты разделены на 2 группы.
14 (18%) пациентов в анамнезе указывали на прямой удар по нижнему краю орбиты тупым предметом (палка, рукоятка вил, черенок лопаты, рог коровы). Все больные поступили в стационар на 1 – 3 сутки после травмы с жалобами на гематому век, двоение, онемение кожи щечной, скуловой области, верхней губы. При осмотре пациентов выявлены клинические симптомы: напряженная гематома век – 14 (100%) пациентов, ограничение подвижности нижней челюсти в стороны, открывания рта – 11 (79%), снижение чувствительности кожи в зоне повреждения n. infraorbitalis – 7 (50%), ограничение подвижности глазного яблока вверх, диплопия – 4 (29%). При пальпации нижнего орбитального края определены болезненность, симптом «ступеньки» – 12 (86%), крепитация кожи век – 1 (7%).
У 11 (79%) из 14 пациентов травма орбиты сочеталась с контузией глазного яблока тяжелой степени; диагностирован субконъюнктивальный разрыв склеры – 4 (29%), подвывих хрусталика I-IV степени – 7 (50%).
При рентгенографии у 14 (100%) пациентов выявлены прямые признаки повреждения нижней стенки орбиты в виде изменения нижнего контура орбиты по типу «ступеньки» или наличия линии перелома с расхождением костного края орбиты по скуло-верхнечелюстному шву. Косвенными признаками перелома явились затемнение мягких тканей лица в области поврежденной орбиты и участки воздуха в орбите – 2 (14%), затемнение гайморовой пазухи – 9 (64%). Всем пациентам дополнительно выполнена КТ, подтвердившая перелом нижнего орбитального края со смещением до 2 мм нижней стенки орбиты у 14 (100%) пациентов, признаков ущемления мягких тканей орбиты в зоне перелома не обнаружено; кровь в верхнечелюстной пазухе диагностирована у 11 (78%), воздух в орбите – у 4 (29%) пациентов.
Вторую группу составили 53 (68%) пациента, которые в анамнезе указывали на непрямой фронтальный удар в область орбиты движущимся предметом (кулак, мяч, шайба, камень, колено) с поверхностью, превышающей или сопоставимой по площади с входом в глазницу. Из них 11 (14%) пациентов – удар лицом о неподвижные предметы при падении на землю с высоты, ДТП.
27 (35%) пациентов, в том числе 9 детей, поступили в стационар через 1,5 – 2 месяца после травмы с жалобами на «западение» глазного яблока и двоение. Причинами позднего обращения явился не диагностированный перелом – 8 (30%), остальные пациенты не обращались в ЛПУ за медицинской помощью. При клиническом осмотре у всех пациентов диагностирован гипофтальм до 3 мм, энофтальм до 3 мм с диплопией, значительное ограничение подвижности глазного яблока по вертикали, глазной тортиколлиз – у 18 (67%) пациентов.
При проведении стандартной рентгенографии признаков нарушения целостности нижне-глазничного края верхнечелюстной кости и прилежащего отдела скуловой кости не определено. У 11 (41%) пациентов под нижней стенкой орбиты было выявлено дополнительное локальное затемнение верхнечелюстной пазухи (симптом «капли»). Методом КТ во фронтальной плоскости определен изолированный линейный перелом нижней стенки орбиты в средней трети со смещением более 2 мм и ущемлением нижней прямой мышцы в зоне перелома – у8 (30%) с выпадением ретробульбарной клетчатки в гайморову пазуху – 13 (48%), кровь в верхнечелюстной пазухе – 16 (59%). Однако оценить состояние нижней прямой мышцы, ущемленной в зоне перелома, не удалось. Это послужило показанием к проведению магнитно- резонансного исследования, которое позволило выявить: частичный разрыв нижней прямой мышцы в виде прерывания сигнала – 8 (30%) пациентов.
У 21 (27%) из 53 пациентов с контузией орбиты, поступивших на 1 – 3 сутки с жалобами на гематому век, чувство онемения верхней губы и десны на стороне травмы был заподозрен перелом нижней стенки орбиты в задней трети. При рентгенографии в носоподбородочной проекции в нижней внутренней части орбиты определено изменение контура узкого удлиненного просветления у 4 (19%) пациентов по сравнению с изображением нижней глазничной щели контралатеральной стороны. Просветление ошибочно принято за перелом у 17 (81%). Методом КТ с трехмерной реконструкцией у 21 (100%) пациента определено нарушение контура нижней глазничной щели.
У 16 (21%) из 53 пациентов определен тотальный «взрывной» перелом нижней стенки орбиты, отличающийся появлением на 3 – 5 сутки гипофтальма и энофтальма со стойкой вертикальной диплопией. При рентгенографии обнаружены дополнительные линейные костные тени под нижней стенкой орбиты и нарушение конфигурации подглазничного отверстия – 12 (75%). Методом КТ выявлен крупнооскольчатый – 6 (38%) и мелкооскольчатый – 10 (62%) «взрывной» перелом нижней стенки орбиты, также утолщение и уплотнение «брюшка» нижней прямой мышцы (при нормальных значениях – 70 HU), пролабирование ретробульбарной клетчатки в верхнечелюстную пазуху – 14 (88%), увеличение объема орбиты, уменьшение объема верхнечелюстной пазухи – 16 (100%), гемосинус – 15 (93%). Отсутствие положительной динамики на фоне консервативной терапии в течение 3 – 7 суток: не рассасывающееся подкожное и субконъюнктивальное кровоизлияние, ограничение подвижности глазного яблока по вертикали, диплопия, явились показанием для выполнения магнитно-резонансного исследования. Методом МРТ удалось выявить прерывание сигнала по наружному контуру нижней прямой мышцы в результате ее полного разрыва – 4 (25%); увеличение интенсивности сигнала по наружному контуру при имбибиции мышцы кровью и перимускулярном отеке – у 7 (44%) пациентов.
Информативность рентгенографии при тупой травме орбиты с переломом в наружной трети нижней стенки орбиты была высокой и составила: чувствительность (86,3%), специфичность (79,5%), точность (82,1%). Информативность рентгенографии в диагностике перелома нижней стенки орбиты в средней и задней трети низкая: чувствительность (57,2%), специфичность (64,1%), точность (51,4%).
Определение информативности КТ при контузионной травме орбиты позволило установить высокую чувствительность (96,1%), специфичность (80,3%), точность (89,8%) метода в диагностике перелома дна орбиты на всем протяжении в переднезаднем направлении по длине. Информативность КТ в отношении повреждения нижней прямой мышцы составила: чувствительность (63,2%), специфичность (57,4%), точность (61,5%).
Определение информативности МРТ при травме орбиты позволило установить высокую чувствительность (91,2%), специфичность (78,1%), точность (85,6%) метода в диагностике патологических изменений нижней прямой мышцы. Прогностичность положительного результата (PVP=92,2%); прогностичность отрицательного результата (PVN=7,8%). Это подтверждает значимость дополнительного магнитно-резонансного исследования при травме орбиты.
Обсуждение. В нашем исследовании контузионный изолированный перелом нижней стенки орбиты диагностирован у 78 (46,2%) из 169 пациентов. Это связано с ее анатомическим строением (ячеистое строение губчатого вещества глазничной поверхности верхнечелюстной кости) и топографическим расположением – узловое положение в системе естественных костных соединений костей лицевого черепа [2,3]. Для изолированного перелома «дна» орбиты требуется меньше энергии, чем для перелома внутренней стенки [3,5]. Важную роль в возникновении перелома играет контур стенок орбиты. В частности, «аркообразная крыша» – верхняя стенка орбиты более устойчива к деформации, чем практически «плоское дно» – нижняя стенка, которая легче деформируется и ломается. Повреждению нижней стенки орбиты способствуют рефлекторное сокращение круговой мышцы глаза и расположение воздухоносной полости – гайморовой пазухи под ней. У детей до 7 – 8 лет редко встречается перелом дна орбиты в результате неполного развития верхнечелюстной пазухи и продолжающегося роста орбиты [2,6]. Если перелом возникает, то в средней трети нижней стенки орбиты, в литературе обозначен как перелом по типу «черного хода», вызывает наибольшие трудности в диагностике [5,7]. Литературные данные сопоставимы с полученными нами результатами исследования. Так, в поздние сроки после травмы (через 1,5 – 2 месяца) мы наблюдали 27 (35%) пациентов, в том числе 9 детей, которые обратились к офтальмологу с жалобами на «западение» глазного яблока и двоение. При этом в раннем периоде травмы орбиты перелом не был диагностирован у 8 (30%) пациентов, остальные не обращались за медицинской помощью. Только после дополнительного проведения КТ-исследования выявлен перелом в средней трети нижней стенки орбиты.
Наиболее распространенным видом перелома нижней стенки орбиты является «взрывной» перелом. Существуют две теории его возникновения: B. Smith и W. F. Regan, 1957 – «гидравлическая»; R. Le Fort, 1901 – «механическая» [2, 7, 8]. Гидравлическая гипотеза: ранящий агент, величина которого превышает размеры входа в орбиту, деформирует и смещает глазное яблоко вглубь орбиты, тем самым сжимая ее содержимое и резко повышая внутриорбитальное давление, что вызывает «продавливание» наиболее слабой нижней стенки орбиты в гайморову пазуху экватором резко деформированного в момент травмы глазного яблока. Пролабированные мягкие ткани возвращаются в исходное положение медленнее, чем костные отломки, поэтому ущемляются в зоне перелома. Механическая теория основана на развитии растрескивания дна орбиты вследствие волнообразной деформации, передающейся с нижнего орбитального края на дно орбиты. В нашем исследовании «взрывной» тип перелома нижней стенки орбиты достоверно определен у 16 пациентов при помощи дополнительного КТ исследования, получивших удар в область орбиты предметом, большим размера орбитального входа (кольца).
Выводы.
1. При тупой травме орбиты в зависимости от места приложения силы определено два механизма возникновения перелома нижней стенки орбиты: «прямой» – при непосредственном ударе по нижнему краю орбиты и «непрямой», «взрывной» – при распределении силы удара по всему орбитальному кольцу.
2. На основании тщательного изучения анамнеза и клинического обследования пациентов можно предполагать наличие изолированного перелома нижней стенки орбиты в передней, средней или задней трети.
3. Информативность рентгенографии в диагностике перелома нижней стенки орбиты при тупой травме в наружной трети достаточно высокая чувствительность (86,3%), специфичность (79,5%), точность (82,1%). По сравнению с чувствительность (57,2%), специфичностью (64,1%), точностью (51,4%) этого метода в диагностике перелома в средней и задней трети дна орбиты.Диагностические возможности КТ значительно выше при сравнении информативности с рентгенографией по локализации перелома в переднезаднем направлении нижней стенки орбиты.
4. Для выявления травматических повреждений нижней прямой мышцы наиболее информативным является метод магнитно-резонансной томографии.
Список использованной литературы:
1. Катаев М.Г., Еолчиян С.А., Тишкова А.П. Диагностика и тактика лечения при переломах орбиты // Вестн. офтальм. – 2006. – №1. – С. 26–32.
2. Митрошенков П.Н. Реконструктивная хирургия тотальных и субтотальных дефектов верхней, средней и нижней зон лицевого скелета. Москва: Наука. – 2008. 6 с.
3. Николаенко В.П., Астахов Ю.С. Часть 1. Эпидемиология и классификация орбитальных переломов. Клиника и диагностика переломов нижней стенки орбиты // Офтальмологич. ведомости. – 2009. – Т.2. – №2. – С. 56–70.
4. Baek S. H., Lee E. Y. Clinical analysis of internal orbital fractures in children // Korean J. Ophthalmol. – 2003. – V.17. – P. 44–49.
5. Brown M. S., Ky W., Lisman R. D. Concomitant ocular injuries with orbital fractures // J. Cranio-maxillofac. Trauma. – 1999. – V.5. – №3. – Р. 41–46.
6. Josef J. M., Glavas I. P. Orbital fractures: a review // Сlinical Ophthalmol. – 2011. – V.5. – P. 95–100.
7. Kubal W. S. Imaging of orbital trauma // RadioGraphics. – 2008. – V.28. – №6. – Р. 1729–1739.
8. Nagase, D. Y., Courtemanche D. J., Peters D. A. Facial fractures – association with ocular injuries: 13 – year review of one practice in a tertiary care centre // Can. J. Plast. Surg. – 2006. – V.14 – №3. – P. 167–171.
UDC 617.78-001.-844.168
DrozdovaE.A., BukharinaE.S., HakimovaG.M., SirotkinaI.A
1GBOU VPO ChelGMA Minzravsotsrazvitiya Russia, Department of Ophthalmology and DPO PT, 2MKH № 3, Chelyabinsk
DIAGNOSIS OF ISOLATED FRACTURES OF THE INFERIOR ORBITAL WALL AT BLUNT TRAUMA
The characteristics of orbit injury mechanism due to the blunt trauma with an isolated fracture of the inferior wall of orbit were determined. Al