Мази локтевой сустав после перелома
Перелом —, это полное или частичное нарушение целостности кости при нагрузке, превышающей прочностные характеристики костной ткани. Пусковыми механизмами развития могут быть травма, катастрофа, удар, падение. Лечебно-восстановительный период начинается в стационаре, где осуществляется консервативное и хирургическое лечение.
На заключительном этапе реабилитационного процесса назначают мази после переломов костей. В зависимости от механизма действия, они снимают боль и воспаление, влияют на метаболизм, усиливают кровообращение в зоне повреждения, сокращают сроки выздоровления. Чтобы лечение принесло пользу, выбор препарата целесообразно доверить врачу.
Насколько эффективна мазь при переломах

Для устранения признаков перелома (боль, воспаление, отечность, гематомы), ускорения сращения кости, восстановления функциональности поврежденного сегмента в период реабилитации доктор назначает локальные препараты. В зависимости от ожидаемого терапевтического результата, выбирают медикаменты с различным фармакологическим эффектом.
Основная задача мазевых и гелевых форм —, доставить активные компоненты в очаг поражения. При систематическом использовании и грамотном режиме дозирования распределение лекарства происходит в глубоких слоях эпидермиса, где его процент содержания в несколько десятков раз превышает плазменную концентрацию.
Под действием препаратов проходят боль и воспаление, спадает отек, рассасываются гематомы, улучшается обмен веществ на тканевом уровне.
Справка. Преимуществом наружных средств являются хорошая переносимость и высокий профиль безопасности. За счет определения препарата в плазме крови в дозах, не превышающих физиологической нормы, побочные явления встречаются редко.
Противопоказания
Существует два фактора, при которых местная терапия абсолютно противопоказана: открытый перелом и послеоперационный период.
Так как применение мазей при переломах ноги и руки подразумевает исключительно наружное нанесение, то наличие воспалений на коже, раневых поверхностей, ссадин, экзем, дерматозов, заболеваний кожи, спровоцированных действием инфекций, затрудняет использование локальных препаратов.
Противопоказаны мазевые и гелевые формы пациентам с индивидуальной непереносимостью активного ингредиента или веществ вспомогательного состава.
С осторожностью назначают наружные средства при:
- беременности на 1 и 3 триместрах,
- грудном вскармливании,
- пожилом возрасте,
- почечной, печеночной, сердечной недостаточности,
- эрозивно-язвенных поражениях желудка и двенадцатиперстной кишки,
- расстройствах свертываемости крови.
Вопрос целесообразности и безопасности использования мазей у детей младше 12 лет должен обсуждаться с доктором.
Типы мазей
В зависимости от действующего состава и эффекта, который он оказывает на организм, выделяют несколько видов локальных средств:
- Анальгезирующие. Купируют острый болевой синдром, уменьшают выраженность воспалительного процесса, за счет чего улучшается общее состояние пациента, повышается трудоспособность.
-

Противоотечные. Главным образом действуют на вены и капилляры, устраняют повышенную проницаемость сосудистых стенок, предотвращают выход экссудата в близрасположенные ткани.
- Восстанавливающие. Влияют на процессы остеосинтеза, активизируют регенерацию тканей, улучшают кровообращение.
- Согревающие. Механизм действия связан с усилением местного кровотока, стимуляцией процессов метаболизма, что приводит к купированию мышечной боли, улучшению подвижности суставов, расслаблению гладкой мускулатуры.
- Противовоспалительные. Показаны с целью избавления пациента от признаков воспалительной реакции. Способствуют снижению или полному устранению отечности и болей, увеличению двигательной активности поврежденных структур костно-мышечной системы.
При выборе оптимального препарата доктор должен ориентироваться на основные факторы: клиническую картину, возраст и общее состояние пациента, время получения травмы.
Справка. Мази с согревающим эффектом противопоказаны в первые трое суток, а охлаждающие средства уже не принесут пользы на 3-4 день после повреждения сустава.
Обезболивающие
Повреждение целостности костно-хрящевой ткани выражается в болезненных ощущениях. Как правило, боль усиливается при попытках движения и осевых нагрузках, ограничивает активность движений и становится причиной частичной или полной нетрудоспособности.
Болевой синдром может присутствовать в течение всего периода —, с момента получения травмы до окончания лечебно-реабилитационного процесса.

Для кратковременной терапии умеренно сильных болей при переломах назначают обезболивающие мази. Хорошо справляются с болью и воспалением нестероидные противовоспалительные средства:
- «Нурофен»,
- «Диклофенак»,
- «Нимесулид»,
- «Кетонал»,
- «Ортофен».
Фармакологическое действие (противовоспалительное, анальгезирующее и жаропонижающее) связано со способностью активных компонентов подавлять биосинтез и высвобождать медиаторы боли, воспаления и лихорадки.
Режим дозирования подбирают индивидуально. Средняя суточная норма для взрослого человека варьируется в пределах 8 г, израсходованных за 2-3 приема.
Дозировку корректируют в зависимости от выраженности признаков перелома. При интенсивном болевом синдроме по показаниям врача лекарственная доза может быть увеличена до момента, пока состояние пациента не стабилизируется, после чего переходят к физиологической норме.
Противоотечные
Вследствие повреждения капилляров после перелома повышается их проницаемость, нарушаются кровообращение и отток жидкости, поврежденная конечность отекает. В таких случаях оправдан прием противоотечных мазей.
Их основная задача —, предупреждать образование тромбов, угнетать активность свертывающей системы крови, уменьшать силу отека, боли, воспаления.
Чем мазать от отеков после перелома:
- «Гепариновая мазь». Оказывает противовоспалительное, антитромбическое и местноанестезирующее действие. Не проникает через плацентарный барьер и грудное молоко, за счет чего может назначаться при беременности и лактации. При наружном использовании почти не всасывается в кровоток, хорошо переносится пациентами, практически не вызывает нежелательных реакций. Лечение высокими дозами связано с риском развития местных аллергических реакций. Мазь наносят на область ушиба 2-3 раза за 24 часа на протяжении 5-15
дней.
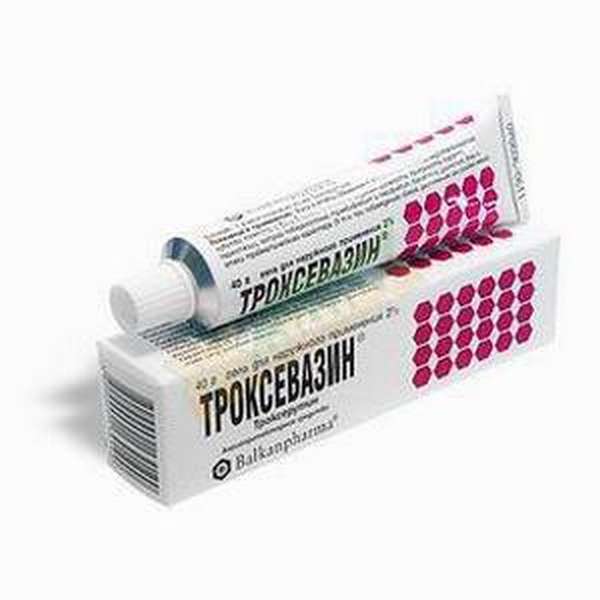
- «Троксевазин». Препарату свойственно выраженное венопротекторное и венотонизирующее действие. Хорошо влияет на реологические параметры крови, справляется с подкожными гематомами. Терапевтический эффект развивается в течение 30 минут и продолжается до 8 часов. Втирают 2 раза в сутки до исчезновения отека и синяков. При увеличенной проницаемости сосудов, связанной с аллергией, ОРВИ, инфекцией, рекомендовано совместно с «Троксевазином» принимать «Аскорбиновую кислоту».
- «Лиотон 1000». Механизм действия идентичен «Троксевазину» и «Гепариновой мази». Фармакологический эффект дольше, чем у аналогов, и равен 24 часам. Применение мази при вывихе плеча или повреждении других структур костно-мышечной системы затрудняет состояние пониженной гемокоагуляции и тромбоцитопении. Случаев передозировки не выявлено. Из наиболее частых побочных реакций отмечают аллергию.
К группе препаратов, близких по фармакологическому эффекту, относят «Венитан», «Контрактубекс», «Тромблесс», «Долобене», «Венолайф».
Восстанавливающие

После купирования боли и признаков воспаления обращаются к заживляющим мазям или гелям. Основой таких препаратов является змеиный или пчелиный яд, который служит стимулом для раздражения рецепторов.
Вследствие рефлекторных реакций нарушается передача нервных импульсов, при этом уменьшается выраженность болевого синдрома, улучшается трофика тканей.
Линейку наиболее часто назначаемых препаратов формируют такие мази, как «Апизартрон», «Випросал», «Вирапин», «Випратокс».
Они стимулируют местный кровоток, прогревают нижние слои эпидермиса, купируют мышечно-тонический синдром. Лечебный эффект связан с противовоспалительными, анальгезирующими и вазодилатирующими способностями.
Справка. Восстанавливающие мази используют до тех пор, пока боль не пройдет, но общий курс лечения не должен превышать 10 дней.
Согревающие
Препараты данной группы действуют как раздражающие и обезболивающие средства. Механизм действия связан с возбуждением рецепторов кожи, стимуляцией местного кровообращения, снижением тонуса сосудистой стенки, за счет чего увеличивается просвет сосуда.
Влияние согревающих мазей заметно уже через несколько минут после нанесения:
- ощущаются тепло и незначительное чувство жжения в месте действия,
- уменьшается чувство напряжения в мышцах,
- снижается интенсивность болевого синдрома.
Под действием мазей с согревающим эффектом возможно локальное повышение температуры на несколько градусов. Это является нормальной реакцией организма на раздражающие компоненты.
Особое внимание в лечении переломов на себя обращают:
- «Капсикам». Лекарство имеет комбинированный состав. Хорошо справляется с мышечной и суставной болью, а также оказывает раздражающее, противовоспалительное и сосудорасширяющее действие. Быстро и полностью впитывается. Боль стихает через 20-30 минут,

и такое состояние сохраняется в течение 3-5 часов. Не назначают беременным, кормящим, в детском возрасте, при реакциях гиперчувствительности и нарушении целостности эпидермиса.
- «Финалгон». Сразу после нанесения наблюдается покраснение кожи, ощущается тепло, снижается выраженность болевого синдрома, улучшается подвижность сустава. Дополнительно характеризуется спазмолитическим и вазодилатирующим действием. Перечень противопоказаний и побочных эффектов минимальный. Очень экономично расходуется. Минус —, высокая цена. Стоимость тюбика 20 г варьируется от 260 до 450 рублей.
- «Никофлекс». Кроме местнораздражающего, обезболивающего и сосудорасширяющего действия, оказывает противовоспалительный и противоотечный эффект. Препарат не следует применять детям младше 6 лет, при склонности к «аспириновой» бронхиальной астме. По инструкции, перед нанесением крема кожу необходимо вымыть мыльной водой, вытереть насухо. Использовать 2-3 раза в день. Согласно отзывам пациентов, «,Никофлекс», чаще аналогов вызывает аллергическую реакцию, озноб, гипертоническое состояние.
Совет! Остатки мази нельзя удалять водой, так как при контакте с жидкостью ощущение жжения усиливается. Мазь или крем убирают с помощью тампона, пропитанного растительным маслом.
Препараты необходимо использовать исключительно по показаниям. Согревающие мази при неправильном режиме дозирования и схеме применения могут стать причиной обострения симптомов перелома, ухудшать общее состояние пациента.
Противовоспалительные
Мази с противовоспалительным и обезболивающим действием объединяют в одну группу нестероидных противовоспалительных средств. Активные ингредиенты из состава тормозят синтез простогландинов, которые являются медиаторами гипертермической реакции, болевого синдрома, воспаления.
Положительно влияют на функциональность иммунной системы, повышают сопротивляемость организма к воздействию агрессивных факторов. Одновременно обладают свойствами жаропонижающего и болеутоляющего.
В качестве примера можно назвать:
- «Нурофен»,
- «Фастум гель»,
- «Кетопрофен»,
- «Вольтарен»,
- «Быструмгель».
Максимальная продолжительность лечения составляет 14 дней, если иные сроки не оговорены врачом. Мазь или гель надо втирать 2-3 раза в течение дня. Если после 7 дней лечения не отслеживается положительной динамики, необходимо прекратить прием препарата и обратиться к специалисту, чтобы обсудить дальнейшую терапевтическую тактику.
Способ применения мазей и кремов при переломах
Выбор препарата и режим дозирования должны обсуждаться с доктором индивидуально. Сколько понадобится мази или крема на раз, зависит от площади пораженного участка: для обработки крупных суставов используют полоску из мази 8-10 см, при повреждении средних и мелких структур локомоторной системы —, от 2 до 6 см.
Совет. Перед началом лечения целесообразно выполнить диагностический тест: на ограниченный участок кожи нанести мазь или гель, через четверть часа оценить реакцию организма.
Пациент должен быть осведомлен, что самопроизвольное увеличение дозы может стать причиной возникновения побочных эффектов. К наиболее частым нежелательным последствиям относят:
- изменение температуры тела,
- зуд, шелушение и сухость кожи,
- эритематозную сыпь,
- болезненную гиперемию,
- повышение артериального давления.
Наносят крем чистыми руками или аппликатором на предварительно очищенную и сухую кожу. Легкими массирующими движениями втирают в место повреждения в течение 3-5 минут.
В отношении некоторых препаратов, чтобы усилить терапевтический эффект, рекомендуют накрыть место действия мази шерстяным платком. Оптимальная кратность процедур —, 3-4 в день.
Нельзя допускать попадания препарата на лицо, слизистые оболочки ротовой и носовой полостей. Это может спровоцировать отечность, зуд, конъюнктивит, жжение в глазах.
При возникновении местных реакций необходимо удалить остатки мази или крема, оказать симптоматическую помощь.
Выводы
Перечень мазей при травме колена, локтевого и плечевого суставов, кистей рук и ног достаточно разнообразный. Большая часть препаратов находится в свободной продаже.
Безрецептурный отпуск и доступная цена не должны стать поводом к самолечению. Правильным решением будет обращение к доктору, который подберет максимально эффективный и безопасный препарат для конкретного пациента, учитывая терапевтические задачи и общее состояние больного.
Источник
Когда начинать занятия?

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Читать далее »
Начинать ЛФК после перелома локтевого сустава можно почти сразу после накладывания гипса – через несколько дней после этого. Необходимо выполнять простейшие упражнения для пальцев, но предварительно нужно проконсультироваться с врачом. Иногда при переломе специалисты запрещают любые движения поврежденной конечностью или ее кистью. При отсутствии подобных противопоказаний, начните заниматься ежедневно:
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- Сжимайте-разжимайте пальцы в кулак.
- Разводите пальцы.
- Поочередно выполняйте каждым пальцем круговые движения.
- Купите обычный пластилин и разминайте его, поддерживая моторику.
Диклофенак и антибиотик при бурсите
Бурсит является серьезным заболеванием. Характеризуется воспалением синовиальной сумки сустава и последующим накоплением экссудативного содержимого. Синовиальная сумка, окружающая сустав, всегда содержит определенное количество жидкости, которая играет роль смазки и всегда находится в зазоре между поверхностями сопредельных костей сустава. Поражает бурсит в основном сильно нагруженные суставы, довольно часто встречается у профессиональных спортсменов. Чаще всего бурсит возникает в коленных, плечевых, локтевых и тазобедренных суставах. Немного реже бурсит возникает в области пятки стопы.
Основные виды бурсита
В зависимости от характера болезни и ее течения бурсит подразделяется на острую и хроническую формы. Антибиотик при бурсите принято назначать в основном при хронических и гнойных проявлениях. В легких формах ограничиваются назначением противовоспалительных средств, например, таких, как диклофенак. Оправданность применения антибиотика доказывается наличием некоторых факторов, таких как: повышение температуры тела, наличие гноя в синовиальной сумке, переход воспалительного процесса на соседние ткани.
Наиболее часто встречается бурсит плечевого, коленного и локтевого суставов. Немного реже регистрируется бурсит тазобедренного сустава и в области стопы.
Бурсит коленного сустава часто возникает из-за профессиональной деятельности. Например, у шахтеров. Воспаление синовиальной сумки локтевого сустава случается у спортсменов и у работников научного труда, деятельность которых связана с постоянной нагрузкой на локти от письменного стола.
Существует понятие посттравматического бурсита. Это может касаться и спортивных травм, например, у футболистов, и травм различного происхождения.
Иногда случаются осложнения в виде бурсита на фоне артроза суставов или подагры.
Механизм воспаления основывается на инфицировании синовиальной сумки и развитии микробной флоры в ней.
Диагноз воспаления синовиальной сумки
Основные признаки появления воспаления в синовиальных сумках — это покраснение кожных покровов сустава и возникновение припухлости. Ее размер может колебаться, в зависимости от тяжести воспаления, от 6 до 10 см. При пальпации больной чувствует болезненные ощущения, структура припухлости плотная. При обычном остром бурсите повышение температуры, как правило, не возникает. Следует учесть этот факт при дифференциации степени воспаления. Так, при гнойном бурсите почти всегда наблюдается повышение температуры тела.
При остром бурсите не возникает ограничения подвижности в суставе, в отличие от артрозов. То есть больной может свободно сгибать и разгибать руку в локтевом суставе или ногу в коленном.
Легкая степень локтевого бурсита не всегда настораживает больного, так как небольшая боль появляется в результате сильного надавливания. Важно учитывать этот момент, потому что если не будет оказано должное лечение, форма заболевания изменится на более тяжелую степень или даже гнойную. Синовиальная жидкость имеет белковую составляющую и идеально подходит для роста микроорганизмов, вызвавших воспаление.
Лечение бурсита
При острых формах бурсита показано наложение специальной фиксирующей повязки на больной сустав. Данное мероприятие позволяет добиться относительной фиксации сустава и, следовательно, на воспаленную синовиальную сумку будет оказано минимальное воздействие.
Также при неосложненных формах воспаления назначают препарат диклофенак в виде внутримышечной инъекции или таблеток. Его действие оказывает противовоспалительное и болеутоляющее действие. Применять диклофенак следует с осторожностью при наличии заболеваний желудка. Дает значительный эффект наложение компрессов с димексидом или мазью Вишневского. Особенно важно применение компрессов при выпотевании (образовании значительного экссудативного содержимого). Во избежание вторичного инфицирования кожные покровы вокруг сустава обрабатывают метиленовым синим.
Охлаждающие компрессы снижают величину отека. Прикладывать их нужно не более двух раз в день на 30 минут.
Назначать антибиотик при острых формах воспалительного процесса уместно в случае пограничного состояния с гнойной формой или при сильно ослабленном иммунитете.
Гнойный бурсит сустава — это серьезное, осложненное заболевание. В этом случае требуется хирургическое вмешательство. В более легких случаях производится пункция синовиальной сумки с последующим дренированием экссудата и введением антисептика. В область воспаления вводят кортикостероидные препараты. Иногда вводят антибиотик местного действия. При осложненных формах проводится хирургическая операция. Делают надрез и производят удаление синовиальной сумки и гнойного отделяемого.
При гнойных формах бурсита всегда желательно принимать диклофенак или ибупрофен для снятия воспаления.
тибиотик в этом случае обязателен. Наиболее часто применяют антибиотики цефалоспоринового ряда. Но в любом случае назначать антимикробные препараты должен специалист в зависимости от состояния больного. Какие методы приема антибиотиков лучше в том или ином случае — решает лечащий врач. Как правило, уколы более эффективны. Попутно с антибиотиками назначают препараты общеукрепляющего спектра. Диклофенак способен усиливать деятельность некоторых антибиотиков, этот факт нужно учитывать при их подборе.
Следует знать, что бурсит является достаточно серьезным заболеванием и при неудовлетворительном лечении может дать осложнения в виде артроза, остеомиелита. В гнойных случаях осложнения чреваты сепсисом. Поэтому важно скорейшее назначение лечения уже при первых признаках болезни.
artrozmed.ru
Эпикондилит локтевого сустава — симптомы и лечение, описание заболевания и его виды
Острая пронзающая боль в локте способна надолго ограничить подвижность руки, доставить существенный дискомфорт и уменьшить двигательную активность человека. Редкий человек не сталкивался с таким явлением хотя бы один раз в своей жизни. Причин боли в локте может быть множество, одна из них – эпикондилит.
Эпикондилит локтевого сустава – воспалительный процесс, происходящий в области локтя, затрагивающий область тканей, располагающихся вблизи сустава. Заболевание всегда характеризуется острой пронизывающей болью и невозможностью во время болевого приступа согнуть/разогнуть руку в локте. Воспаление при эпикондилите может локализоваться как с внешней, так и с внутренней стороны локтя, в зависимости от этого в медицине известно два вида заболевания:
- Внешний, или наружный (латеральный);
- Внутренний (медиальный) эпикондилит.
Когда начинают заниматься?
Перелом локтевого сустава в любом случае сопровождается накладыванием гипса. В этот период невозможны любые движения, которые бы держали мышечную ткань в тонусе. Как результат сухожилия и мышцы истончаются, укорачиваются, становятся менее выносливыми для бытовых, а особенно спортивных движений. А ведь именно сухожилия отвечают за безопасную работоспособность руки, предотвращая возникновение других травм.
В связи с вышеперечисленными причинами реабилитация после перелома руки очень важна. Как разработать локтевой сустав после перелома мы расскажем далее. Восстановление происходит в два этапа.
- Первый этап начинается еще в период ношения гипса и является не менее важным, чем последующие.
- Второй этап начинается сразу же после снятия повязки, так как за период неподвижности сгибательная функция локтя существенно страдает. Необходимо ее восстановить как можно быстрее и вернуться в обычный ритм жизни без риска повторной травмы.
Особенности лечения и реабилитации
В результате перелома, операции и последующей фиксации локоть долгое время остается неподвижным. Восстановить полноценную работу сустава помогает качественное выполнение реабилитационных рекомендаций врача. Лечение и реабилитационный период напрямую зависит от типа перелома. Нарушение целостности костей происходит в результате падения или после травмы.
Разработать локоть после перелома или операции помогает лечебная физкультура, физиотерапевтические процедуры и массаж. Реабилитация — процесс небыстрый. После снятия гипса пациент чувствует, насколько ослабли мышцы и соединительные ткани. Чтобы избежать перегрузки сустава, необходимо постепенно наращивать нагрузку.
Сначала можно просто сжимать и разжимать кулак.
Носить гипс при переломе приходится до 2,5 месяцев. В этот период полезна нагрузка без отягощения, разработка пальцев. Врачи рекомендуют:
- разминать пластилин;
- расставлять пальцы и сводить в исходное положение;
- разжимать ладонь и сжать в кулак;
- очерчивать в воздухе круги каждым пальцем по отдельности.
Очень часто люди, ведущие подвижный образ жизни, сталкиваются с травмами конечностей.
Во время падения, либо удара, человек инстинктивно выставляет вперед руки, поэтому области локтя и запястья, больше всего подвержены перелому. Повреждения локтевого сустава сопровождаются сильными болями, ограничением двигательных функций.
Причины травмы
Причины травм локтя могут быть различными: падение на согнутую в локтевом суставе, или выровненную руку, полученный удар по отростку локтя, вывих или травма суставной части предплечья. Риск перелома становится выше, если связки в районе локтя, ослаблены.
Почему нужно
Не каждый человек знает, как разработать локоть после перелома, и для чего это нужно делать.
Проводя терапию травмы локтевого сустава, на получившую травму конечность накладывают гипс, чтобы обеспечить ее полную иммобилизацию.
Если движения в суставе отсутствуют слишком долго, мышечный корсет начинает атрофироваться. Размеры сухожилий становятся меньше, поэтому сустав становится не защищен от получения растяжений, травм.
ЛФК для локтя
Что запрещено
Зачастую, пациенты пытаются быстрее пройти период реабилитации, поэтому начинают массировать поврежденную область, как только врач снимет гипс.
Этого делать нельзя, потому как сустав может сместиться, на кости образуется отросток, либо произойдет разрыв мышцы.
Массаж полезен, только когда это будет рекомендовано специалистами.
Запрещено после снятия иммобилизующей повязки, пассивно работать травмированной конечностью: носить тяжести, делать на нее упор, висеть на турнике, и т.п. Это может закончится появлением болезненных ощущений.
На протяжении нескольких месяцев после полученного повреждения, нужно максимально бережно относиться к руке, пока не закончится реабилитационный период.
Как разработать
Разработка локтевого сустава после перелома, упражнения, и другие методы проведения реабилитации, необходимые для скорейшего выздоровления, обсуждаются с лечащим врачом. Чтобы купировать болезненные ощущения, назначают прием обезболивающих средств.
Бывают тяжелые случаи перелома (например, со смещением отломков кости), которые не обходятся без проведения хирургического вмешательства. Очень важно, чтобы при таких травмах до приезда скорой, человеку оказали первую помощь. Для этого нужно наложить иммобилизующую шину, при помощи подручных средств.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Сусталайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
В остальных случаях, если костные структуры травмированы незначительно, суставы восстанавливаются без операции.
Чтобы регенеративные процессы проходили максимально быстро, после устранения гипсовой повязки, нужно вернуть конечности привычную подвижность.
Как разработать руку после перелома в локтевом суставе, человек решает совместно со специалистами. Зачастую, для этого рекомендуют занятия целебной гимнастикой, выполнение массажа, посещение физиотерапевтических процедур.
Полезные упражнения
Существует ЛФК для травмированных конечностей. Можно выполнять его после снятия гипса, с разрешения врача. Главное – учитывать такие требования:
- Выполняйте упражнения только надев бандаж, который поможет ограничить двигательную активность;
- Необходимо делать регулярные тренировки;
- При появлении болей, занятия сразу заканчивают;
- Делать движения нужно без резких движений. Активные занятия разрешаются не ранее, чем через месяц, после снятия иммобилизующего приспособления;
- При наличии заболеваний суставов верхних конечностей, человек с трудом может держать кружку, либо другие предметы. Чтобы вернулись полноценные функции и движения руки, каждое упражнение выполняют пять-шесть раз. Если появилась усталость, можно делать их с короткими перерывами.
Не многие знают, каким должен быть ЛФК при переломе локтевого сустава. Комплекс упражнений может включать такие движения:
- наклоны ладонями, соединенными друг с другом;
- броски теннисного мяча о стену, после чего его нужно словить;
- разминание антистресса, детской глины для творчества, пластилина, мягких шариков. Главное – чтобы предмет находился посередине ладошки;
- сцепив кисти в замок, плавно поднимают верхние конечности под голову;
- сев за стол, необходимо медленно перебирать по нему пальцами;
- проворачивание в ладошках двух небольших шариков. Такое упражнение действенно, если человека беспокоят артриты, артрозы, либо был получен перелом локтевого сустава, осложненный смещением костных обломков.
Физиотерапия
После снятия гипса, терапия перелома сустава локтя, должна проходить комплексно. Для этого врачи рекомендуют посещать различные физиотерапевтические процедуры:
- электрофорез;
- ванночки с хвойными растениями;
- иглоукалывание;
- терапия магнитными волнами, либо лазером;
- озокерит;
- прогревания с парафином;
- грязевая терапия.
Какие именно физиопроцедуры будут максимально эффективными, решает только лечащий врач, учитывая индивидуальные особенности травмы каждого пациента. Курс посещение процедур колеблется от восьми до двенадцати раз. Они помогают человеку вернуть конечности привычную двигательную активность.
Когда у пострадавшего существует вероятность образования ложного сустава, либо перелом долго срастается, врачи отправляют его на лечение, с использованием ударных волн. Воздействие на патологическую область осуществляется ультразвуком.
Это помогает активизировать регенерацию поврежденного сустава, обеспечить скорейшее появление костной мозоли.
Массаж
Массирование сломанного локтевого сустава, проводимое на первоначальной стадии лечения, может нанести вред. После устранения гипсовой повязки, специалисты назначают массаж поврежденного отдела.
С его помощью удается укрепить связки, купировать болезненность, сократить риск атрофии мышечного корсета. Первое время, рекомендуется доверить массаж специально обученному человеку, чтобы избежать осложнений.
Когда он научит технике правильного самомассажа, процедуру разрешают выполнять в домашних условиях.
Чтобы восстановить циркуляцию крови в области повреждения, мануальный терапевт применяет различные мази, содержащие обезболивающие вещества. Первым делом, массажист разминает локоть, аккуратно сгибает и разгибает его. Проводя массаж, применяются такие технологии:
- растирание, способное активизировать кровоток в районе травмированного сустава, обработать мышцы, которые находятся глубоко;
- поглаживания, с помощью которых разогревают покровы кожи, подготавливая их к массажу;
- разминание, с применением кремов, снимающих отечность в области полученного перелома.
Питание
Чтобы поврежденный сустав как можно быстрее пришел в норму, при переломе сустава локтя, или артрозе плечевого сустава, нужно откорректировать свое питание. Чтобы связки были крепкими, продукты должны содержать коллаген, витамины групп С и Е. Получить коллаген можно, употребляя в пищу мясо птицы, рыбу, и другие морепродукты, гречку, овсянку, хурму, либо персик.
Богаты витамином С: капуста, помидоры, болгарский перец, апельсины, лимоны, клубника, зелень, и т.д. Витамином Е насыщены злаки, морковь, облепиха, соя, зелень, желток яйца, орехи, и т.д.
Наличие лишнего веса оказывает давление на суставную часть организма, приводит к проблемам с обменными процессами.
Народные рецепты
Предварительно получив разрешение врача, проводя терапию перелома локтевого сустава, разрешается использовать различные средства народной медицины. Многие из них неоднократно показали на практике свою эффективность:
- средства, в основе которых находится мумие, розовое масло. Его втирают в пораженную область, чтобы ускорить регенерацию, активизировать кровоток;
- мазь живокоста, с витамином Е и медом. Она помогает купировать болезненность, наладить кровоток. Мазь наносят на пораженный отдел, оставив на час, два раза в сутки. Курс использования – семь дней.
Сроки реабилитации
Реабилитация после перелома локтевого сустава, считается неотъемлемым звеном терапии. Ее продолжительность может колебаться от нескольких недель, до трех месяцев.
При появлении симптомов, свидетельствующих о наличии травмирования локтевого сустава, не нужно откладывать визит к врачу. Своевременная диагностика, лечение, и разработка поврежденного сустава – гарантирует скорейшее выздоровление, возвращение привычной двигательной активности конечности.
Основной методикой лечения при суставных переломах является наложение гипсовой повязки. После сращения поврежденной костной ткани повязку снимают. Далее, наступает время реабилитационных мероприятий, направленных на восстановления функционирования пострадавшей верхней конечности.
Пока рука находится под гипсом, мышечная ткань и сухожилия теряют упругость и тонус, замедляется кровоток, и ткани получают недостаточное количество кислорода и питательных веществ. Чтобы предотвратить осложнения после перелома, необходимо соблюдать врачебные назначения, входящие в реабилитационный период.
Почему нужно
Источник
