Массаж при переломе и операции шейных позвонков
Повреждение позвоночника является одним из тяжелых повреждений опорно-двигательного аппарата.
Ранения позвоночника и спинного мозга могут быть открытые с нарушением целостности кожных покровов и закрытые — без повреждения кожных покровов и мягких тканей.
Закрытые повреждения бывают: повреждения позвоночника без нарушения функций спинного мозга; повреждения позвоночника, сопровождающиеся нарушением функций спинного мозга; повреждения спинного мозга и его корешков без повреждения позвоночника. Среди закрытых травм позвоночника различают ушибы, переломы, вывихи, растяжения или разрывы связочного аппарата, отрывы замыкающих пластинок, повреждения межпозвонковых дисков.
Повреждение позвоночника у детей относится к наиболее сложным повреждениям ОДА. У детей, в отличие от взрослых, переломы чаще всего происходят в грудном отделе (у взрослых — в поясничном). По локализации различают переломы шейных, грудных, поясничных и крестцовых позвонков.
Повреждения шейных позвонков возникают при падении на голову у ныряльщиков, при резком сгибании или переразгибании шеи.
Повреждения грудных и поясничных позвонков наблюдаются при падении на спину, падении с высоты на ноги или ягодицы, при резком сгибании туловища.
При повреждении шейных позвонков возникает резкая боль в области шеи. Пальпаторно определяется выстояние остистого отростка поврежденного позвонка и резкая боль при надавливании.
При переломах (с повреждением спинного мозга) и вывихах верхнешейных позвонков (I-IV шейные сегменты на уровне I-IV шейных позвонков) развивается спастический паралич всех четырех конечностей с отсутствием рефлексов, утрата всех видов чувствительности соответствующего уровня, корешковые боли в области шеи и затылка, расстройство мочеиспускания.
При повреждении нижнешейного отдела (на уровне V-VII шейных позвонков) развивается периферический вялый паралич верхних конечностей и спастический паралич нижних, исчезают рефлексы двуглавой и трехглавой мышц, периостальный рефлекс, отмечаются утрата всех видов чувствительности ниже уровня повреждения и корешковые боли в верхних конечностях.
При частичном повреждении спинного мозга пострадавший может ощущать онемение, покалывание и слабость в одной или обеих руках.
При повреждении грудного отдела спинного мозга развивается спастическая параплегия и параанестезия нижних конечностей. Могут быть корешковые боли на уровне повреждения, тазовые расстройства.
При повреждении поясничного утолщения (L1 — Sm сегментов спинного мозга на уровне X — XII грудных и I поясничного позвонков) развивается периферический вялый паралич нижних конечностей. Исчезают коленный и ахиллов рефлексы. Больные обычно жалуются на боль в области поврежденного позвонка, усиливающуюся при сгибании вперед или в стороны и при надавливании на остистый отросток. При ощупывании остистых отростков часто обнаруживается выступание отростка поврежденного позвонка (ограниченный кифоз).
При переломах поперечных отростков позвонков отмечается боль в паравертебральных точках латеральнее на 5-8 см от средней линии, надавливание на остистый отросток безболезненно. Острый поясничный или грудной радикулит и вывих диска возникают после подъема тяжести. При выпадении межпозвонкового диска могут наблюдаться периферические парезы ног, нарушение чувствительности. Несложные переломы позвоночника (без поражения спинного мозга) в современных условиях лечат так называемым функциональным методом. Для этого проводят ортопедические мероприятия для устранения деформаций позвоночника и предотвращения вторичного смещения. Основной принцип лечения переломов позвоночника — репозиция сместившихся отломков и иммобилизация их до сращения кости с последующим функциональным лечением.
Наиболее распространенным методом репозиции при переломах в шейном и верхне-грудном отделах позвоночника является скелетное вытяжение в течение месяца с последующим ношением (фиксирующего) гипсового ошейника или полукорсета.
С целью улучшения регенеративно-репаративных процессов при неосложненных компрессионных переломах позвоночника являются лечебная физкультура и массаж.
Задачи массажа: оказать болеутоляющее действие; активизировать обмен веществ в организме больного; ускорить течение регенеративных процессов в поврежденном позвоночнике; способствовать предупреждению мышечной атрофии; борьба с мышечными контрактурами; способствовать скорейшему заживлению перелома; борьба с параличами.
В остром периоде заболевания массаж и лечебная гимнастика противопоказаны.
В подостром периоде, в зависимости от тяжести поражения и общего состояния больного, назначается сегментарно-рефлекторный массаж и массаж парализованных конечностей в сочетании с пассивными движениями.
Методика массажа
Сеанс массажа начинают с сегментарно-рефлекторных воздействий на паравертебральные зоны иннервации спинномозговых сегментов пораженного отдела позвоночника. Массаж этих зон проводится из исходного положения больного лежа на животе, так как больным с переломом позвоночника не разрешается сидеть, а также лежать на боку, что может нарушить иммобилизацию.
Например, при переломах позвоночника, особенно грудных и поясничных позвонков, не рекомендуется больным сидеть в течение длительного времени (3-4 месяца), а также выполнять упражнения в этом положении.
Положение больного лежа на животе оказывает благоприятное воздействие, так как позвоночник находится в разогнутом положении. Под грудь и плечи подкладывают подушку. Следует отметить, что больной не должен ложиться на подушку животом, потому что в этом случае сгибается позвоночник.
При массаже сегментарно-рефлекторных зон проводятся следующие приемы: поглаживание (продольное попеременное, попеременное), разминание, растирание (пиление, лучевым краем кисти, подушечками четырех пальцев, подушечкой больного пальца, штрихование) и непрерывная вибрация вне очага поражения.
После 1-2 сеансов сегментарно-рефлекторных воздействий, если не усиливаются боли и нет обострения процессов в области поражения, применяют массаж поврежденного места с использованием поверхностного поглаживания, неглубокого растирания и непрерывной вибрации ладонью или пальцами с малой амплитудой.
После массажа сегментарно-рефлекторных зон массируют парализованные конечности. Как уже было сказано выше, в зависимости от места повреждения параличи и парезы верхних и нижних конечностей могут носить спастический или вялый характер и сопровождаться расстройствами чувствительности и трофики. Известно, что спастические и вялые параличи и парезы, нарушения координации движений, выпадение большой рефлексогенной зоны моторной рецепции приводят к глубокой и стойкой инвалидизации больного на многие месяцы и годы.
Для спастически сокращенных мышц следует применять приемы, которые вызывают понижение мышечного тонуса. С этой целью применяют поверхностное поглаживание (продольное прямолинейное, прямолинейное), поверхностное и медленное разминание (ординарное, продольное), потряхивание, растирание (подушечками четырех пальцев, подушечкой большого пальца, «щипцами») и непрерывную вибрацию ладонью или пальцами.
На растянутых и ослабленных мышцах-антагонистах проводятся те же приемы, но более интенсивно. Однако, из приемов разминания помимо «ординарного» и «продольного», целесообразно включать «пощипывание», «щипцеобразное поперечное» и «двойное кольцевое» разминание.
Все приемы следует строго дозировать, чтобы не допустить возбуждения спастических мышц, утомления паретичных мышц и появления болезненности.
При вялых параличах, при массаже паретичных мышц, в отличие от спастических, приемы следует проводить более глубоко и энергично, чем при спастических параличах.
При массаже конечностей массаж применяют сначала на растянутых, ослабленных мышцах (мышцы-разгибатели), затем на спастических мышцах (мышцы-сгибатели).
Известно, что при массаже паретичных разгибателей, стимулируется их функция и одновременно происходит расслабление антагонистов (сгибателей), находящихся в состоянии гипертонуса и рефлекторных контрактур.
Массаж рук и ног целесообразно проводить при исходном положении больного лежа на спине. После массажа парализованных конечностей проводится лечебная гимнастика. Сначала проводятся пассивные движения, а затем — активные. Пассивные упражнения должны способствовать растяжению спастически сокращенных мышц и укорочению перерастянутых, ослабленных антагонистов.
Пассивные упражнения следует начинать с проксимальных отделов при постоянном включении в работу дистальных отделов конечностей. Пассивные движения проводят в медленном темпе с возможно более полной амплитудой, и они не должны сопровождаться резкой болью или нарастанием тонуса. Массаж паретичных конечностей является подготовительной фазой для проведения пассивных и активных упражнений. Следует отметить, что при спастическом параличе акцент ЛФК делается на тренировку мышц-разгибателей.
Пассивные движения проводятся также с целью предупреждения контрактур и тугоподвижности суставов. При появлении первых активных движений (что характерно для большинства больных, особенно с травмой в шейном отделе) они выполняются из облегченных исходных положений. В комплексы целесообразно включать упражнения, укрепляющие ослабленные группы мышц и растягивающие мышцы-антагонисты.
Например, для образования сгибательного положения пальцев кисти, которое способствовало бы реабилитации, больным с выпрямленными или незначительно согнутыми пальцами рекомендуется лечение положением, т.е. ежедневно бинтовать кисти в кулак на несколько часов, вследствие чего сгибатели пальцев несколько укорачиваются, а мышцы-разгибатели растягиваются. Во избежание образования контрактур нужно периодически выпрямлять пальцы самостоятельно путем накладывания пальцев на опору (стол, подлокотник кресла) и надавливания на их тыльную часть предплечьем другой руки или с помощью массажиста.
Методические указания
Длительность сеанса массажа 10-20 минут, ежедневно или через день.
1. Для предупреждения пролежней рекомендуется проводить поглаживание и растирание кожи в области крестца, ягодиц и пяток с камфорным спиртом, а также подкладывание ватномарлевых кругов в области крестца, ягодиц и пяток.
2. При переломах шейных позвонков движения в области шеи разрешаются только после снятия гипсового ошейника и полукорсета, включая наклоны головы вперед, назад, в стороны, ротацию направо и налево, а также очень осторожные вращательные движения головой в обе стороны. Однако, надо помнить, что упражнения, выполняемые в первые дни резко и в полном объеме, могут повторно травмировать поврежденный позвонок.
При переломах грудных и поясничных позвонков движения в поврежденном участке проводятся после разрешения больному ложиться на живот. Из положения лежа на животе применяют упражнения, вовлекающие в работу большое количество мышц (в основном, мышц спины и брюшного пресса).
4. Детям, перенесшим компрессионный перелом позвоночника, на длительное время запрещается участие в спортивных соревнованиях, игра в футбол, хоккей, прыжки, езда на велосипеде, настольные игры (шашки, шахматы и др.), при которых приходится много сидеть с согнутым позвоночником. Рекомендуется плавание в бассейне, ходьба на лыжах, туризм.
5. Для оценки функционального состояния позвоночника, мышц спины и живота, а также с целью контроля за эффективностью лечения, всем больным перед выпиской нужно проводить рентгенографию позвоночника, а также, если есть возможность, электромиографию, миотонометрию мышц спины и живота, функциональные пробы на силу и выносливость мышц спины и передней брюшной стенки.
М.М. Погосян
Опубликовал Константин Моканов
Источник
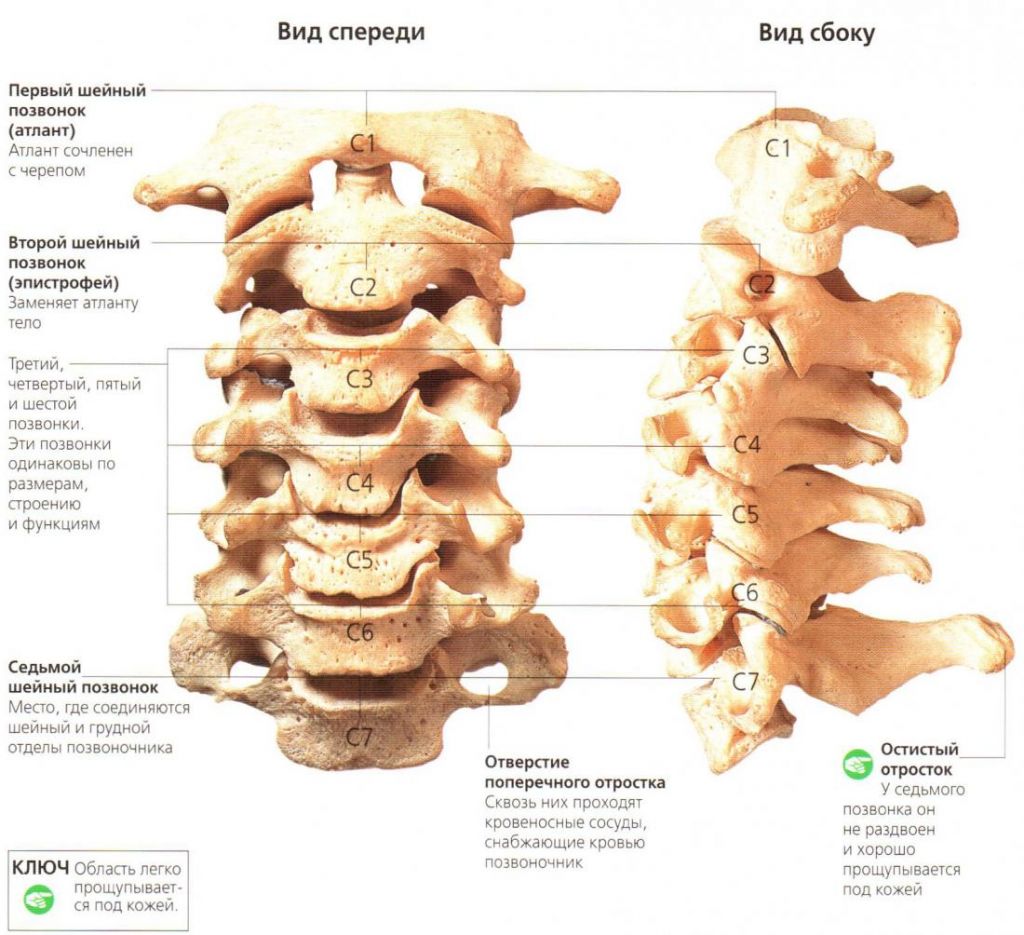
Шейный (цервикальный) отдел – самая подвижная часть позвоночной системы, имеющая изначально узкий позвоночный канал и богатую нервно-сосудистую сеть. Его позвонки отличаются мелкими размерами и специфичным строением, при этом мышечный каркас, который осуществляет поддержку и работоспособность шейных элементов позвоночника, анатомически недостаточно сильный и выносливый. Все это объясняет широкую распространенность возникновения именно в этой хребтовой зоне различного рода дегенераций и травматических повреждений, характеризующихся яркой неврологической симптоматикой.
Строение шейного отдела позвоночника.
Однако большую тревогу вызывает тот факт, что шейные патологии часто сопровождают очень серьезные последствия, среди которых парез и паралич конечностей (особенно рук). Кроме того, запущенные формы болезней могут провоцировать тяжелую дыхательную недостаточность, стремительное ухудшение зрения и слуха, острое нарушение кровообращения в тканях головного мозга и пр. Поэтому лечение цервикальной зоны позвоночного столба предельно важно начинать как можно раньше, как только человек почувствовал первый дискомфорт в соответствующей области.
В противном случае заболевание примет агрессивный характер, что приведет к сильному сужению спинального канала, защемлению нервных корешков и/или пережиму артерий, возможно, к поражению спинного мозга со всеми вытекающими последствиями. Тяжелые состояния лечатся исключительно хирургическим путем.
Ущемление позвоночного канала вледствие выпячивания диска.
Вид оперативного вмешательства подбирается с учетом показаний. Отказываться от операции, если вам она рекомендована, нельзя. Вовремя неразрешенная проблема посредством хирургии грозит инвалидностью, причем иногда необратимой. Многие думают, что вторжение в позвоночник очень опасно, однако помните, что намного опаснее бояться операцию, в связи с чем откладывать ее на потом. Загляните в интернет, там выложено много видео, которые содержательно и наглядно показывают, как выполняется та или иная операция. Вы убедитесь, современная спинальная хирургия шагнула далеко вперед. Действующие сегодня уникальные методики, что подтверждают отзывы пациентов и клинические данные наблюдений, отличаются:
- высокой эффективностью (от 90% и выше);
- минимальной степенью травматизации анатомических структур;
- максимальной сохранностью нормальных функциональных возможностей оперируемого участка;
- незначительной вероятностью интра- или послеоперационных осложнений (в среднем до 5%);
- коротким сроком госпитализации (срок, когда выписывают из стационара, в большинстве случаев наступает в периоде между 3-10 сутками);
- относительно терпимым в плане болевых ощущений и не сильно продолжительным послеоперационным восстановлением (2-3 месяца).
Виды операций на шейном отделе позвоночника
Забегая немного вперед, отметим, что после любого типа операции необходимо провести восстановление, при этом очень качественно и полноценно. От вашей послеоперационной реабилитации, где особое место занимает лечебная гимнастика, будет зависеть окончательный результат хирургического лечения. Примите к сведению следующую информацию: отзывы квалифицированных специалистов дают вразумительно понять, что результаты даже самой успешной операции будут аннулированы, если после нее не последует грамотная и своевременная реабилитация.
Среди существующих хирургических методик, используемых с целью восстановления функциональности шейного отдела, наибольшее распространение обрели декомпрессионные тактики. Их применяют при компрессионном синдроме, то есть когда патологический дефект, возникший в пределах С1-С7 позвонков, производит давление на нервные корешки, артерии, спинной мозг и прочие структуры в соответствующей зоне. С целью декомпрессии довольно часто задействуются следующие методики:
- микрохирургическая дискэктомия – иссечение межпозвоночной грыжи с неполным или тотальным удалением межпозвоночного диска, выполняется под контролем микроскопа;
- ламинэктомия – частичная или полная резекция дужки позвонка, остистых отростков, фасеточных суставов, связок;
- эндоскопическая операция – методика с использованием эндоскопа, реализуемая через миниатюрный доступ, назначается часто при грыжах, многих дегенеративно-дистрофических изменениях, опухолях;
- нуклеопластика – «выпаривание» при помощи лазерного световода небольшого фрагмента ткани пульпозного ядра для втяжения образовавшейся протрузии диска (доступ осуществляется через пункционный прокол).
На шейных уровнях применяются и стабилизирующие тактики оперативных вмешательств, каждая из которых, кстати, может идти совместно и с другими видами операций. Наиболее популярные из стабилизирующих методов:
- артродез (спондилодез) – неподвижное соединение (сращивание) двух или более позвонков при их нестабильности;
Импланты шейного отдела позвоночника на рентгене.
- вертебропластика – операция, при которой в поврежденное тело позвонка «заливается» высокопрочный костный цемент для восстановления его целостности и прочности (делается при компрессионных переломах позвонков, гемангиомах, остеопорозе);
- трансплантация – вживление фрагмента костной ткани, взятой у пациента, с целью закрытия образовавшегося дефекта после операции, например, для заполнения пространства между позвонками и их фиксации после извлечения межпозвоночного диска;
- имплантация – это, как правило, установкаспециальных динамических или неподвижных металлоконструкций (часто при шейно-грудном сколиозе) или протезирование искусственного межпозвонкового диска.
Реабилитация и восстановление после операции
Оперативное вмешательство на шее – это средство устранить главный повреждающий фактор (грыжу, остеофиты, опухоль и пр.). Полностью привести в порядок все двигательно-опорные возможности, функции ЦНС и отдельных органов, что пострадали во время болезни, а также ускорить регенерацию тканей после операционной травмы, поможет вам уже сугубо комплексная реабилитационная терапия. Очередная роль правильно организованного восстановительного процесса после манипуляций на шейном отделе – предупредить развитие всех возможных осложнений (мышечной атрофии, рубцов и спаек, инфекций и пр.), в том числе рецидивов основной болезни и появление новых дегенераций на других уровнях.
В среднем на полное восстановление уходит от 2 до 3 месяцев после произведенного сеанса хирургии. Длительность периода реабилитации зависит от тяжести клинического случая, примененного вида и масштабов вмешательства, индивидуальных особенностей организма больного, наличия/отсутствия осложнений. Поэтому в особых ситуациях реабилитацию требуется продлить и до полугода. После любой процедуры показана на определенный срок иммобилизация шеи, как правило, она заключается в ношении специального ортопедического воротника. В основной период реабилитации противопоказано делать резкие движения, прыгать и бегать, нельзя допускать вращений головой, интенсивных наклонов и поворотов шеи, махов и рывков руками и ногами, поднятие тяжестей выше 3 кг.
В раннюю послеоперационную фазу всегда прописываются по показаниям противотромбозные и антибактериальные препараты, противоотечные и обезболивающие средства, определенные физиотерапевтические процедуры. С первых дней назначается щадящий комплекс ЛФК, который по мере восстановления дополняется более сложными и активными элементами физических нагрузок. Планированием физической реабилитации (подбором сеансов физиотерапии, лечебной физкультуры и пр.) должен заниматься исключительно специалист! На поздних этапах показаны занятия в воде (аквагимнастика, плавание) и массаж, по завершении реабилитации рекомендуется продолжить восстановление в течение 14-30 суток в санатории.
Операция при стенозе шейного отдела позвоночника
Под стенозом шейного отдела принято обозначать патологическое сужение просвета позвоночного канала, где располагается одна из главных структур ЦНС – спинной мозг. При данной патологии зачастую необходимо срочно вовлекать нейрохирургию, так как она опасна критическим неврологическим дефицитом и вегетативными расстройствами. Цервикальная стриктура может привести к ишемии головного и спинного мозга, параличу верхних конечностей (могут пострадать и ноги) и даже к парализации всей части тела ниже пораженной области.
Запущенные остеофиты шейного отдела.
Первопричиной стеноза шейного отдела в доминирующем количестве случаев является последней стадии остеохондроз, операция при спинальном сужении рекомендуется как спасение от тяжелой инвалидизации больного. Стоит заметить, что остеохондроз нами указан как обобщающее понятие, включающее широкий спектр заболеваний, которым положил начало именно данный дегенеративно-дистрофический патогенез. В группу патологий, которые развились на почве запущенного остеохондроза, относят межпозвоночные грыжи, краевые разрастания на позвонках, спондилоартроз, окостенения связок и многие другие.
Если клиника симптомов не поддается консервативной терапии или неинвазивные способы не могут быть задействованными ввиду сильно прогрессирующего стеноза, назначается операция. Вмешательство предполагает использование декомпрессионной ламинэктомии под общим наркозом. При комбинированной проблеме, например, вместе с грыжей, ее сочетают с микродискэктомией и спондилодезом. При спондилодезе осуществляют скрепление смежных позвонков металлическими фиксаторами (стержнями, пластинами, крючками и пр.), установку межтеловых имплантатов или вживление костного трансплантата с металлической гильзой.
Установка металлической конструкции.
Хирургическая процедура при стенозе шейного отдела относится к травматичной и долгой (до 3 часов) операции. Однако ее польза при тяжелых диагнозах неоспорима: пациенты, страдающие в дооперационном периоде от нестерпимых корешковых болей, парестезий и пареза конечностей, в большинстве случаев существенное облегчение начинают ощущать уже на следующий день. Конечно, еще какое-то время, для максимального разрешения проблемы, потребуется интенсивная послеоперационная терапия. Риск отсутствия эффекта незначителен (3%). Малоэффективной или полностью неэффективной процедура может быть в редких ситуациях, причем вероятность неудовлетворительного исхода возрастает в разы (до 15%-20%), если спинномозговая компрессия длилась годами.
Где какие цены?
И, наконец, мы подошли к освещению не менее интересующего всех вопроса: сколько стоит операция на шейном отделе позвоночника и где делают ее на подобающем уровне. Ценовой диапазон достаточно широкий, на окончательную стоимость влияет разновидность и категория сложности оперативного вмешательства. Например, только одна ламинэктомия будет стоить примерно 20 тыс. рублей, но, как известно, она редко когда применяется самостоятельно. Вместе с ней зачастую требуется провести удаление грыжи, межпозвоночного диска, новообразования и др., что в свою очередь дополняется внедрением имплантационных систем для стабилизации. Таким образом, все хирургические манипуляции в совокупности могут потянуть на 100-400 тыс. рублей.
Теперь, что касается выбора нейрохирургического медучреждения. Если есть возможность, лучше проблему с позвоночником решать за границей – в Чехии, Германии или Израиле. Чешская Республика стоит на первом месте, поскольку ортопедия и нейрохирургия, система реабилитации после подобных вмешательств здесь развиты как нигде лучше.
Во всем мире Чехия ассоциируется с государством, где предоставляется наилучшая хирургическая и реабилитационная помощь людям с любыми заболеваниями позвоночника и всех звеньев опорно-двигательного аппарата, при этом по самым доступным расценкам. Цены в чешских клиниках при отменном профессионализме специалистов в 2 раза ниже, чем в других европейских странах, которые славятся высокоразвитой медициной и системой здравоохранения (Германия, Австрия и пр). А если сравнивать с Израилем или США, то Чехия и их не хуже, но зато ценами в сторону уменьшения отличается уже в целых 3 и более раз.
Если вы вынуждены оперироваться в России, выбирайте ведущие клиники в Москве или Санкт-Петербурге, которые много лет функционируют при НИИ нейрохирургии позвоночника или при институтах травматологии и ортопедии.
Источник
