Лучевая диагностика переломов носа

Рыбалкин С. В. (Москва)
Одним из частых видов повреждений головы являются переломы лицевого скелета. Ежегодный процент таких травм составляет 10 -15% (Godin D.A., Miller R.N. 1998), причем 28% травм лицевого скелета составляют переломы костей носа (Шеврыгин Б.В.). Ввиду того, что любая травма носа сопровождается отеком мягких тканей, точно определить наличие перелома на основании осмотра бывает трудно, поэтому прибегают к рентгенологическому исследованию.
Задачами этого исследования являются:
1) распознавание локализации и характера перелома костей носа;
2) определение смещения костных отломков;
3) контроль эффективности иммобилизации костных отломков после репозиции и процесса заживления перелома;
4) своевременное выявление осложнений. Однако вследствие определенной сложности рентгенологического изображения лицевого отдела головы, проекционного искажения и наслоения изображений различных структур, визуализация направления смещения отломков при переломе костей носа оказывается в ряде случаев затруднительной. Существенную помощь в диагностике характера и локализации перелома костей носа оказывает компьютерная томография (1,6).
Целью настоящего исследования является определение практической и диагностической значимости компьютерной томографии (КТ) при переломах костей и перегородки носа у детей.
В основу клинического анализа положены данные комплексного обследования 35 больных, проходивших лечение во 2 ЛОР – отделении ДГКБ №9 г. Москвы по поводу перелома костей и перегородки носа. Возраст пациентов от 3 до15 лет, мальчиков было 27 (77,1%), девочек 8 (22,9%). В первые сутки после травмы носа за помощью в стационар обратилось 25,7%, на 2-е — 5-е сутки — 60 %, в более поздние сроки — 14,3%. В исследуемую группу вошли больные с изолированными переломами костей носа, без сопутствующих травматических повреждений орбит, околоносовых пазух, головного мозга и других органов и систем организма.
Деформация наружного носа при осмотре определялась у 51,4% больных обратившихся за помощью в стационар. В остальных случаях из-за выраженного отёка спинки носа чётко определить характер деформации не представлялось возможным. Деформация перегородки носа при первичном осмотре отмечена у 40 % больных. После детального эндоскопического исследования полости носа жёсткими эндоскопами фирмы К. Storz с углом зрения 0° и 30° острая травма перегородки носа диагностирована у 17,1% больных.
Эндоскопическими признаками острой травмы перегородки носа считали: изгибы перегородки носа под острым углом; наличие кровоизлияний и отёка слизистой оболочки в месте деформации; наличие патологической подвижности перегородки носа.
При рентгенографическом исследовании признаки перелома носовых костей выявлены у 82,9 % всех обследованных больных. Смещение костных отломков определялось у 54,3% больных, это были смещения кнаружи и внутрь.
У детей младшего возраста (3-5 лет) рентгенологическое исследование в 17,1% случаев было недостоверным из-за технических сложностей его проведения.
КТ исследование носа и околоносовых пазух проводилось с использованием компьютерного томографа высокоразрешающего класса фирмы «Siemens» в двух проекциях: коронарной и аксиальной, с последующей двухмерной реконструкцией. При проведении исследования в коронарной проекции сканирование осуществляли от преддверия носа до клиновидной пазухи с шагом 5мм. Исследование в аксиальной проекции выполняли с шагом 2мм от уровня верхнего отдела лобных пазух до твёрдого нёба. Параметры проведения КТ: центр окна +300 НЕ, ширина окна –2000 НЕ. КТ – исследование у детей младшего возраста приходилось проводить под наркозом.
По результатам КТ, выполненной на 5-е – 7-е сутки после травмы носа перелом носовых костей со смещением отломков выявлен у 94,3% больных исследуемой группы, перелом лобных отростков верхней челюсти – у 62,9%, перелом перегородки носа — у 31,4%. При этом боковое смещение костных отломков определялось у 34,3% больных, смещение внутрь – у 51,4%, смещение кнаружи – у 8,6%, смещение не выявлено – у 5,7%.
Таким образом, детальная, подробная визуализация характера травматических повреждений костно-хрящевого остова носа при его травме возможна только при использовании КТ.
Особую помощь КТ оказывает в диагностике переломов перегородки носа. По данным нашего исследования эндоскопически острая травма перегородки носа определялась в 17,1% случаев, а при КТ исследовании – в 31,4%, т.е. в 1,8 раза чаще.
На основании данных КТ 33-м больным (94,3%) исследуемой группы была выполнена репозиция костей носа элеваторами Ю.Н. Волкова под наркозом с последующей двухуровневой передней тампонадой носа на 2-3 суток. Использование наружных способов фиксации костных отломков при травмах носа в детской практике широкого применения не получило из-за сложности проведения и невозможности контроля за течением репаративных процессов в травмированных тканях.
6-ти больным (17,1%) исследуемой группы с переломами перегородки и костей носа одномоментно с репозицией костей носа была выполнена открытая эндоназальная репозиция перегородки носа по авторской методике. Показанием для такого вмешательства является резкая деформация сломанной перегородки носа, существенно нарушающая респираторную функцию. Под эндотрахеальным наркозом после репозиции носовых костей производится Z-образный разрез слизистой оболочки перегородки носа и из широкого доступа после отсепоровки мукоперихондрия производится детальная ревизия перелома: удаляются мелкие и вправляются крупные отломки костной части перегородки носа. Далее производится резекция четырёхугольного хряща по линии перелома в пределах 1,5-2,0 мм. Хрящ перфорируется инструментом собственной конструкции в 4-6 местах для направленного формирования удерживающих соединительнотканных рубцов. Диаметр каждой перфорации не более 2 мм, при их наложении учитывается расположение зон роста хряща, дополнительное интраоперационное травмирование которых у детей недопустимо. Листки мукоперихондрия тщательно укладываются в исходное положение, разрез при необходимости ушивается кетгутовыми швами. Операция заканчивается двухуровневой передней тампонадой, методика которой также разработана у нас в клинике (Юнусов А.С., 2000).
В послеоперационном периоде детям с переломами костей и перегородки носа в нашей клинике широко применяется лазеротерапия с целью стимуляции репаративных процессов в травмированных мягких тканях. Лазеротерапия проводится с помощью гелий-неоновой установки УФЛ -01 «Ягода», одномоментно облучается кожа спинки носа и слизистая оболочка каждой половины носа через волокнистый световод диаметром 1,0 -1,5 мм с рассеивающей линзой на конце. Суммарная разовая дозировка составляет 21,6 Дж/см2. Количество ежедневных сеансов – от 5 до 8 на курс в зависимости от характера травмы.
У 5 больных (14,3%) исследуемой группы при КТ-исследовании помимо переломов костей носа определялось наличие геморрагического экссудата в клетках решетчатого лабиринта и верхнечелюстных пазухах. Этим больным был проведен курс парентерального введения антибиотиков широкого спектра действия в течение 7 дней после репозиции в сочетании с лазеротерапией. При контрольном рентгенологическом исследовании через 2 недели после проведенного лечения изменений в околоносовых пазухах не определялось.
На основании проведенного исследования становится очевидным высокая значимость КТ-исследования для диагностики, выбора тактики лечения и способа хирургического вмешательства при переломах костей и перегородки носа у детей.
Преимуществами КТ в решении этих проблем являются:
1) возможность визуализации боковых смещений, переломов лобных отростков верхней челюсти и перегородки носа;
2) высокая информативность, особенно у детей младшего возраста;
3) возможность выявления сопутствующих травматических повреждений орбит, околоносовых пазух и основания черепа. Использование в диагностической практике спиральных компьютерных томографов, позволяющее проводить трехмерную реконструкцию изображения, открывает более широкие перспективы в диагностике смещений отломков костей носа и выборе способа их репозиции.
Источник

Журнал «SonoAce Ultrasound»
Содержит актуальную клиническую информацию по ультрасонографии и ориентирован на врачей ультразвуковой диагностики, выходит с 1996 года.
Введение
В оториноларингологических отделениях, занимающихся оказанием круглосуточной экстренной и неотложной помощи, пациенты с переломами костей носа (ПКН) составляют около 3 % [1], при этом ПКН являются наиболее часто встречающейся травмой лицевого скелета и ЛОР-органов [2]. Установление точного диагноза необходимо для экспертной оценки, выдачи достоверного заключения и определения тактики лечения.
Кроме клинического обследования, для уточнения диагноза во многих лечебных учреждениях имеется широкий арсенал диагностической аппаратуры (аппараты для рентгенографии, компьютерной томографии, МРТ, УЗИ и эндоскопического исследования). Рационально подобранный алгоритм диагностики приводит к своевременной постановке диагноза у пациента, адекватным и полноценным лечебным мероприятиям, что обеспечивает медицинскую, социальную и экономическую эффективность.
Цель исследования — оценить информативность методов диагностики переломов костей носа, разработать показания к ультразвуковому исследованию пациентов с ПКН.
Материал и методы
Клинически обследован 131 пациент с переломами костей носа, всем из них была выполнена рентгенография костей носа, 20 из них выполнена КТ. Проведено 100 УЗИ костей носа (20 здоровых добровольцев, 70 пациентов с ПКН и 10 пациентов со стойкими посттравматическими деформациями носа). Рентгенограммы костей носа выполнялись в боковых и прямой затылочно-подбородочной проекциях. КТ костей носа осуществлялась с помощью спирального компьютерного томографа в аксиальной, а в ряде случаев и коронарной проекции с шагом 5 мм, с последующей двухмерной реконструкцией. УЗИ костей носа проводилось с учетом описанных в литературе методик [3, 4] на современном ультразвуковом аппарате линейно-трапециевидным датчиком с длиной рабочей поверхности 40 мм и частотой 6-12 МГц в положении пациента лежа на спине. Датчик вначале устанавливали продольно (параллельно спинке носа) и поперечно на спинке носа, а затем продольно и поперечно на обоих скатах носа. Для придания конгруэнтности поверхности датчика и носа на кожу носа наносился гель.
Результаты и обсуждение
Во время клинического исследования при определении крепитации костных отломков, подвижности пирамиды носа, появлении или увеличении деформации наружного носа диагноз ПКН был поставлен лишь у 73 (55,3 %) пациентов. Однако при наличии деформации наружного носа, без клинически определяемой крепитации, подвижности костных отломков у 49 (37,12 %) человек необходимо было дифференцировать стойкую посттравматическую деформацию наружного носа от «свежего» ПКН с деформацией наружного носа. Для уточнения диагноза использовали инструментальное дообследование. С помощью боковых рентгенограмм костей носа удалось выявить перелом костей носа у 125 (95,42 %) из 131 пациента. У 6 (4,58 %) обследованных с клиническими признаками ПКН и деформацией наружного носа, когда происходило западение одного из скатов носа, на рентгенограммах в боковых проекциях перелом не был выявлен. Прямая затылочно-подбородочная проекция (Waters view) использовалась для оценки бокового смещения отломков или подтверждения признаков перелома, не диагностированного на боковых рентгенограммах. Так, из 8 пациентов прямая проекция выявила перелом лишь у 4 (50 %), со значительным смещением отломков. При небольшом смещении отломков из-за наложения костных структур перелом со смещением визуализировать не удалось. Проведен анализ КТ костей носа 20 пациентов с ПКН, у всех подтверждено наличие перелома.
Как альтернатива рентгенологическому методу использовалось УЗИ. По данным литературы, современные ультразвуковые аппараты дают возможность отобразить кости носа, их переломы и смещение и являются альтернативой рентгенологическим методам исследования [5-8]. Ультразвуковое сканирование занимает лидирующее положение среди лучевых методов диагностики, что обусловлено простотой, неинвазивностью и экономичностью сонографии, непродолжительностью данного исследования, отсутствием ионизирующего излучения [9].
При УЗИ 20 пациентов без переломов носа в анамнезе была определена нормальная ультразвуковая картина наружного носа (рис. 1). Кости носа визуализировались в виде непрерывной дугообразной гиперэхогенной линии, над которой располагалась гипоэхогенная зона с вкраплениями: жировая клетчатка и тонкий гиперэхогенный слой — кожа.
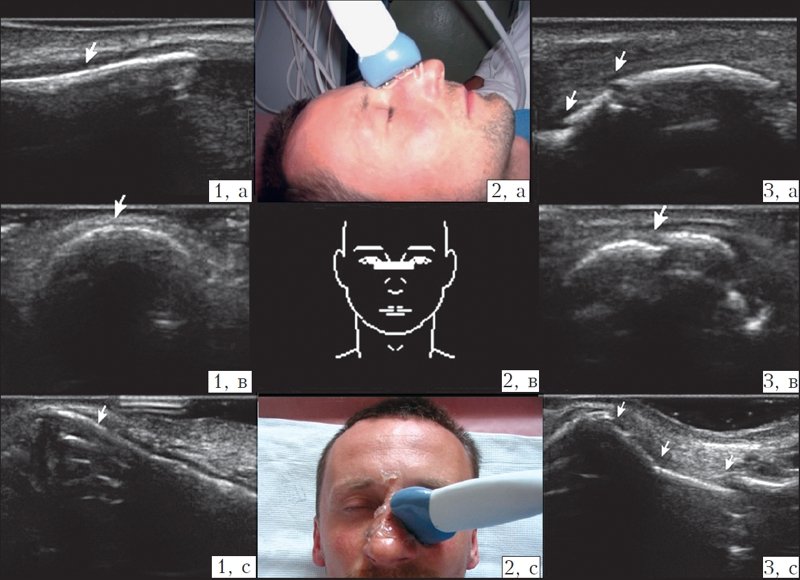
Рис. 1. Ультразвуковое исследование носа (норма и переломы).
1) Кости носа без признаков перелома (на кости носа указывает стрелка).
2) Расположение датчика при исследовании (2а, 2с — на фото, 2в — схематично).
3) Переломы костей носа (места перелома обозначены стрелкой); а — датчик расположен продольно на спинке носа; в — датчик расположен поперечно на спинке носа; с — датчик расположен поперечно на левом скате носа.
При ультразвуковом сканировании визуализировали места переломов, которые выглядели в виде анэхогенной полосы, нарушающей непрерывность гиперэхогенной линии костей носа, часто смещение отломков визуализировалось в виде ступеньки (рис. 1). Изображение в виде снимка фиксировали на мониторе и сохраняли в памяти компьютера, в дальнейшем оно могло быть распечатано на бумажном носителе. Сложности возникали при УЗИ пациентов с ПКН с повреждением кожных покровов носа, так как этот метод исследования является контактным, в отличие от рентгенографии, которую можно проводить с лейкопластырной или марлевой повязкой на носу. В таких случаях УЗИ проводилось после первичной хирургической обработки раны носа либо на датчик надевался латексный чехол, заполненный водой или гелем. Среди 70 исследованных пациентов с переломами костей носа при УЗИ удалось определить или подтвердить наличие перелома у 68 (97,14 %).
Для дифференциальной диагностики ПКН со стойкой посттравматической деформацией наружного носа провели 10 УЗИ пациентов с неправильно сросшимися переломами (рис. 2). При УЗИ отсутствовала четкая анэхогенная линия перелома, наблюдалось утолщение костей, окружение костей тканью пониженной эхогенности. В качестве иллюстрации приводим одно из наших клинических наблюдений.
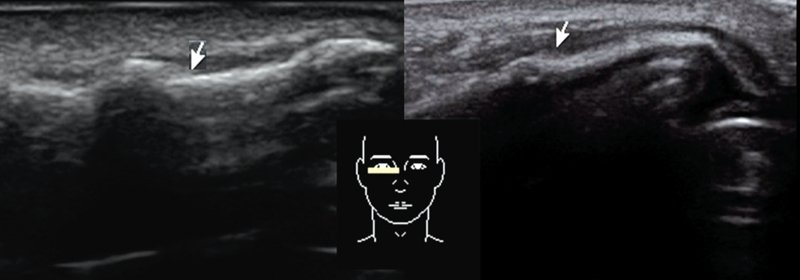
Рис. 2. УЗИ носа: стойкие посттравматические деформации носа. На места сросшихся переломов указывает стрелка, датчик стоит поперечно на правом скате носа.
Клиническое наблюдение
Пациент Б., 27 лет, был доставлен в приемное отделение УЗ ВОКБ бригадой скорой медицинской помощи после того, как несколько часов назад был избит, сознание не терял. У пациента были жалобы на боль в области носа, головную боль. Больной был осмотрен оториноларингологом и нейрохирургом. Установлено: выраженный отек мягких тканей наружного носа, больше в области правого ската носа, пирамида носа находится по средней линии, при пальпации неподвижна, болезненна, крепитации костных отломков не определяется. Сделаны рентгенограммы черепа в двух проекциях, рентгенограммы костей носа в боковых проекциях. Данных о переломе не получено. В связи с тем, что черепномозговая травма (ЧМТ) и ПКН во время осмотра и обследования не выявлены, пациенту был поставлен диагноз: «ушиб носа». Рекомендовано дальнейшее наблюдение оториноларинголога и невролога в поликлинике по месту жительства.
На следующий день пациент повторно обратился за помощью в связи с усилившимися головными болями. Была сделана КТ головного мозга и лицевого черепа. На КТ выявлен перелом костей носа в области правого бокового ската носа (рис. 3). Пациента госпитализировали в нейрохирургическое отделение с диагнозом: «закрытая черепномозговая травма, сотрясение головного мозга, перелом костей носа». При проведении УЗИ костей носа ПКН был подтвержден, выявлено смещение — западение костей носа в области правого бокового ската. Так как отек мягких тканей носа уменьшился, стала определяться незначительная деформация наружного носа. Поставлен диагноз: «закрытый перелом костей носа с деформацией наружного носа».
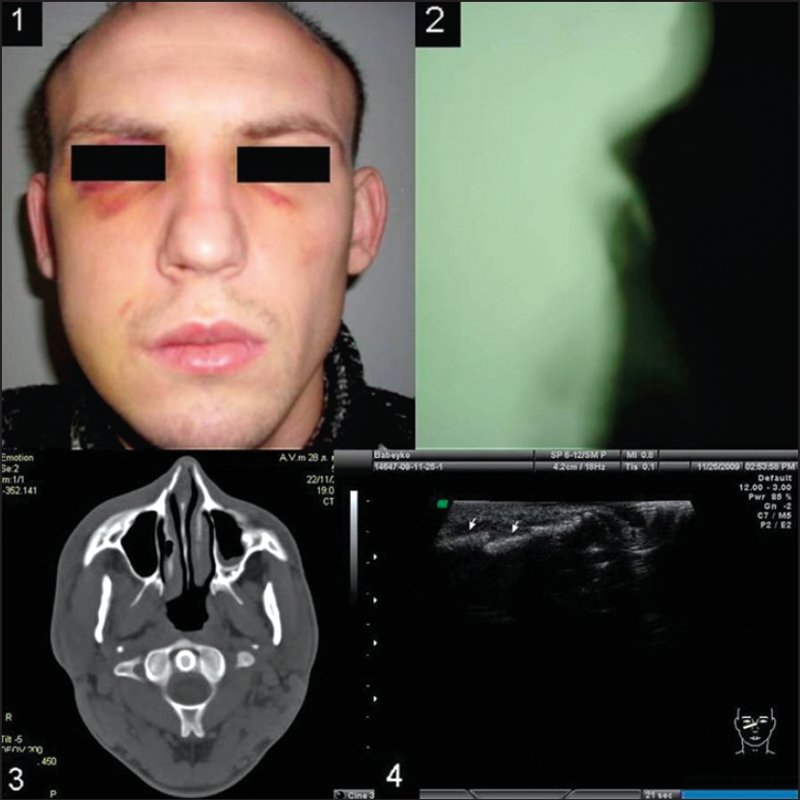
Рис. 3. Перелом костей носа в области правого бокового ската носа (клиническое наблюдение): 1 — фотография, 2 — боковая рентгенограмма, 3 — компьютерная томограмма, 4 — эхограмма.
На основании полученных данных предлагается алгоритм обследования пациентов при повреждении носа (рис. 4).

Рис. 4. Алгоритм обследования пациента при травме носа.
Выводы
- Большинство переломов костей носа выявляется с помощью инструментальных методов исследования, клинически удается поставить диагноз перелом костей носа лишь у 55,3 % пациентов.
- Боковую рентгенографию целесообразно использовать для скринингового обследования пациентов с травмами носа.
- УЗИ костей носа является более точным методом диагностики переломов костей носа в области боковых скатов носа по сравнению с рентгенографией, позволяет задокументировать боковое смещение отломков.
- КТ является наиболее точным методом исследования, незаменима для диагностики комбинированных переломов костей черепа.
Литература
- Семенов С.А. Особенности эпидемиологии переломов костей носа // Достижения фундаментальной, клинической медицины и фармации: материалы 65-й науч. сессии сотр. ун-та, Витебск, 24-25 марта 2010 г. / Вит. гос. мед. ун-т; редкол.: В.П. Дейкало [и др.]. Витебск, 2010. С. 65-67.
- Боймурадов Ш.А. Частота встречаемости переломов костей носа среди травм лица // Российская оториноларингология. 2006. N 4. С. 4-6.
- Еремина Н.В., Чернышенко И.О., Русецкий Ю.Ю. Диагностика и лечение переломов костей носа с использованием ультрасонографии // Российская оториноларингология. 2007. N 4. С. 73-79.
- Thiede O. Comparison of ultrasonography and conventional radiography in the diagnosis of nasal fractures // Arch. Otolaryngol. Head Neck Surg. 2005. V. 131 (5). P. 434-439.
- Еремина Н.В., Русецкий Ю.Ю., Чернышенко И.О. Диагностическая эффективность рентгенографии при переломах костей носа с позиции доказательной медицины // Российская оториноларингология. 2004. N 3. С. 33-36.
- Danter J. et al. Ultrasound imaging of nasal bone fractures with a 20-MHz ultrasound scanner // HNO. 1996. V. 44 (6). P. 324-328.
- Friedrich R.E., Heiland М., Bartel-Friedrich S. Potentials of ultrasound in the diagnosis of midfacial fractures // Clin Oral Investig. 2003. V. 7 (4). P. 226-229.
- Zagolski O., Strek P. Ultrasonography of the nose and paranasal sinuses // Pol Merkur Lekarski. 2007. V. 22 (127). P. 32-35.
- Чернышенко И.О. Оптимизация диагностики и лечения травматических повреждений костных структур носа: Автореф. дисс. … канд. мед. наук. Самара, 2005.

Журнал «SonoAce Ultrasound»
Содержит актуальную клиническую информацию по ультрасонографии и ориентирован на врачей ультразвуковой диагностики, выходит с 1996 года.
Источник
