Лечение при переломах типа мальгеня

Перелом Мальгеня представляет собой одну из разновидностей повреждения тазовых костей.
Все переломы тазовых костей классифицируются по степени их тяжести, при этом учитывается и объем полученных повреждений. Названная травма представляет собой один из наиболее тяжелых переломов и по классификации тазовых повреждений относится к типу С. При отсутствии своевременной медицинской помощи травма практически в любом случае приводит к летальному исходу.
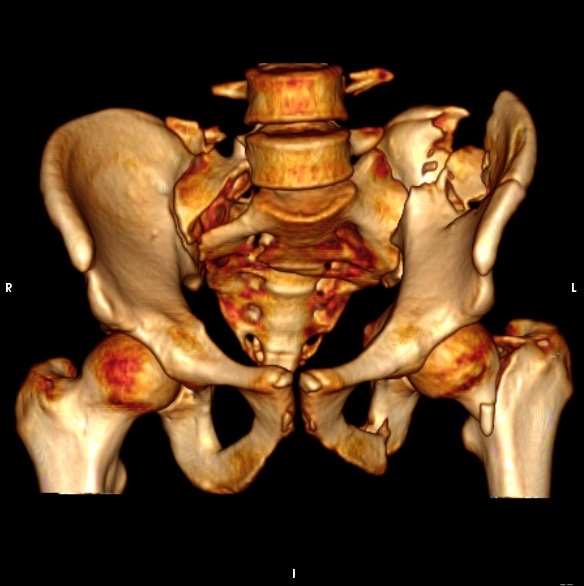
Анатомические особенности тазовых костей
Таз формируется двумя костями: безымянными или таковыми. Каждая из таких костей, в свою очередь, образована тремя сросшимися между собой костями – подвздошной, седалищной, лобковой. Срастаются данные кости в подростковом возрасте.
Кости таза соединены друг с другом, образуя при этом кольцо. Стенки данного кольца представляют собой защиту для расположенных внутри него органов, кроме того, оно является элементом опоры для всего человеческого тела.
С обеих сторон тазовое кольцо разделено на два полукольца вертлужными впадинами:
- Заднее полукольцо расположено позади от вертлужных впадин. В него входит задняя часть подвздошной кости, крестово-подвздошные суставы, крестец.
- Переднее полукольцо расположено впереди от вертлужных впадин. Его образуют симфиз и ветви лобковых костей.
Стабильность таза обеспечена, в первую очередь, полукольцом, расположенным сзади. При переломе Мальгеня происходит повреждение двух тазовых полуколец. Повреждение может быть односторонним или двусторонним, сопровождаться разрывом связок. При такой травме происходит разворот таза назад или вперед и его смещение вверх.

Причины возникновения патологии
Перелом Мальгеня может возникать в результате крайне интенсивного воздействия повреждающей силы, которая направлена на боковые поверхности тазовых костей.
Происходить такое может следующих случаях:
- при нахождении под завалом, возникшим в результате обрушения жилых помещений, схождения лавины;
- крупных железнодорожных или автомобильных авариях;
- падении с очень большой высоты.
То есть он является нераспространенной травмой, но для него характерны тяжелые проявления и большая частота летальных исходов.
Симптомы
В большей части случаев при переломе Мальгеня пациент находится в крайне тяжелом состоянии. У пострадавшего отмечается симптоматика болевого, геморрагического шока:
- Значительное падение артериального давления.
- Нитевидный либо учащенный пульс.
- Угнетение сознания.
- Выделение холодного липкого пота.
- Бледность кожного покрова.
Среди характерных признаков подобной травмы тазовых костей следующие:
- Сильная болезненность при пальпации области таза.
- Отечность, возникновение нарастающей гематомы в области крестца и промежности.
- Ассиметричное расположение костных тазовых выступов.
Перелом таза Мальгеня сопровождается формированием крупной забрюшинной гематомы. Излившаяся кровь может достигать уровня околопочечной клетчатки. В результате такого явления пальпация живота позволяет обнаружить симптоматику раздражения брюшины – положительный симптом Щеткина, доскообразное мышечное напряжение.
Характерный признак подобной травмы – выраженная дисфункция нижних конечностей. Отломки костей могут повреждать органы, расположенные в тазу – матку у женщин, прямую кишку, мочевой пузырь. В результате повреждений может развиваться пельвиоперитонит, представляющий собой воспалительный процесс в тазовой брюшине.
Диагностика перелома
Чтобы уточнить диагноз при переломе типа Мальгеня, травматолог назначает рентгенологическое исследование. Снимок делают, когда пациент лежит на спине, при этом его ноги должны быть вытянутыми. Подобное положение позволяет обеспечить обзор всех тазовых структур. Более точное исследование проводят путем компьютерной или магнитно-резонансной томографии.
Методы терапии данной патологии
Как лечить перелом таза типа Мальгеня? Терапевтические мероприятия при подобной травме подразделены так:
- догоспитальные;
- основные;
- реабилитационные.
Каждый этап имеет определенную инструкцию по проведению лечебных мероприятий.
Догоспитальная помощь
Двойной перелом тазовых костей сопровождается болевым шоком и возникновением массивного кровотечения. Поэтому догоспитальная помощь заключается в минимизации всех передвижений пострадавшего. Транспортировку пациента осуществляют с использованием деревянного щита или жестких носилок.
Чтобы иммобилизовать пациента, травматологи используют специальные костюмы или транспортные шины. При транспортировке проводят интенсивную гемостатическую и противошоковую терапию.

Лечение перелома Мальгеня таза в условиях стационара
Основную терапию начинают с устранения состояний, которые угрожают жизни пациента. Следует стабилизировать гемодинамику, компенсировать кровопотерю, обезболить травмированную часть тела.
Чтобы устранить болевой шок, показано проведение внутритазовой блокады по Школьникову. Врач, используя длинную иглу, вводит в подвздошную ямку «Новокаин». Такой прием позволяет не только полноценно обезболить травмированную зону, но и остановить кровотечение.
Основная методика терапии перелома костей таза типа Мальгеня заключается в репозиции смещенных тазовых полуколец. С этой целью пациента укладывают в гамак, а затем, используя шину Белера, осуществляют скелетное вытяжение таза за мыщелки бедренных костей. На одну сторону подвешивают шестнадцатикилограммовый груз, на другую – груз весом до 6 килограмм. Вытяжение занимает в среднем 8-9 недель. Давать полноценную нагрузку на нижние конечности разрешается не ранее, чем спустя 4,5 месяца.
Наиболее эффективный метод терапии, позволяющий сократить период иммобилизации, – накостный остеосинтез с использованием металлических пластин. После подобного хирургического вмешательства пациентам разрешают вставать спустя пару недель.
В чем заключается реабилитационный период?
Реабилитационные мероприятия следует начинать еще в стационаре. Основная их цель – облегчение самочувствия пострадавшего, ускорение его выздоровления.
Основные направления реабилитации – физиотерапевтические процедуры, лечебная гимнастика и массаж.
Кроме того, пациентам с переломами тазовых костей необходимо полноценно питаться, причем рацион должен быть обогащен минералами, витаминами, кальцием. Ежедневно больному следует употреблять молочные продукты.
Дополнительно получать кальций можно, используя такие лекарственные средства, как «Кальций-Д3», «Кальцемин». В них, кроме кроме названного элемента, присутствует витамин Д, который способствует лучшей абсорбции кальция в костные ткани.
Прогноз при данной патологии
Прогноз исхода подобной травмы сильно зависит от правильности и своевременности оказания медпомощи. При переломе Мальгеня отмечены и случаи смерти пациента, но большая часть травм имеет благоприятный исход.
После травмы у больного могут развиваться некоторые осложнения. К ним относятся:
- Осложнения при беременности и родах у женщин.
- Патологии деятельности тазовых органов.
- Нейродистрофические нарушения.
- Нарушения походки.
- Хроническая форма болевого синдрома.
Таким образом, перелом Мальгеня требует безотлагательной госпитализации и проведения интенсивной терапии.
Источник
МАЛЬГЕНЯ ПЕРЕЛОМЫ (J.F. Malgaigne, франц. хирург и анатом, 1806—1865)— сложные виды переломов лодыжек и таза. Они описаны Ж. Мальгенем в 1847—1855 гг.
Перелом лодыжек Мальгеня

Рис. 1. Схематическое изображение вариантов повреждений при супинационно-аддукционных переломах правого голеностопного сустава: 1 — перелом медиальной лодыжки и разрыв латеральной связки; 2 — перелом латеральной и медиальной лодыжек.

Рис. 2. Схема переднезадней (слева) и боковой (справа) рентгенограмм левого голеностопного сустава при супинационно-аддукционном переломе лодыжек без смещения отломков: линии перелома указаны стрелками
Перелом лодыжек Мальгеня относится к супинационно-аддукционным переломам, при которых стопа под влиянием нагрузки подворачивается кнутри — механизм, обратный механизму абдукционного перелома лодыжек Дюпюитрена (см. Голеностопный сустав, Дюпюитрена перелом). При этом происходит разрыв латеральных связок голеностопного сустава или отрыв основания латеральной лодыжки на уровне суставной щели; при продолжающемся в момент травмы смещении стопы кнутри таранная кость, надавливая на медиальную лодыжку, вызывает ее перелом с косой или чаще вертикальной линией излома, распространяющейся на эпиметафиз большеберцовой кости (рис. 1 и 2). Подвывих стопы кнутри и смещение латеральной лодыжки при этом виде перелома обычно бывает редко. Если к супинации стопы присоединяется ротация голени, то, кроме перелома малоберцовой кости, может произойти частичный разрыв межберцовых связок, ведущий к диастазу межберцового синдесмоза.
При клин, обследовании отмечается значительная припухлость области голеностопного сустава, резкая болезненность в зоне перелома латеральной лодыжки или разрыва латеральных связок. Линия перелома медиальной лодыжки более четко видна на переднезадней рентгенограмме, латеральной — на боковой рентгенограмме.
При свежих переломах лодыжек типа Мальгеня со смещением отломков показано ручное их вправление, как правило, под местным обезболиванием. Оно производится путем давления на стопу с внутренней стороны при одновременной продольной тяге и противоупоре с наружной стороны голени. Фиксация гипсовой повязкой продолжается 10—12 нед. Трудоспособность восстанавливается через 3—4 нед. после снятия гипса.
При безуспешном закрытом вправлении, когда остается смещение отломков и подвывих стопы, а также при застарелых переломах с подвывихом стопы (до 21/3—3 мес. после травмы) производят оперативное вмешательство (открытая репозиция и фиксация отломков металлическими конструкциями).
Прогноз при переломе лодыжек Мальгеня, как правило, благоприятный.

Рис. 3. Схематическое изображение вариантов повреждений тазовых костей при переломах типа Мальгеня: 1 — типичный перелом Мальгеня (двусторонний); 2—5 — переломы и вывихи типа Мальгеня: 2 — односторонний вертикальный перелом таза; 3 — диагональный перелом таза; 4 — перелом подвздошной кости в сочетании с разрывом лобкового симфиза; 5 — перелом седалищной и лобковой костей в сочетании с Переломовывихом крестцово-подвздошного сочленения.
Перелом таза Мальгеня
Ж. Мальгень описал перелом таза в 6 местах: перелом обеих подвздошных костей параллельно крестцово-подвздошным суставам, двусторонний перелом лобковых и седалищных костей (рис. 3, 2).
Такой вид перелома возникает крайне редко. Значительно чаще наблюдают односторонние переломы или переломовывихи в заднем отделе таза в сочетании с одно- или двусторонними переломами в переднем его отделе или с разрывом лобкового симфиза. Общим для этих видов повреждений тазового кольца является одновременное нарушение непрерывности его в заднем и переднем отделах. Все подобные повреждения, в отличие от повреждений только в переднем или заднем отделах тазового кольца, носят название переломов или переломовывихов типа Мальгеня (рис. 3, 2—5). При переломе переднего и заднего отделов тазового кольца с одной стороны говорят о вертикальном переломе таза Мальгеня; при переломе в заднем отделе тазового кольца с одной стороны, а в переднем отделе с противоположной стороны — о диагональном переломе. Переломы переднего и заднего отделов с обеих сторон носят название двусторонних переломов таза Мальгеня. Если возникает не перелом, а разрыв связок крестцово-подвздошного сочленения или лобкового симфиза со смещением половины таза, говорят о переломовывихе.
Переломы таза Мальгеня являются наиболее тяжелыми повреждениями, т. к. они всегда сопровождаются обширными забрюшинными гематомами, развитием тяжелого шока, нередко повреждением тазовых органов.
В диагностике этих переломов имеют значение осмотр и пальпация таза, при которых выявляют асимметрию половин таза, смещение пупка от средней линии, «разворот» одной из половин таза с наружной ротацией ноги той же стороны. При двусторонних переломах видна своеобразная «распластанность» таза — значительное расширение его в поперечнике. При рентгенографии в одной переднезадней проекции обращают внимание на переломы лобковых и седалищных костей, разрыв лобкового симфиза, продольный перелом подвздошной кости или разрыв крестцово-подвздошного сочленения. Определяют высоту смещения половины таза. Рентгенол, исследованию принадлежит ведущая роль и в контроле за правильностью репозиции.
Основной метод лечения переломов таза Мальгеня — двустороннее скелетное вытяжение за бугристости большеберцовых костей и мыщелки бедренной кости. Груз на стороне смещения 6 — 10 пг, на противоположной 4—5 кг. Вытяжение нередко дополняют подвешиванием области таза больного в гамаке. Вытяжение продолжают до 2,5—4 мес. в зависимости от величины смещения и времени наступления репозиции. Иммобилизация скелетным вытяжением при разрыве связок крестцово-подвздошного сустава или лобкового симфиза продолжается дольше, чем при переломах. Трудоспособность восстанавливается в среднем через 4—6 мес. после травмы.
Прогноз зависит от степени восстановления анатомической конфигурации таза и течения сопутствующих перелому нарушений тазовых органов (см. Таз).
Библиография: Быстрицкий М. И. Переломы костей таза. Л,, 1980; Волкоз М. В. и Любошиц Н.А. Повреждения и заболевания опорно-двигательного аппарата, М., 1979; Ерецкая М. Ф. Внутрисуставные переломы костей голеностопного сустава, в кн.; Внутрисуставные переломы, под ред. В. Г. Вайнштейна, с. 180, Л., 1959; Каплан А. В. Повреждения костей и суставов, М., 1979; Рейнберг С. А. Рентгенодиагностика заболеваний костей и суставов, кн. 1—2, М., 1964; Уотсон-Джонс Р. Переломы костей и повреждения суставов, пер. с англ., М., 1972; Школьников Л. Г., Селиванов В. П. и Цодыкс В. М. Повреждения таза и тазовых органов, М., 1966, библиогр.; Mal g a igne J. F. Traite des fractures et des luxations, t. 1—2, P., 1847 —1855.
В. А. Чернавский.
Источник: Большая Медицинская Энциклопедия (БМЭ), под редакцией Петровского Б.В., 3-е издание
Рекомендуемые статьи
Источник
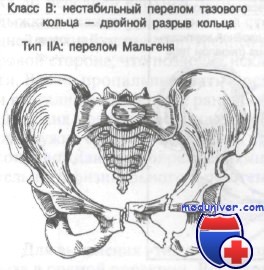
Переломы тазового кольца Мальгеня и по типу ручки ведра. Диагностика и лечение
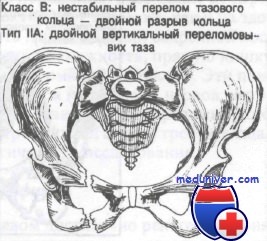
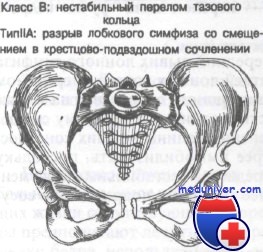
Класс В: тип IIА — переломы Мальгеня и тип IIБ — контрлатеральные двойные вертикальные переломы кольца — перелом типа ручки ведра. Повреждения II типа включают передний вывих лонного симфиза и/или перелом верхней или нижней ветвей лонных костей с переломом крестца и/или вывихом крестцово-подвздошного сочленения на той же стороне. Эти переломы могут привести к заднему и верхнему смещению половины таза с вторичным изменением длины нижних конечностей.
Больных нужно как можно скорее иммобилизовать, поскольку любое движение ногой или стопой передается нестабильным фрагментам таза и может привести к еще более тяжелому повреждению сосудов и внутренних органов.
Переломы класса В типа II могут быть вызваны двумя механизмами. Наиболее частый — прямой удар или сдавление спереди. Кроме того, скручивание туловища при фиксированном крестце может привести к повреждению II типа. Передача силы по оси бедренной кости, находящейся в положении отведения и сгибания меньше 90°, может привести к непрямому перелому II типа.
Больной будет жаловаться на болезненность и припухлость на стороне повреждения. При обследовании можно пропальпировать уплотнение в нижних отделах живота, представляющее собой гематому. Кроме того, врач заметит уменьшение объема движений и, возможно, укорочение нижней конечности на стороне поражения. Укорочение развивается вследствие смещения фрагмента таза в головную сторону вместе с вертлужной впадиной.
Тщательное измерение расстояния от пупка до передней верхней ости подвздошной кости или внутренней лодыжки покажет укорочение на стороне поражения. Расстояние от передней верхней ости до внутренней лодыжки будет таким же, как и на здоровой стороне, что позволит исключить перелом шейки бедренной кости. Важно пропальпировать и осмотреть промежность, прямую кишку и влагалище на наличие ран, костных деформаций и гематом. Эти повреждения могут сопровождаться поражением крестцовых нервов, которые нужно сразу же исключить при обследовании.
Эти переломы часто сопровождаются повреждениями внутренних органов и требуют тщательного физикального и рентгенологического исследования.

Для выявления этих переломов в целом достаточно рентгенографии таза в прямой проекции. Врач должен тщательно исследовать крестцово-подвздошное сочленение на возможное расширение и смещение линий перелома. Следует тщательно обследовать нижнюю границу лобковой кости на наличие асимметрии как критерия перелома таза со смещением. Ширина симфиза не должна превышать 10 мм у детей и 8 мм у взрослых; в противном случае это дает основания подозревать разрыв.
Эти переломы могут сопровождаться всеми описанными в вводном разделе сосудистыми, висцеральными и неврологическими повреждениями.
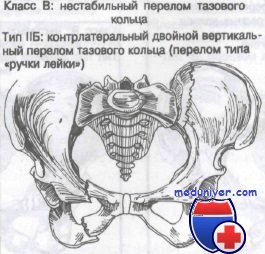
Лечение перелома тазового кольца Мальгеня и по типу ручки ведра
Неотложное лечение этих переломов включает иммобилизацию больного и срочное тщательное обследование на выявление угрожающих жизни сопутствующих повреждений. Некоторые хирурги-ортопеды предпочитают лечить эти переломы скелетным вытяжением за мыщелки бедра, используя гамак, с последующим наложением гипсовой повязки. Последнее время при переломах таза со значительным смещением получила распространение внешняя фиксация, так как при ее использовании уменьшается степень кровотечения.
Переломы класса В, II типа могут быть осложнены развитием сепсиса, эмболией легочных артерий или жировой эмболией, неправильным сращением или несращением и посттравматическим артритом.
— Также рекомендуем «Множественные переломы и вывих таза со смещением. Диагностика и лечение»
Оглавление темы «Переломы тазового кольца, бедра»:
- Горизонтальный перелом крестца. Диагностика и лечение
- Перелом копчика. Диагностика и лечение
- Переломы тазового кольца без смещения лобковых костей. Диагностика и лечение
- Перелом тела подвздошной кости без смещения. Диагностика и лечение
- Двусторонний двойной вертикальный перелом переднего тазового полукольца. Диагностика и лечение
- Переломы тазового кольца Мальгеня и по типу ручки ведра. Диагностика и лечение
- Множественные переломы и вывих таза со смещением. Диагностика и лечение
- Перелом вертлужной впадины. Диагностика и лечение
- Перелом головки бедренной кости. Диагностика и лечение
- Перелом шейки бедра. Классификация, диагностика и лечение
Источник
— футлярная блокада
— проводниковая анастезия
431.1. При переломах костей таза скелетное вытяжение показано:
— при отрыве передне-верхней ости подвздошной кости со смещением
— при переломе седалищной или лобковой костей
+ при центральном вывихе бедра
— при переломе крестца и копчика
— при переломе крыла подвздошной кости
432.1. При переломах типа «мальгеня» показано лечение:
— положение по Волковичу
— кокситная гипсовая повязка
+ скелетное вытяжение
— остеосинтез костей таза
— наложение пояса Гильфердинга
433.1. Повреждения мочевого пузыря и уретры чаще всего наблюдаются:
— при центральном вывихе бедра
— при переломе крыла подвздошной кости
+ при переломе седалищной и лонной костей с обеих сторон
— при чрезвертлужном переломе
— при переломе крестца и копчика
434.1. Абсолютным симптомом переломов является:
+ патологическая подвижность
— деформация конечности
— гематома
— нарушение функции
— ни один из перечисленных
435.1. Прямой механизм травмы характерен:
+ для оскольчатого перелома надколенника
— для винтообразного перелома большеберцовой кости
— для перелома лодыжек
— для перелома шейки бедренной кости
— для компрессионного перелома тел позвонков
436.1. Нетипичным для вывихов является:
— деформация области сустава
— симптом «пружинящего сопротивления»
— отсутствие активных движений в суставе
+ патологическая подвижность
— боль в суставе
437.1. Деформация треугольника Гюнтера свидетельствует о вывихе в суставе:
— тазобедренном
— коленном
— голеностопном
+ локтевом
— плечевом
438.1. Относительное укорочение конечности характерно для перелома со смещением отломков:
— диафиза бедренной кости
— мыщелков большеберцовой кости
+ шейки бедренной кости
— лучевой кости в «типичном месте»
— диафизов костей предплечья
439.1. Эректильная фаза травматического шока характеризуется:
— повышением артериального давления
— учащением пульса
+ всеми перечисленными симптомами
— учащением дыхания
— бледностью кожных покровов
440.1. Для торпидной фазы травматического шока не характерно:
— снижение артериального давления
— учащение пульса
— учащение дыхания
+ гиперемия кожных покровов
— утрата зрения
441.1. Абсолютно достоверными симптомами жировой эмболии при травмах конечностей являются:
— острая дыхательная недостаточность
— гипотермия
— расстройства сознания
+ появление мелкоточечной петехиальной сыпи на коже туловища спереди
— неустойчивые показатели гемодинамики
442.1. Абсолютным признаком проникающего ранения свода черепа являются:
— боль в области раны
— кровотечение из раны
— тошнота и рвота
— крепитация костных отломков
+ истечение ликвора из раны
443.1. Абсолютным признаком перелома основания черепа является:
— утрата сознания в момент травмы
— разлитая головная боль
— психомоторное возбуждение
+ ликворея из носа (слухового прохода)
— кровоизлияние вокруг орбит (симптом «очков»)
444.1. К общемозговым симптомам проникающего ранения черепа относят:
— моторные нарушения в виде параличей (парезов)
— зрительные нарушения вплоть до полной слепоты
— утрату слуха
— речевые расстройства
+ разлитую головную боль, тошноту, рвоту
445.1. К очаговым мозговым симптомам проникающего ранения черепа относят:
— психомоторные возбуждения или резкие угнетения
— головная боль
— тошнота и рвота
+ двигательные нарушения в виде параличей одной или двух конечностей
— изменение частоты пульса тахикардия или брадикардия
446.1. При сотрясении головного мозга с выраженными клиническими проявлениями наблюдаются:
+ головокружение, тошнота, рвота
— параличи (парезы) конечностей
— нарушение зрения
— нарушение слуха
— выпадение функции черепно-мозговых нервов
447.1. Современная классификация термических ожогов предусматривает:
— две степени поражения
— три степени поражения
+ четыре степени поражения
— пять степеней поражения
— шесть степеней поражения
448.1. При ожоге 3″б» степени пораженная поверхность характеризуется:
— гиперемией
— гиперемией и отеком
— наличием пузырей на гиперемированной поверхности
— покрыта мягким серовато-белесоватым струпом
+ покрыта плотным черным струпом
449.1. При ожоге 3″а» степени болевая чувствительность в области поражения:
— умеренно снижена
— значительно снижена
— повышена
+ сохранена
— отсутствует
450.1. Третий период ожоговой болезни (септикотоксемия) начинается с развития:
— плазмопотери и гемоконцентрации
— гемолиза эритроцитов
— гиповолемии
— метаболического ацидоза
+ нагноения ожоговой раны
451.1. Первичный туалет ожоговой раны проводят при оказании:
— первой медицинской помощи
— первой доврачебной помощи
— первой врачебной помощи
— квалифицированной помощи
+ специализированной помощи
452.1. Для развития гнойных осложнений при огнестрельных ранах необходимо все, кроме:
— патогенных микробов
— мертвых тканей
— тканей с пониженной сопротивляемостью
— сложности контуров раневого канала
+ кровотечения
453.1. Фазы раневого процесса:
— воспаления
+ все перечисленные фазы
— регенерация
— эпителизация
— рубцевания
454.1. Основным признаком контрактуры Дюпюитрена является:
— боль в пальцах
— ограничение движений
+ наличие рубцово-измененного ладонного апоневроза
— изменение иннервации пальцев
— нарушения кровообращения
455.1. Основные методы лечения контрактуры Дюпюитрена:
— медикаментозная терапия
— лечебная гимнастика
+ хирургический метод лечения
— гипсовая иммобилизация
— физиотерапевтическое лечение
456.1. К перелому Беннета относится:
— перелом основных и средних фаланг пальцев кисти
— вывихи основных и средних фаланг пальцев
— внутрисуставные переломы основных и средних фаланг пальцев
— перелом луча с подвывихом в лучезапястном суставе
+ внутрисуставной перелом основания 1-й пястной кости с ее подвывихом
457.1. Основной признак повреждения сухожилия сгибателя пальца:
— невозможность активного разгибания концевой и средней фаланг
— отсутствие пассивных сгибательных движений пальцев
+ наличие раны и отсутствие активного сгибания пальца
— отсутствие пассивных разгибательных движений
— наличие раны при сохранении активных и пассивных движений
458.1. Методом выбора в лечении повреждений сухожилий сгибателей пальцев кисти является:
— гипсовая иммобилизация в функционально-выгодном положении пальца
— скелетное вытяжение
+ шов сухожилия с последующей иммобилизацией пальца
— шов сухожилия с ранними движениями в пальце
— иммобилизация пальца в функционально-невыгодном положении
459.1. Абсолютными признаками переломов фаланг пальцев кисти являются все, кроме:
— локальной боли
— подвижности костных отломков
— крепитации костных отломков
— пальпации концов костных отломков
+ кровоизлияния в мягкие ткани
460.1. Принципы лечения вывихов фаланг пальцев кисти включают:
+ обезболивание, раннее вправление и фиксация на 3 недели
— обезболивание, вправление и ранние движения в суставе
— постепенное вправление методом постоянного скелетного вытяжения
— хирургическое лечение
— лечение специальными дистракционными аппаратами
461.1. Лапаротомия при огнестрельном ранении живота производится на этапе оказания:
— первой доврачебной помощи
— первой медицинской помощи
— первой врачебной помощи
+ квалифицированной медицинской помощи
— специализированной медицинской помощи
462.1. При дисплазии тазобедренного сустава на рентгенограмме выявляется все, кроме:
— недоразвитие вертлужной впадины
— скошенность крыши вертлужной впадины
— вальгусная деформация проксимального конца бедренной кости
— несоответствие размеров головки размерам вертлужной впадины
+ асептического некроза головки
463.1. Симптомами врожденного вывиха бедра являются:
— ограничение отведения бедра
— асимметрия складок на бедре
— укорочение конечности
— наружная ротация конечности
+ все перечисленные признаки
464.1. Лечение врожденного вывиха бедра следует начинать:
+ с первых дней после рождения ребенка
— с 1-го месяца
— с 3-го месяца
— с 6-го месяца
— с 12-го месяца
465.1. Лечение врожденного вывиха бедра в первый год жизни предполагает:
+ применение абдукционных шин
— открытое вправление вывиха
— открытое вправление с реконструктивными операциями на костях
— внесуставные реконструктивные операции на костях таза и бедренной
— все перечисленные методы
466.1. Для врожденной косолапости характерно:
— эквинусное положение стопы
— супинация стопы
— приведение переднего отдела стопы (аддукция)
— подошвенный перегиб
+ все перечисленные признаки
467.1. Лечение врожденной косолапости у детей в первые месяцы жизни осуществляется путем:
— операции на сухожилиях и связках стопы
— корригирующих оперативных вмешательствах на костях стопы
+ бинтование стопы по Финку — Эттингену
— лечебная гимнастика, массаж
— всеми перечисленными методами
468.1. Вероятность образования ложного сустава повышается при переломах:
— хирургической шейки плеча
— переломах локтевого отростка
+ шейки бедренной кости, ладьевидной кости
— чрезвертельных и межвертельных переломах
— большеберцовой кости
469.1. Местными причинами нарушения регенерации костной ткани являются:
— неточная репозиция отломков
— наличие интерпозиции тканей между отломками
— нарушение кровоснабжения отломков
— несовершенная иммобилизация
+ все перечисленные факторы
470.1. Фиброзно-щелевидные ложные суставы без укорочения конечности лечатся:
— наружным чрезкостным остеосинтезом в режиме дистракции
— билокальным компрессионно-дистракционным остеосинтезом
— гипсовой иммобилизацией
— костной пластикой
+ наружным чрезкостным остеосинтезом в режиме компрессии
471.1. Основным методом лечения ложного сустава, осложненного остеомиелитом является:
— наложение гипсовой повязки
— накостный остеосинтез в сочетании с костной пластикой
— внутрикостный остеосинтез в сочетании с костной пластикой
— пересадка костного трансплантанта на питающей сосудистой ножке
+ наружный чрескостный остеосинтез
472.1. Под термином «остеохондроз» подразумевается дегенеративно-дистрофическое поражение:
— мелких межпозвонковых суставов
— тел позвонков
— связочного аппарата позвоночника
+ межпозвонковых дисков
— поражение всех перечисленных структур
473.1. Причиной развития врожденной кривошеи является:
+ укорочение грудино-ключично-сосцевидной мышцы
— аномалия развития или воспаление позвоночника
— наличие рубцов на шее из-за воспалительных процессов
— наличие шейных ребер
— все перечисленные причины
474.1. Для лечения врожденной мышечной кривошеи у детей до 1 года применяется:
— тенотомия ножек грудино-ключично-сосцевидной мышцы
— удлинение сухожильных ножек грудино-ключично-сосцевидной мышцы
— фиксация головы гипсовой повязкой
+ фиксация головы ватно-марлевым воротником
— всеми указанными методами
475.1. Лечение врожденной мышечной кривошеи у детей старшего возраста осуществляется путем:
— фиксации головы ватно-марлевым воротником
+ тенотомия ножек m.sternoclaedomastoideus и рассечением фасции
— лечебной гимнастики
— ни одним из указанных методов
— тенотомия ножек грудино-ключично-сосцевидной мышцы
476.1. Рентгенологическими признаками ложного сустава являются:
— наличие щели между отломками
— склероз концов костных отломков
— облитерация костно-мозговых каналов в области перелома
— сглаженность концов костных отломков по линии перелома
+ все перечисленные признаки
477.1. Под грыжей Шморля подразумевают:
— выпячивание межпозвонкового диска в сторону спинного мозга
— выпячивание межпозвонкового диска в сторону корешка
+ выпячивание диска в губчатое вещество тела позвоночника
— кистозное поражение тела позвонка
— грыжевое выпячивание спинного мозга
478.1. Под термином «спондилолистез» следует понимать:
— незаращение дужек позвонков
— разрушение позвонка
— наличие переходных позвонков
+ смещение тела позвонка кпереди
— сращение позвонков
479.1. Транспортная иммобилизация переломов плечевой кости осуществляется шиной:
— Дитерихса
— Герасимова
+ Крамера
— Еланского
— гипсовой повязкой
480.1. Аппарат Соколовского применяется:
— для фиксации травмированных шейных позвонков
— для фиксации ребер при флотирующих переломах
— для наложения металлоостеосинтеза
+ для вправления отломков при переломе костей предплечья
— для сшивания поврежденных сухожилий
481.1. Подтверждением правильности наложения жгута Эсмарха является:
— гиперемия дистальнее наложения жгута
— невозможность движения конечностью
— сильная боль в месте перелома
+ исчезновение пульса на периферии конечности
— отсутствие сухожильных и мышечных рефлексов
482.1. Травматический ателектаз легкого проявляется:
— затемнением в области корня легкого
— релаксацией и смещением купола диафрагмы
— смещением тени средостения в сторону травмы
— смещение тени средостения в противоположную травме сторону
+ затемнением легочной ткани на стороне повреждения
483.1. Главным условием успеха при вправлении вывиха является:
— правильная укладка больного
— полный подбор подручных и специальных средств
