Кости запястья перелом

Снижение плотности костной ткани или травмы, приводят к частичному или полному нарушению целостности кости. Перелом запястья относится к достаточно распространенной травме предплечья и имеет несколько видов. Своевременное обращение за медицинской помощью позволяет диагностировать нарушение и применить комплексные меры для полного восстановления функциональности кисти.
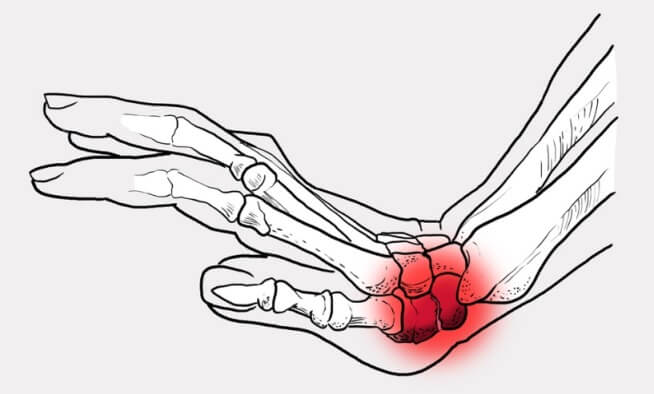
Симптоматика
Клинические проявления перелома костей запястья зависят от характера и сложности повреждения. В первые дни после травмы симптомы схожи с обычным ушибом, после чего специфические признаки нарастают (характерны для этого типа перелома).
Общие признаки при переломе запястья:
- Нарастающая отечность в месте повреждения;
- Острая боль в момент травмы;
- Движения в кисти ограничены;
- Гематома (синяк) в области повреждения;
- Крепитация (характерный звук при переломах – хруст при любом движении);
- Деформация запястья (при смещении фрагмента кости);
- Баллотирование (патологическая подвижность кости при пальпации).
При открытом переломе, возможно, визуально увидеть нарушение целостности кости, либо ее фрагменты. Травма запястья часто бывает сочетанной с переломом плечевой кости или предплечья – к общей симптоматике присоединяется гипертермия (повышение температуры). Травма со смещением костного фрагмента или подвижного соединения (сустав), приводит к нарушению циркуляции крови – конечность становится холодной, кожный покров бледный.
Симптомы перелома одной из кости запястья руки могут иметь смазанную клиническую картину и незначительные проявления. Нарушение целостности костной ткани всегда приводит к ограничению подвижности пальцев – сгибание в кулак или разгибание становится невозможным (или ограниченным). Главными признаками перелома запястья являются непреходящая боль и отечность. Характер болезненных ощущений может быть разный – ноющий, тянущий. В состоянии покоя патологический симптом проходит, при нажатии на область повреждения отмечается острая боль. Отечность нарастает с каждым днем и достигает области локтевого сочленения.
Важно! Диагностировать закрытый перелом возможно только при помощи дополнительных методов исследования. Самолечение приводит к посттравматическим осложнениям.
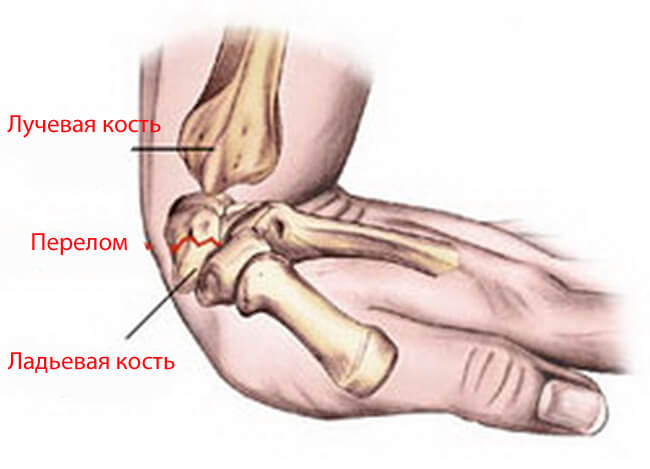
Виды переломов запястья
Запястье образовано из костей предплечья (лучевая и локтевая) и расположенных в два ряда пястных костей (дистальные соединяются с пястными, а проксимальные с лучевой) – всего 8 костей.
| Верхний ряд, название кости | Нижний ряд, название кости |
|---|---|
| ладьевидная | трапеция |
| полулунная | трапециевидная |
| трехгранная | головчатая |
| гороховидная | крючковидная |
Верхние (проксимальные) и нижние (дистальные) поверхности костей являются суставными. Нарушение целостности костной ткани классифицируют по нескольким критериям. В зависимости от причины и локализации перелома выделяют типы нарушения, а также тяжесть поражения.
Виды перелома:
- Закрытый – целостность кожных покровов не нарушена;
- Открытый – целостность кожных покровов нарушена, костный фрагмент визуализируется;
- Полный перелом со смещением – анатомическое положение нарушено;
- Полный без смещения;
- Оскольчатый – кость раздроблена на мелкие фрагменты;
- Поперечный – кость сломана с условной линией, которая перпендикулярна оси трубчатой кости.
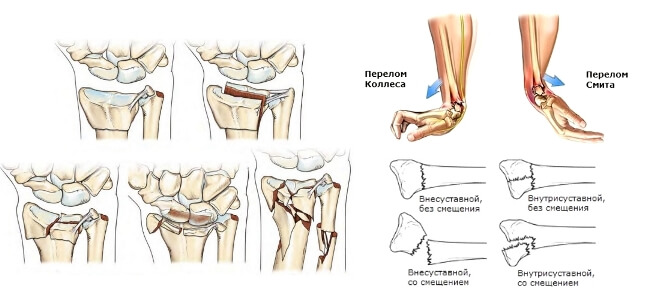
Типы перелома запястных костей носят название ученых, впервые описавших повреждения:
- Разгибательный (травма Коллиса) – нарушение целостности шиловидного отростка. Травма чаще возникает при падении с упором на вытянутые руки, в этот момент ладонь раскрыта;
- Сгибательный (травма Смита) – нарушение целостности лучевой кости. Травма возникает при падении с опорой на тыльную сторону кисти.
Перелом в области лучезапястного сустава может быть осложненный или неосложненный. Осложнения чаще характерны для открытого перелома, нарушение целостности тканей приводит к кровотечению или инфицированию раневой поверхности.
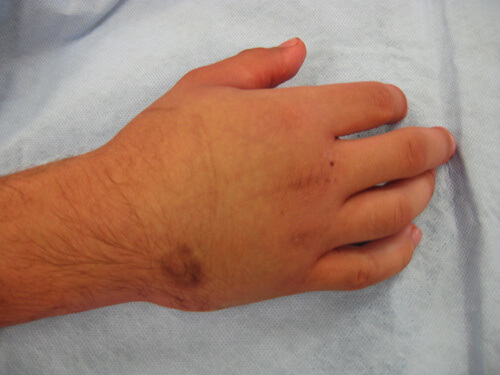
Отличия перелома от вывиха руки
Любая травма сопровождается реакцией рецепторов периферической нервной системы – после удара возникает боль. Дифференцировать вывих от перелома кисти возможно по характерным признакам. Травматолог проводит физикальный осмотр (наружный) поврежденной конечности, при подозрении на нарушение целостности кости назначается дополнительная диагностика.
Признаки вывиха:
- Острая боль при движении в области сустава;
- Подвижность кисти ограничена;
- Поврежденная рука визуально отличается от здоровой – укорочение конечности;
- Положение конечности неестественное – пациент щадит поврежденную руку, выбирая наиболее безболезненное положение;
- Отечность в области сустава.
В норме суставы прилегают друг к другу, вывих приводит к полному расхождению суставных концов. Травматический вывих возникает в результате резкого сокращения мышц, его главным отличием является локализация повреждения – отдалена от области сустава.
Внимание! Вправлять вывих должен только врач, самостоятельные манипуляции приведут к осложнениям в виде разрыва суставной капсулы или сухожилий.
Причины
Причины перелома руки в запястье чаще связаны с травмами. Нарушение целостности кости может вызвать даже незначительный удар. Женщины в период менопаузы чаще подвержены переломам в отличие от мужчин – гормональная перестройка приводит к остеопорозу (хрупкость костей).
Возможные причины:
- Воздействие внешнего фактора – травма (падение, ДТП);
- Следствие патологического процесса в организме – онкология, туберкулез. Костная ткань становится хрупкой, незначительное внешнее воздействие приводит к перелому.
Перелом в лучезапястном сочленении трапециевидной кости встречается достаточно редко, эта травма характерна для профессиональных спортсменов. В группу риска входят также пожилые люди с прогрессирующим остеопорозом. Левая конечность реже подвержена травмированию, в результате падения срабатывает защитный рефлекс – выпад вперед правой руки (характерно для правшей).
Диагностика
Кости запястья имеют небольшие размеры, что приводит к трудностям при диагностике. Травмы трапециевидной кости или трапеции сложно рассмотреть при помощи рентгена. Снимок в данных областях будет отражать лишь тень костей, исследование проводят при помощи дополнительных методов – КТ или МРТ.
Компьютерная томография или магнитно – резонансная, относятся к наиболее информативным и точным методам исследования. Визуализация даже сложных переломов возможна при мощи трехмерного моделирования структур в различных проекциях. После дифференциальной диагностики ортопед – травматолог оценивает степень повреждения и индивидуально подбирает тактику лечения.
Первая помощь после травмы
Правильно оказанная доврачебная помощь поможет избежать осложнений и облегчит состояние пострадавшего.
Алгоритм действий:
- Вызвать скорую помощь;
- Иммобилизовать поврежденную конечность (обездвижить) – из подручных материалов (доска, палка) сделать импровизированную шину, зафиксировав руку бинтом или любой тканью. Под руку подкладывают одежду либо марлю;
- Приложить холод на область травмы.
При открытом переломе на раневую поверхность накладывают только стерильный бинт, пропитанный антисептиком. Если присутствует кровотечение, то до приезда скорой, конечность перетягивают жгутом (или ремнем). Если пострадавший испытывает сильные боли, допускается обезболивание таблетированными препаратами из группы анальгетиков (Баралгин, Кеторол).
Важно! Категорически запрещено самостоятельно вправлять кость или извлекать осколки из раны.
Медикаментозные препараты
Медикаментозная терапия назначается при любом виде перелома и позволяет ускорить процесс регенерации костной ткани.
Лекарственные средства:
- Нестероидные противовоспалительные (Найз, Мовалис) – купируют болевой синдром, снимают отечность и воспаление;
- Препараты кальция (Кальция глюконат, Компливит – кальций) – назначают совместно с витамином Д, для лучшего усваивания макроэлемента;
- Антибиотики – применяют при открытом переломе или после оперативного вмешательства, в качестве профилактического средства;
- Хондропротекторы (Румалон, Артепарон) – синтезируют компоненты хрящевой ткани, профилактика дегенеративных изменений в костной ткани.
Препараты помогают восстановить костную ткань изнутри и запустить естественные защитные и регенеративные процессы в организме. Лекарственную терапию назначает только врач, дозировка препаратов подбирается индивидуально, учитывая возраст и тяжесть повреждения.
Лечебные мероприятия
Лечение при переломе кости лучезапястного сочленения направлено на восстановление ее анатомического положения и обеспечение полного покоя травмированной конечности. От тяжести травмы зависит дальнейшая тактика лечения и необходимость в стационарном наблюдении. Типичные переломы, не имеющие осложнений, контролируются амбулаторно.
Консервативное лечение
Консервативный метод применяется для неосложненных переломов, травматолог проводит местное обезболивание и вправляет кость (при смещении, но без признаков патологии). Фиксация анатомически правильного положения кости обеспечивается при помощи гипсовой лонгеты (от пальцев до области локтевого сустава). Большой палец на поврежденной руке также подлежит фиксации. Для обеспечения полного покоя, поврежденная конечность помещается в косынку, либо ортопедический бандаж.
Оперативное лечение
Деформация кости, либо перелом с множественными оскольчатыми фрагментами, является показанием для проведения инструментального вмешательства. Сопоставление фрагментом кости (репозиция) проводят с использованием вспомогательных приспособлений.
Виды оперативной репозиции:
- Закрытая – через кожу проводятся спицы или пластины, необходимые для фиксирования фрагментов (применяется местное обезболивание);
- Малоинвазивная – костные фрагменты фиксируются винтами в кости и пластиной расположенной подкожно (применяется местная анестезия);
- Открытая – кожные слои рассекаются, для устранения мелких осколков вручную. Кости придают анатомически правильное положение при помощи скоб и штифтов (применяется медикаментозный сон);
- Компрессионно – дистракционная фиксация – применяют аппарат для внешней фиксации костных фрагментов (общая анестезия).
После снятия фиксирующих приспособлений проводят контрольную диагностику (рентген или КТ), чтобы проверить адекватность восстановления кости и оценить проведенную репозицию.
Сколько заживает и сколько носить гипс
Сколько потребуется носить гипс для полного срастания поврежденной кости, зависит от вида перелома и выбранного травматологом метода лечения. При неосложненных травмах ладьевидной или лунной кости иммобилизация гипсовой лонгетой проводится до полного срастания перелома – это занимает от 1 до 1,5 месяца. Для остальных неосложненных переломов, проводят контрольную рентгенографию через 3 недели и при признаках благополучной регенерации костной ткани гипс снимают.
После оперативной репозиции поврежденную конечность также иммобилизуют при помощи гипса (кроме метода аппаратной фиксации), рентген – контроль проводят не ранее чем через два месяца. При травме Колесса конечность фиксируют на 5 недель, а при переломе Смита до двух месяцев. Если за это время не образуется костная мозоль, то гипс оставляют еще на месяц, с последующим диагностическим контролем.
Последствия и осложнения
Своевременное обращение за квалифицированной медицинской помощью редко приводит к осложнениям. Тяжелые последствия возникают при самостоятельном лечении либо несоблюдении рекомендаций врача после снятия гипсовой повязки. Резкие физические нагрузки на поврежденную конечность, могут привести к рецидиву (повторный перелом).
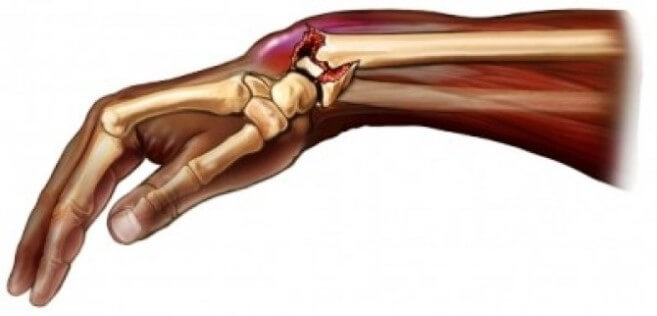
Осложнения непосредственно травмы
Осложнения чаще возникают при неправильной иммобилизации конечности или открытом переломе. Острые края сломанной кости травмируют мышцы и нервные волокна – импульсы не поступают в головной мозг, что приводит к нарушению управления рукой и потере чувствительности.
Возможные осложнения:
- Разрыв сухожилий – пальцы полностью или частично теряют двигательные возможности;
- Инфицирование раневой поверхности – развивается воспаление;
- Повреждение магистрального сосуда – развивается внутритканевое кровотечение и нарушение кровоснабжения кисти.
Перелом запястья со смещением может вызвать патологические отеки на поврежденной кисти – последствия этого осложнения приводят к рефлекторной неподвижности пальцев и развитию остеопороза. Отек Турнера встречается очень редко.
Осложнения, которые могут появиться в отдаленном будущем в результате давней травмы
Оперативный метод лечения переломов считается наиболее эффективным и снижает риск осложнений в будущем. Но не исключено осложнение в виде неправильного срастания кости, после которого потребуется повторная репозиция. Существует также риск инфицирования тканей при установке фиксирующих приспособлений – образуется гнойная полость в кости (остеомиелит).
Возможные осложнения:
- Образование ложного сустава – гипс зафиксирован слабо, мозоль образовалась с просветом между костью, это приводит к образованию воспалительного процесса;
- Аномальные размеры костной мозоли – нарушается двигательная функция лучезапястного сочленения;
- Ишемическая контрактура Фолькмана – возникает при сильной фиксации гипсовой лонгетой. Нарушение артериального кровотока приводит к деформации запястья и пальцев (когтистая деформация).
При закрытом переломе часто образуется внутрисуставной кровяной сгусток, кисть со временем теряет функцию физиологической подвижности.
Реабилитационные мероприятия
Реабилитация после перелома необходима для восстановления подвижности кисти и купирования болевого синдрома. Восстановительный период при тяжелых травмах довольно длительный и может занять около года. Реабилитация включает в себя комплекс различных методик, которые врач – реабилитолог подбирает индивидуально, в зависимости от вида и тяжести травмы.
Методы реабилитации:
- Физиопроцедуры (парафин, электрофорез)
- Массаж;
- Лечебная физкультура.
Данные методы позволяют восстановить кровообращение и не допустить мышечную атрофию, вследствие длительного вынужденного обездвиживания конечности. После прохождения полного курса, двигательные функции восстанавливаются через 2 месяца (при типичных переломах), физические нагрузки можно возобновить только спустя 6 месяцев.
Гимнастика
Первые тренировки начинаются уже со второго дня после травмы – движения пальцами. Когда отек полностью сходит и не отмечается болевых ощущений, добавляют упражнения для локтевого сустава. Первые тренировки начинают с пассивных движений, чтобы постепенно вернуть мышцам активность.
Гимнастика для суставов запястья
Активно разрабатывать суставы можно только после снятия гипса, упражнения выполняют в домашних условиях.
Комплекс упражнений:
- Перебирание пальцами по ровной поверхности («бег»);
- Перебирание или складывание мелких предметов (спички, крупа);
- Имитация взятия щепотки соли;
- Попеременное касание каждым пальцем большого пальца;
- Сжатие и разжимание пальцев;
- Отведение мизинца в сторону при одновременном касании других пальцев большого пальца.
В период реабилитации используют фиксаторы для кисти или эластичное бинтование – снижают излишнюю нагрузку на сустав. После полного восстановления постепенно переходят к упражнениям с отягощением.
Своевременно оказанная медицинская помощь минимизирует риск осложнений и помогает полностью восстановить поврежденную конечность. Восстановительные методики ускорят регенерацию костей и в короткие сроки вернуться к привычному образу жизни.
Источник
Перелом костей запястья в подавляющем большинстве случаев происходит по причине падения на данную область тяжелого предмета или вследствие удара. У пожилых людей данная травма может наступить вследствие хрупкости костей запястья при остеопорозе.
Основные виды переломов костей запястья
Перелом ладьевидной кости
Перелом ладьевидной кости встречается часто. Наблюдается он в возрасте от 20 до 40 лет. Нередки случаи, когда эти переломы встречаются и в возрасте 10-20 лет. Правая рука поражается чаще. Иногда возможны одновременные переломы ладьевидных костей обеих рук. Нередки и комбинированные поражения – одновременный перелом ладьевидной кости и какой-либо из других костей запястья или перелом ладьевидной кости и вывих в межзапястном суставе.
Причины
Перелом ладьевидной кости возникает чаще всего в результате удара или сильного толчка со стороны основания ладони при положении тыльной флексии кисти. В зависимости от направления удара может получиться перелом от разгибания, от сгибания, или компрессионный перелом.
Симптомы и признаки
Клиническая картина очень бедна по сравнению с серьезностью повреждения. Видимой деформации нет. Пострадавшие жалуются на боль в кисти только при движении. В области анатомической табакерки наблюдается небольшое припухание и боль при пальпации. Боль усиливается при давлении по оси первых двух пальцев. Изолированный перелом крыльев бугорка ладьевидной ямки характеризуется болью при давлении на кость с ладонной стороны кисти.
Диагностика и прогноз
Для установления диагноза необходимо точное рентгенологическое исследование. Линия перелома при свежих переломах ладьевидной кости узкая, часто замечаемая с трудом. Ее можно установить на рентгенограмме только в проекции, совпадающей с линией перелома. На прямой рентгенограмме разогнутой ладони ладьевидная кость наклоняется вперед, а линия перелома, которая большей частью перпендикулярна по отношению к оси кости, становится трудно различимой. Наоборот, при умеренном дорсо-флексионном положении и небольшом локтевом отведении кисти линия перелома видна хорошо.
Но направление линии перелома не всегда постоянно. В зависимости от этого и положение руки должно меняться до тех пор, пока будет установлен момент, в котором перелом будет виден на рентгенограмме. Сильное локтевое отведение кисти способствует разъединению отломков, и, таким образом, рентгенологически легко распознается перелом. Однако в большинстве случаев стараются избегать применять этот способ, так как смещение отломков может оказать неблагоприятное влияние на заживление перелома.
На боковой рентгенограмме линия перелома редко видна. Эта рентгенограмма, однако, необходима для того, чтобы исключить перилунарный вывих. Кроме того, необходима еще одна рентгенограмма в полубоковой проекции (45°). В этом положении тени не наслаиваются одна на другую.
Рентгенограмма имеет решающее значение не только для выяснения диагноза. Она дает возможность установить локализацию и направление линий перелома и в зависимости от этого уточнить срок лечения и предвидеть результаты.
В зависимости от локализации различают несколько видов переломов: средней трети, нижней трети и крыльев бугорка ладьевидной ямки и верхней трети. Переломы крыльев бугорка ладьевидной ямки внесуставные и все без исключения срастаются. Прогноз при переломах нижней трети также благоприятен. Оба отломка хорошо кровоснабжаются. При переломах средней трети кровоснабжение отломков обыкновенно хорошее, и при правильно проведенном лечении отломки быстро срастаются. При переломах верхней трети часто наблюдается развитие асептического некроза и несращение верхнего отломка.
Лечение продолжается тем дольше, чем проксимальнее линия перелома. Сращение может наступить даже при асептических некрозах проксимального отломка, но иммобилизация должна быть длительной.
В зависимости от направления линий перелома различают поперечные, косо-горизонтальные и косо-вертикальные переломы.
При трансверзальных переломах действующая сила мышц кисти и пальцев перпендикулярна линии перелома и способствует вклиниванию отломков.
Таким образом, биомеханические условия оказывают благоприятное действие на сращение. При косо-горизонтальных переломах сила мышц действует по отношению линии перелома под известным углом. Она разлагается так, что одна ее составная часть способствует скольжению дистального отломка по отношению к проксимальному. При косо-вертикальных переломах действующая сила также распадается, но составная часть ее, вызывающая скольжение дистального отломка, очень большая и условия для сращения отломков самые неблагоприятные. Естественно, что при сочетании двух неблагоприятных моментов (перелом верхней трети и косо-вертикальная линия перелома) прогноз оказывается особенно плохим.
Обычно смещения отломков при переломе ладьевидной кости не наблюдается. Разъединение при движении кисти минимальное и исчезает, как только руку иммобилизуют в функционально выгодном положении. Значительное смещение устанавливают иногда при самопроизвольном вправлении трансладьевидно-перилунарном вывихе.
В дифференциально-диагностическом отношении необходимо иметь в виду os naviculare bipartitum и патологические переломы вследствие кистозной дистрофии кости.
Без лечения перелом ладьевидной кости обычно не срастается. При сгибании и разгибании кисти отломки движутся один в отношении другого. В первые несколько месяцев наблюдаются рассасывание костных концов, расширение линии перелома и образование маленьких полостей, а через 6 месяцев до 1 года поверхности концов отломков сглаживаются, склерозируются и оформляется ложный сустав. Дальнейшее развитие субъективных жалоб и объективных изменений при оформленном ложном суставе различно. Иногда у больных нет жалоб, и развившийся псевдоартроз после перенесенной много лет назад травмы устанавливают случайно. В других случаях боли постепенно усиливаются и появляются клинические и рентгенологические признаки деформирующего артроза.
Если проксимальный отломок плохо кровоснабжен, то он постепенно склерозируется и на рентгенограмме его тень видна значительно плотнее. Эти изменения становятся видимыми на рентгенограмме еще с четвертой недели после травмы. В дальнейшем этот отломок деформируется, и размер его уменьшается. Если не предпринять необходимых мер, появляются артрозные боли и соответствующие изменения в соседних суставах.
Лечение
Бескровное лечение является общепринятым методом при переломе ладьевидной кости. Обезболивание и манипуляции для вправления отломков, кроме редких случаев со смещением, не применяются.
Иммобилизацию производят, придавая кисти положение умеренной дорсальной флексии и среднее положение в отношении боковых отведений. Большой палец должен быть в оппозиции. Гипсовую повязку накладывают от верхней трети предплечья до головок пястных костей с тыльной стороны и до дистальной складки ладони с волярной стороны. Это дает возможность полного сгибания пальцев. Гипс обхватывает и область мышц возвышения большого пальца до пястно-фалангового сустава большого пальца.
За состоянием гипса необходимо следить, и если установлено, что он сломан или расшатан, то его необходимо поправить или сменить. Длительность иммобилизации зависит от образования костной мозоли и исчезновения линии перелома. Средний срок иммобилизации при косо-горизонтальных и поперечных переломах верхней и средней трети кости – 8 недель, а при косо-вертикальной линии перелома и при локализации в верхней трети кости – 12 недель. Но если при проверке на рентгенограмме нет данных о сращении перелома, иммобилизация продолжается столько, сколько это необходимо. При переломах верхней трети срок может быть до 6 месяцев. При переломах крыльев бугорка ладьевидной ямки иммобилизация в течение 15-20 дней достаточна, хотя этот перелом срастается и без иммобилизации.
Если по окончании срока лечения сращение не произошло, а на рентгенограмме устанавливают данные асептического некроза, то в таких случаях необходимо предпринять оперативное лечение – удаление проксимального отломка.
Бескровное лечение может дать хороший результат и при запущенных случаях в течение нескольких месяцев с момента травмы, пока еще на рентгенограмме нет признаков ложного сустава. Однако процент сращений при этом уменьшается, и необходима более продолжительная иммобилизация (3-7 месяцев). Некоторые авторы в этой стадии применяют оперативное лечение – костную пластику.
Лечение ложного сустава ладьевидной кости оперативное.
Перелом полулунной кости
Причины
Этот перелом обыкновенно возникает в результате непрямой травмы, ведущей к гиперфлексии, или гиперэкстензии кисти. Связки межзапястного сустава перерастягиваются и отрываются вместе с кусочком кости. Если действие силы продолжается, то может возникнуть вывих полулунной кости, или перилунарный вывих.
Редко наблюдается перелом тела полулунной кости вследствие сдавления между головчатой и лучевой костями. В таких случаях кость сдавливается или линия перелома разделяет ее на два отломка.
Признаки
Переломы полулунной кости характеризуются припухлостью и болезненностью. Они выявляются главным образом при сгибании и разгибании кисти. Боль распространяется к III пальцу.
Дифференциальная диагностика
В дифференциально-диагностическом отношении при переломе отростков необходимо иметь в виду наличие дополнительных костей, которые представляют редкую анатомическую вариацию, а при переломе тела – болезнь Кинбека.
Лечение
Лечение перелома полулунной кости при отрыве маленьких отломков сводится к иммобилизации в функциональном положении в течение 2-3 недель, а при переломе тела – в течение 8-10 недель.
Компрессионный перелом тела полулунной кости нередко ведет к деформирующему артрозу и асептическому некрозу. В таких случаях жалобы больных упорно продолжаются, и могут появиться артрозные изменения в соседних суставах. Поэтому при таком виде осложнения иногда необходимо удаление кости.
Перелом большой многоугольной кости
Причины
Механизмом этого повреждения чаще всего является придавливание кости соседними костями при падении на кисть при сильно выраженном лучевом отведении руки и абдукции большого пальца. Реже причиной перелома является прямое насилие. Иногда наблюдается отрыв соединительнотканных связок между os trapezium и os triquetrum вместе с кусочками кости.
Признаки
Клинические признаки – ограниченная припухлость и болезненность. Боль увеличивается при движении большого пальца и при попытке захватывания. Противопоставление I пальца ограничено.
Диагностика и прогноз
Для выяснения диагноза и исключения сопровождающего перелома основания I пястной кости необходимо произвести рентгенограммы: прямую, боковую и при 20° пронации по отношению к боковому положению пальца. На прямой рентгенограмме на os trapezium накладывается частично os trapezoideum и II пястная кость, а на боковой рентгенограмме – hamulus ossis hamati. Линия перелома в большинстве случаев продольная. Внешний отломок часто смещен наружу и вверх. Нередко к этому прибавляется неполный вывих оснований I пястной кости.
Без правильного и точного вправления отломков перелома большой многоугольной кости наступает значительное расстройство функции запястно-пястного сустава большого пальца (ограниченные движения, затрудненное противопоставление, болезненный артроз, неполный вывих). Работоспособность пострадавшего и функция руки ограничены.
Лечение
При переломах без смещения отломков применяют бескровное лечение, а в остальных случаях – оперативное. Репозицию производят под местным обезболиванием.
Бескровное лечение перелома большой многоугольной кости состоит во вправлении внешнего отломка путем прямого нажима. Ассистент одной рукой вытягивает большой палец, а другой – остальные пальцы. Другой помощник производит противовытяжение над локтевым суставом. Накладывают гипс, как и при переломе ладьевидной кости, хорошо моделированный в области перелома. К гипсовой повязке присоединяют проволочную шину по направлению пальца. Через головку I пястной кости проводят иглу и между ней и шиной обтягивают небольшую пружинку или резинку. Через 3 недели прекращают вытяжение, а иммобилизация продолжается еще один месяц.
Оперативное лечение перелома большой многоугольной кости сводится к вправлению отломков и остеосинтезу при помощи спицы или винта. Доступ к перелому обеспечивают небольшим горизонтальным или продольным разрезом. Ветвь лучевого нерва и лучевую артерию отводят. Вскрывают сустав и удаляют маленькие свободные костные отломки. Во внешний отломок вводят спицу, при помощи которой его вправляют. В момент вправления вытягивают и отводят большой палец. Врач следит за тем, чтобы вправление отломков со стороны суставной поверхности кости было безупречным. Вводят вторую спицу через оба обломка к соседним костям, а в случае необходимости вводят глубже и первую спицу. Иногда прибегают к фиксации винтом. После операции показана иммобилизация в течение 6 недель.
Результаты оперативного лечения лучше, чем бескровного. При застарелых, нелеченных или неправильно леченных переломах большой многоугольной кости иногда приходится прибегать к удалению сломанной кости или к артродезу большого пальца в положении противопоставления.
Перелом головчатой кости
Причины
Этот перелом возникает как при прямом (удар в тыльную сторону кисти), так и при непрямом (гиперэкстензия или гиперфлексия кисти) насилии. Часто отломки вклиниваются, вследствие чего линия перелома не видна. Кость выглядит укороченной. Иногда отломки расположены под углом. Нередко наблюдаются переломы в области шейки со смещением головки. Наблюдаются иногда и отрывы кусочков кости вместе с соответствующими связками. Переломы головчатой кости часто встречаются вместе с другими повреждениями запястья (перелом нескольких костей, перилунарный вывих и пр.).
Симптомы и признаки
Клинические признаки – припухлость и болезненность. Характерной считается боль при нажиме по оси III пальца. В одних случаях на рентгенограмме видна линия перелома, а в других – только общее укорочение кости.
Переломы с небольшими смещениями в переднезаднем направлении иногда хорошо видны на боковой рентгенограмме.
Лечение
Лечение состоит в иммобилизации в функциональном положении в течение 4-6 недель. При значительном смещении отломков можно попробовать произвести одномоментное вправление путем вытягивания средних пальцев и прямого нажима.
Остальные виды переломов костей запястья
Перелом трехгранной кости
Перелом тела трехгранной кости возникает из-за прямого удара или от сдавления между соседними костями в результате падения на выпрямленную и отведенную в локтевую сторону руку. Иногда при насильственной гиперэкстензии кисти соответствующие связки вырываются вместе с маленькими кусочками кости. Часто это повреждение сопровождается переломом шиловидного отростка или сочетается с перилунарным вывихом.
Признаки этого перелома – местная припухлость, ограничение движений и болезненность при аддукции и флексии кисти.
Диагноз главным образом рентгенологический.
Лечение сводится к иммобилизации в функциональном положении в течение 6 недель при переломе тела или в течение 3 недель при отрыве маленьких отломков. Переломы тела обычно срастаются, а маленькие кусочки иногда остаются отделенными от кости, но неприятностей не создают.
Перелом гороховидной кости
Перелом возникает под действием непрямого удара или от придавливания кости к трехгранной кости. Иногда вследствие сильного сокращения локтевого сгибателя запястья при внезапной экстензии кисти от кости отрывается маленький отломок.
Лечение состоит в иммобилизации в положении слегка выраженной дорсальной флексии кисти при среднем положении в отношении боковых отклонений. Если не наступает сращение и жалобы больного продолжаются, можно удалить оторванный отломок.
Перелом малой многоугольной кости
Самостоятельный перелом трапециевидной кости принадлежит к одному из самых редких травматических повреждений. Обычно происходит размозжение кости при ударе по оси II пястной кости или отрыв прикрепляемых к ней связок вместе с кусочком костной ткани вследствие непрямой травмы.
Лечение сводится к иммобилизации в течение 3 недель.
Перелом крючковидной кости
Этот перелом возникает в результате прямой или непрямой травмы – падения на разогнутую и в локтевом отведении кисть.
Клинические признаки выражаются ограниченной припухлостью и болезненностью. Боль при нажиме по оси IV и V пальцев считается характерной. Чтобы не просмотреть перелом, необходимо произвести 3 рентгенограммы – прямую, боковую и косую.
Лечение заключается в иммобилизации в функциональном положении в течение 4-6 недель. Иногда удаляют крючок крючковидной кости.
Информация, представленная в данной статье, предназначена исключительно для ознакомления и не может заменить профессиональную консультацию и квалифицированную медицинскую помощь. При малейшем подозрении на перелом костей запястья, обязательно проконсультируйтесь с врачом!

Источник
