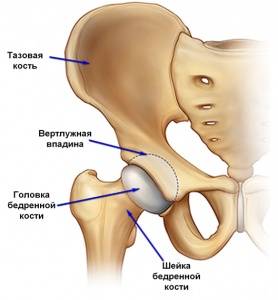
Компьютерная томография перелома шейки бедра

Механизм перелома шейки бедра
- Поражает женщин в 2—3 раза чаще, чем мужчин.
- Согласно мировой статистике перелом шейки бедра человека в Европе составляет 414 000 случаев ежегодно, в Германии 100 000
- Средний возраст у мужчин 72 года, у женщин 77 лет
- Обычно медиальный перелом шейки бедра у пожилых людей (в 95% случаев перелом внутрисуставной) Реже латеральный перелом шейки бедра (5%)
- Типично является следствием падения с переломом костей, ослабленных остеопорозом.
Какой метод диагностики перелома шейки бедра выбрать: МРТ, КТ, рентген
Методы выбора
- Рентгенологическое исследование
- КТ и МРТ при сомнительных данных рентгенологического исследования.
Что покажут рентгеновские снимки при переломе шейки бедра
- Рентгенологическое исследование тазобедренного сустава в двух проекциях (прямая и аксиальная проекция)
- Проекция по Лаунштейну обычно невозможна в связи с выраженной болезненностью
- Предоперационное рентгенологическое исследование всего таза для оценки отсутствия повреждения противоположной стороны (варусная и вальгусная деформация тазобедренного сустава, длина шейки бедра относительно седалищного бугра)
- Рентгенопрозрачная линия через шейку бедренной кости с/без изменения угла наклона фрагментов.
Классификация Pauwels является наиболее распространенной системой, основанной на угле линии перелома шейки бедренной кости по отношению к горизонтальной плоскости:
I тип: угол 30° по отношению к горизонтальной линии.
II тип: 30-50° по отношению к горизонтальной линии.
III тип: угол более 50° по отношению к горизонтальной плоскости. Альтернативно может использоваться схема классификации ОТА или Garden.
Клинические проявления перелома шейки бедра
Типичные симптомы:
- Боль
- Наружное вращение, укорочение нижней конечности
- Гематома
- Припухлость.
Осложнения:
- некроз головки бедренной кости (10-20%), особенно при переломе Pauwels II и Ш типа
- Замедление консолидации перелома или формирование псевдоартроза (5-25% случаев)
- Вторичный коксартроз
- Риск соскальзывания, некроза головки бедренной кости и псевдоартроза увеличивается с увеличением крутизны линии перелома.
Женщина 70 лет после падения на левое бедро. Рентгенологическое исследование левого тазобедренного сустава демонстрирует вклиненный (отведение) медиальный перелом шейки бедренной кости (I-II тип по Pauwels) (34°, I тип по Garden) Перелом стабильный, и поэтому лечится консервативно.
Мужчина 62 лет после падения на правое бедра Рентгенологическое исследование правого тазобедренного сустава в прямой проекции демонстрирует медиальный перелом шейки бедренной кости II типа по Pauwels со смещением (61°). Перелом нестабильный, и поэтому подлежит хирургическому лечению с каиюлироаанной фиксацией винтами.
Методы лечения
Лечение перелома шейки бедра лечение без операции основывается на принципах консервативной терапии:
- Возможна попытка консервативной терапии при переломе 1 типа по Pauwels и при отводящем переломе, вызывающем вальгусную деформацию
- Регулярный рентгенологический мониторинг для контроля процесса консолидации или обнаружения смещения вследствие физической нагрузки
- При переломе Pauwels ІІ-ІІІ степени у молодых пациентов (до 65 лет) — канюльная фиксация винтами
- У пожилых людей при переломе шейки бедра операция выбора (особенно при наличии артрита) — эндопротезирование.
Течение и прогноз
- Функциональные результаты и сроки восстановление после перелома шейки бедра в пожилом возрасте в первую очередь зависят от общего состояния организма пациента
- Необходимость в последующем медицинском уходе часто возрастает.
Что хотел бы знать лечащий врач
- Вклинение
- Степень смещения (изгиб кзади или вертикальное смещение головки бедренной кости)
- Наличие коксартроза.
Какие заболевания имеют симптомы, схожие с переломом шейки бедра
Околовертельный перелом
— Линия перелома шейки бедра проходит через межвертельную область
Стрессовый перелом
— Перелом вследствие истощения костной ткани в связи с перегрузкой или остеопорозом
— Линия перелома обычно нечеткая, расположена медиальное в кортикальном слое шейки бедренной кости, с окружающим реактивным склерозом
— Обычно отсутствует связь со значительной травмой
Патологический перелом
— Перелом вследствие остеолиза
Советы и ошибки
- Нога часто занимает положение наружной ротации в связи с болью.
- При изображении в прямой проекции большой вертел перекрывает шейку бедренной кости, что затрудняет диагностику перелома. Если внутренняя ротация не достигает 15°, таз на стороне поражения возможно поддерживать в приподнятом положении с помощью подушки
Источник
- Клиникам
- Врачам
- Примеры заключений
- Полезные материалы
- Врачи
- Отзывы
- Соглашение
Строение бедренной кости и механизм возникновения перелома
Бедренная кость – наиболее длинная и толстая из всех костей скелета. На нее приходится вес большей части тела при нахождении в вертикальном положении, при ходьбе, беге, прыжках, поднятии тяжестей. Условно проксимальные отделы бедренной кости (ее головку, шейку, вертельную область и начальные отделы диафиза) можно представить в виде «башенного крана». Так, сила, обусловленная весом тела, направлена вниз и передается через головку кости на ее диафиз через своеобразный «рычаг» — шейку бедренной кости.
Для противодействия данной силе бедренная кость имеет строение, которое можно легко проследить на корональных срезах при компьютерной томографии бедра либо на препаратах. Губчатое вещество бедренной кости в области вертелов, шейки и головки представлено двумя основными трабекулярными системами, расположение которых соответствует направлению линий силы.
Основная система трабекул губчатого вещества головки и шейки бедренной кости представлена двумя пучками. Первый из них, дугообразный пучок Галуа и Боскета (отмечен цифрой 1 на рисунке ниже) – начинается в кортикальном слое диафиза бедренной кости в подвертельной области снаружи и проходит через шейку в головку, заканчиваясь в ее кортикальном слое. Второй основной пучок трабекул (головной пучок или поддерживающий «веер») начинается с внутренней стороны диафиза бедренной кости, а также шейки у т. н. нижней шеечной шпоры Адамса (цифра 5 на рисунке), проходит через шейку и заканчивается в кортикальном слое в верхней наружной части головки бедренной кости.
Дополнительная система трабекул включает в себя два пучка, заканчивающихся в большом вертеле. Один из них – вертельный пучок (отмечен на рисунке цифрой 3) – начинается у шпоры Адамса, пересекает дугообразный пучок в вертельной области, и заканчивается в кортикальном слое большого вертела бедренной кости. Второй – подкортикальный пучок (цифра 4) – проходит в косом направлении в области большого вертела, образуя пересечение с трабекулами вертельного пучка.
Пересекаясь, трабекулярные системы образуют зоны максимальной резистентности («готические арки»). В шейке бедренной кости одна из таких «готических арок» образована пересечением пучков Галуа и Боскета (1) и вертельного пучка (3). Другая арка, находящаяся в шейке и головке («ядро головки»), образована пересечением пучков Галуа и Боскета (1) и головного (2).
В строении бедренной кости на рентгенограммах и при компьютерной томографии можно обнаружить т. н. «зону минимальной резистентности», в которой количество трабекул губчатого вещества минимальное – в данной зоне наибольшая вероятность возникновения переломов шейки бедренной кости. На рентгенограммах видно, что она располагается между трабекулами дугообразного пучка (1), головного пучка (2) и вертельного пучка (3). Еще более «слабой» данная зона становится вследствие остеопороза у пожилых людей, обуславливая высокий риск переломов шейки бедра у них.
 Схематичное изображение пучков трабекул губчатого вещества бедренной кости (на основе КТ и рентгенограмм)
Схематичное изображение пучков трабекул губчатого вещества бедренной кости (на основе КТ и рентгенограмм)
Строение тазовой кости
Таз представляет собой непрерывное замкнутое кольцо, передающее нагрузку, обусловленную весом тела, от позвоночника на головку бедренной кости. В строении тазовой кости принято выделять т. н. «безымянную шпору» (отмечена на рисунке ниже цифрой 1), и «седалищную шпору» (2). Две основные системы трабекул губчатого вещества тазовой кости передают нагрузку от крестцово-подвздошного сустава на суставную поверхность вертлужной впадины. Первая система (5) начинается от безымянной шпоры и проходит в двух направлениях: непосредственной к вертлужной впадине; к лонной кости. Вторая система трабекул (3) начинаясь от «седалищной шпоры» проходит в направлении седалищной кости и ко краю вертлужной впадины с нижней стороны. Имеются также пучки трабекул, идущие от нижнего края вертлужной впадины через тело и дугу седалищной кости, заканчиваясь в области лонно-седалищного сочленения. Дополнительно тазовое кольцо усилено т. н. подкортикальными пучками (4).
Перелом шейки бедренной кости, визуализирующийся на КТ и рентгенограммах бедра, возникает, когда нагрузка, передаваемая через таз на головку бедренной кости превышает «запас прочности» шейки бедренной кости. В таком случае перелом происходит в зоне минимальной резистентности, головка и шейка смещаются книзу, вследствие чего изменяется шеечно-диафизарный угол – он становится более тупым.
 Схематичное изображение систем трабекул губчатого вещества тазовой кости (на основе КТ и рентгенограмм)
Схематичное изображение систем трабекул губчатого вещества тазовой кости (на основе КТ и рентгенограмм)
 Схематичное изображение бедренной кости и шеечно-диафизарного угла в норме (слева) и при базицервикальном переломе (справа). Видно, что на изображении справа шеечно-диафизарный угол приближается к 90 градусам, тогда как в норме он более острый. Очень плотный кортикальный слой отломка шейки бедренной кости при переломе внедряется в относительно «мягкое» губчатое вещество межвертельной зоны, обуславливая изменения шеечно-диафизарного угла (признак перелома шейки бедра на рентгенограммах)
Схематичное изображение бедренной кости и шеечно-диафизарного угла в норме (слева) и при базицервикальном переломе (справа). Видно, что на изображении справа шеечно-диафизарный угол приближается к 90 градусам, тогда как в норме он более острый. Очень плотный кортикальный слой отломка шейки бедренной кости при переломе внедряется в относительно «мягкое» губчатое вещество межвертельной зоны, обуславливая изменения шеечно-диафизарного угла (признак перелома шейки бедра на рентгенограммах)
Классификация переломов в проксимальных отделах бедренной кости (по Рейнбергу)
Типичными переломами в верхней трети бедренной кости (по С. А. Рейнбергу) являются: перелом головки бедренной кости; субкапитальный перелом (медиальный перелом шейки бедра); межвертельный (латеральный перелом шейки бедра); чрезвертельный перелом; подвертельный перелом; изолированный перелом большого либо малого вертела.
Перелом головки бедренной кости редко возникает при «обычной» травме (при неизмененной структуре головки бедренной кости). Обычно при переломе головки наблюдается перестройка ее структуры вследствие остеопороза либо вследствие наличия мягкотканого компонента (вторичной либо первичной опухоли). Перелом головки бедра на рентгенограммах и КТ чаще всего имеет характер раздробленного либо компрессионного, может осложняться некрозом губчатого вещества.
Субкапитальный перелом шейки бедренной кости обычно происходит вследствие сенильного остеопороза. Данный перелом является внутрисуставным. Плоскость перелома правильная – головка и шейка лежат отдельно. Бедро при таком переломе смещается кверху, обуславливая укорочение конечности. Вследствие малой васкуляризации шейки бедра и костной атрофии (у пожилых), а также отсутствия надкостницы (внутрисуставной перелом) не происходит костного сращения при переломах такого типа. Обычным исходом является формирование ложного сустава, причем, чем ближе к головке находится плоскость перелома, тем меньше шансов консолидации.
Межвертельный (или латеральный перелом шейки бедра) – частый вариант повреждения бедренной кости. Плоскость перелома проходи через межвертельную линию, вследствие чего шейка бедра оказывается полностью отделена от вертельной зоны. При данном типе перелома происходит вклинение отломков кортикального слоя шейки бедра в межвертельную область, шейка укорачивается, шеечно-диафизарный угол становится ближе к прямому (стремится к 90 градусам). При межвертельных переломах бедра ложные суставы развиваются нечасто, консолидация наблюдается в большинстве случаев.
Чрезвертельный перелом отличается от других типов переломов бедра тем, что большой вертел остается связанным с проксимальным отломком. На рентгенограммах не всегда можно достоверно различить межвертельные и чрезвертельные переломы, поэтому в сомнительных случаях следует указывать межвертельный перелом.
При подвертельном переломе его плоскость проходит непосредственно под вертелами, кость полностью пересечена, характерно существенное смещение отломков – по ширине либо под углом, с отведением проксимального фрагмента.
Переломы вертелов достаточно редко встречаются изолированно. Они преимущественно носят отрывной характер и (вследствие тяги мышц) отломок вертела при таких переломах бедра на рентгенограммах смещается кверху.
 Классификация переломов в верхней трети бедра по данным рентгенограмм (по С. А. Рейнбергу)
Классификация переломов в верхней трети бедра по данным рентгенограмм (по С. А. Рейнбергу)
Примеры КТ-исследований при переломах бедренной кости в верхних отделах

У пациента – на КТ – перелом шейки бедренной кости («старый») с угловой деформацией шейки на аксиальном скане (справа) и с формированием «ложного сустава»

Подвертельный перелом бедренной кости (при компьютерной томографии тазобедренных суставов) со смещением отломков по ширине кнутри

Вколоченный перелом шейки бедра. КТ. Реформации в корональной и сагиттальной плоскостях

КТ тазобедренного сустава. Перелом шейки бедра с деформацией головки и образованием ложного сустава

КТ тазобедренного сустава. Перелом шейки бедра, фиксированный тремя винтами. Слева вверху – реконструкция на основе компьютерной томографии тазобедренного сустава, на всех остальных изображениях – реформации в плоскостях каждого из винтов

Изолированный перелом большого вертела правой бедренной кости. КТ. Отломок смещен кверху и под углом
Другие статьи из раздела «Общие вопросы рентген»
Проконсультируем бесплатно в мессенджерах
Источник
 29.01.2018
29.01.2018
Компьютерная томография при переломах вертлужной впадины
Переломы вертлужной впадины являются одной из наиболее тяжелых травм опорнодвигательного аппарата, отличаются сложностью и многообразием и нередко являются причиной инвалидности.
Переломы вертлужной впадины являются одной из наиболее тяжелых травм опорно-двигательного аппарата, отличаются сложностью и многообразием и нередко являются причиной инвалидности. При подозрении на перелом вертлужной впадины стандартным методом диагностики является рентгеновское исследование, которое включает в себя рентгенографию костей таза в переднезадней проекции.
В 1958 г. R.A. Knigt, H. Smith [1] рекомендовали для пространственной оценки перелома вертлужной впадины выполнять стереоскопические снимки. Зачастую выполнение специальных (косых) рентгенограмм невозможно из-за тяжести состояния больного и наличия множественных и сочетанных повреждений.
По данным О.Ш. Буачидзе [2], диагностические ошибки встречаются у 12,6% больных, и чаще всего у больных с множественными травмами.
В отделении множественной и сочетанной травмы ГКБ No 1 за период с 1999 по 2005 г. проходили лечение 103 пациента с переломами вертлужной впадины. Большая часть больных(86 человек) имели перелом вертлужной впадины в составе множественной или сочетанной травмы, и лишь у 17 пациентов повреждения носили изолированный характер. Наиболее ин
формативным методом диагностики переломов вертлужной впадины мы считаем компьютерную томографию (КТ), которая позволяет визуализировать перелом, не всегда определяющийся на рентгенограмме, что позволяет избежать диагностических ошибок и выбрать оптимальную тактику лечения больных [3].
Компьютерная томография была выполнена 62 пациентам. В 17 случаях на основании данных КТ была изменена классификация перелома и тактика лечения. Характер переломов вертлужной впадины определялся в соответствии с классификацией АО.
У 5 больных был выявлен перелом вертлужной впадины, который не определялся при рентгенографии.
Клинический пример.
Больная П., 53 лет,с переломом вертлужной впадины. Травма получена в ДТП (находилась в салоне автомобиля).
При поступлении была выполнена рентгеногрфия тазобедренного сустава в прямой и аксиальной проекциях (рис. 1), по которым можно только заподозрить перелом. На компьютерных томограммах (рис. 2) определяется значительное смещение фрагмента заднего края вертлужной впадины.
У пяти больных после выполнения КТ классификация перелома вертлужной впадины изменилась с А1.1 на В1.3, у четырех больных – с А2.2 на В2.2, у двух больных – с В2.1 на С1.1, а в одном случае – с В1.3 на А1.1.
Компьютерная томография позволяет так же дифференцировать травматические повреждения от патологических изменений вертлужной впадины, имевшихся до травмы.
Клинический пример
.
Больная Б., 28 лет,с переломом вертлужной впадины. Травма получена в ДТП (находилась в салоне автомобиля).
На рентгенограмме тазобедренного сустава определяется перелом вертлужной впадины и очаги пониженной плотности в проекции сустава(рис. 3). На компьютерных томограммах определяется киста вертлужной впадины и перелом задней колонны без значительного смещения по суставной поверхности (рис. 4).
В 44 случаях при отсутствии смещения посуставной поверхности, обязательно подтвержденного при КТ, проводилось консервативное лечение. 59 пациентам была выполнена операция.
Показаниями к оперативному лечению считали: наличие интерпонирующих в суставе фрагментов хряща и кости, компрессию суставной поверхности, смещение отломков по суставной поверхности от 2 мм у молодых пациентов и от 5 мм – у пожилых. В 32 случаях была произведена КТ в ранние сроки после выполнения остеосинтеза вертлужной впадины, что позволило оценить точность репозиции фрагментов по суставной поверхности.
Клинический пример
.
Больной Ж., 28 лет.
Травма получена в ДТП (находился за рулем автомобиля). Был оперирован по поводу много-оскольчатого перелома правой вертлужной впадины (рис. 5). Пациенту была выполнена открытая репозиция перелома и остеосинтез реконструктивной пластиной. В целях контроля качества репозиции по суставной поверхности на вторые сутки после операции выполнена КТ
(рис. 5), которая подтвердила хорошую репозицию и стабильную фиксацию перелома.
Для оценки степени консолидации перелома, состояния головки бедренной кости и наличия или отсутствия признаков коксартроза в 20 случаях КТ произведена в сроки от полугода до четырех лет после оперативного вмешательства.
На основании оценки результатов лечения больных с переломами вертлужной впадины были сделаны следующие выводы:
1. При всех подозрениях на повреждения в тазобедренном суставе показано выполнение компьютерной томографии.
2. Дифференциальная диагностика характера перелома вертлужной впадины без КТ не возможна.
3. КТ является обязательным элементом предоперационного планирования при хирургическом лечении переломов вертлужной впадины.
4. Целесообразно выполнение КТ при определении результатов оперативного лечения как для контроля восстановления вертлужной впадины, так и для оценки состояния головки бедра в ближайшем и отдаленном после операционном периоде.
Список литературы
1.Knight K.S. and Smith H.Central Fractures of the Acetabulum // J.Bone It.Surg. 1958. Р. 1–16.
2.Буачидзе О.Ш. Переломовывихи в тазобедренном суставе. М., 1993. 197 с.
3.Гиршин С.Г.Клинические лекции по неотложной травматологии. М., 2004. С. 401–405.
Теги: вертлужная впадина
234567
Начало активности (дата): 29.01.2018 10:40:00
234567
Кем создан (ID): 989
234567
Ключевые слова:
вертлужная впадина, компьютерная томография, перелом, рентген
12354567899
Источник
