Когда начинают ходить после перелома позвоночника

Перелом позвоночника — это травма, которая может привести не только к инвалидности, но и к летальному исходу. Объясняется это прохождением спинного мозга, при его повреждении нарушается работа всех систем органов. Реабилитация после перелома позвоночника не менее важна, чем сама терапия.
Цели реабилитации
Реабилитационный этап позволяет вернуться к прежнему образу жизни. Восстановление после компрессионного перелома позвоночника решает следующие задачи:
- Стабилизировать позвоночный столб.
- Убрать болевые ощущения.
- Вернуть больного к нормальному образу жизни.
- Восстановить двигательную способность позвоночного столба.
- Вернуть на прежний уровень работоспособность всех систем.
- Восстановить физическую активность.

Для пациента успешность этого периода полностью зависит от четкого выполнения всех врачебных рекомендаций.
Человек после перелома может восстановиться, но при условии соблюдения некоторых правил:
- Каждые полгода в течение 2-3 лет посещать физиотерапевтических кабинет для прохождения процедур.
- Не сидеть на протяжении 3-4 месяцев.
- Спать необходимо на ортопедическом матрасе, который способствует поддержанию правильного положения позвоночника во время сна.
- В течение некоторого времени необходимо носить корсет жесткой фиксации, который через 6-12 месяцев можно заменить более мягким.
к содержанию ↑
Как восстанавливаться?
Восстановление после переломов конечностей или позвоночника – это длительный процесс, который требует комплексного подхода.
к содержанию ↑
Физиотерапия
Физиотерапевтические процедуры рекомендованы на всех этапах восстановления. К наиболее эффективным можно отнести:
- Электрофорез. Разрешено использовать уже на вторые сутки после травмы. Пораженный участок обрабатывается Эуфиллином, солями кальция или никотиновой кислотой.
- Парафиново-озокеритовые аппликации позволяют воздействовать на мышечные волокна и глубоколежащие слои эпидермиса.
- УВЧ. Процедура уменьшает болевые ощущения и нормализует кровообращение в пораженном участке.
- Индуктотерапия уменьшает интенсивность воспалительного процесса.
- Ультрафиолетовое облучение. Не позволяет развиваться вторичным инфекциям, благодаря уничтожению патогенной микрофлоры.
Пациенту также могут назначаться:
- Миостимуляция.
- Криотерапия.
- Диадинамотерапия.
к содержанию ↑
Массаж
Массаж показан на разных этапах восстановления и применяются следующие техники:
- Классический.
- Рефлекторный.
- Точечный.
Главная цель процедуры – это нормализовать метаболические процессы и восстановить кровообращение.
Все движения делаются без рывков, постепенно переходя с одного участка на другой:
- Процедуру начинают с грудной клетки. Специалист поглаживает, разминает мышцы. Все движения повторяются от 3 до 5 раз.
- Массаж межреберных участков, используется прием растирание.
- Далее можно переходить на живот. Массажные движения улучшат процесс пищеварения.
- Поглаживание с последующим выжиманием и разминание бедер. Повторяется все 3-5 раз.
- Массаж голени при согнутых суставах. Сначала специалист поглаживает мышцы, затем переходит к выжиманию и разминанию.
- Руки и кисти массируются с использованием всех приемов.
Такой массаж рекомендован со второго дня лечения травмы позвоночника и по длительности не превышает 15 минут. Начиная с 15-20 дня, когда больному разрешается вставать, ходить массаж усложняется, и длительность увеличивается до 25 минут. Процедура состоит из следующих этапов:
- Поглаживания и выжимания мышц спины.
- Разминание межреберных промежутков.
- Массаж таза с использованием всех приемов.
- Далее специалист переключает внимание на грудную клетку, перевернув пациента на спину.
- Массаж плеч и нижних конечностей.

Каждый сеанс заканчивается поглаживающими движениями.
к содержанию ↑
Лечебная физкультура
Восстановление после перелома позвоночного столба невозможно без выполнения специального комплекса упражнений. ЛФК назначается специалистом после купирования острого периода заболевания. Все движения на первом этапе выполняются лежа в медленном темпе и с небольшой амплитудой.
По мере расширения диапазона движений добавляются упражнения, тренирующие все группы мышц. В зависимости от стадии терапии в комплекс включаются следующие движения:
- Дыхательные движения. Ноги не отрывать от кровати, так как напряжение мышц может спровоцировать боль. На этом этапе, который длится не менее 2 недель, делают упражнения с опорой на руки и ноги, согнутые в коленях. Рекомендуются сжимания пальцев ног и рук, движения стопами, медленное сгибание ног. Повторяются движения в день по 2-3 раза на протяжении 15 минут.
- Через две недели можно ложиться на живот, но, не сгибая туловище. Можно включать следующие упражнения: сжимание пальцев, разведение рук в стороны, подъем ног, «велосипед».
- Через месяц пациенту разрешается делать наклоны и повороты туловища, подъем ног. Каждый день занятие продолжается 25 минут. Такой комплекс выполняется еще на протяжении месяца.
- На третьем этапе рекомендуется делать движения, стоя на коленях. Можно прогибать спину, но туловище нельзя наклонять вперед. Делать наклоны, передвигаться на четвереньках. Продолжительность занятий составляет до 40 минут в день.
- На последнем этапе пациенту разрешено вставать, занимая вертикальное положение. Рекомендуется ходьба для тренировки мышц ног, наклоны таза, перекаты с носка на пятку, отведение ноги назад, напряжение мышц бедер.

Лечебная физкультура дает следующие терапевтические эффекты:
- Предотвращает атрофию мышц.
- Стабилизирует нервные процессы.
- Нормализует функциональность внутренних систем.
- Активизирует метаболизм.
- Ускоряет процесс восстановления после травмы.
Но есть некоторые противопоказания к выполнению гимнастики:
- Плохое состояние пациента.
- Высокая температура тела.
- Скачки артериального давления.
- Боль при движении.
- Нарушенная чувствительность.
к содержанию ↑
Питание
Уход при компрессионном переломе позвоночника за больным подразумевает и пересмотр рациона питания. Рекомендации следующие:
- Частота приема пищи 5-6 раз в день, но небольшими порциями.
- В меню обязательно включить мясо нежирных сортов, рыбу.
- Рекомендуется употреблять кисели, желе, холодцы, содержащиеся в них вещества, способствуют восстановлению хрящевой ткани.
- Молочнокислые продукты.
- Морепродукты.
- Как хороший источник белка: фасоль, чечевицу, бобы, орехи.
Рекомендуется исключить:
- Алкогольные напитки.
- Газированные напитки.
- Крепкий кофе и чай.
- Жирную пищу.
- Простые углеводы.
Пища должна содержать большое количество необходимых витаминов и минералов.
к содержанию ↑
Витамины и добавки
Без присутствия в продуктах питания минералов и витаминов быстрое восстановление невозможно. В этот период необходимо обеспечить поступление в организм следующих элементов и витаминов:
- Кальций. Находится в молочных продуктах, рыбе.
- Магний. В большом количестве присутствует в бананах, орехах.
- Цинк. Этот элемент можно почерпнуть из морепродуктов, гречки, овсянки.
- Фолиевая кислота. Находится в печени, бобах.
- Витамин В6.
В период реабилитации врач чаще всего рекомендует принимать комплексные витаминно-минеральные средства.
к содержанию ↑
Схема восстановления
Схема восстановления после компрессионного перелома позвоночника складывается из следующих этапов:
- Оказание экстренной помощи пострадавшему. На этом этапе важно:
- Обеспечить неподвижность поврежденного участка позвоночника.
- Контролировать дыхание и работу сердца.
- Вывести из состояния шока.
- Снизить болевые ощущения.
- Далее уже в больнице важно провести тщательную диагностику, которая позволит определить расположение места перелома, тяжесть травмы. Для этого используют:
- Рентген.
- МРТ.
- Основное лечение. Оно направлено на восстановление подвижности и естественных изгибов позвоночного столба. Это осуществляется путем вытяжения. Если далее предполагается оперативное вмешательство, то процедура проводится единожды перед операцией. В других случаях вытяжение проводится постепенно. Пациенту рекомендовано ношение жесткого корсета.
- Использование физиотерапии, лечебного массажа и физкультуры для скорейшего восстановления пациента.
к содержанию ↑
Сроки
Длительность реабилитации зависит от тяжести перелома:
- Пациенты после легкой травмы спинного мозга восстанавливаются на протяжении полугода.
- Перелом позвоночного столба с тяжелым поражением спинного мозга в грудном или поясничном отделе потребует около года для полного восстановления.
- Реабилитация после перелома позвоночника на уровне шейного или верхнегрудного отдела продлится более полутора лет.
к содержанию ↑
Когда можно сидеть после компрессионного перелома позвоночника?
Если восстановление проходит успешно, пациент хорошо адаптируется к ходьбе, то сидеть можно не ранее чем через 3,5-4 месяца.
к содержанию ↑
Сколько срастается перелом позвоночника без смещения?
На это уйдет не менее трех месяцев. Срок зависит от многих факторов: возраста пациента, состояния его здоровья и добросовестного выполнения всех рекомендаций врача.
к содержанию ↑
Сколько срастается перелом позвоночника со смещением?
Потребуется до полугода.
к содержанию ↑
Сколько лежат в больнице с переломом позвоночника?
Не менее месяца, все зависит от тяжести травмы и некоторых других факторов.
к содержанию ↑
Вывод
Травма позвоночника – это опасная патология, требующая длительного восстановления. При соблюдении всех предписаний лечащего врача срок реабилитации можно сократить и быстрее вернуться к прежнему образу жизни.
Источник
Печально известно, что после перелома позвоночника у человека наступает частичная, а то и полная парализация двигательной активности, в результате чего он не только не может стоять и ходить, а часто – даже сидеть и самостоятельно себя обслуживать. Условно можно сказать, что «повезло» еще тем людям, кто после травмы позвоночника может передвигаться на инвалидной коляске – это так называемые «колясочники». Ну, а если совсем уж не повезло, то человек полностью превращается в лежачего больного, практически без каких-либо перспектив вернуться к нормальной жизни. 
Надо сказать, что систем реабилитации при парализации существует несколько, но в основном, они сводятся к адаптации больного к его новому положению и к поддержанию в стабильном состоянии его неподвижного или полуподвижного тела, ну а для колясочников существует еще обучение пользоваться коляской.
Для поддержания систем организма в нормальном состоянии многих больных хотя бы раз в год приходится вывозить в Германию или в Испанию и платить огромные деньги – но все равно это очень мало кого поднимает на ноги. Правда, недавно был разработан еще один способ вернуть человеку подвижность, надев на него дорогой и тяжелый экзоскелет, – но и здесь человек не ходит своими ногами сам, за него работает экзоскелет. Качество жизни человека во всех этих системах реабилитации, конечно же, оставляет желать лучшего.
Так, например, 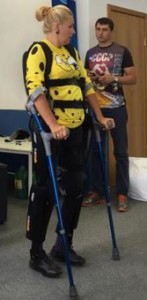 недавно, воронежская модель и телеведущая Евгения Воскобойникова, попавшая в аварию в 2006 году, после тяжелой травмы позвоночника и десяти лет в инвалидном кресле наконец-то смогла «встать на ноги» в экзоскелете. И хотя экзосклет позволяет ходить, Женя говорит, что инвалидную коляску, по её мнению, он не заменит. Весит он вместе с рюкзаком около 15 килограммов. – Сесть в машину в экзоскелете нереально, каждый раз снимать и надевать его – непростая задача и без профессиональной помощи тут не обойтись.
недавно, воронежская модель и телеведущая Евгения Воскобойникова, попавшая в аварию в 2006 году, после тяжелой травмы позвоночника и десяти лет в инвалидном кресле наконец-то смогла «встать на ноги» в экзоскелете. И хотя экзосклет позволяет ходить, Женя говорит, что инвалидную коляску, по её мнению, он не заменит. Весит он вместе с рюкзаком около 15 килограммов. – Сесть в машину в экзоскелете нереально, каждый раз снимать и надевать его – непростая задача и без профессиональной помощи тут не обойтись.
Ко всему прочему, ходить по улице в такой штуке – это постоянно производить фурор своим появлением, а мне для этого достаточно и коляски, – с улыбкой говорит телеведущая. К тому же экзоскелет недешёвое устройство и не каждый сможет его позволить. Экзоскелет, который тестировала Женя, стоит 50 тысяч евро.
Методика реабилитации «Муромец»
Восстановлением двигательной активности человека я занимаюсь давно. Методику реабилитации при частичной парализации я назвал «Муромец», в честь знаменитого богатыря Ильи Муромца, который 33 года на печи пролежал, а потом встал и положил всех ворогов земли русской. 
Методика опирается на древние знания народной медицины, на использование редких лекарственных трав в составе сложных оздоровительных комплексов и травяных елеев, а также на мои собственные авторские разработки в течение последних двадцати лет.
Методика «Муромец» состоит из нескольких взаимосвязанных этапов, касающихся восстановления различных систем организма, поскольку при переломе позвоночника помимо самого позвоночника и повреждений спинного мозга страдают все остальные системы, а именно: спинномозговые нервы, мышечный каркас, сердечно-сосудистая система, вестибулярная система, кровоснабжение и пр. Поэтому, чтобы поднять человека на ноги, надо все эти системы восстановить. Рассмотрим этапы реабилитации немного подробнее.
- Чувствительность конечностей нарушается при повреждении спинномозговых нервов, по которым передаются двигательные импульсы. Если потеряна чувствительность в стопах, то, даже после срастания перелома, человек не может опираться на ноги и стоять, поскольку не получает обратной связи от мышц и стоп. Методика «Муромец» при использовании особых травяных елеев дает возможность быстро восстановить эту чувствительность, и уже через месяц занятий в ногах появляются первые ощущения – даже если перелом произошел в шейном отделе позвоночника.
- Пролежни, образующиеся от долгой неподвижности и перекрывающие прохождение нервных импульсов к ногам, при применении особых травяных елеев убираются за счет восстановления окружающих тканей в течение 1,5–2 месяцев (даже при размере пролежней 10-15 см в ширину и 5-6 см в глубину).
- Мышечная масса при неподвижном положении человека в течение долгого времени обычно теряется, и человек ослабевает настолько, что, даже если его нервные пути восстановятся, он не сможет держать свое тело и управлять им. На восстановление мышечной массы путем обычной реабилитации требуется где-то около пяти лет. В процессе реабилитации по методике «Муромец» с использованием особых составов из лекарственных растений потерянная мышечная масса восстанавливается очень быстро и почти на 20% начинает превосходить изначальную уже за первые 3 месяца.
- Сердечно-сосудистая система из-за неподвижности тела ослабевает. Методика «Муромец» за счет усиления кровотока и обменных процессов ведет к ее быстрому восстановлению.
- Артериальное давление при неподвижном положении тела обычно становится пониженным, а вестибулярный аппарат теряет балансировку, а потому в процессе обычной реабилитации при попытке поставить человека на ноги у него возникает резкое головокружение. «Муромец» заранее убирает все эти осложнения.
- И, конечно же, для успеха всего дела требуется большое желание самого человека встать на ноги. И надо сказать, что оно десятикратно усиливается, как только человек получает первые импульсы и начинает ощущать свои ноги, затем начинает чувствовать, что его мышцы сами хотят двигаться и сокращаться. Это вселяет в него непоколебимую уверенность в наличии выхода из, казалось бы, полного тупика.
Методика «Муромец», которая по частям отрабатывалась в течение двадцати последних лет, в отличие от всех существующих систем, очень быстро в буквальном смысле ставит человека на ноги и возвращает к нормальной жизни. Хотя в процессе отработки самой методики приходилось двигаться не спеша, отрабатывая этапы шаг за шагом.
Пример из дневника наблюдений
Основные этапы методики – это восстановление чувствительности с помощью травяных елеев (на изготовление каждого елея требуется несколько лет) и наращивание мышечной массы с помощью особых составов, приготовленных из лекарственных растений по старинным технологиям. Процесс изготовления каждой свежей порции такого состава занимает несколько кропотливых дней, требует постоянного внимания, контроля и соблюдения массы ограничений.
Так что, к сожалению, скорость реабилитации человека попадает в зависимость от наличия необходимых составов, а потому число больных, которым удается вовремя помочь, не так велико, как хотелось бы. Однако, если вы отчаянно хотите встать на ноги и готовы ждать, запишитесь на консультацию к этнотравнику.
Обратиться за консультацией
Процесс реабилитации можно было бы ускорить в несколько раз, если найдутся желающие спонсировать или финансировать производство специальной установки для изготовления целебных составов.
Так что, уважаемые посетители сайта, если у вас есть конструктивные предложения по этому вопросу, звоните мне по номеру: +7(495)196-6229. Вместе мы сможем поднять на ноги и вернуть к нормальной жизни очень многих людей, нуждающихся в помощи. Они ждут.
Источник
Все про реабилитацию после эндопротезирования тазобедренного сустава: дома и в больнице

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Читать далее »
Содержание статьи:
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- Три периода реабилитации
- Ранний период после операции эндопротезирования
- Поздний период
- Отдаленный период
- Заключение
Реабилитация после эндопротезирования тазобедренного сустава – неотъемлемый этап послеоперационного лечения, направленный на восстановление тонуса мышц и функциональности ноги. Реабилитация заключается в ограничении (особенностях) физических нагрузок в период после операции и в выполнении лечебной физкультуры.
Принципы восстановительного периода после эндопротезирования тазобедренного сочленения:
У реабилитации после эндопротезирования есть три периода: ранний, поздний и отдаленный. Для каждого из них разработан определенный комплекс гимнастики. Общая продолжительность реабилитации составляет до года.
Восстановление работоспособности ноги начинают еще в стационаре, где больному делали операцию. Приблизительный срок пребывания там – 2–3 недели. Продолжать реабилитацию можно дома либо в реабилитационном центре, а заканчивать – в профилактории или специализированной клинике восстановительного лечения. Если вы занимаетесь дома – важно не прерывать ЛФК и лечебные прогулки, чтобы восстановление прошло в полном объеме – только тогда мышечно-связочный аппарат надежно закрепит искусственный сустав, а все функции ноги восстановятся.
Отсутствие реабилитации после эндопротезирования грозит возникновением вывиха головки эндопротеза из-за слабости связок, перипротезным переломом, развитием неврита и другими осложнениями.
Реабилитацией после любого вида операции на суставах, в том числе замены тазобедренного на эндопротез, занимается врач-реабилитолог и (или) врач лечебной физкультуры. Он составит индивидуальную программу с учетом физического состояния пациента, степени адаптации к физической нагрузке, его возраста, наличия сопутствующих заболеваний.
После установки эндопротеза восстановить трудоспособность реально. Упорство, желание выздороветь, четкое выполнение рекомендаций врачей – главные критерии положительного результата реабилитации после операции эндопротезирования.
Далее в статье я более подробно опишу периоды реабилитации, продолжительность каждого из них; перечислю, какие упражнения для тазобедренного сустава выполняют дома, а какие – в тренажерном зале.
Три периода реабилитации
(если таблица видна не полностью – листайте ее вправо)
Ранний реабилитационный период после эндопротезирования
Этот период начинается сразу после отхождения от наркоза и продолжается не дольше 4 недель.
Шесть правил раннего периода
Цели раннего периода
Основные упражнения
В таблице – упражнения для икроножных, ягодичных, бедренных мышц обеих ног:
(если таблица видна не полностью – листайте ее вправо)
Правила выполнения упражнений:
- делайте по несколько заходов за день, затрачивая 15–20 минут из каждого часа в течение дня;
- соблюдайте медленный и плавный темп;
- сочетайте упражнения с дыхательной гимнастикой по следующей схеме: при напряжении мышц – углубленный вдох, при расслаблении – продолжительный выдох;
- выполняйте дыхательную гимнастику, чтобы избежать застоя в легких.
- сначала упражнения в ранний период делайте только лежа на спине (хотя вставать на ноги нужно уже на 2–3 день), а потом такую же гимнастку делайте сидя на кровати.
Описанные в таблице выше упражнения я представила в порядке очередности их выполнения, они актуальны на протяжении всего реабилитационного курса. Этот комплекс ЛФК подходит для реабилитации больных после практически любой операции на суставах ног.
Дополнительные упражнения
В первые 2–10 дней после эндопротезирования врачи учат пациента правильно садиться на кровати, переворачиваться, вставать на ноги, ходить на костылях.
Уже научившись держать равновесие и опираться на прооперированную ногу, больной должен дополнить комплекс другими упражнениями – их нужно делать каждый день из положения стоя, держась за спинку кровати или стула. Вот они:
(если таблица видна не полностью – листайте ее вправо)
Чем раньше больной начнет вставать и ходить после эндопротезирования – тем меньше вероятность развития мышечных контрактур (ограничений подвижности) в тазобедренной области.
Поздняя послеоперационная реабилитация
Поздняя реабилитация после эндопротезирования тазобедренного сустава начинается спустя 3–4 недели после хирургического вмешательства и длится до 3 месяцев. Продолжительность реабилитации для каждого больного варьирует в зависимости от его возраста и других факторов.
Две цели позднего периода:
После того как больной уже уверенно встает с постели, садится на высокий стул, ходит на костылях по 15 и больше минут 3–4 раза в день – двигательный режим расширяют тренировками на велотренажере (не дольше 10 минут 1–2 раза в день). Также больного учат ходить по лестнице.
Подъем на ступеньку начинайте со здоровой ноги, подставляя к ней прооперированную. При спуске опускайте на ступеньку ниже: сначала костыли, затем больную ногу а потом здоровую.
Отдаленный реабилитационный период
Этот период начинается спустя 3 месяца после операции эндопротезирования тазобедренного сустава; и длится до полугода и дольше.
Цели:
Адаптационный двигательный режим предполагает подготовку пациента к более интенсивным физическим нагрузкам и адаптации в быту. ЛФК дополняют физиолечением (грязевыми или парафиновыми аппликациями, бальнеотерапией, лазеротерапией и другими физиопроцедурами).
Упражнения для выполнения дома
Позже вышеперечисленную гимнастику раннего периода после эндопротезирования дополняют более сложными упражнениями.
(если таблица видна не полностью – листайте ее вправо)
Последние два упражнения и остальные, где движения надо делать движения выпрямленной ногой, необходимы после операции именно на тазобедренном суставе, т. к. они направлены на разработку тазобедренного эндопротеза. Для восстановительного периода при замене другого крупного сустава ноги – они являются лишь дополнительными.
Гимнастика на тренажерах
Адаптационный двигательный режим в отдаленном периоде расширяют за счет лечебной физкультуры на тренажерах. К этому времени связки и мышцы уже достаточно окрепли после операции, поэтому интенсивность нагрузок можно увеличивать. В таблице ниже – наиболее распространенные упражнения для полного восстановления амплитуды движений в тазобедренном суставе.
(если таблица видна не полностью – листайте ее вправо)
Заключение
На каждом этапе реабилитации важен контроль врача лечебной физкультуры. Он подскажет вам когда можно усложнять упражнения, увеличивать нагрузки.
Самостоятельное выполнение упражнений для тазобедренного сустава после эндопротезирования, особенно с использованием тренажеров, может привести к серьезным последствиям. Нельзя заниматься гимнастикой через боль или, наоборот, прекращать ее раньше времени, даже если вы чувствуете себя хорошо и эндопротез, как вы считаете, хорошо двигается. Только четкое выполнение всех задач, поставленных врачом, заставит ваш новый сустав полноценно работать.
Автор: Надежда Мартынова
Баня является признанным лечебным средством от множества болезней. Во время принятия тепловых процедур можно не только приятно провести время, но и оздоровить весь организм. Польза бани для здорового человека очевидна. Но бывают случаи, когда люди задаются вопросом, можно ли париться при том или ином заболевании. Например, показана ли баня после перелома.
Типы травм и показания к банным процедурам
Перелом — это травма, заключающаяся в деформации кости. Различают 2 типа переломов. Если перелом сопровождается открытой раной, то он называется открытым. Когда отсутствуют внешние повреждения — это закрытый перелом. При открытых переломах повреждается не только кость, но и кожа, мышечные ткани, кровеносные сосуды.
Самые тяжелые и опасные переломы — это травмы со смещением, процесс лечения и восстановления после которых займет много времени. При смещении костей есть опасность развития осложнений:
- кровотечения (открытые и закрытые);
- снижение чувствительности;
- частичный паралич;
- нарушение иннервации конечностей (связи нервных окончаний с ЦНС).
Баня незаменима при лечении травм опорно-двигательного аппарата. Переломы конечностей — это не самые опасные случаи, при таких травмах банные процедуры полезны. Перелом, сопряженный с вывихнутым суставом, усложняет ситуацию, а период восстановления будет более долгим. Также длительностью лечения отличается травма при переломе крестца или копчика (это может произойти при повреждении костей таза).
Распространенным видом травм является перелом ребер. При этом у пострадавшего из дыхательных путей выделяется кровь и пена, появляется удушье, имеется опасность повреждения легких. А самыми опасными являются травмы позвоночника — после этого человека может разбить полный или частичный паралич.
При всех видах переломов банные процедуры показаны. Ведь баня даже при самых сложных травмах способствует быстрейшему образованию костной мозоли на месте переломов и трещин, а горячий воздух оказывает лечебный эффект при растяжении травмированных мышц, сухожилий и связок.
Ускоряется восстановление:
- нарушенное кровоснабжение мышечной ткани вызывает гипоксию, а интенсивный прогрев организма стимулирует кровоток;
- массажные процедуры при использовании веника и вдыхание горячего воздуха улучшают регенеративные процессы;
- за счет притока крови к пораженному участку снижается боль, ускоряется восстановление хрящевой и костной тканей;
- выделяются эндорфины (гормоны счастья);
- повышается тонус и настроение.
Противопоказания
При восстановлении ослабленного организма необходимо помнить, что переломам могут сопутствовать существующие хронические заболевания. В этом случае механизмы адаптации организма снижены. Поэтому посещать баню можно, но только после консультации врача, чтобы в остром периоде воспаления интенсивное воздействие тепла не усугубило ситуацию.
На посещение бани следует переходить только после снятия гипса.
Когда костно-суставная система воспалена, ходить в баню категорически не рекомендуется. Если отека в области перелома нет, то к банным процедурам можно приступать сразу. В противном случае высокие температуры могут усилить отечность, а массаж спровоцирует кровоизлияние еще не полностью восстановившихся подкожных капилляров.
Противопоказаниями к посещению парилки могут быть любые заболевания опорно–двигательного аппарата в острой стадии:
- прогрессирующая дископатия (износ межпозвоночных дисков);
- спондилит (воспалительные процессы позвоночника);
- туберкулез кости;
- кортикостероидная терапия, опасная осложнениями при остеопорозе, гипертонии, сахарном диабете;
- хронический тендинит (воспаления сухожилий);
- компрессивный корешковый синдром (межпозвоночные грыжи).
Другие рекомендации по посещению бани:
- не нужно ходить в баню натощак, а также после плотного приема пищи;
- опасно заходить в парную в состоянии алкогольного опьянения;
- нельзя париться сразу после интенсивных физических нагрузок;
- категорически запрещено посещать баню больным онкологией;
- с осторожностью нужно отнестись к банным процедурам гипертоникам, пациентам, перенесшим инфаркт или инсульт.
При любых состояниях, даже если человек считает, что здоров, нельзя допускать перегрева организма. Основное количество тепла потребляется в самые первые минуты пребывания в парной (первые 5–10 минут). Этого времени будет достаточно для эффективного оздоровления костей, суставов, мышц и сухожилий.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Сусталайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Через сколько времени можно посещать баню, чтобы избежать негативных последствий? Посещение бани лучше начинать спустя 1–4 недели после перелома в зависимости от сложности срастания тканей. Обливание горячей водой показано и в случае, если у пациента есть противопоказания к посещению бани, но лечение травмы теплом полезно (например, когда человеку после перелома прописано парить ногу). А также можно прибегнуть не к влажной парилке, а к воздействию целебных свойств сауны.
Рекомендации к посещению сауны
Сауна — это сухая баня. Придуман такой способ прогревания организма в Финляндии, поэтому сухую баню у нас называют финской сауной. Горячий сухой воздух оказывает то же положительное воздействие на организм, как и русская баня с парной.
Посещение сауны комплексно действует на все участки тела:
- расслабляет мышцы;
- очищает поры;
- тренирует сосуды;
- повышает тонус;
- улучшает настроение;
- снимает стресс.
Воздействие жара показано при таких заболеваниях:
- артрит;
- артроз;
- остеохондроз;
- ревматизм;
- искривления позвоночника.
Тепловое воздействие сухого пара помогает:
- разогнать кровь;
- разогреть мышцы и суставы;
- улучшить регенеративные процессы во всем организме;
- уменьшить боль;
- облегчить течение любого заболевания.
Сухой воздух организмом переносится легче, чем влажный. Если необходимы прогревания, но налицо такие состояния, как грипп, ОРЗ, то рекомендуется начать сухую терапию не тогда, когда заболевание прогрессирует, а чуть раньше.
При посещении сауны, как и парной, желательно соблюдать регулярность. Оптимальный вариант — раз в неделю. Тогда это будет отличной профилактикой не только проблем опорно-двигательного аппарата, но и многих других болезней.
Источник
