Как ставят штыри при переломах костей
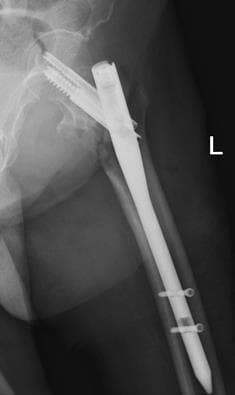
 Остеосинтез плеча — операция, которая позволяет быстрее восстанавливаться после сложных переломов плеча. Пользоваться сломанной конечностью можно уже на следующий день после процедуры. Для остеосинтеза используют штифты и пластины. Сегодня для операции используют биодеградируемые материалы, которые со временем рассасываются в организме.
Остеосинтез плеча — операция, которая позволяет быстрее восстанавливаться после сложных переломов плеча. Пользоваться сломанной конечностью можно уже на следующий день после процедуры. Для остеосинтеза используют штифты и пластины. Сегодня для операции используют биодеградируемые материалы, которые со временем рассасываются в организме.
Когда и где проводится операция
Операция остеосинтеза проводится в том случае, если невозможно добиться оптимальных результатов с помощью вытяжения или гипсования. При операции для фиксации отломков используются винты и пластины.
Анатомически плечо — это та часть руки, которая располагается выше локтя. Здесь есть уязвимые участки, которые можно сломать при падении или защемлении плеча дверью. Самый хрупкий участок — хирургическая шейка. Это отдел, который располагается на границе с телом.
Переломы могут быть в трех отделах плечевой кости:
верхнем;
нижнем;
- в теле плечевой кости.
Насколько целесообразно проводить операцию остеосинтеза — решает врач. В некоторых случаях он консультируется с близкими пациента. Например, консультация с родственниками необходима, если пациент пожилой.
Особенности процедуры
 При сложном переломе со смещением фрагментов кости просто вправить кости и наложить гипс не получится. Требуется конструкция, которая зафиксирует отломки в нужном положении. В противном случае фрагменты могут срастись неправильно. Именно в таких ситуациях не обойтись без штифтов, пластин и винтов. Пластина надежно фиксирует все части кости и даже позволяет пациенту выполнять несложные операции рукой. Если наложили гипс, то руке нужен покой. Однако при наличии пластины руку надо разрабатывать уже на следующий день после операции.
При сложном переломе со смещением фрагментов кости просто вправить кости и наложить гипс не получится. Требуется конструкция, которая зафиксирует отломки в нужном положении. В противном случае фрагменты могут срастись неправильно. Именно в таких ситуациях не обойтись без штифтов, пластин и винтов. Пластина надежно фиксирует все части кости и даже позволяет пациенту выполнять несложные операции рукой. Если наложили гипс, то руке нужен покой. Однако при наличии пластины руку надо разрабатывать уже на следующий день после операции.
Пластина — это условное название конструкции. Она может иметь разные формы в зависимости от особенностей перелома. Часто для пациента создают трехмерные элементы, которые имеют загнутые части. При переломах в теле кости пластина будет прямой.
Помимо пластин, для фиксации фрагментов кости используют штифты. Пластины и штифты — это не просто разные виды конструкций для фиксации кости. При установке пластины производится продольный разрез, в месте установки остается длинный шрам. Штифт устанавливают через небольшой разрез, шрам практически не заметен.
Однако штифтование уместно не всегда — штифт можно установить, только если перелом:
закрытый;
- несложный.
При этом фрагменты кости должны находиться на относительно близком расстоянии. Внедрение штифта называют внутрикостным остеосинтезом. Штифт имеет форму стержня, на нем могут располагаться отверстия или крючки, необходимые для фиксации отломков. Для внедрения штифта сначала делают небольшое отверстие, потом высверливают канал в кости. В канал вставляют подготовленный штифт. Изделие производится из биосовместимых материалов.
При несложных и свежих переломах операция проводится под местным наркозом, во всех остальных случаях врачи используют общий наркоз. Операция по установке штифта занимает не более 2 часов.
Реабилитационный период
После установки штифта наступает период реабилитации. Пациент должен регулярно посещать перевязку. В течение двух месяцев перевязку проводят строго в стерильных условиях стационара. Проводить ее в этот период дома не рекомендуется — есть риск получить инфекцию.
К тому же при перевязке делается рентген, врач смотрит на результаты остеосинтеза. Специалист по ЛФК назначает пациенту занятия по развитию конечности. Нагрузки необходимы, чтобы рука могла нормально функционировать. Для развития используются специальные упражнения.
Удаление штифтов
 Штифты, изготовленные из обычных материалов, удаляют примерно через 8-10 месяцев. Точный срок устанавливается доктором. Если пропустить этот период, то конструкция может обрасти костной тканью. Оставлять штифт внутри нельзя — это грозит осложнениями. Если прийти в срок, то штифт можно удалить без лишних травм. Отверстие, оставленное конструкцией, зарастет достаточно быстро. Шрамов после удаления не останется — конструкцию будут вынимать, сделав разрез там, где он был в прошлый раз.
Штифты, изготовленные из обычных материалов, удаляют примерно через 8-10 месяцев. Точный срок устанавливается доктором. Если пропустить этот период, то конструкция может обрасти костной тканью. Оставлять штифт внутри нельзя — это грозит осложнениями. Если прийти в срок, то штифт можно удалить без лишних травм. Отверстие, оставленное конструкцией, зарастет достаточно быстро. Шрамов после удаления не останется — конструкцию будут вынимать, сделав разрез там, где он был в прошлый раз.
Сегодня для остеосинтеза используют и специальные биодеградируемые материалы. Такие штифты удалять не нужно — они рассасываются в полости кости. Дополнительного вмешательства при проведении процедуры с современными материалами не требуется.
Источник
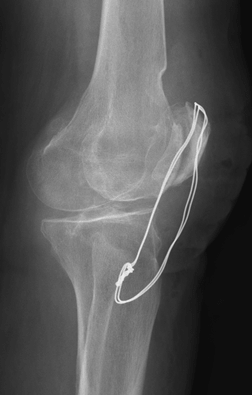
Íèêîãäà íå äóìàë, ÷òî ìîãó ñåáå ÷òî-íèáóäü ñëîìàòü. Âåñüìà ñàìîíàäåÿííî, êàê îêàçàëîñü, áûëî òàê äóìàòü.
Îñåíü, âå÷åð. Ãëàäêî âûìûòûé ìîåé áëàãîâåðíîé ïîë. Âûìûòûé è ñêîëüçêèé. Ïàäåíèå, óäàð ðóêîé î ñòàðóþ ÷óãóííóþ áàòàðåþ. Ïîìíþ, ÷òî áîëè íå áûëî, ëèøü ðåçêî ïîòÿæåëåâøàÿ è èçâèâàþùàÿñÿ êàê çìåÿ ëåâàÿ ðóêà. Ýòî óæå ïîòîì ìíå ñêàçàëè, ÷òî òîð÷àëà êîñòü,äâîéíîé îòêðûòûé ïåðåëîì è êðàïèíêè êðîâè íà îäåæäå. Ñêîðàÿ, êàê íè ñòðàííî, ïðèåõàëà áûñòðî, îáåçáàëèâàþùåå, øèíà. Òîëêîì ïðèøåë â ñåáÿ óæå â ïàëàòå, ïîñëå ïðèåìíîãî ïîêîÿ, àíàëèçîâ è ïðîöåäóðû ïî íàêëàäûâàíèþ ëàíãåòû. Ñîñòîÿíèå óæàñíîå, êèñòü ðóêè, òîð÷àùàÿ èç ëàíãåòû, ïîêðàñíåëà è ðàçäóëàñü êàê ó óòîïëåííèêà, ïàëüöû ïî÷òè íå øåâåëÿòñÿ. Ïåðåëîì ëó÷åâîé è ëîêòåâîé êîñòåé ñî ñìåùåíèåì, âïåðåäè îïåðàöèÿ, îíà æå îñòåîñèíòåç. Ñêðåïëåíèå ñëîìàííûõ êîñòåé ïóòåì óñòàíîâêè íà òèòàíîâûõ ïëàñòèí íà âèíòàõ.
Äîëãîæäàííûé äåíü îïåðàöèè. Ìåäñåñòðû çàâîçÿò â ïàëàòó êàòàëêó, ñêàçàâ ìíå ðàçäåòüñÿ äîãîëà, âîãíàâ ìåíÿ â êðàñêó. Íó, íàäî òàê íàäî.
Óæå ë¸æà íà êàòàëêå, ó äâåðåé îïåðàöèîííîé, äåðæàë çäîðîâîé ðóêîé ñëîìàííóþ, æóòêîå ÷óâñòâî, êîãäà òâîÿ ðóêà õîäóíîì õîäèò è ñãèáàåòñÿ òàì, ãäå íå äîëæíà.  îïåðàöèîííîé èãðàåò ñïîêîééíàÿ ìóçûêà è ïðèÿòíî îõëàæäàåò êîíäèöèîíåð. Íàðêîç ëîêàëüíûé, îòêëþ÷àåò òîëüêî ÷àñòü òåëà, ñàì ïðè ýòîì â ñîçíàíèè, íî ëèöåçðåòü ìàíèïóëÿöèè âðà÷åé íå ïðèäåòñÿ, ñëîìàííóþ êîíå÷íîñòü çàêðûâàþò øèðìîé. Óêîë â øåþ, äèêàÿ ñåêóíäíàÿ áîëü, ñëîâíî â âåíó çàãíàëè êèñëîòó, è òóò æå ìîìåíòàëüíîå óìèðîòâîðåíèå. Áîëè â ðóêå íåò, íî ïî÷åìó-òî ÷óâñòâóåøü ìàíèïóëÿöèè âðà÷à ñ íåé. Êîãäà îí âûòÿãèâàåò ðóêó, íà÷èíàåò ñâåðëèòü îòâåðñòèÿ ïîä âèíòû â êîñòè. Çàïàõ ïðè ýòîì äèêî íåïðèÿòíûé, òàêîé æå, êàê ïðè ñâåðëåíèè çóáà, äóìàþ, ìíîãèì îí çíàêîì.
Ïëàñòèíû óñòàíîâëåíû, ðóêà çàøèòà è îáðàáîòàíà, âìåñòî ëàíãåòû-áèíòîâàÿ ïîâÿçêà ñ ïîñòåïåííî ïðîñòóïàþùåé êðîâüþ. Îïåðàöèÿ çàêîí÷åíà, êàòàëêà, ëèôò, ïàëàòà. Âðà÷è ñêàçàëè íå âñòàâàòü, èáî îò íàðêîçà íóæíî îòîéòè, íî, ïîëåæàâ íåìíîãî, ïîøåë ÿ â áóôåò, êîôå äèêî õîòåëîñü. Î÷åíü ñòðàííî ïîäíèìàòü ñâîþ, åùå ïàðó ÷àñîâ íàçàä ñëîìàííóþ ðóêó, î ïåðåëîìå êîòîðîé íàïîìèíàåò ëèøü ïîâÿçêà è ñëàáîñòü ïàëüöåâ.
Ñàìîå èíòåðåñíîå íà÷àëîñü ïîçæå. Íà÷èíàåøü îòõîäèòü îò íàðêîçà, ñîîòâåòñòâåííî, è îáåçáàëèâàþùèé ýôôåêò ïðîõîäèò. Áîëü â ðóêå òàêàÿ, ÷òî ÷óòü ëè íå â ñïèíêó êðîâàòè ïèíàåøü,õîðîøî õîòü, íåäîëãàÿ. Åùå íåäåëÿ â áîëüíèöå, ïåðåâÿçêè, êîíòðîëüíûé ðåíòãåí. Ïîñëå òîãî, êàê âûøåë èç áîëüíèöû, ñðàçó æå óâåðåííî ìîã äåðæàòü òåëåôîí, ÷àøêó, êëþ÷è è ïðî÷èå ìåëî÷è. Ê ñëîâó ñêàçàòü, íà ðàáîòó âûøåë óæå ñïóñòÿ ïîëòîðà ìåñÿöà.
Ïëþñû è ìèíóñû äàííîé îïåðàöèè:
Ïëþñû:
1. Áûñòðàÿ âîçìîæíîñòü âîññòàíîâèòü ôóíêöèè êîíå÷íîñòè, ðàçóìååòñÿ, ïðè óñëîâèè ñëåäîâàíèÿ ðåêîìåíäàöèÿì âðà÷åé.
2.  îòëè÷èè îò ãèïñà, êîíå÷íîñòü ñðàñòàåòñÿ ïðàâèëüíî ñ êóäà áîëüøåé âåðîÿòíîñòüþ.
3. Íå íóæíî íîñèòü ãèïñ èëè ëàíãåòó.
Ìèíóñû:
1.Ïåðâîå âðåìÿ ïîñëå îïåðàöèè äîâîëüíî áîëåçíåííûå îùóùåíèÿ.
2. Ïëàñòèíû, êàê è âèíòû, ïîñòîÿííî ñîçäàþò äèñêîìôîðò, òàê êàê ÷óâñòâóþòñÿ, ðóêà êàê â òèñêàõ, õîòÿ ó âñåõ èíäèâèäóàëüíî.
3. Îñòàþòñÿ äîâîëüíî çàìåòíûå øðàìû, ÷òî äëÿ æåíñêîé ïîëîâèíû âåñüìà çíà÷èìî.
4. Ïñèõîëîãè÷åñêèé äèñêîìôîðò, âñå-òàêè èíîðîäíîå òåëî â îðãàíèçìå.
Êàê âûâîä, ìîãó ñêàçàòü, ÷òî îïåðàöèÿ íóæíàÿ, îñíîâíûì ôàêòîðîì ìîãó âûäåëèòü òî, ÷òî ñïóñòÿ ãîä ïîñëå ñðàùåíèÿ êîñòåé, ïëàñòèíû æåëàòåëüíî óäàëèòü, äàáû èçáåæàòü âîçìîæíûõ îñëîæíåíèé â áóäóùåì, è èçáàâèòüñÿ îò ïñèõîëîãè÷åñêîãî äèñêîìôîðòà.
Ñïàñèáî çà âíèìàíèå!
Ï. Ñ. Ôîòî ðåíãåíà íå ìîå, íî î÷åíü ïîõîæåå, ôîòî øðàìà ìî¸)
Источник
Для лечения переломов в современной травматологии используются различные металлоконструкции. Они могут быть установлены как внутрь кости (спицы и интрамедуллярные стержни) так и на кости (пластины и винты). Для каждого вида перелома предпочтительно использование определенного вида металлофиксаторов.
Выполняемое хирургически соединение сломанных костей с использованием внутренних металлофиксаторов позволяет избавить пациента от громоздких гипсовых повязок, обеспечивают больному мобильность, уменьшает сроки его реабилитации, позволяет быстрее вернуться к повседневной трудовой и спортивной активности.

Так нужно ли удалять металлоконструкции после сращения перелома или это необязательно?
Есть случаи, когда без удаления пластины или стержня с винтами обойтись невозможно. К таким ситуациям можно отнести наличие гнойного процесса в области металлоконструкции при неудовлетворительной фиксации костей (остеосинтезе), непереносимость больным импланта или возникновение аллергии на металл, из которого изготовлена металлоконструкция. В этих случаях без удаления имплантов не обойтись и сделать это нужно как можно быстрее.
При повреждении связок, например, в области акромиально-ключичного сочленения или дистального межберцового синдесмоза голеностопа кости фиксируются в правильном положении друг относительно друга винтами или пластинами на время сращения поврежденных связок. Как только связки срастаются, обычно через 2-3 месяца, металлоконструкции обязательно следует удалить, иначе возможны осложнения такие, например, как поломка винта или пластины.
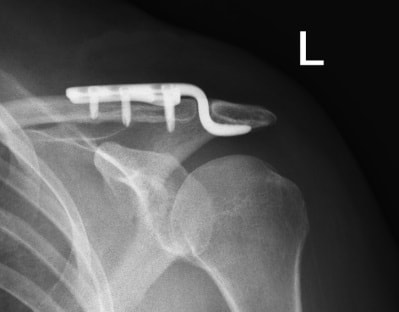
При вывихе ключицы, акромиально-ключичное сочленение фиксируется крючковидной пластиной. Часто пациенты по каким-либо причинам забывают удалить пластину в срок. Организм незамедлительно отвечает на это развитием значительного артроза в области сустава. Образующиеся костные разрастания (остеофиты) повреждают мышцы и сухожилия плечевого сустава и вызывают даже у молодых пациентов значительные боли в плече.
Некоторые пациенты по роду своей деятельности имеют высокий риск получить повторную травму после операции, например, профессиональные спортсмены особенно экстремальных видов спорта. У этой группы пациентов металлоконструкцию следует удалять сразу после сращения. При повторном переломе, наличие металлического фиксатора на кости значительно усложнит лечение, особенно хирургическое.
Имплантированные металлофиксаторы также могут быть преградой для прохождения пациентом службы в армии или на флоте. Для того чтобы работать по некоторым специальностям, необходимым условием является отсутствие в организме металлических имплантов. Вышеназванным группам пациентов также требуется удаление металлоконструкций после операций.
Во время операций по фиксации костей, в процессе сверления, нередко ломаются и остаются в кости спицы или сверла. Также в былые годы, при операциях на костях, использовали самодельные пластины и винты, изготовленные из сплавов, запрещенных к применению в медицине. Такие металлофиксаторы и обломки инструментов из костей лучше удалять.
Пластина, установленная вблизи сустава, или шляпка винта при взаимодействии с сухожилиями или мышцами может вызывать боль. Боль обычно выражена при движениях, когда перемещающиеся сухожилие или мышца как бы «трется» о пластину.
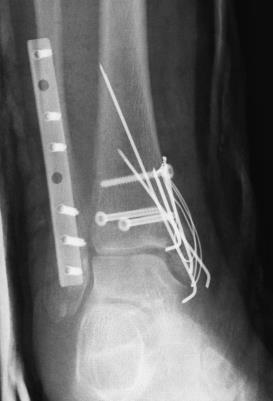
У худых пациентов наличие подкожно расположенной пластины, например, в области голеностопного сустава может вызывать неприятные ощущения при ношении обуви. Некоторые девушки, планирующие беременность беспокоятся о влиянии металла в организме на плод. Существую пациенты, для которых просто наличие инородного тела в организме является непереносимым. Всем этим группам пациентам предпочтительнее удалять металлофиксаторы после сращения перелома.
Решение по удалению металлоконструкции принимает врач травматолог-ортопед на основании собранного анамнеза заболевания, клинического осмотра и изучения рентгенограмм. На рентгенограммах или компьютерных томографиях должны быть четкие признаки сращения перелома. В тех случаях, когда пластина или винты расположены в области важных нервов или сосудов, удаление металлоконструкции сопряжено с риском повторного перелома в этой зоне. Если пациент страдает серьезными, сопутствующими заболеваниями, в удалении металлофиксатора могут отказать.
Операции по удалению производятся в плановом порядке после предоперационного обследования и подготовки. При миграции фиксатора, например, спицы в область жизненно важных органов или перфорация проволокой кожи удаление выполняется экстренно.

Хирургическая операция по удалению пластин, винтов, стержней и даже спиц не такая простая, как может показаться. На некачественных, чаще отечественных винтах, при откручивании на шляпке повреждаются шлицы, в результате чего удаление винта превращается в сложную с технической точки зрения задачу. Извлечение из кости сломанных винтов и стержней требует особых навыков от хирурга и наличие специального инструментария.
В нашей клинике выполняются операции по удалению металлоконструкций после консолидации (сращения) переломов. Решение вопроса об операции принимается в ходе консультации, на которую Вы можете записаться он-лайн или по телефону. На прием желательно взять с собой рентгенограммы и выписки из медучреждения, где выполнялась установка металлофиксатора. Свежие рентгеновские снимки или компьютерную томографию, которую Вы, при необходимости, можете выполнить у нас.
Источник
Этапы и техника остеосинтеза большеберцовой кости штифтом
а) Показания для остеосинтеза большеберцовой кости штифтом:
— Относительные показания: переломы средней трети диафиза большеберцовой кости.
— Противопоказания: переломы II и III типов, переломы у детей (повреждение зоны роста), острый или хронический остеомиелит, переломы с вовлечением суставных поверхностей большеберцовой кости.
— Альтернативные мероприятия: консервативное лечение, вытяжение, внешняя фиксация, фиксация пластинами, остеосинтез штифтом без рассверливания канала или остеосинтез с блокирующим стержнем.
б) Предоперационная подготовка. Подготовка пациента: возможна профилактическая периоперационная антибиотикотерапия.
в) Специфические риски, информированное согласие пациента:
— Инфекция (7% случаев)
— Задержка сращения/несращение (менее 5% случаев)
— Неправильное сращение
— Повреждение нервов (чаще малоберцового)
— Развитие синдрома замкнутого пространства
— Удаление фиксаторов
г) Обезболивание. Спинальное, эпидуральное или общее обезболивание.
д) Положение пациента. Лежа на спине, специальный травматологический стол, мобильный рентгеновский аппарат.
е) Доступ. Срединный разрез над сухожилием надколенника.
ж) Этапы операции:
— Расположение пациента
— Разрез кожи
— Вскрытие костномозгового канала
— Введение направляющего стержня
— Рассверливание костномозгового канала
— Установка штифта
— Ушивание кожи, установка дренажа
з) Анатомические особенности, серьезные риски, оперативные приемы:
— При пересечении связки надколенника, особенно с проксимальной стороны, не углубляйте разрез до имеющегося здесь венозного сплетения.
— Предупреждение: не допускайте перфорации полости коленного сустава шилом
— В дистальном отделе кости вводите штифт точно по средней линии, особенно в переднезадней проекции.
— Продвигайте наконечник проводника до конца костномозгового канала, расположенного сразу выше дистальной суставной поверхности большеберцовой кости.
и) Меры при специфических осложнениях. Инфицирование костномозгового канала: удалите штифт, стабилизируйте перелом наружной фиксацией, установите промывной дренаж с системой активной аспирации.
к) Послеоперационный уход после остеосинтеза большеберцовой кости штифтом:
— Медицинский уход: удалите активный дренаж на 2-ой день. Требуется тщательное послеоперационное наблюдение.
— Предупреждение: не пропустите начало развития синдрома замкнутого пространства.
— Частичная весовая нагрузка на конечность разрешается через 5 дней, полная нагрузка — через 10 дней после операции.
— Активизация: сразу же, в первые дни без нагрузки на поврежденную конечность.
— Физиотерапия: постепенное увеличение амплитуды движений в коленном и голеностопном суставах.
— Период нетрудоспособности: 6-10 недель.
л) Этапы и техника остеосинтеза большеберцовой кости штифтом:
1. Расположение пациента
2. Разрез кожи
3. Вскрытие костномозгового канала
4. Введение направляющего стержня
5. Рассверливание костномозгового канала
6. Установка штифта
7. Ушивание кожи, установка дренажа
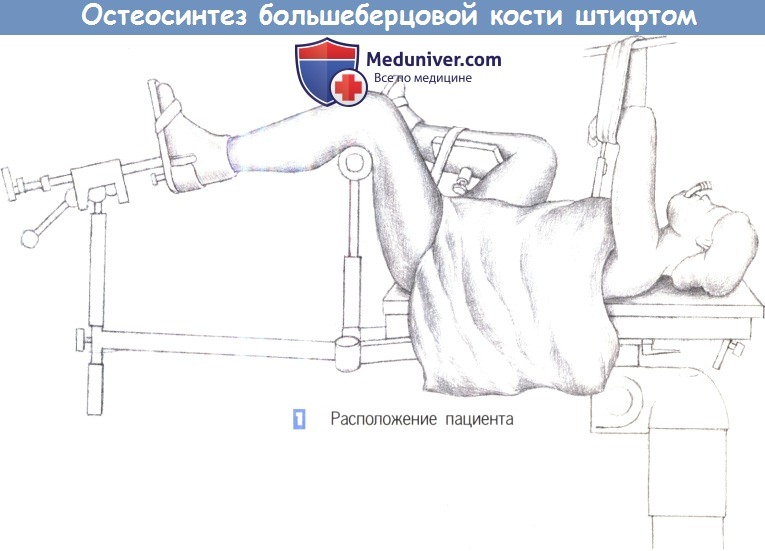
1. Расположение пациента. Пациент находится в положении лежа на спине, с подведенными под согнутые колени опорами. Нижние конечности располагаются таким образом, чтобы не затруднять репозицию и фиксацию перелома.
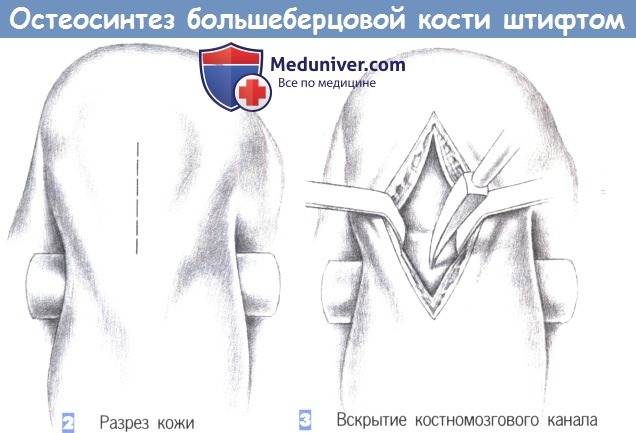
2. Разрез кожи. Кожа рассекается сразу дистальнее нижнего края надколенника, непосредственно над его сухожилием, которое разделяется по ходу волокон тупоконечными ножницами.
3. Вскрытие костномозгового канала. После продольного разделения сухожилия надколенника на две равные части они разводятся в стороны тупоконечными ретракторами. Затем полость костномозгового канала вскрывается шилом, проведенным в области бугристости большеберцовой кости.
Входное отверстие должно располагаться над расширением костномозгового канала (например, немного медиальнее бугристости большеберцовой кости) как можно проксимальнее, без повреждения передней части суставной поверхности большеберцовой кости. Вначале шило вводится под прямым углом, а затем, после прохождения через кортикальный слой, продвигается в косом направлении в полость костномозгового канала.
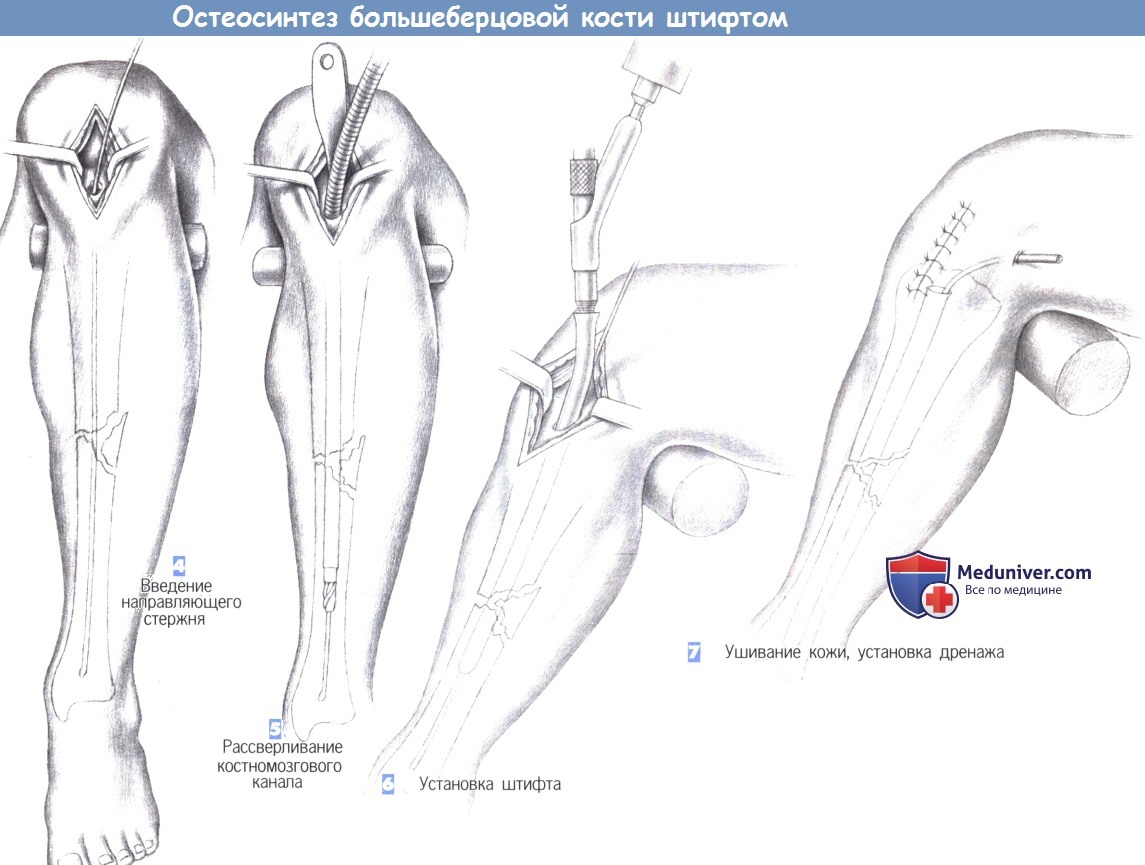
4. Введение направляющего стержня. В полость костномозгового канала вводится 3-мм гибкий стержень с шарообразным изогнутым наконечником, который продвигается в дистальном направлении до дистального эпифиза большеберцовой кости через место перелома под постоянным рентгенологическим контролем. Затем по направляющему стержню вводится гибкий шток со сверлящим наконечником, и полость канала расширяется до 8-10 мм.
5. Рассверливание костномозгового канала. Протяженность расширения полости канала зависит от места перелома. В настоящее время стремление к полной очистке полости костномозгового канала уступает место тенденции к отказу от этого этапа операции.
6. Установка штифта. После расширения полости костномозгового канала в него с помощью специального направителя устанавливается штифт. Длина штифта определяется еще до операции, а его диаметр должен соответствовать диаметру расширенного канала. Введение штифта выполняется вращательными движениями направителя и контролируется по нанесенным на штифт меткам.
Тщательный контроль продвижения штифта позволяет избежать дополнительного смещения костных фрагментов. При нестабильности перелома возможно применение дополнительной фиксации (здесь не показано).
7. Ушивание кожи, установка дренажа. В костномозговой канал может быть установлен активный дренаж. На сухожилие надколенника, подкожные ткани и кожу накладываются отдельные швы. При возникновении послеоперационного кровотечения дренаж, по крайней мере, на некоторое время, отсоединяется от аспирационной системы.
— Также рекомендуем «Этапы и техника остеосинтеза при переломах костей голени»
Оглавление темы «Техника операций при травме»:
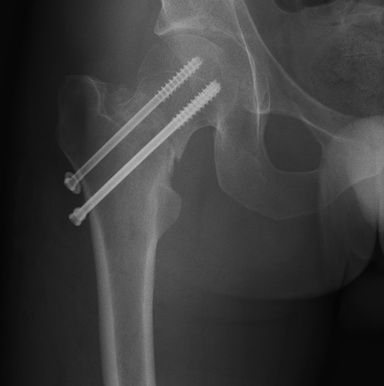
- Техника репозиции шейки бедра динамическим бедренным винтом
- Этапы и техника остеосинтеза диафиза бедра штифтом
- Этапы и техника протезирования головки бедренной кости
- Этапы и техника остеосинтеза диафиза бедра пластиной
- Этапы и техника операции при переломе надколенника
- Этапы и техника остеосинтеза большеберцовой кости штифтом
- Этапы и техника остеосинтеза при переломах костей голени
- Этапы и техника операции при переломе медиальной лодыжки
- Этапы и техника операции при переломе латеральной лодыжки
- Этапы и техника операции при разрыве малоберцовой связки
- Этапы и техника операции при разрыве ахиллова сухожилия
Источник
