Как понять есть ли у грудничка перелом

Дети практически круглый год подвергаются травмам и ушибам. Происходит это в результате их чрезмерной активности и энергичности. Первое место среди повреждений у ребят занимает перелом носа. Независимо от причины, очень важно вовремя распознать травму и обратиться за медицинской помощью. Если этого не делать, то в дальнейшем ситуация может привести к различным осложнениям, развивающимся на фоне неправильно сросшихся носовых костей.

Травма носа у ребенка
Особенности строения органа
Нос является сложным органом, который выполняет целый ряд важных функций. У него выделяют две части: внутреннюю и наружную. Наружная часть на лице каждого человека видна невооруженным взглядом. Она имеет сугубо индивидуальные особенности строения. Нос включает в себя две парные кости, которые крепятся к лобной части черепа. Кончик и крылья органа состоят из хрящевой ткани. Полость, ограниченная костями носа, твердым и мягким небом, является внутренней частью.
Дополнительная информация! Внутренняя перегородка у каждого человека сдвинута в сторону, поэтому части носа отличаются по размеру.
Нос человека считается весьма уязвимым органом. Объясняется это его анатомическими особенностями строения. Ломать нос можно даже при небольшом механическом воздействии.
Диагностика
Чтобы понять, сломан ли у малыша нос, необходимо знать основные симптомы данного состояния. Признаки перелома носа у ребенка могут быть следующими:
- болезненные ощущения, усиливающиеся при пальпации;
- тошнота;
- головокружение;
- рвота;
- прослушивающийся характерный хруст;
- слизистые выделения из носовых пазух;
- различной степени интенсивности кровотечения;
- шоковое состояние;
- подвижность носовой перегородки.
Перечисленные выше признаки являются основными. К второстепенным симптомам относятся:
- деформированная форма носа;
- сильная отечность;
- развитие на перегородке гематомы;
- затрудненное дыхание;
- травмирование целостности кожных покровов;
- кровоподтеки вокруг носа, под глазами и на скулах.
В случае присоединения инфекции повышается отечность кожи, появляется гипертермия, и начинают размягчаться ткани.

Диагностика перелома носа у детей
Поставить окончательный диагноз, разобраться в ситуации и определить, какое нужно лечение, должен только специалист. Чтобы определиться с характером травмы травматолог проводит следующие процедуры, после этого принимает решение, как лечить пациента:
- осматривает ребенка;
- ощупывает нос;
- устанавливает причину травмы;
- проводит рентгенографию.
По снимку врач сможет узнать точный диагноз, выявить место перелома, другие повреждения и интенсивность отека.
Виды носовых переломов
Перелом носа приводит к нарушению целостности костей. На тяжесть травмы влияют скорость, сила, угол удара, а также вес предмета. Как и любой другой перелом, может быть закрытым или открытым.
Перелом носа у ребенка может диагностироваться следующих видов:
- Фронтальное вдавливание – один из самых распространенных видов перелома органа в детском возрасте. Диагностируется в том случае, если у ребенка ломаются обе кости носа и перегородка. Приводит к изменению формы органа.
- Смещение – происходит в результате травматического воздействия, приводящего к перелому одной из парных костей и нарушению целостности носовой перегородки. Приводит к возникновению косметического дефекта – искривлению носа.
- Боковое вдавливание – возникает во время бокового удара.
- Неправильный оскольчатый перелом – возникает при множественных повреждениях средней части лица и диагностируется при осложненной форме травмы.
Клиническая картина перелома, как правило, яркая. Усугубить ситуацию могут костные осколки.
Оказание первой помощи
Для каждого родителя важно знать, как понять, что у ребенка сломан нос. Это необходимо для того, чтобы своевременно оказать первую помощь до приезда врача. При выявлении травмы необходимо выполнить следующие действия:
- приложить холод на место перелома;
- остановить носовое кровотечение с помощью ватного тампона, смоченного в солевом растворе;
- обработать рану спреем с обезболивающим эффектом;
- самостоятельно доставить ребенка в клинику или вызвать скорую.
Нужно понимать! При носовом кровотечении категорически запрещено класть ребенка и запрокидывать ему голову. Кровь не должна попадать в горло.
Возможные осложнения перелома
При несвоевременном или неправильном лечении последствия травмы могут быть непредсказуемыми. Если носовые хрящи или кости неправильно срастутся, то это приведет к изменению формы, искривлению и деформации детского носа. Все эти последствия спровоцируют косметический дефект. Такая ситуация может стать причиной развития психологического дискомфорта.
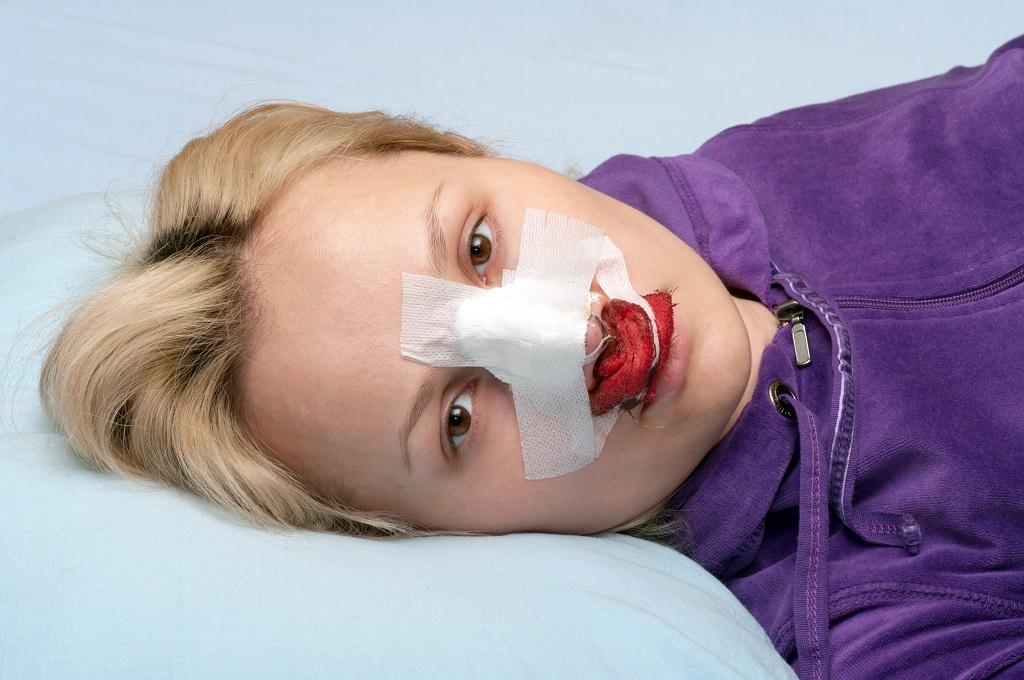
Лечение переломов костей носа
Нарушение целостности хрящевой перегородки и носовых костей может стать причиной частых синуситов и ринитов, дыхательной недостаточности, а также нагноения в мягких тканях.
Уход за ребенком в период лечения
При постановке диагноза сразу должно быть подобрано наиболее эффективное лечение. Терапия назначается в зависимости от сложности травмы. Чтобы облегчить состояние ребенка, назначается обезболивание. Для этого рекомендуются обезболивающие препараты, накладывается охлаждающая повязка.
Обратите внимание! При показаниях в отдельных случаях назначается местная анестезия.
Для остановки крови и фиксации костей в носик вводятся марлевые тампоны. Врач с помощью специального инструмента вправляет смещение костей и накладывает специальную повязку. Для восстановления дыхания назначаются сосудосуживающие капли, для предотвращения инфицирования тканей подбираются антибиотики.
Лечение длится на протяжении 1-2 недель. Срок в каждом отдельном случае может быть совершенно разным. На протяжении этого времени ежедневно меняются повязки. В конце лечения для предотвращения проблем в будущем назначается обследование.
Обратите внимание! Через месяц у ребенка кости и хрящи восстанавливаются полностью.
В период лечения важно обеспечить больному покой. Запрещены занятия спортом и подвижные игры. Общение с другими детьми рекомендуется ограничить, нельзя посещать сауну и баню.

Уход за ребенком при травме носа
Реабилитация
Определить, сколько будут длиться заживление и восстановление, невозможно. Период срастания узнавать трудно, он зависит от тяжести травмы. По сравнению со взрослыми, у детей восстановление проходит быстрее.
В период реабилитации назначаются физиопроцедуры, такие как электрофорез, УВЧ-терапия, а также лечение инфракрасными лучами.

Нос – орган, который обязательно надо беречь
Перелом носа считается у детей нередкой травмой. При правильной диагностике, своевременной первой медицинской помощи, профессиональном лечении и соблюдении всех рекомендаций прогноз в большинстве случаев благоприятный.
Видео
Источник
У детей относительно упругие кости, плотная эластичная надкостница и хорошо развитые мягкие ткани, защищающие от переломов. Тем не менее уже в первые десять лет жизни каждый 15 россиянин перенес перелом[1]. К пятнадцати годам хоть раз в жизни носил гипс (или перенес операцию по поводу перелома) уже каждый восьмой ребенок. Чаще всего дети ломают кости предплечья — 37,4% всех переломов. Чуть реже повреждаются кости голени и лодыжки (22%), на третьем месте по частоте — переломы ключицы (9%).
Чем отличаются детские переломы от взрослых, возможные последствия травмы и современные методы восстановления — в нашем обзоре.
Особенности переломов костей у детей
Кости у детей содержат больше воды, органических веществ и меньше минеральных солей, чем у взрослых. Между эпифизами — «головками» трубчатой кости, где она сочленяется с суставом, — и диафизами — «трубками» кости с костномозговым каналом — у детей находятся хрящевые зоны роста. В этих зонах активно делятся клетки, обеспечивая постоянное удлинение костей. И это самый слабый участок детских костей. Увеличение костей в поперечнике происходит за счет костеобразования со стороны надкостницы, более толстой и эластичной. Эти особенности приводят к тому, что у детей появляются особые виды переломов, практически не встречающиеся у взрослых:
- надлом или перелом по типу «зеленой ветки» — перелом не «завершается», на противоположной участку перелома стороне кости надкостница остается целой;
- поднадкостничный перелом — сломанная кость остается покрытой неповрежденной надкостницей;
- эпифизиолизы, остеоэпифизиолизы, метаэпифизиолизы — разрывы по линии хряща зоны роста (механизм этой травмы соответствует механизму вывиха у взрослых, и клиническая картина часто похожа) с отрывом эпифиза от метафиза (губчатого вещества между эпифизом и диафизом) или с частью метафиза (зависит от анатомического строения конкретной кости);
- апофизиолизы — отрыв по ростковой зоне внесуставного «выступа» кости — апофиза, к которому крепятся мышцы.
В то же время у детей крайне активный обмен веществ, а значит, костная ткань обновляется быстрее, чем у взрослых. Поэтому и переломы срастаются быстрее, а образование ложного сустава или дефекта костей у ребенка скорее казуистика. Из-за активного роста у детей самопроизвольно устраняется смещение костных отломков, в связи с чем репозицию (совмещение костей) при переломах со смещением в детском возрасте обычно проводят без операции.
Виды и последствия переломов у детей
По типу воздействия переломы бывают травматические и патологические. Патологические переломы появляются, когда кость изначально ослаблена из-за нарушенной структуры (например, синдром несовершенного остеогенеза или «хрустального человека») или опухолей, кист, остеомиелита. Патологические переломы у детей случаются редко.
По характеру повреждений окружающих тканей переломы могут быть закрытые и открытые, когда острые концы костей «прорывают» мягкие ткани. Открытые переломы у детей — чаще всего следствие тяжелой сочетанной травмы (например, в результате автомобильной аварии), они требуют обязательного хирургического вмешательства.
По соотношению костных отломков переломы могут быть без смещения, когда отломки сохраняют нормальное анатомическое соотношение, и со смещением, когда они сдвигаются относительно друг друга. У детей переломы без смещения, как правило, имеют смазанную клиническую картину и их трудно диагностировать. Возможен ошибочный диагноз ушиба, и, как следствие, из-за неправильного лечения конечность может искривиться, а ее функция — нарушиться.
Переломы со смещением проявляются «ярче», оставляя меньше возможностей для диагностических ошибок. Из-за способности детских (особенно у пациентов до семи лет) костей самоустранять смещение в процессе роста допускается неточная репозиция (хирургическое сопоставление, или вправление, костных отломков) при переломах диафиза («тела» трубчатой кости). Но если смещение винтовое, исправить его нужно обязательно, такие изменения самостоятельно не корригируются (не исправляются). Тщательная репозиция необходима при внутрисуставных переломах, иначе функция сустава может нарушиться, вплоть до его полной неподвижности.
Повреждение зоны роста может вызывать ее преждевременное закрытие. Пораженная конечность будет расти тем медленнее, чем младше ребенок, и тем заметнее окажется отставание.
Особая группа переломов у детей — компрессионные переломы позвоночника, которые часто могут оставаться незамеченными. Они возникают при падении с относительно небольшой высоты (что вроде бы не дает повода для беспокойства) и плохо выявляются на рентгенограммах. Дело в том, что при компрессионном переломе позвонок приобретает клиновидную форму, и это единственный рентгенологический признак патологии. При этом у детей клиновидная форма позвонков — возрастная норма. Поэтому при подозрении на подобный перелом рекомендованы не просто рентгенограмма, но КТ или МРТ.
Этапы лечения переломов
Поскольку у детей симптомы перелома не так явно выражены, как у взрослых, до прихода врача (в случае сомнения) лучше действовать исходя из того, что перелом есть. Возможные признаки перелома:
- припухлость, отек, резкая локальная боль в зоне травмы, особенно при осевой нагрузке (давить не надо, можно легко постучать по пятке или основанию ладони);
- ограничение движений (пострадавший всеми силами «бережет» сломанную конечность);
- укорочение конечности;
- видимая деформация конечности (если голень согнута под углом, вопросов обычно не возникает);
- костный хруст при попытке движения.
До прихода врача нельзя:
- вправлять отломки при открытом переломе;
- пытаться вернуть конечности «правильную» форму;
- причинять дополнительную травму, снимая одежду (штанину или рукав нужно разрезать).
Пострадавшую конечность фиксируют шиной, под которую подкладывают мягкую ткань. Шина обязательно должна заходить за суставы выше и ниже области перелома.
Это важно!
В случае перелома или подозрения на перелом у детей конечность фиксируется «как есть», не надо пытаться что-то исправить — это задача врача. Крупные кости (бедро, голень) фиксируют двумя шинами по обе стороны конечности. Если перелом открытый, рану накрывают чистой марлевой салфеткой, которую по краям фиксируют пластырем.
После фиксации следует вызвать скорую, либо, если позволяет состояние ребенка, довезти его в дежурную травматологическую поликлинику. Можно дать ребенку парацетамол.
В медицинском учреждении сделают рентгенограмму. Иногда бывает, что по первой рентгенограмме точно диагностировать перелом не получается из-за возрастных особенностей. Тогда обязательна повторная ренгенография через семь–десять дней, когда из-за начавшейся консолидации (срастания) костей перелом на снимке станет заметнее. Поэтому, когда врач порекомендует сделать контрольный рентген через неделю, пренебрегать этой рекомендацией ни в коем случае не стоит.
Лечение переломов может быть консервативным и оперативным.
Методы лечения переломов у детей
94% переломов у детей требуют консервативного лечения[2]. Врач сопоставляет костные отломки и накладывает на конечность гипсовую лангету, неподвижно фиксируя область перелома и два смежных сустава. Кроме гипса могут быть использованы современные легкие материалы на основе пластика, благодаря которым можно принимать душ в период фиксации перелома. Продолжительность фиксации зависит от возраста ребенка и поврежденной кости и может составлять от 7 до 42 дней. Раз в неделю необходим рентгенологический контроль состояния костных отломков.
При переломах бедренной кости используют скелетное вытяжение, поскольку мышцы бедра слишком сильны и смещают отломки костей.
Операции для фиксации костных отломков у детей применяются редко. Показания к оперативному вмешательству следующие:
- внутри- и околосуставные переломы со смещением и ротацией костного фрагмента;
- при диафизарном переломе после двух–трех попыток репозиций сохраняется слишком сильное смещение отломков;
- открытые переломы;
- неправильно сросшиеся переломы с выраженной деформацией кости;
- патологические переломы;
- повреждение магистрального сосуда или нерва;
- межотломковая интерпозиция (между отломками костей оказываются мягкие ткани).
При операции чаще всего используют спицевой остеосинтез, т.е. соединение отломков костей посредством спиц, как максимально щадящий. Металлические пластины применяют у детей старшего возраста при скошенных и винтовых переломах диафизов крупных костей: бедренной, большой берцовой. При любом вмешательстве стараются не повредить ростковые зоны.
Реабилитационный прогноз и период восстановления
Реабилитационный прогноз у детей обычно благоприятен. Очевидно, что период восстановления будет зависеть от тяжести травмы: если перелом, например, ключицы без повреждения сосудисто-нервного пучка, скорее всего, не оставит после себя никаких последствий, то осложненный компрессионный перелом позвоночника может потребовать множество усилий для восстановления утраченных функций. Осложненный прогноз имеют и переломовывихи, внутрисуставные переломы: часто их следствием становится оссификация (сращение) сустава и ограничение его подвижности.
Процесс восстановления зависит не только от тяжести травмы и возраста пациента, но и от общего состояния организма и сбалансированного питания и подразделяется на три периода:
- Иммобилизационный — с момента оперативного вмешательства до консолидации перелома или формирования рубца, имеющего достаточную прочность. В этот период должны быть созданы благоприятные условия для правильного течения процесса восстановления.
- Постиммобилизационный — с момента снятия иммобилизации до улучшения состояния тканей и восстановления амплитуды движения, силы мышц. Важной задачей в этом периоде является максимальное препятствование сопутствующим нарушениям: атрофии, контрактурам, ригидности суставов и пр.
- Восстановительный — до полного восстановления поврежденного сегмента и восстановления двигательного мастерства.
Каждый период включает в себя несколько значимых задач и способов для их реализации, от которых будет зависеть дальнейший успех.
Занятия в периоде иммобилизации — это профилактика вторичных нарушений, которая включает:
- Идеомоторные упражнения — мысленное представление движения в поврежденном сегменте для профилактики координационных нарушений, сохранения динамического стереотипа.
- Упражнения на свободные от иммобилизации мышечные группы для сохранения подвижности, профилактика атрофии.
- Статические упражнения иммобилизированной конечности для поддержания тонуса мышц.
- Упражнения на противоположной конечности для улучшения трофики.
Занятия в постиммобилизационном периоде направлены на преодоление контрактуры:
- Упражнения на увеличение объема активных движений — профилактика контрактур или же их устранение.
- Механотерапия — добавление пассивного компонента движения.
- Правильное позиционирование конечности способствует профилактике или устранению контрактур.
- Упражнения в воде.
- Криотерапия — противоотечная мера, уменьшение боли. Может использоваться охлажденная вода при заживлении послеоперационной раны, лед в пакете.
Важно помнить, что как раз в периоде постиммобилизации достигается восстановление структурного компонента движения, подвижности, а в восстановительном периоде накладываются различные предметные действия с поврежденной конечностью, достигается утраченное двигательное мастерство или ловкость.
В этом периоде широко используются игровые методы реабилитации, например упражнения с мячом, вовлечение поврежденной конечности в повседневную бытовую активность.
Реабилитация детей после тяжелых переломов
На сегодня только 50% детей, нуждающихся в реабилитации, получают ее в государственных медицинских учреждениях.
У детей реабилитация отличается от нее же у взрослых: часто приходится работать не только с восстановлением утраченных навыков, но и формировать их с нуля — к примеру, многие родители детей младше шести лет жалуются, что после сращения перелома голени ребенка его приходится учить ходить буквально заново. Восстановление после травмы — комплексная задача, затрагивающая не только физические особенности, но и психику маленького пациента. Кроме того, дети нуждаются не только в медицинской, но и в социальной реабилитации. То есть восстановление ребенка после травмы — сложная комплексная задача, включающая медицинские, психологические, педагогические, социальные и физиотерапевтические формы работы. Выпадение любой из них часто ухудшает результат — и это еще одна проблема государственной медицины: жесткие ведомственные разграничения, мешающие координированной работе, которую в идеале должна выполнять мультидисциплинарная бригада специалистов.
Компенсаторные возможности детского организма крайне велики, но большинство специалистов подчеркивает: уже на этапе сопоставления отломков нужно обращаться с поврежденными тканями чрезвычайно бережно, выбирая минимально инвазивные методики — чем обширней вмешательство, тем хуже реабилитационный прогноз. То есть, по сути, медицинская реабилитация пациента начинается еще на этапе лечения, и очень важно не упустить время.
Источник
