Этиология и патогенез перелома верхней челюсти
Переломы верхней челюсти наблюдаются реже переломов нижней челюсти. Удельный вес переломов верхней челюсти в быту составляет в среднем 2,6%.
При травмах верхней челюсти встречаются переломы тела верхнечелюстной кости, а также переломы альвеолярного отростка.
Достаточно часто эти переломы сочетаются с переломами скуловых и носовых костей, переломами основания черепа ушибами и сотрясениями головного мозга. При тяжелой множественной травме переломы верхней челюсти могут сочетаться с переломами нижней.
Этиология переломов верхней челюсти. Причинами перелома верхней челюсти могут быть: удар по лицу различными твердыми предметами, падение на лицо с высоты, удар о приборный щиток автомобиля при резком торможении, при падении с упором на нижнюю челюсть.
Известно, что на месте соединения верхней челюсти с другими костями имеются слабые участки, в области которых чаще всего и отмечаются переломы. При этом сила удара должна превышать прочность самой кости и швов, с помощью которых она прикрепляется к другим костям.
В зависимости от силы удара и его локализации могут быть сломаны одна или обе половины верхней челюсти.
При одностороннем переломе смещается та часть верхней челюсти, которая находится на стороне удара, при двустороннем переломе смещаются обе половины челюсти. При этом они опускаются вниз, иногда настолько, что упираются в зубы нижней челюсти при открытом или полуоткрытом рте. Передний отдел верхней челюсти опускается значительно меньше, чем задний.
Механизм смещения отломков верхней челюсти объясняется двумя причинами: тягой латеральных крыловидных мышц, берущих начало в области бугров верхней челюсти и собственно тяжестью массива верхней челюсти.
При падении с высоты лицом вниз или сжатии лица между двумя твердыми предметами смещение верхней челюсти обычно сочетается со смещением скуловых и носовых костей, разрывом мягких тканей лица и головы. Иногда одна или обе половины челюсти расходятся в стороны, что свидетельствует о полном нарушении связей верхней челюсти с другими костями лица и основанием черепа, а также нарушении связи по линии нёбного шва.
Классификация переломов верхней челюсти. Переломы верхней челюсти возникают в определенных участках по линиям, соединяющим верхнюю челюсть с другими костями лицевого скелета (линии слабости).
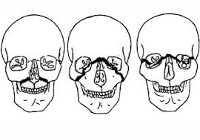
Клинически различают три типа переломов верхней челюсти, которые описаны хирургом Рене Лефором в 1901 году. Лефор, пытаясь объяснить механизм возникновения переломов верхней челюсти, подвергал лицевые кости 35 трупов самой разнообразной травме и выделил три класса линий слабости, по которым чаще всего проходят переломы верхней челюсти и которые до настоящего времени обозначаются его именем (верхний, средний и нижний).
Переломы типа Лефор I (нижний). Линия перелома проходит через край грушевидного отверстия, перегородку носа, над альвеолярным отростком, под дном верхнечелюстной пазухи и направляются к бугру верхней челюсти, через концы крыловидных отростков, а иногда через лунку 7 или 8 зуба.
Переломы типа Лефор II (средний). Линия перелома проходит через корень носа по шву, соединяющему лобные отростки верхней челюсти и собственно носовые кости, продолжается по внутреннему краю глазницы до нижнеглазничной щели, откуда направляется вперед к нижнеглазничному отверстию и опускается вниз по линии соединения скулового отростка верхней челюсти со скуловой костью и далее к нижним отделам крыловидных отростков. Сзади линия перелома идет отвесно через костную перегородку носа. При этом типе перелома наблюдаются переломы носовых костей, основания черепа.
Переломы типа Лефор III (верхний). Линия переломов идет так же, как при типе Лефор II, но от нижнеглазничной щели она направляется к наружному краю глазницы, через край орбиты на скулолобный шов, скуловую дугу и далее к крыловидным отросткам. При этом вся верхняя челюсть вместе с носовыми и скуловыми костями, а также нижнеглазничный край становятся подвижными.
Этот тип переломов называют суббазальными переломами, при них происходит разъединение костей лицевого черепа от костей мозгового черепа (черепно-лицевое разъединение).
Дата добавления: 2017-01-21; просмотров: 1030 | Нарушение авторских прав | Изречения для студентов
Читайте также:
Рекомендуемый контект:
Поиск на сайте:
© 2015-2020 lektsii.org — Контакты — Последнее добавление
Источник

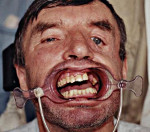
Перелом верхней челюсти – повреждение кости с нарушением ее целостности. При всех типах переломов верхней челюсти возникает отек мягких тканей околоротовой зоны. На коже лица обычно определяются ссадины, рваные раны. Высота лица удлиняется, горизонтальные параметры уплощаются. Локализация костных выступов, кровоизлияний соответствует уровню повреждения. Прикус нарушен. Мягкое небо смещается вниз. Постановка диагноза перелом верхней челюсти базируется на основании жалоб пациента, клинического осмотра, результатов КТ. До оказания специализированной помощи проводится временная иммобилизация. Основным методом лечения является остеосинтез титановыми минипластинами.
Общие сведения
Перелом верхней челюсти – патологическое состояние, возникающие при нарушении анатомической целостности кости. В 1901 году французский врач Rene Le Fort предложил наиболее полную классификацию переломов верхней челюсти. Переломы верхней челюсти составляют около 4% от всего числа повреждений челюстно-лицевой области. В превалирующем большинстве случаев пациентами становятся мужчины. Наиболее часто в стоматологии диагностируются средние переломы верхней челюсти (44%), сопровождающиеся разрывом слизистой и кровотечением. Закрытые переломы встречаются крайне редко. В 15 % случаев наблюдаются не изолированные, а сочетанные повреждения, при которых нарушение целостности определяют и в окружающих тканях.
Перелом верхней челюсти
Причины
Лицевой скелет состоит из 3 парных вертикальных комплексов – скуловерхнечелюстного, носоверхнечелюстного и крыловерхнечелюстного и одной непарной срединной перегородочносошниковой опоры. Между вертикальными линиями в горизонтальном направлении проходят альвеолярный отросток, орбита, надбровные дуги, которые совместно усиливают лицевой скелет. В результате высокоэнергетических повреждений (удар тяжелым предметом в лицо, падение, в случае ДТП) развиваются прогиб и коллапс этих поддерживающих структур, вследствие чего возникает перелом верхней челюсти.
Траектория перемещения отломанных фрагментов при переломе верхней челюсти зависит от травмирующей силы, места крепления жевательных мышц, площади отломка. Кзади поврежденный фрагмент смещается под воздействием кинетической энергии удара, вниз – в результате тяги мышц. Медиальные крыловидные мышцы способствуют неравномерному перемещению отломков в направлении книзу, вследствие чего задние фрагменты смещаются больше передних.
Классификация
Переломы верхней челюсти разделяют на 3 группы:
- Ле Фор 1 – нижний перелом верхней челюсти. Возникает при повреждении верхней губы в момент, когда челюсти разомкнуты. При этом альвеолярный отросток лишается опоры и остается открытым, в результате чего при ударе наблюдается отделение нижней части верхней челюсти от ее тела. Нарушение целостности выявляют и в участке нижних стенок гайморовых синусов.
- Ле Фор 2 – средний перелом верхней челюсти. Основная причина – сильный прямой удар в участок носовых костей при сомкнутых челюстях. Также 2 тип перелома верхней челюсти может возникнуть при отраженном повреждении подбородка, когда травмирующая сила передается на верхнюю челюсть через нижние зубы. При этом происходит отделение массива, включающего верхнечелюстную кость и кости носа.
- Ле Фор 3 – верхний перелом верхней челюсти. Возникает при травмировании участка орбиты или при косом ударе относительно вертикальных анатомических структур лицевого скелета. Поврежденный верхнечелюстно-скуловой комплекс отделяется от костей черепа. У пациентов присутствует характерная неврологическая симптоматика.
Симптомы переломов верхней челюсти
У пациентов с 3 типом перелома верхней челюсти выявляют припухлость верхней губы, нарушение носового дыхания. Основные жалобы сводятся к болезненности в участке травмированной челюсти, нарастании болевого синдрома при смыкании зубов. Если смещения отломка при переломе верхней челюсти нет – фиссурно-бугорковый контакт в норме. В результате перемещения поврежденного дистального участка вниз пациент указывает на наличие стороннего тела в горле. В зависимости от траектории смещения отломка может наблюдаться нарушение смыкания зубов в сагиттальной, трансверзальной или вертикальной плоскостях.
При переломе верхней челюсти по 2 типу кровоизлияние локализуется в тканях вокруг орбиты, в результате чего возникают хемоз, экзофтальм. Горизонтальные параметры лица уплощаются, вертикальные удлиняются. При сжатии зубов усиливается болезненность. При 2 типе перелома верхней челюсти снижается обоняние, появляется слезотечение. Язычок мягкого неба дислоцируется вниз.
Перелом верхней челюсти по типу Ле Фор 1 сочетается с повреждением костей основания черепа. У пациентов наблюдается выраженный отек тканей. Кровью пропитываются конъюнктива, склера, ткани периорбитального участка. Смещение язычка мягкого неба книзу вызывает першение в горле, тошноту. Дислокация кзади верхней челюсти может привести к механической асфиксии вследствие перекрытия дыхательных путей. При повреждении зрительного и глазодвигательного нервов нарушается зрение, может развиться косоглазие.
Диагностика
При внеротовом осмотре пациентов с 3 типом перелома верхней челюсти выявляют нарушение целостности скулоальвеолярных гребней: отек тканей, ссадины, увеличение вертикальных параметров лица. На границе перехода неподвижной слизистой альвеолярного отростка в подвижную, а также на твердом небе диагностируют кровоизлияния. Смещение поврежденных отделов при переломе верхней челюсти приводит к разрыву слизистой. Дислокация заднего фрагмента вниз является причиной удлинения мягкого неба.
В ходе пальпаторного обследования на альвеолярном отростке определяют неровности, западения. При надавливании на крючки крыловидных отростков пациент ощущает болезненность в зоне, соответствующей линии перелома верхней челюсти. Чаще наблюдается дизокклюзия в переднем участке, реже диагностируют патологии прикуса по трансверзали и сагиттали. Касание кончиком зонда слизистой оболочки альвеолярного отростка пациент не ощущает, что говорит о потере болевой чувствительности. На КТ при переломе верхней челюсти 3 типа выявляют участки нарушения целостности в зонах грушевидной апертуры и скулоальвеолярных гребней, снижение прозрачности гайморовых синусов.
При переломе верхней челюсти по 2 типу симптом очков положительный – периорбитальная зона сразу после повреждения пропитывается кровью. Наблюдаются хемоз, экзофтальм, слезотечение. Болевая чувствительность кожи в участках, соответствующих уровню повреждения, снижена. В переднем отделе, как правило, дизокклюзия. В ходе пальпаторного обследования врач-стоматолог определяет подвижность верхнечелюстной кости на границе с глазницей, в участке скулоальвеолярного гребня, а также в области шва, соединяющего лобную кость с верхней челюстью. Эти же изменения удается диагностировать при проведении рентгенографического исследования.
При переломе верхней челюсти по 1 типу наблюдаются диплопия, хемоз, экзофтальм, субконъюнктивальные геморрагии, отек век. Если пациент лежит, выявляют энофтальм. В сидячем положении диплопия усиливается, при смыкании зубов уменьшается. Пальпаторно при верхнем переломе верхней челюсти удается выявить неровность в участках лобноверхнечелюстного, а также скулолобного швов, скуловой дуги. Проба нагрузки положительная. На компьютерной томографии обнаруживают нарушение целостности в участке корня носа, скуловой дуги, лобно-скулового шва, клиновидной кости. Диагностическим тестом, определяющим наличие ринореи, является проба носового платка. После высыхания структура ткани, пропитанной ликвором, остается неизменной. Если платок стал жестким, значит, ликвореи нет, с носовых ходов выделяется серозное содержимое.
Дифференцировать перелом верхней челюсти необходимо с другими повреждениями костей челюстно-лицевого скелета. Все пациенты должны быть обследованы челюстно-лицевым хирургом, а также невропатологом. При повреждении гайморовых пазух, зрительного нерва, костей черепа лечение проводят совместно с нейрохирургом, реаниматологом, офтальмологом, оториноларингологом.
Лечение переломов верхней челюсти
Лечение переломов верхней челюсти состоит из этапов репозиции, фиксации отломков, иммобилизации кости. При транспортировании пациента в специализированное учреждение на лобную кость и подбородок накладывают бинтовые повязки для обеспечения временной фиксации челюстно-лицевого комплекса. Краниофасциальное крепление при переломе верхней челюсти подразумевает использование назубных шин вместе с подковообразной скобой, которую устанавливают в области лобной кости.
При хирургическом способе лечения переломов верхней челюсти производят репозицию поврежденных отломков с их последующей фиксацией к здоровым костям лицевого скелета. Наиболее распространенным способом остеосинтеза является использование проволочных швов и титановых минипластин, соединяющих поврежденные и неподвижные кости челюстно-лицевого участка. При переломах верхней челюсти по 2 и 3 типам титановый винт вводят в скуловую кость, так как именно эта кость является близлежащей опорой для поврежденного отломка.
Доступ производят по переходной складке в проекции перелома верхней челюсти. Отслаивают слизисто-надкостничный лоскут, скелетируя фрагменты кости. Титановые винты вкручивают в скуловую кость и в альвеолярный отросток между большими коренными зубами под углом 90 градусов к линии перелома. После выполнения репозиции отломков винты соединяют между собой с помощью титановой проволоки, концы которой скручивают. После укладки слизисто-надкостничного лоскута рану ушивают.
При переломе верхней челюсти по 3 типу разрез делают по линии наружного края орбиты. Отслаивают лоскут в участке скулового отростка лобной кости, вводят титановый винт. Лигатуру проводят вокруг головки минипластины и под скуловой костью, выводят в преддверье ротовой полости между молярами, где фиксируют к головке второго вкрученного винта. При своевременно начатом лечении перелома верхней челюсти прогноз благоприятный. Формирование костной мозоли происходит в течение 2 месяцев. Посттравматические отеки рассасываются на протяжении 7 дней, субконъюнктивальные геморрагии удерживаются несколько недель. При позднем обращении возникает неправильное сращение отломков. В таком случае нужно проводить репозицию фрагментов кости после возобновления линии перелома верхней челюсти.
Источник
Этиология, патогенез переломов челюстей. Различного рода травмы (механическая, огнестрельная и др.) и патологические процессы в кости (остеомиелит, кисты челюстей, фиброзный остит, злокачественные опухоли) .
Течение переломов челюстей. Переломы челюстей могут быть легкими и тяжелыми, с обширным разрушением скелета лицевой части головы, которые сопровождаются такими осложнениями, как повреждения центральной нервной системы, кровотечения, шок, асфиксия, нарушение речи и приема пищи; в единичных случаях бывает воздушная эмболия.
Распознавание переломов челюстей. Изменение контуров лица, рот полуоткрыт, слюнотечение, речь невнятная, жевание и глотание болезненны, резко выраженная боль на месте перелома, иногда место перелома обнаруживается надавливанием пальцем на челюсть или по смещению прикуса. При пальпации можно определить крепитацию костных отломков. В большинстве случаев диагноз легко устанавливается. Реже приходится применять рентгенографию в двух и трех проекциях.
Переломы верхней челюсти
При травмах мирного времени формируются по «слабым линиям» скелета и имеют определенные типы: ФОР-I (перелом Герена), когда линия перелома проходит от нижнего края грушевидного отверстия носа через дно верхнечелюстной пазухи и основания ячеистого отростка; ФОР-II — отрыв верхней челюсти и носа от скуловых костей и основания черепа; ФОР-III — отрыв верхней челюсти, скуловых и носовых костей от основания черепа. Переломы по типу ФОР-II и ФОР-III часто сопровождаются переломами основания черепа, сотрясением и ушибами мозга, а иногда разрушением мозгового вещества; при этом последнее может выделяться через рану на лице. Огнестрельные переломы отличаются большим разнообразием и чрезвычайно редко формируются по типу ФОР-I ФОР-II и ФОР-III. Переломы часто сопровождаются сочетанными повреждениями глаз (контузии и разрушение глаза), носа, повреждением костей черепа (лобной, основной, височной). Кровоизлияние в кожу вокруг глаз (симптом «очков») и у сосцевидного отростка нередко является признаком перелома костей, образующих основание черепа. Переломы сопровождаются обильным кровотечением «из носа» и «из полости рта», которые требуют быстрой ориентировки для определения истинного источника его. Находясь в бессознательном состоянии, пострадавший может аспирировать кровь и рвотные массы, поэтому нередко наблюдаются аспирационные асфиксии и аспирационные пневмонии. При разрывах лоскуты мягкого неба могут образовать «клапан», затрудняющий вдох (клапанная асфиксия!). Переломы верхней челюсти осложняются вторичными кровотечениями, базальным менингитом, воспалением придаточных пазух носа (чаще травматический гайморит!), остеомиелитом, сепсисом.
Переломы нижней челюсти
Чаще всего встречаются линейные переломы в типичных местах (у резцов, клыка, угла, ветви и суставного отростка). Отличаются значительным смещением отломков с нарушением прикуса и смешением языка, что приводит к нарушению приема пищи, речи, а смещение языка часто является причиной дислокационной асфиксии (см. Асфиксия при травмах и заболеваниях челюстей и лица). Отеки дна полости рта, языка и глотки могут быть причиной стенотической асфиксии (!). Особенно опасны осложнениями переломы в области угла и ветви челюсти, которые при огнестрельных ранениях являются частой причиной первичных и вторичных кровотечений; аспирация крови и пищи (аспирационная асфиксия!) с последующим развитием аспирационных пневмоний, которые нередко являются причиной смертельного исхода. Оскольчатые и раздробленные переломы осложняются травматическими и огнестрельными остеомиелитами, флегмонами и абсцессами и могут быть причиной сепсиса.
Лечение переломов челюстей. Неотложная помощь: 1) наложение повязки на раны; 2) борьба с кровотечением, асфиксией и шоком; 3) транспортная иммобилизация в виде жесткой подбородочной пращи с опорной головной повязкой или в виде матерчатой пращи с резиновой круговой повязкой вокруг головы; 4) утоление жажды и голода (жидкая пища из поильника с длинной резиновой трубкой на носике). При угрозе асфиксии пострадавшего следует транспортировать сидя или укладывать на носилки лежа на боку или вниз лицом. В случае вынужденной задержки необходимо: 1) систематически (по показаниям) перевязывать раны; 2) тщательно ухаживать за полостью рта; 3) 3—4 раза в день кормить жидкой высококалорийной, богатой витаминами пищей (из поильника или чайной ложки); 4) бороться с инфекцией (антибиотики); 5) проводить профилактику аспирационной пневмонии (антибиотики, круговые банки, изменения положений тела на койке и др.).
Специализированная помощь: 1) окончательная остановка кровотечения; 2) устранение асфиксии; 3) обработка раны (костей и мягких тканей); 4) иммобилизация челюстей (проволочными назубными шинами, остеосинтез металлическими стержнями или полимерными нитями, накладками и штифтами, с помощью аппарата Рудько или Збаржа; наложением назубных шин из быстротвердеющих пластмасс, как «Сокриз», «Норакрил» и др.); 5) наложение на раны швов (глухих), а при обширных дефектах — проволочных пластиночных швов. Хороший косметический эффект на лице дает наложение полиамидных или лавсановых нитей (жилки) толщиной 0,15 мм. При тяжелых обширных разрушениях лица проводятся многоэтапные восстановительные пластические операции и приходится изготовлять сложные протезы лица и челюстей.
При сочетанных (одновременных) переломах верхней и нижней челюстей необходимо проводить весь комплекс лечебных мероприятий, рекомендуемый при повреждениях нижней и верхней челюсти.
Источник
