Эпиметафизарный перелом это
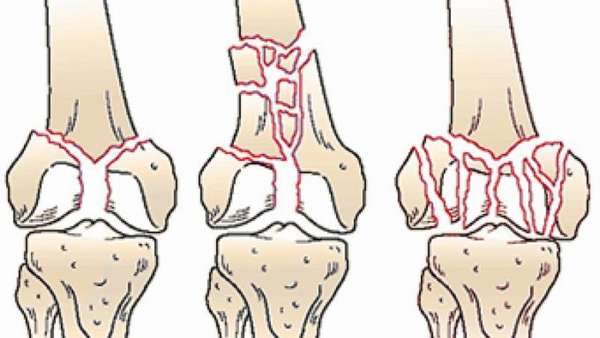
Эпиметафизарные переломы — это внутрисуставные переломы костей. При лечении эпиметафизарных переломов основной задачей является восстановление конгруэнтности суставной поверхности с последующим обездвиживанием отломков и осколков. Последнее обычно сочетается с обездвиживанием сустава. Использование аппарата позволяет сочетать обездвиживание отломков с сохранением движений в суставе.
Репозицию отломков осуществляют в зависимости от характера и степени их смещения. Если отломок сместился с образованием диастаза, но без углового смещения, то достаточно провести спицу с упорной площадкой, ее натяжением приблизить отломок к своему месту и сдавлением фиксировать его. При этом необходимо помнить, что отломок будет перемещаться по оси введенной спицы. Если суставной отломок имеет более сложное смещение и применением спицы с упорной площадкой установить его на место не представляется возможным, то лучшим способом его репозиции является сопоставление отломка с помощью шила. Шило с рукояткой позволяет переместить отломок, установить его в правильное положение, а затем фиксировать его спицей с упорной площадкой.
При нескольких отломках, в частности при так называемых Х- и У-образных переломах эпиметафизов, может потребоваться фиксация несколькими спицами с упорными площадками, в том числе и по принципу встречно-боковой компрессии. В последнем случае спицы вводят параллельно и навстречу друг другу.
Спицы с упорными площадками, вводимые для фиксации отломков, имеют различное направление, и необходимо обеспечить их натяжение по этим направлениям. Последнее обеспечивают следующим способом наложения аппарата (в частности, аппарата Илизарова). Аппарат компонуют из 2 колец и 1 полукольца или «разорванных» 3/4 кольца. 2 кольца накладывают на диафиз кости, одно из которых проходит на расстоянии 3 — 4 см от места перелома. На уровне суставной щели или даже несколько дистальнее его накладывают полукольцо или «разорванное» (3/4) кольцо, которое располагают на разгиба-ельной поверхности сустава — оно не должно препятствовать сгибанию в суставе. Все кольца попарно соединяют соединительными стержнями.
При использовании набора Илизарова полукольцо и дистальное парафрактурное кольцо соединяют боковой планкой с отверстиями. Эта планка может вращаться вокруг своей оси, перемещаться по вертикали и по кольцам (по периферии). В отверстие планки вставляют стержень пластинки («флажка») с отверстием. Этот «флажок» может перемещаться вертикально по боковой планке с отверстиями и вращаться вокруг своей оси. Через отверстие «флажка» проводят стержень с гайками; стержень имеет косой пропил на одном конце, а другой закрепляют в отверстии «флажка» 2 гайками с обеих сторон.
В пропиле стержня с помощью гаек фиксируют,спицу с упорной площадкой, проведенную через кость, и таким образом создается спицефиксатор-спиценатягиватель.
По изложенной методике в соответствии с направлением спицы с упорной площадкой спицефиксатор-спиценатягиватель может занимать любое направление, кроме заднепереднего. В зависимости от числа введенных спиц с упорными площадками можно установить несколько спицефиксаторов-спиценатягивателей по разным направлениям.
Лечение больных с эпиметафизарными переломами упрощается, если вместо колец аппарата Илизарова (с отверстиями) используют кольца аппарата Демьянова (с дугообразными пазами). В дугообразных пазах по периферии стержень перемещается и располагается в соответствии с направлением введенной спицы с упорной площадкой. На перемещающемся стержне устанавливают спицефиксатор-спиценатягиватель. Ротационное перемещение стержня (по периферии вокруг оси кости) достигают перемещением его по отверстиям «разорванного» кольца и дистального кольца на диафизе кости. Это осуществляется более просто, если «разорванное» и дистальное кольца имеют не отверстия, а дугообразные пазы, в которых и перемещается стержень со спиценатягивателем. Перемещающийся же по стержню спицефиксатор-спиценатягиватель составляют из двух кубических переходников (стержне-стержневых соединителей).
Кубический стержне-стержневой соединитель имеет вид параллелепипеда размером 16 х 16 х 20 мм с двумя взаимно перпендикулярными отверстиями диаметром 7 мм. Два кубических переходника соединяются между собой болтом, и через свободный канал одного из них проводят перемещающийся стержень, который зажимают гайками. Стержень устанавливают в аппарат, соединяя «разорванное» и дистальное парафрак-урное кольца. Через оставшийся свободный канал 2-го переходника вводят стержень с продольным косым пропилом на конус. Этот стержень фиксируют гайками. В косой пропил (паз) стержня с помощью гаек фиксируют выстоящий конец спицы с упорной площадкой. Так компонуется спицефиксатор-спиценатягиватель. Перемещением стержня в кубическом переходнике с помощью подвинчивания гаек осуществляют натяжение введенной спицы с упорной площадкой. Изложенная система позволяет провести натяжение спицы в любом направлении и на любом уровне в пределах пространства между «разорванным» и дистальным кольцами.
В. А. Аверкиев (1979) предложил специальный аппарат с «разорванными» кольцами, имеющими дугообразные пазы, и сдвоенными переходниками для спиценатягивателя.
Описанные аппараты относительно сложны, но позволяют осуществлять сдавление отломков в любом направлении и не препятствуют движениям в поврежденном суставе.
В заключение следует отметить, что проведение спиц с упорными площадками через полость сустава нежелательно, хотя и не исключается. Также нежелательно проведение спиц через завороты, в частности, коленного сустава.
С.С. Ткаченко
Источник
Не только костная ткань подвержена переломам. Иногда случаются ситуации, при которых нагрузка оказывается настолько сильной и неудачной, что помимо кости страдают другие ткани и соединения. Именно в подобных случаях происходит образование внутрисуставного перелома.
Что это такое

Диафизарный перелом —, это такой вид повреждения, который встречается довольно часто и возникает в середине кости, т.е. не затрагивает сустав и зависит полностью от характера полученной травмы.
Эпифизарный перелом в свою очередь является таким видом повреждения, при котором линия перелома полностью или какой-либо частью проходит сквозь внутрисуставную капсулу. При этом патологическое разрушение может затрагивать все части сустава, участвующие в обеспечении подвижности, включая связки, хрящи и кости.
При повреждениях подобного рода нередко происходит развитие гемартроза —, внутри сустава происходит скопление крови из сосудов, которые оказываются поврежденными вследствие перелома. После излития крови внутрь капсулы начинает развиваться воспалительный процесс.
Одно из возможных последствий подобного патологического процесса —, развитие артроза.
Разновидности
Характеристика травмы и ее разновидность определяется костью, к которой относится сустав.
Поскольку происходит нарушение костного сочленения и, как следствие, ограничивается подвижность и активность конечности, пострадавшему требуется длительное и серьезное лечение для восстановления полноценности всех функций.
При переломах верхних и нижних конечностей наиболее важно обращать внимание на целостность крупных суставов, поскольку именно они отвечают за полноценную подвижность рук и ног.
К серьезным переломам, требующим длительного лечения и восстановления можно отнести:
- перелом шейки бедра с затрагиванием тазобедренного сустава,
- повреждение коленного и голеностопного суставов, которые имеют достаточно сложное строение,
- нарушение целостности локтевого сустава,
- перелом плечевого сустава.
Классифицировать переломы внутри суставов можно исходя из следующих параметров:
- Если кость повреждена внутри, нет раны, не нарушена целостность кожных покровов, то перелом считается закрытым.
- Когда явно видны нарушения кожного покрова, а в самой ране наблюдаются обломки кости, то подобный перелом можно отнести к разряду открытых.
- В том случае, когда отделение происходит полностью, подобная травма называется полным переломом.
- Трещины, нарушения целостности хряща и иные травмы подобного вида называются неполными переломами.
Также помимо общей классификации переломов можно выделить частную, характерную именно для внутрисуставных повреждений:
- В том случае, если структура самого сустава оказалась неизменной и ненарушенной, то можно говорить о том, что данный перелом является стабильным.
- Если произошло нарушение суставной капсулы, явно выражены разрывы связок и образование отломков, то говорят, что имеет место быть перелом нестабильный.
Причины возникновения
Зачастую подобные переломы возникают в том случае, когда на конечность приходится сильный удар.
Наиболее распространенными причинами являются бытовые травмы и ушибы, а также ДТП, падение с высоты или рабочая травма на предприятии.
При этом не стоит забывать, что в группу риска входят спортсмены, выполняющие активные упражнения на скручивание конечностей или получающие частые удары и ушибы.
Симптомы
Любой перелом сопровождается болевыми ощущениями вне зависимости от того, затронут сустав или нет.
Но все же как всегда существует особенность, признак, характерный только для перелома сустава, что отличает подобную патологию от любой другой.
Для повреждения сустава характерны:
- боль носит резкий характер и усиливается при попытке совершить конечностью активное движение, а также при пальпировании поврежденного участка,
- двигательная функция сустава не выполняется в полном объеме,
- в области повреждения образуется отек,
- сустав деформируется, происходит смещение костей относительно друг друга,
- может возникнуть подвижность отломков в самом суставе, что причиняет сильную боль и дискомфорт пострадавшему.
Диагностика
Любые болевые ощущения после получения травмы должны стать поводом для обращения к специалисту для постановки диагноза и назначения грамотного лечения. В том случае, если помощь не будет оказана своевременно, могут возникнут осложнения.
Для того, чтобы диагноз был поставлен верно, врачи применяют специальные методы для определения локализации повреждения:
- Оценка внешнего состояния поврежденной конечности и места перелома. Опрос пациента и сбор информации о симптомах.
- Рентген поврежденного сустава и кости, сделанный в нескольких проекциях.
- Иногда в связи со сложностью оценки результата рентгенографии назначается исследование КТ или МРТ.
В любом случае диагностика должна быть проведена не только в виде осмотра, поскольку неверный диагноз может привести к плохим последствиям и даже полной потери двигательной способности руки.
Способы лечения

Лечение назначается только специалистом на основании тех результатов, которые были получены после проведения полной диагностики.
При этом обязательно стоит обращать внимание на то, что метод лечения будет зависеть от вида перелома, наличия осколков, а также повреждения самого сустава и прилегающих тканей.
К сожалению, при данном виде перелома консервативное лечение только в редких случаях позволяет добиться полноценного восстановления подвижности конечности, а также добиться правильного сращивания и верного сопоставления обломков кости.
Каждый случай должен быть рассмотрен индивидуально, а решение врача не должно основываться только на статистике без учета особенностей здоровья пациента.
В случае, если перелом произошел без образования отломков, то шанс на успешное консервативное лечение увеличивается. При этом пациенту накладывают гипс на поврежденную конечность с целью ограничения подвижности.
В некоторых случаях врачи принимают решение о необходимости применения скелетного вытяжения.
Оперативное лечение в свою очередь заключается в эндопротезировании сустава —, полной замене на искусственный протез, либо в сопоставлении отломков и применении сдерживающих металлических конструкций.
Главная задача специалистов при использовании винтов и спиц —, осуществление плотного контакта между всеми отломками.
В том случае, если между ними будут оставлены расстояния и контакт будет недостаточно плотным, может развиться деформирующий артроз.
Реабилитация
В обязательном порядке в период реабилитации пациент должен выполнять специальный комплекс упражнений, направленный на разработку ранее поврежденной конечности для восстановления ее полноценной подвижности.
При этом помимо ЛФК также может быть назначен лечебный массаж и перечень физиотерапевтических процедур, способствующих улучшению кровообращения и обмена веществ в зоне травмы для ускорения заживления и восстановления тканей.
Осложнения
Внутрисуставные переломы не проходят быстро и бесследно.
Зачастую после подобного травмирования может произойти развитие контрактуры и тугоподвижности поврежденной конечности.
Помимо этого есть шанс развития деформирующего артроза.
Заключение
Для того, чтобы избежать подобного перелома и дальнейших осложнений, необходимо избегать травмирования, проявлять осторожность в быту и при занятии спортом, а также внимательно следить за своим здоровьем и избегать повышенных нагрузок.
Источник
К ТЕХНИКЕ ОПЕРАТИВНОГО ЛЕЧЕНИЯ НЕСТАБИЛЬНЫХ ЭПИМЕТАФИЗАРНЫХ ПЕРЕЛОМОВ ЛУЧЕВОЙ КОСТИ
А.В. Ащев, О.А. Иныков, Ю.А. Инькова Кафедра травматологии и ортопедии РостГМУ

Кафедра травматологии и ортопедии РостГМУ ЭПИФИЗАРНЫЕ ПЕРЕЛОМЫ ЛУЧЕВОЙ КОСТИ — ТЕХНИКА ОПЕРАТИВНОГО ЛЕЧЕНИЯ
К вопросу лечения эпиметафизарных переломов лучевой кости исследователи будут постоянно возвращаться уже по той простой причине, что такие переломы составляют до 20-30% всех повреждений костей. При нестабильных вариантах переломов анатомическая репозиция сложна и часто выполняется при использовании метода ЧКДО.
Используемый нами аппарат состоит из трех кольцевых или полукольцевых (2/3 кольцевых) опор. Чаще он собирается заранее перед операцией.
Первая спица проводится через локтевую кость в верхней трети предплечья. Затем проводятся пара перекрещивающихся спиц — одна через 2-3 пястные кости и другая через 3-5 пястные кости. Очень важно, чтобы свод образованный пястными костями при этом не был уплощён. Подобная ошибка приводит к контрактурам, тугоподвижности пальцев и нейродистрофическому синдрому. После достижения репозиции плоскость расположения этих спиц должна быть перпендикулярна продольной оси лучевой кости. Ось 3 пястной кости должна совпадать с осью луча. Спицы должны обладать значительной собственной жесткостью, поэтому применяются спицы толщиной 2,0 мм.
Средняя опора аппарата находится на уровне 3-3 см проксимальнее конца центрального отломка луча.
Производится форсированная одномоментная дистракция. При этом растягивается суставная щель лучезапястного сустава и цель между отломками в зоне перелома.
Репозиция производится путем воздействия на центральный, а не на периферический отломок. Эта деталь отличает используемую нами методику от рекомендованных во многих руководствах, статьях и монографиях, посвященных лечению подобных переломов методом ЧКДО.
Репонирующим элементом аппарата является стержень, введенный в проксимальный фрагмент на уровне средней опоры. Используем самонарезающий стержень ХНИИТО с конической червячной резьбой на рабочем конце и резьбовым хвостовиком с метрической резьбой диаметром 6 мм. В этой зоне по тыльной и по лучевой поверхности кости проходит незначительное число сухожилий и мышц. При выборе места и направления введения стержня они могут быть без ущерба процессу лечения и последующей функции с легкостью незначительно отодвинуты троакаром. Направление введения стержня в зависимости от характера исходного смещения фрагментов может быть изменено по окружности в пределах 90 градусов.
Использование стержня увеличивает репозиционные возможности, облегчает «дозировку» репозиции, поскольку может использоваться, как давление, так и тракция за стержень, а в некоторой степени (до 10-15 градусов) и ротация стержня вокруг оси лучевой кости (до 10-15 градусов).
Это выгодно отличает спице-стержневую компоновку аппарата от спицевой. Перемещением при помощи стержня дистального конца проксимального отдомка выполняется репозиция. Грубые смещения устраняются вручную, остаточные — при помощи винтовых устройств аппарата. Затем на столе производится контрольная рентгенография. После достижения репозиции сбрасывается дистракция. Суставная щель лучезапястного сустава должна быть расширена лишь на 1 мм, не более — для нейтрализации давления на запястья на суставную поверхность луча.
В последнюю очередь проводиться спица в верхнем кольце через обе лучевые кости. Этой спицей блокируется ротация предплечья,
В иммобилизационном периоде лечения, длящемся 3 недели, в обязательном порядке проводится активная и пассивная лечебная гимнастика для пальцев кисти. Через 3 недели аппарат осторожно снимается. Кисть выводится из выпрямленного положения в среднефизиологическое положение и фиксируется повязкой из материала Cellacast.

ЭПИФИЗАРНЫЕ ПЕРЕЛОМЫ ЛУЧЕВОЙ КОСТИ — ТЕХНИКА ОПЕРАТИВНОГО ЛЕЧЕНИЯ
Иммобилизация длится ещё 3 недели. Основное направление лечения в этот период — активные упражнения, ЛФК, бытовая трудотерапия. Через 3 недели больной должен выполнять все виды работ по самообслуживанию, иметь полный объём движений всех пальцев, должен быть в состоянии переносить груз 5 кг, гладить бельё с помощью утюга — как в повязке, так и без повязки. Недостаточное внимание к трудотерапии считается грубой ошибкой.
Описанная технология чаще применяется нами при переломах Бартона, Белера, Смита и реже — при многооскольчатых неустойчивых переломах.
В: СМН; 24.11.2015г.
ОПТ: СМН; 24.11.2015г
Источник
В Областной детской клинической больнице № 2 г. Воронежа за 10-летний период находились излечении 196 больных с 207переломами проксимального конца костей предплечья (ПКП). Преобладали изолированные переломы лучевой кости (перелом шейки — 77, остеоэпифизеолиз головки — 7, эпифизеолиз головки — 4) и локтевой (перелом локтевого отростка — 35, венечного — 5), множественных переломов было 16, переломо-вывихов — 63 (Брехта — 25, Мальгеня — 3, Монтеджа — 35). Из районов Воронежской и близлежащих областей направлены 39,3% больных, диагноз при поступлении был правильным только в 12,4% случаев. Мы провели анализ лечения на различных этапах оказания травматологической помощи детям.
На догоспитальном этапе (в ЦРБ, участковых больницах, детских поликлиниках) большинству детей (58) лечение вообще не проводили, 27 больным наложена гипсовая лонгета, троим — импровизированные шины; только 8 больным сделана закрытая репозиция; одному больному произведена открытая репозиция и металлоостеосинтез. У 53 были допущены различные ошибки; чаще всего (81,8%) они обусловлены неправильным диагнозом или недооценкой величины смещения отломков. В результате, врачи либо вообще не проводили лечение, либо отказывались от репозиции, ограничиваясь гипсовой иммобилизацией, или, наоборот, неоправданно расширяли показания к оперативному лечению. Ошибки, допущенные в районных больницах, у 27 детей (50,9%) привели к следующим осложнениям: ложный сустав — 4, замедленное сращение — 2, неправильно срастающийся перелом — 4, неправильно сросшийся перелом — 2 , застарелый вывих головки лучевой кости — 5, застарелые повреждения Монтеджиа, Мальгеня, Брехта — 8, оссификат кольцевидной связки — 1, асептический некроз головки лучевой кости — 1.
В детском травматологическом пункте, организованном при многопрофильной детской клинической больнице, лечение больных с переломами ПКП в ночное время проводится дежурными детскими травматологами. Применяются, как правило, консервативные методы лечения: закрытая репозиция перелома проксимального конца лучевой кости по Свинухову (32,1%), закрытое вправление головки лучевой кости и закрытая репозиция перелома локтевой кости при повреждениях Монтеджиа, Мальгеня и Брехта (16,7%). В случаях незначительного смешения отломков (I степень), когда необходимости в репозиции нет, ограничивались фиксацией руки гипсовой лонгетой (2,0%); дети госпитализировались на 7-10 дней, пока не минует опасность вторичного смещения отломков. При наличии прямых показаний к оперативному лечению дежурный травматолог иммобилизирует конечность гипсовой лонгетой и готовит больного к операции в стационаре. Лечение, проведенное в травмпункте, оказалось эффективным в 41,2% случаев.
В специализированном детском травматологическом отделении применялись следующие методы лечения острой травмы ПКП: открытая репозиция и остеосинтез (28,2%), закрытая репозиция по Свинухову (5,0%), закрытое вправление вывиха лучевой кости и репозиция локтевой (4,0%), открытое вправление вывиха головки лучевой кости и чрессуставная фиксация ее спицей Киршнера (3,3%), открытые вправление вывиха головки лучевой кости и остеосинтез перелома локтевой кости (6,2%), смена гипсовой лонгеты через 2 недели после закрытой репозиции по Свинухову (10,1%).
При лечении в стационаре наблюдались следующие осложнения: ложный сустав локтевого отростка (1), повреждение глубокой ветви лучевого нерва (1), оссификат кольцевидной связки (1), асептический некроз головки лучевой кости (4), неэффективность открытой репозиции перелома локтевого отростка (1) и повреждения Брехта (1), замедленная консолидация перелома шейки лучевой кости (1), перелом спицы, проведенной чрессуставно и фиксирующей головку лучевой кости (6).
По поводу вышеуказанных осложнений у 9 больных произведены повторные оперативные вмешательства: остеосинтез локтевого отростка шурупом (3), артротомия и извлечение спицы Киршнера (3), артротомия, центрация и чрессуставная фиксация спицей Киршнера головки лучевой кости (1), остеотомия лучевой кости и извлечение дистального конца спицы Киршнера (1), компрессионно-дистракционный остеосинтез аппаратом Илизарова (1).
При экспертной оценке лечебной тактики мы пришли к следующим выводам: 1) ложный сустав локтевого отростка сформировался из-за неточного сопоставления отломков во время открытой репозиции; 2) репозиция отломков не достигнута у 2 больных с повреждением Брехта из-за неправильного выбора фиксатора (1) и недостаточной квалификации травматолога (1); 3) асептический некроз головки лучевой кости у 4 детей обусловлен прежде всего недостаточностью кровоснабжения головки и относительно поздним сроком оперативного вмешательства (на 4-6 день после травмы); 4) перелом спицы в 6 случаях объясняется несколькими причинами: плохое качество металла, недостаточная иммобилизация, несоответствие угла сгибания в локтевом суставе при проведении спицы через сустав углу сгибания при наложении гипсовой лонгеты.
Чижик-Полейко А.Н., Мякушев В.Л., Триф В.В., Шалагинов В.Б., Максимов И.А., Малышев В.Л., Коростылев A.M., Мякушев М.В.
Воронежская государственная медицинская академия, ОДКБ № 2
Опубликовал Константин Моканов
Источник
