Эпифизеолиз чем отличается от перелома
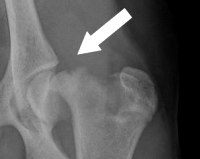
Эпифизеолиз – это нарушение целостности кости по линии, которая полностью или частично проходит через хрящевую эпифизарную пластинку (зону роста). Возникает в детском возрасте, до закрытия ростковых зон. Проявляется отеком, болью и нарушением функции. Из-за неярко выраженной симптоматики может ошибочно расцениваться как ушиб. Диагностируется на основании анамнеза, данных объективного обследования, результатов рентгенографии, реже – МРТ и КТ. Лечение обычно консервативное – репозиция с последующей иммобилизацией. Реже осуществляется оперативная фиксация фрагментов.
Общие сведения
Эпифизеолиз (перелом Салтера-Харриса) – травматическое повреждение костей, которое развивается только у пациентов детского возраста в период продолжающегося роста скелета. Впервые был описан в 1963 году. Составляет около 15% от общего количества переломов у детей. Почти в половине случаев возникает в области лучезапястного и локтевого суставов. Мальчики страдают вдвое чаще девочек. Эпифизеолиз хорошо срастается, но поражение эпифизарной пластинки может повлечь за собой дальнейшее нарушение роста кости.

Эпифизеолиз
Причины эпифизеолиза
Причиной повреждения кости становятся бытовые и уличные травмы. Механизм аналогичен вывихам и надрывам связок у взрослых. Эпифизеолиз развивается при резком подворачивании ноги, переразгибании кисти, падении на локоть или плечо, резком рывке за руку, скручивании конечности по оси. Иногда провоцируется быстрым интенсивным сокращением мышц. Предрасполагающими факторами являются:
- Мужской пол. Более частое возникновение эпифизеолиза у мальчиков объясняется двумя обстоятельствами – повышенным уровнем двигательной активности и поздним закрытием ростковых зон по сравнению с девочками.
- Периоды быстрого роста. Неравномерность роста костей и мягких тканей, необходимость адаптации к быстро меняющимся пропорциям тела становятся причиной нескоординированности движений и повышают вероятность травм.
- Астеническое телосложение. Из-за недостаточной мышечной массы ростковые зоны детей-астеников испытывают более высокую нагрузку в сравнении с эпифизарными пластинками нормостеников.
- Травмоопасные виды спорта. Вероятность повреждения конечностей повышается при занятиях футболом, волейболом, гандболом, художественной гимнастикой, некоторыми видами легкой атлетики.
Определенную роль играют обменные расстройства, недостаточное питание и снижение иммунитета. Корреляция между риском развития эпифизеолиза и возрастом ребенка точно не установлена. Одни специалисты указывают, что по статистике большинство повреждений приходится на возраст 10-18 лет. Другие исследователи отмечают, что у маленьких детей травмы чаще остаются недиагностированными из-за смазанной клинической картины и отсутствия изменений на рентгенограммах.
Патогенез
Эпифизарная пластинка – зона гиалинового хряща, которая располагается почти на конце кости, между эпифизом и метафизом. Хрящ растет, а затем замещается костной тканью, что обуславливает рост костей в длину. При повреждении, превышающем прочностные характеристики и эластичность хряща, целостность эпифизарной пластинки нарушается, возникает эпифизеолиз, обычно – с переходом на костные структуры.
Эпифизеолизы развиваются только в тех местах, где капсула сустава крепится к эпифизу или к ростковой зоне – в лучезапястном, локтевом, плечевом и голеностопном суставе, нижней трети бедра. Если эпифизарная пластинка покрыта суставной капсулой, которая прикрепляется к метафизу – повреждение невозможно, поэтому эпифизеолизов верхней трети голени не бывает.
Классификация
Классическая классификация, составленная Салтером и Харрисом с учетом расположения линии перелома, включает пять видов эпифизеолиза:
- 1 тип (6% случаев) – линия располагается в зоне эпифизарной пластинки, не затрагивая эпифиз и метафиз.
- 2 тип (75% случаев) – повреждаются ростковая зона и метафиз, эпифиз остается интактным.
- 3 тип (8% случаев) – поражаются эпифизарная пластинка и эпифиз, метафиз остается интактным.
- 4 тип (10% случаев) – линия проходит через все три структуры: ростковую зону, метафиз и эпифиз.
- 5 тип (1% случаев) – ростковая пластинка сдавливается между метафизом и эпифизом с развитием компрессионного перелома.
Позже были описаны еще четыре типа эпифизеолиза, в том числе с периферическим расположением, вызывающим угловую деформацию, с повреждением надкостницы, с последующим возможным нарушением эндесмального или энхондрального остеогенеза. Эти типы имеют меньшее клиническое значение из-за малой распространенности.
Симптомы эпифизеолиза
После травмы ребенок жалуется на боль. При осмотре выявляется припухлость, покраснение и ограничение движений. При пальпации определяется болезненность в проекции повреждения. Эпифизеолизы не сопровождаются крепитацией отломков, патологическая подвижность отсутствует. Наличие смещения обуславливает деформацию (обычно – нерезко выраженную), при отсутствии смещения контуры сегмента не нарушаются.
Движения нередко ограничиваются незначительно, небольшой отек напоминает ушиб, поэтому родители не обращаются за медицинской помощью. Косвенным признаком эпифизеолиза является повышение температуры тела до 37-38°С из-за всасывания содержимого травматической гематомы в первые дни после травмы.
Осложнения
В отдельных случаях возможно развитие контрактуры Фолькмана, особенно – при преждевременном наложении циркулярной повязки. Основными отдаленными осложнениями эпифизеолизов являются нарушение дальнейшего роста кости и деформация ее суставного конца. В слабо выраженном варианте эти осложнения встречаются достаточно часто. Так, преждевременное исчезновение ростковой зоны с небольшим укорочением выявляется у 15-20% больных, перенесших эпифизеолиз лучевой кости.
Диагностика
Диагностика эпифизеолиза осуществляется детскими ортопедами, может представлять затруднения, особенно у детей младшего возраста. Это обуславливает необходимость настороженности при характерных травмах и важность проведения расширенного обследования при сомнительных результатах базовых исследований. План диагностических мероприятий включает:
- Физикальное обследование. Контуры конечности сохранены или незначительно изменены. При осмотре обнаруживается боль в зоне повреждения, усиливающаяся при попытке активных и пассивных движений. Функция конечности зачастую ограничена умеренно или даже незначительно. Крепитация и патологическая подвижность отсутствуют, поэтому данные признаки не проверяют, чтобы не усугублять страдания пациента.
- Рентгенография. У детей старшего возраста при 2 и 4 типах перелома на снимках просматривается фрагмент метафиза, выявляется смещение ядер окостенения в эпифизарной зоне. У пациентов младшей возрастной группы и больных с остальными типами переломов изменения отсутствуют или нерезко выражены, поэтому в сомнительных случаях выполняют сравнительные рентгенограммы обеих конечностей.
- КТ и МРТ. Не входят в базовую программу обследования, применяются для уточнения данных при неоднозначных результатах рентгеновских снимков или при необходимости оперативного лечения. Позволяют с более высокой достоверностью определять наличие и расположение перелома.
Дифференциальную диагностику эпифизеолизов проводят с ушибами. При различении основываются на данных визуализирующих исследований.
Лечение эпифизеолиза
Лечение в подавляющем большинстве случаев (более 90%) консервативное. При переломах дистальных сегментов без смещения или с небольшим смещением терапия осуществляется амбулаторно. Сложные травмы и повреждения проксимальных сегментов являются показаниями для госпитализации.
Консервативная терапия
Тактику лечения определяют в зависимости от локализации эпифизеолиза, наличия и характера смещения. Возможны:
- Иммобилизация. При переломах без смещения накладывают гипсовую лонгету с захватом двух соседних суставов. Гипс циркулируют не ранее, чем через неделю, чтобы избежать нарушений кровообращения.
- Репозиция. Проводится даже при наличии незначительного смещения. У детей дошкольного и младшего школьного возраста выполняется под наркозом, в остальных случаях возможна местная анестезия. В особо сложных случаях репозицию проводят под рентген-контролем. Затем накладывают гипс, лечение осуществляют по тем же принципам, что при эпифизеолизе без смещения.
- Вытяжение. Применяется очень редко, обычно – при повреждениях плечевой и бедренной костей. Детям до 3 лет накладывают лейкопластырное вытяжение, пациентам старшей возрастной группы – скелетное.
В ходе лечения производят периодические контрольные снимки. Больным назначают физиотерапевтические методики, ЛФК, массаж. Срок иммобилизации определяется локализацией эпифизеолиза.
Хирургическое лечение
Показаниями к операции являются повреждения с ротацией отломка или интерпозицией мягких тканей, открытые травмы, сохранение смещения после двух попыток закрытой репозиции, патологические переломы и неправильно сросшиеся переломы. При фиксации отломков используют простые устройства для остеосинтеза, не повреждающие хрящевую ткань ростковой зоны, обычно – спицы Киршнера. В послеоперационном периоде назначают анальгетики и антибиотики, проводят восстановительные мероприятия.
Прогноз
При своевременно начатом лечении и адекватном устранении смещения прогноз благоприятный. Отломки хорошо срастаются, функция конечности полностью восстанавливается. В отдаленном периоде возможно преждевременное закрытие зоны роста с незначительным (визуально незаметным, не нарушающим функции) укорочением конечности. При сохранении смещения, сложных переломах повышается вероятность деформаций и значимых укорочений.
Профилактика
Первичная профилактика включает в себя предупреждение бытового и уличного детского травматизма, составление продуманных программ тренировок и постоянное наблюдение тренера за детьми, занимающимися спортом. Предупреждение отдаленных последствий заключается в повышенном внимании при обследовании пациентов с подозрением на эпифизеолиз, тщательной коррекции положения отломков, регулярном рентгенологическом контроле, обязательной реабилитации.
Источник
Publication in electronic media: 02.11.2011 under https://journal.forens-lit.ru/node/439
Publication in print media: Актуальные вопросы судебной медицины и экспертной практики, Барнаул-Новосибирск 2011 Вып. 17
г. Барнаул
Анатомо-физиологические особенности растущей детской кости и происходящие в ней активные процессы перестройки могут настолько видоизменять течение и проявление патологического процесса, что иногда возникают значительные трудности в диагностике травмы.
Непрочность метафизарного отдела трубчатой кости, наличие рентгено-прозрачных ростковых зон, основных и добавочных ядер окостенения, многочисленные варианты строения растущей кости обусловливают еще одну особенность детской травмы, иногда весьма затруднительную в диагностике – эпифизеолизы и остеоэпифизеолизы. Эпифизеолиз – нарушение целости кости в несозревшем скелете, которое проходит полностью или частично по эпифизарной пластинке роста (полоска хряща, за счет которой у детей осуществляется рост трубчатых костей в длину. Остеоэпифизеолиз – травматический отрыв и смещение эпифиза с частью метафиза по линии росткового хряща до окончания процесса окостенения.
У новорожденных и детей грудного возраста отсутствуют или слабо выражены ядря окостенения в эпифизах, поэтому рентгенологическая диагностика эпифизеолиза и остеоэпифизеолиза без смещения затруднена. Смещение ядра окостенения по отношению к диафизу кости удается выявить только при сравнении со здоровой конечностью на рентгенограммах в двух проекциях. У более старших детей остеоэпифизеолиз диагностируется легче: на рентгенограммах находят отрыв костного фрагмента (осколка) метафиза трубчатой кости.
При диагностике эпифизеолизов и остеоэпифизеолизов имеет значение место прикрепления суставной капсулы к суставным концам кости: они возникают там, где суставная сумка прикрепляется к эпифизарному хрящу кости, например, на лучезапястном и голеностопном суставах, дистальном эпифизе бедренной кости. В местах же, где сумка прикрепляется к метафизу так, что ростковый хрящ покрыт ею и не служит местом ее прикрепления (например, тазобедренный сустав), эпифизеолиза не бывает.
Эпифизеолиз может быть и не травматического генеза – юношеский эпифизеолиз головки бедренной кости, типичный возраст развития которого составляет 12-14 лет. При этом травма в анамнезе может вообще отсутствовать, либо это небольшая травма, которая лишь позволяет выявить имеющийся эрифизеолиз. В таких случаях отмечается боль в тазобедренном суставе, хромота, ограничение движений в суставе. Диагноз уточняется при рентгенологическом исследовании. Юношеский эпифизеолиз – «чистый» эпифизеолиз, который при отсутствии смещения отломков рентгенонегативен и поэтому вызывает трудности диагностики. В распознавании таких эпифизеолизов полезна магнитно-резонансная томография.
В области плечевого сустава головка плечевой кости окостеневает за счет трех ядер окостенения – головки, большого и малого бугорков. Ядро малого бугорка существует очень недолго и почти не улавливается. До 7-8 лет имеются два ядра окостенения, которые затем сливаются, образуя целостную костную головку. Так как ростковая зона головки плечевой кости по передней поверхности расположена горизонтально, а сзади под углом поднимается кверху, то на задней рентгенограмме она образует фигуру треугольника. Основание этого треугольника нередко принимают за линию перелома. В силу анатомических особенностей (капсула сустава прикрепляется у анатомической шейки) в плечевом суставе чаще возникают остеоэпифизеолизы.
Особенно сложным в диагностическом плане является локтевой сустав; для избежания ошибок в трактовке повреждений этого сустава у детей необходимо знать сроки появления ядер окостенения и возрастные особенности каждого из них. В затруднительных случаях необходимо провести сравнительную рентгенографию обоих локтевых суставов. Однако встречаются анатомические варианты односторонней фрагментации ядер окостенения, при которых основную роль в диагностике играют данные анамнеза и результаты клинического обследования.
По данным В.С. Майковой – Строгановой и Д.Г. Рохлина (1957), ядра окостенения у мальчиков появляются позже. Первым образуется ядро в головчатом возвышении плечевой кости (к концу 1-го, в начале 2-го года жизни) и мало изменяется до 5 лет. Иногда обнаруживают две точки окостенения головчатого возвышения. Начиная с 8-10 лет в головчатом возвышении (или в головке мыщелка плечевой кости по Парижской номенклатуре, принятой в 1980 г.), появляются добавочные точки окостенения, которые могут симулировать мелкие осколки. Эти точки приобретают нормальную губчатую структуру и сливаются с основными ядрами головчатого возвышения, за счет которого окостеневает наружный вал блока плечевой кости. Медиальный отдел блока окостеневает из нескольких ядер, которые появляются в возрасте 9-12 лет (у девочек – в 7 лет).
Неровность очертаний и множественность точек окостенения в блоке плечевой кости являются причиной частых диагностических ошибок. Диагноз перелома блока плечевой кости установить трудно, но возможно. Г.М. Тер-Еглизаров (1978) считает, что косвенным признаком перелома блока является нарушение правильных соотношений костей, образующих локтевой сустав, в боковой проекции. Проксимальный конец локтевой кости вместе с отломком блока смещен кверху и кпереди, что на рентгенограмме проявляется наслаиванием тени метафиза локтевой кости на головчатое возвышение и головку лучевой кости.
Довольно часто у детей наблюдаются надмыщелковые переломы плечевой кости. Это объясняется возрастными анатомическими особенностями ее дистального конца, который изогнут по отношению к диафизу под углом, открытым кпереди. Кость в этом месте истончена, кортикальный слой развит недостаточно, что обусловливает малую прочность данного отдела, особенно у детей в возрасте 7-9 лет. На рентгенограмме локтевого сустава в боковой проекции при этом выявляется следующее: в норме проекция головки мыщелка находится кпереди от продольной оси диафиза плеча, при надмыщелковом переломе — она смещена кзади.
Эпифизеолиз и метаэпифизеолиз головки мыщелка плечевой кости у детей – внутрисуставные переломы, наиболее часто происходящие в возрасте от 4 до 10 лет.
В возрасте 4-8 лет появляется ядро окостенения внутреннего надмыщелка плечевой кости. Внутренний надмыщелок изредка окостеневает из нескольких точек, причем это может наблюдаться лишь на одной стороне. При наличии травмы в анамнезе подобную картину нередко расценивают как перелом. Распознавание остеоэпифизаолиза внутреннего надмыщелка нередко затруднено. В пользу отрыва может свидетельствовать следующее: на рентгенограмме в задней проекции расстояние между апофизом и метафизом плеча увеличивается, но неравномерно; контуры апофиза со стороны метафиза становятся неравномерными, ось апофиза смещается относительно исходного состояния; надмыщелок смещается главным образом медиально и дистально. Синостоз внутреннего надмыщелка наступает в возрасте 15-19 лет.
Ядро окостенения наружного надмыщелка плеча существует непродолжительно: появляется в 9-10 лет и в 12-13 лет сливается с головчатым возвышением. Перелом наружного надмыщелка обычно связан с непрямым механизмом травмы: ребенок падает на кисть вытянутой руки, и основная сила удара передается на локтевой сустав по продольной оси лучевой кости, головка которой упирается в головку мыщелка плечевой кости и откалывает меньшую или большую часть дистального метафиза с наружной стороны, происходит смещение костного отломка (осколка). Причем, если плоскость перелома проходит только через ростковую зону, речь идет об эпифизеолизе головки мыщелка плечевой кости, но чистый эпифизеолиз возникает достаточно редко. Чаще плоскость перелома проходит в косом направлении через дистальный метаэпифиз плечевой кости (снизу и снутри, кнаружи и кверху). Поскольку метафизарный отдел кости менее прочен чем ростковая зона, то обычно наступает эпифизеолиз.
Локтевой отросток, как правило, имеет не менее двух точек окостенения; первая появляется в 7-9 лет, вторая в 10-11 лет. При дифференцировке их от травматических осколков необходимо помнить, что они, как правило, лишены нормальной костной структуры и имеют вид интенсивной тени (глыбки извести).
Синостоз локтевого отростка локализуется, как правило, у его основания, т.е. дистальнее ростковой зоны апофиза.
Значительные трудности нередко представляет диагностика подвывиха головки лучевой кости у детей. Д.Г.Рохлин (1936) предложил следующее правило: ось проксимального конца лучевой кости (выше уровня бугристости), продолженная до головчатого возвышения плечевой кости, делит последнее на две равные части. Это определяется и в профильной, и в атипичной проекциях. При смещениях лучевой кости ось делит головчатое возвышение на две неравные части.
В области тазобедренного сустава в возрасте 13-15 лет появляется ядро окостенения верхненаружного отдела вертлужной впадины, которое может быть принято за отрыв костного фрагмента. Что касается травмы тазобедренного сустава у детей, то наиболее трудными для диагностики являются разрывы У-образного хряща и травматические эпифизеолизы головки бедренной кости без смещения. Нередко диагноз устанавливают только по более поздним рентгенологическим симптомам: преждевременному синостозированию зон роста, резорбции в области головки или появлению периостальной мозоли. Вместе с тем необходимо дифференцировать травматический эпифизеолиз головки бедра от юношеского эпифизеолиза. Отличительным признаком является то, что травматический эпифизеолиз – всегда остеоэпифизеолиз, выявляется в возрасте 6-8 лет и ему предшествует значительная травма. Юношеский эпифизеолиз – только эпифизеолиз («чистый» эпифизеолиз) и травма в анамнезе может вообще отсутствовать.
Определенные диагностические трудности могут возникнуть и при исследовании коленного и голеностопного суставов в случае их травматизации.
Дольчатый надколенник, особенно двудольчатый, иногда ошибочно трактуют как перелом. При дольчатом надколеннике смежные контуры гладкие, покрыты замыкающей пластинкой, контуры фрагментов закруглены. Из травматических повреждений в области коленного сустава у детей чаще всего встречается эпифизеолиз дистального эпифиза бедренной кости. Его диагностика до 4-5 лет затруднительна, поскольку эпифиз по ширине значительно меньше метафиза и отделен от него широкой эпифизарной зоной. Однако в этом возрасте эпифизеолиз данной локализации встречается крайне редко.
В проксимальном эпифизе большеберцовой кости эпифизеолизы возникают крайне редко, так как проксимальный конец кости окружен мощными связками и сухожилиями. Окостенение дистального эпифиза большеберцовой кости происходит за счет костного зачатка, появляющегося через 1,5-2 года после рождения. Так по данным Н.С.Косинской (1958), точка окостенения возникает в медиальной половине хрящевого эпифиза и нередко у детей до 5-6 лет сохраняет это эксцентричное положение, которое иногда ошибочно расценивают как эпифизеолиз.
У верхушки внутренней лодыжки в 9-13 лет появляется добавочное ядро окостенения os subtibialis, которое обычно сливается с основной частью эпифиза в 12-14 лет. Os subtibialis нередко принимают за отрыв костного фрагмента. Все связки голеностопного сустава прикрепляются ниже эпифизарной линии, в связи с чем при травме создаются благоприятные условия для эпифизеолиза. При травме медиального отдела сустава происходит эпифизеолиз медиального фрагмента эпифиза. При этом медиальный отдел ростковой зоны выглядит расширенным, а в центральном отделе эпифиза нередко видна вертикальная линия перелома.
При травме латерального отдела сустава чаще всего происходит остеоэпифизеолиз наружной лодыжки. При остеоэпифизеолизе большеберцовой кости линия перелома метафиза поднимается вверх от ростковой зоны и происходит отрыв довольно крупного фрагмента клиновидной формы от заднее-наружного отдела метафиза большеберцовой кости. На рентгенограмме в задней проекции этот вид перелома улавливается с трудом, при этом очень информативна боковая рентгенограмма (Сhigot P.L., Estcve P., 1967). В тех случаях, когда ядер окостенения еще нет или эпифизарные зоны широкие, диагноз эпифизеолиза устанавливают по рентгенограмме, произведенной на 10-й день после травмы, поскольку в это время появляется периостальная мозоль. В сомнительных случаях производят рентгенограмму аналогичного сустава неповрежденной конечности. Иногда эпифизеолизы не проявляются рентгенографически.
Таким образом, рентгенодиагностика повреждений длинных трубчатых костей и суставов конечностей у детей, должна основываться, прежде всего, на знании их анатомо-физиологических, клинических и рентгенографических особенностей. Правильная и своевременная диагностика костной травмы является залогом не только правильного выбора врачом лечебной тактики, но также позволит судебно-медицинскому эксперту в содружестве с рентгенологом делать обоснованные выводы о ее механизме.
Вместе с тем, как показывает практика, производство рентгенограмм в двух стандартных общепринятых проекциях не всегда дает возможность эксперту четко определить механизм образования переломов в связи с тем, что может происходить смещение отломков не только по ширине и длине, но и изменение положения при вращении – это во первых; во вторых – морфологическая структура переломов костей в детском возрасте отличается от таковой у взрослых лиц, что требует определенных знаний детской травмы, а также выявление этих признаков и их трактовка на рентгенограммах. Все выше изложенное позволяет сделать вывод о том, что для более точного установления перелома и механизма его образования, рентгенографию костей необходимо производить в трех положения конечности, как например производится сигналитическая фотосъемка в судебной фотографии.
Список литературы
- Майкова – Строганова В.С., Рохлин Д.Г. Кости и суставы в рентгеновском изображении : конечности. Л.:Медгиз, 1957.-483С.
- Тер-Еглизаров Г.М. Ошибки и осложнения при лечении переломов длинных трубчатых костей у детей. М.: Медицина, 1978.- 183С.
- Рохлин Д.Г. Рентгеноостеология и рентгеноартрология. Л. — Биомедгиз, 1936.- 336С.
- Косинская Н.С. Рентгенологическое исследование в протезировании после ампутации конечностей: Руководство для врачей рентгенологов и врачей протезно-ортопедических учреждений. Л.- Медгиз, 1958.- 216С.
Источник
