Эндопротез при переломах
Переломы и трещины бедренной кости – это тяжелое осложнение, возникающее в ходе операции по замене тазобедренного сустава. Виной этому служат анатомические особенности строения бедра, плохое состояние костной ткани, ошибки врача при подготовке и проведении хирургического вмешательства. Отметим, что кости в области коленного сустава при эндопротезировании ломаются крайне редко в силу анатомических особенностей и техники операции.
Перелом бедренной кости во время операции
Нарушение целостности костей в ходе операции чаще всего возникают при установке бедренного компонента методом press-fit. Имплантация бесцементных ножек осложняется трещинами и переломами в 3-5,4% случаев. Выполнение цементного эндопротезирования приводит к развитию этих осложнений всего у 1,2% пациентов. При ревизионных (повторных) операциях трещины появляются в 18-30% случаев.
Бедренная и большеберцовая кости могут ломаться и в более отдаленные сроки после операции. Провоцирующим фактором служат травмы и случайные падения. Переломы в области тазобедренного сустава возникают в 0,1% случаев, коленного – в 0,3-2,5%.
Причины нарушения целостности костей
Переломы в позднем послеоперационном периоде (от 1 года) возникают из-за остеопороза или перипротезного остеолиза. Остеопения у таких пациентов приводит к снижению плотности костной ткани и чрезмерной хрупкости бедра. В итоге бедренная кость ломается под действием самого незначительного травмирующего фактора.
Частые причины интраоперационных трещин:
- Неудовлетворительное состояние костной ткани. У многих пациентов с деформирующим остеоартрозом врачи выявляют сопутствующий остеопороз. Низкая плотность костной ткани способствует появлению трещин и переломов.
- Выбор эндопротеза неподходящего размера. Большая ножка импланта требует от хирурга массивного рассверливания костно-мозгового канала. Это ведет к утончению кортикального слоя бедренной кости, из-за чего она с легкостью ломается.
- Ревизионное или онкологическое эндопротезирование. Проведение этих операций сопряжено с массивным повреждением костей. Например, при ревизионной замене суставов хирург извлекает предыдущий имплант из костно-мозгового канала, а при наличии опухолей – удаляет массивные фрагменты костной ткани.
Перелом импланта повлекший деструкцию бедренной кости.
Типы перипротезных переломов
В ортопедии используют Ванкуверскую классификацию Duncan и Masri 1995 года.
Таблица 1. Ванкуверская классификация.
| А – переломы в вертельной области | |
| AL | Нарушение целостности малого вертела |
| AG | Повреждение большого вертела |
| B – переломы в месте проекции или чуть дистальнее ножки эндопротеза | |
| B1 | Сохранение удовлетворительной стабильности протеза |
| B2 | Нестабильность протезной ножки при хорошем качестве костной ткани |
| B3 | Оскольчатый перелом на фоне остеолиза |
| С – переломы, локализованные намного дистальнее ножки протеза | |
При ревизионных операциях нарушение целостности костей более тяжелое. Это объясняется повреждением проксимального отдела бедра при удалении ножки эндопротеза или остеолизом костной ткани. Естественно, такие переломы тяжело поддаются лечению и чаще приводят к развитию осложнений.
Основные подходы к лечению интраоперационных трещин и переломов
Выбор тактики лечения зависит от локализации перелома и стабильности имплантированного эндопротеза. Определенную роль играет возраст пациента, наличие у него сопутствующей патологии, состояние костной ткани и возможность восстановления анатомической целостности бедренной кости.
Консервативное лечение
Допускается при трещинах типа A и B1 без смещения отломков. Поскольку непрерывность кости не нарушена и ножка эндопротеза стабильна, у врачей нет нужды устанавливать дополнительные фиксирующие приспособления.
Суть консервативного лечения заключается в:
- Задержке вертикализации. При отсутствии осложнений пациентам разрешают вставать на следующий день после хирургического вмешательства. Если операция осложнилась расколом бедра – постельный режим длится 10-14 дней.
- Ограничении физической нагрузки. В разных случаях врачи рекомендуют минимализировать нагрузку на прооперированную конечность на срок от 1 до 3 месяцев и использовать костыли. Это замедляет реабилитацию, но позволяет избежать осложнений.
Любопытно! При установке эндопротеза методом press-fit нередко случаются раскалывания бедра ниже его ножки. Обычно их выявляют на послеоперационных контрольных рентгенограммах. При несвоевременной диагностике и лечении такие расколы приводят к развитию гранулем и разрушению проксимального отдела бедра. В этом случае больному требуется плановое ревизионное эндопротезирование.
Остеосинтез серкляжными швами
Проводится при интраоперационных перипротезных переломах типа А. Отколовшийся малый или большой вертел фиксируют 1-2 серкляжными швами из титановой проволоки. Такое лечение дает хорошие отдаленные результаты и обеспечивает удовлетворительное функционирование протеза в будущем.
Остеосинтез серкляжными швами
Эндопротезирование колен в Чехии: гарантии, цены, реабилитация, отзывы и статистика.
Узнать подробнее
Малоинвазивное эндопротезирование в Чехии: врачи, реабилитация, сроки и цены.
Узнать подробнее
Остеосинтез пластинами
Необходим при переломах типа B2 и C. Для восстановления целостности бедра используют широкие накостные пластины LC-DCP и DF-LCP. Фиксируют их путем монокортикального введения винтов или наложения серкляжных швов. В ходе операции врачи стараются восстановить форму костно-мозгового канала и обеспечить возможность проведения в будущем ревизионной операции (если она понадобится).
Ранее врачи пытались лечить переломы типа B2 путем фиксации кости серкляжными швами. Подобная тактика вызывала серьезные осложнения почти у половины пациентов. Наиболее частыми их них были глубокие перипротезные инфекции и нестабильность ножки эндопротеза.
Остеосинтез длинными ревизионными ножками
Проводится при переломах типа В2 (которым предшествовала цементная фиксация протеза) и В3. В наше время хирурги используют ревизионные импланты с ножкой Вагнера, позволяющие зафиксировать костные отломки без применения дополнительных конструкций. Их установка требуется в тех случаях, когда нарушена первичная стабильность ножки эндопротеза.
Отметим, что в ряде случаев врачам не удается восстановить целостность бедренной кости с помощью одной лишь ревизионной ножки. В таких ситуациях они проводят еще и костную пластику. Дистальное блокирование ножки протеза позволяет добиться ее стабильности и препятствует ее дальнейшему проседанию.
При переломах типа В3 некоторые зарубежные авторы советуют применять эндопротезы с искусственным проксимальным отделом бедра. Данный метод лечения приемлем у пожилых пациентов, которым нужно побыстрее встать с постели и начать двигаться.
Профилактика и лечение поздних переломов
Специфической профилактики патологии на сегодня не существует. Однако снизить риск их развития можно с помощью препаратов, которые угнетают остеолизис (алендроновая, клодроновая, памидроновая кислота). Эти лекарства замедляют разрушение костной ткани, тем самым препятствуя асептическому расшатыванию импланта и нарушению целостности кости.
Переломы бедренной и большеберцовой костей без смещения обычно лечат консервативно. При смещении отломков больных показано оперативное вмешательство. Если компоненты эндопротеза стабильны и ориентированы правильно – врачи выполняют открытую репозицию и остеосинтез с применением пластин, винтов и т.д. В противном случае хирурги вынуждены делать одно- или двухмоментное ревизионное эндопротезирование.
Источник
Клиническая оценка результатов лечения по шкале Харриса для тазобедренного сустава
В травматологическом отделении ФГУ «32 ЦВМКГ» за период с 2005 по 2009 г. выполнено 367 эндопротезирований тазобедренного сустава 343 пациентам. Из них периоперационные переломы проксимального отдела бедренной кости (ПОБК) возникли у 22 человек (средний возраст 54,2±10,1 лет).
За этот же период проходили лечение 27 пациентов (средний возраст 59,3 7,2 лет) с послеоперационными ПОБК, что позволяет подвести некоторые итоги лечения этой категории больных.
Среди переломов, возникающих в ходе эндопротезирования тазобедренного суставаособое место занимают переломы ПОБК, которые могут случиться как при вывихе в суставе, так и при разработке бедренного канала и вправлении, а переломы вертлужной впадины имеют меньшую клиническую значимость.
Факторами риска являются остеопороз, ревизионное эндопротезирование, иные предшествовавшие операции на бедренной кости, деформации и узкий костномозговой канал. Если при вывихе ассистентам нужно прикладывать значительные усилия, то необходимо выполнить дополнительный релиз мягких тканей, но тем не менее перелом бедренной кости все равно может случиться.
Чаще интраоперационные ПОБК встречаются при бесцементном эндопротезирований (5,4% в случае первичного и 21% — при ревизионном протезировании, по данным D.J. Berry, по данным авторов — 5,8% в случае первичного и 34,2% — при ревизионном).
Для описания перипротезных переломов ПОБК общепризнанна Ванкуверская классификация. К типу А относят переломы проксимального метафиза, тип В включает переломы проксимального диафиза, тип С — переломы ниже дистального конца ножки протеза, линия которых может даже распространяться на дистальный метафиз. Каждый тип разделяется на простые перфорации (подтип 1), без смещения (подтип 2) и со смещением (подтип 3).
Варианты лечебной тактики включают в себя костную пластику (использовалась в 24,6% случаев), использование серкляжа (67,5%), замену на более длинную бедренную ножку (12,2%) и открытую репозицию с накостным остеосинтезом (34,1%), выбор которых определяется характером перелома.
Если перелом ПОБК случился при бесцементном эндопротезировании, то необходима обязательная ревизия всей линии перелома до самого дистального ее конца. Это обусловлено тем, что при удаленной ножке протеза линия перелома может «спадаться», что может служить причиной недооценки тяжести перелома.
Затем удаляют имплантат, выполняют остеосинтез необходимым количеством серкляжных колец и пробную раз¬работку канала рашпилем меньшего размера, проверяя при этом отсутствие избыточного натяжения серкляжа, которое может усугубить характер перелома и вызвать остеолиз его фрагментов. После установки окончательной ножки эндопротеза проверяют натяжение проволоки, при необходимости ее повторно затягивают.
Т. Otani и соавторы считают, что выполненный таким образом остеосинтез позволяет получить близкую к нативной ротационную стабильность, а простой остеосинтез серкляжем вокруг установленного имплантата нежелателен.
В настоящее время не существует способа объективной оценки стабильности перелома, в связи с чем авторы предпочитают выполнять остеосинтез серкляжем при любых переломах, распространяющихся на диафиз. Ряд авторов считает целесообразным даже профилактическое применение серкляжа при истонченном кортикальном слое кости вследствие предшествовавших операций.
Послеоперационные парапротезные переломы ПОБК могут возникнуть как непосредственно после операции, так и спустя многие годы. В среднем они встречаются у 1 % пациентов после первичного эндопротезирования и у 4% — после ревизионного.
19 (70,4%) из 27 пациентов первично оперировались вне 32 ЦВМКГ, а среди оперировавшихся в 32 ЦВМК этот показатель равнялся 2,1%. Е.С. McElfresh и Coventry выделили три группы таких переломов:
- стрессовые, возникающие вследствие неоправданно высокой активности пациента в послеоперационном периоде;
- обусловленные кортикальными дефектами;
- возникшие в результате адекватной травмы.
Е. Larsen с соавторами считают, что еще одним фактором риска парапротезных переломов является гетеротопическая оссификация. Ограничение движений в тазобедренном суставе в конечном итоге приводит к перераспределению нагрузки на диафиз (как при артродезе), что и обуславливает высокую вероятность перелома.
Также перелом может возникнуть вследствие нестабильности ножки протеза и последующего остеолиза, ослабляющего кортикальный слой. Подавляющее большинство (85,2%) послеоперационных переломов наблюдается вокруг дистального конца ножки или проксимальнее ее.
Лечение пациентов с парапротезными переломами — трудная задача. J.E. Johannson с соавторами сообщили о неудовлетворительных результатах у 2/3 своих пациентов и отметили, что такие переломы легче предотвратить, чем лечить.
Правильная ориентация рашпилей, избегание перфораций, адекватный подбор модели эндопротеза, выполнение костной пластики по показаниям и ограничение нагрузки в послеоперационном периоде минимизируют риск перелома. В нашем наблюдении отличные и хорошие результаты были достигнуты у 22 (74,1%), что обусловлено появлением в последнее время адекватных металлоконструкций.
Лечение послеоперационных парапротезных переломов, в первую очередь, определяется их локализацией и стабильностью, и только потом — стабильностью ножки, качеством кости, состоянием пациента и в наименьшей степени — методикой протезирования (цементной или бесцементной).
Налаживают вытяжение, выполняют открытую репозицию, остеосинтез (серкляжем или пластинами с винтами и серкляжем), оставляя ножку протеза in situ, и затем, при необходимости, выполняют ревизию ножки.
Многие хирурги предпочитают консервативное лечение путем скелетного вытяжения, которое позволяет достигнуть сращения в 66-100%. Однако при этом консолидация со смещением достигает 20%, и если этим пациентам в последующем потребуется ревизионное эндопротезирование по поводу нестабильности, то оно будет весьма и весьма сложным.
Таким образом, скелетное вытяжение можно считать приемлемым, только если оно позволит поддерживать удовлетворительную репозицию. При этом J.E. Johannson и соавторы отметили неудовлетворительные результаты при таком методе лечения ввиду высокой частоты развития в последующем асептической нестабильности, в нашей выборке подобное осложнение встретилось у 4 (14,8%) пациентов, что также значительно выше, чем у пациентов без парапротезных переломов ПОБК.
Кроме того, длительный постельный режим крайне нежелателен для пожилых пациентов. В настоящее время общепринято хирургическое лечение нестабильных парапротезных переломов.
С.Р. Duncan и В.А. Masri предложили оригинальную классификацию послеоперационных парапротезных переломов, в основе которой лежит достаточно простой, но эффективный принцип, позволяющий хирургу определить тактику лечения. Оценивается локализация перелома, фиксация ножки и качество кости.
Большая часть переломов типа А стабильны и могут лечиться консервативно с пролонгированным ограничением нагрузки. Наиболее распространены переломы типа В, лечение которых весьма проблематично.
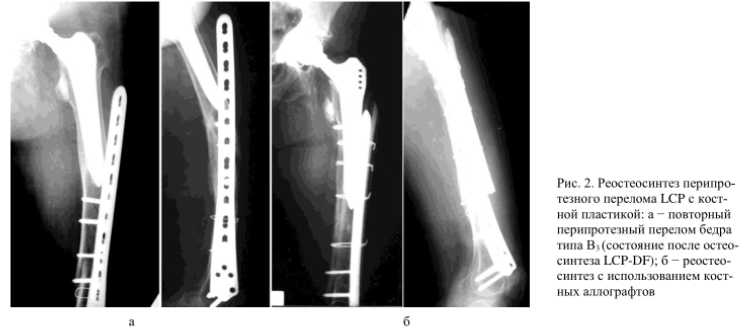
Переломы В3 характеризуются нестабильной ножкой и дефицитом проксимального отдела бедренной кости ввиду остеолиза, остеопороза или травматического дефекта.
Первичная открытая репозиция и внутренняя фиксация при оставленной in situ ножке приемлемы для большинства переломов В. При этом остеосинтез должен быть высокостабильным. Предпочтительно использовать специальные пластины, а не серкляж или винты, которые дают высокий процент неудач.
Большинство пластин для остеосинтеза парапротезных переломов имеют отверстия, которые позволяют вводить в них винты дистальнее ножки и специальные приспособления для фиксации серкляжных тросов в проекции ножки.
Помимо этого, фиксация пластины в проекции ножки эндопротеза может быть выполнена винтами, введенными тангенциально сквозь кортикальный слой кости мимо ножки при помощи специальных накладок на пластину, в том числе и блокируемых (из линейки LCP), или монокортикальными винтами. При этом следует быть внимательными к остеопорозу, так как после такой накостной фиксации может случиться еще один перелом, но только по нижнему краю теперь уже пластины.
Ряд авторов рекомендуют остеосинтез перелома накостными кортикальными аллотрансплантатами.
Теоретически такой способ позволяет даже отказаться от пластины и винтов, однако на практике хирурги все же комбинируют его с пластинами для остеосинтеза парапротезных переломов. При этом трансплантат помещают по передней поверхности кости, а пластину — по латеральной.
При переломах типа В2, когда ножка нестабильна, показана ее ревизия и замена на более длинную цементную ножку. Благодаря этому не только восстанавливается стабильность бедренного компонента, но и выполняется интрамедуллярная фиксация перелома.
При этом использованию цемента должна предшествовать анатомическая репозиция костных отломков, а при введении цемента и ножки отломки нужно фиксировать костодержателями и/или серкляжами, чтобы предотвратить экструзию цемента. Если перелом поперечный, сохранность репозиции на этапе введения новой ножки может быть достигнута временной пластиной и костодержателями.
В последнее время все шире используется замена ножки на более длинную бесцементную. Так, для лечения 93 пациентов с перипротезными переломами бедренной кости R.K. Beals и S.S. Tower использовали именно эту методику, которая позволила получить более хорошие результаты по сравнению с использованием цементной ревизионной ножки.
Для повышения ротационной стабильности также могут использоваться аллотрансплантаты или серкляж. При этом большинство авторов рекомендуют выпол¬нять костную пластику в области перелома.
При переломах типа В3 имеется дефицит проксимального отдела бедренной кости, который не позволяет лечить пациентов путем внутреннего остеосинтеза или замены ножки на более длинную.
У молодых пациентов выполняют реконструкцию бедренной кости аллотрансплантатами. У пожилых и у пациентов с невысокими функциональными требованиями может быть выполнено технически более простое сегментарное замещение, аналогичное реконструктивным операциям по поводу онкологических дефектов.
Переломы типа С не сопровождаются нестабильностью ножки эндопротеза, что значительно облегчает лечение. Выполняют традиционный остеосинтез, оставляя ножку интактной, учитывая области концентрации нагрузки между эндопротезом и ножкой эндопротеза.
Замена переломонной кости
Остеопороз и осложнения этого заболевания являются одной из ведущих причин переломов проксимального отдела бедренной кости у больных старшей возрастной группы. Общие расходы на лечение переломов, вызванных остеопорозом, в США в 1995 г. составили 13,7 млрд долларов. При неадекватном лечении переломов проксимального отдела бедренной кости пожилой человек прикован к постели, обостряются хронические заболевания, развиваются гипостатические осложнения.
Консервативное лечение переломов проксимального отдела бедренной кости у пожилых людей в 26-80% случаев приводит к летальному исходу в ближайшее время после травмы. Различные виды остеосинтеза у престарелых людей не дают желаемый результат в 15-70% случаев. Нарушения процессов консолидации переломов развивается в 22 — 74%.
Число неудовлетворительных результатов лечения прогрессирует с возрастом. Большинство авторов отмечает значительное снижение летальности при раннем оперативном лечении и предлагает в качестве операции выбора для больных пожилого и старческого возраста с переломами проксимального отдела бедренной кости эндопротезирование.
По данным Самарского бюро МСЭК, суммарная реабилитация больных с переломами проксимального отдела бедренной кости при консервативном лечении составляет только 12,3%, а после эндопротезирования — 34,1% [4]. Это свидетельствует об огромной социальной значимости проблемы.
Цель исследования сотрудников Саратовской ОКБ — изучить результаты лечения больных старшей возрастной группы с переломами проксимального отдела бедренной кости при тотальном эндопротезирований тазобедренного сустава.
Под наблюдением находилось 236 больных, которым выполнено первичное эндопротезирование тазобедренного сустава по поводу переломов проксимального отдела бедренной кости. Мужчин -111, женщин — 125. Среди лечившихся 171 пострадавший старше 60 лет, самому пожилому больному было 94 года. Пациентов от 60 до 70 лет — 84 (49,1% от всех оперированных преклонного возраста); от 71 до 80 лет — 61 (35,7%), старше 80 лет- 26 (15,2%) пациентов.
Главной особенностью при лечениибольных пожилого возраста было наличие у них сопутствующей патологии, отягощенного анамнеза. Так, патология сердечнососудистой системы диагностирована у 139 пациентов (81,3%), из них сочетание обширных инфарктов миокарда с формированием ишемической кардиомиопатии и НК II имело место 26 больных (15,2%).
Нарушения мозгового кровообращения с грубым неврологическим дефицитом отмечены у 17 больных (9,9%), различные формы сердечной аритмии диагностированы в 23 случаях (13,4%). Гипертоническая болезнь различной степени тяжести имела место у 126 пациентов (73,7%). Морбидное ожирение отмечалось у 72 лечившихся (42,1%).
Всем больным применяли передненаружный доступ по Хартману, позволяющий при минимальных травматизации тканей и кровопотере достаточно быстро и удобно ревизовать сустав, удалить поврежденные фрагменты и имплантировать эндопротез. Средняя продолжительность операции составила 37,7 8,44 мин. (р
Источник
