Изолированный перелом диафиза лучевой кости
Перелом диафиза лучевой кости. Диагностика и лечение
Перелом диафиза может произойти практически в любом отделе лучевой или локтевой кости, за исключением мест, окруженных суставной капсулой или связками. Эти переломы можно разделить на три отдельных класса: переломы классов А и Б — это переломы одной из костей, переломы класса В представляют собой комбинированные переломы.
Переломы лучевой кости в зависимости от прикрепления мышц и смещения фрагментов могут быть разделены на три группы. Первая группа включает переломы проксимальной трети диафиза лучевой кости дистальнее места прикрепления супинатора и двуглавой мышцы плеча. Обе эти мышцы обеспечивают супинацию или приводят к смещению проксимального отдела лучевой кости. Ко второй группе относятся переломы средней трети диафиза, где прикрепляющийся пронатор обеспечивает пронацию.
В третью группу входят переломы дистального отдела диафиза лучевой кости. В этом месте прикреплен квадратный пронатор, оказывающий пронирующее действие на костные фрагменты.
Переломы диафиза лучевой кости чаще происходят на границе средней и дистальной трети. Именно в этом месте кость окружена наиболее тонким мышечным слоем и, следовательно, более подвержена прямой травме.
Наиболее часто встречающийся механизм — это прямой удар по диафизу лучевой кости.
Над местом повреждения определяется усиливающаяся при прямой пальпации или продольной компрессии болезненность. В области дистального лучелоктевого сустава она может быть следствием подвывиха или вывиха.
Как правило, достаточно типичных переднезадней и боковой проекций. Переломы диафиза лучевой кости нередко сочетаются с серьезными, но часто скрытыми повреждениями локтевого и лучезапястного суставов.
Аксиома: переломы дистального отдела лучевой кости часто сочетаются с вывихами в дистальном лучелоктевом суставе.
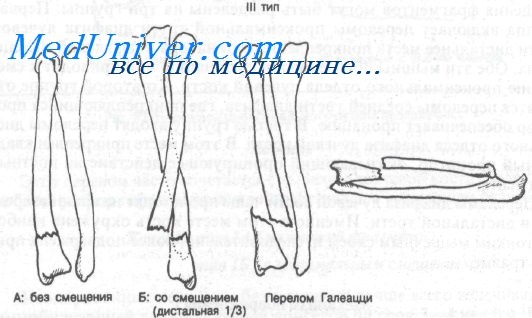
Перелом дистального отдела диафиза в сочетании с вывихом головки локтевой кости обычно называют переломом Галеации.

Лечение переломов диафиза лучевой кости
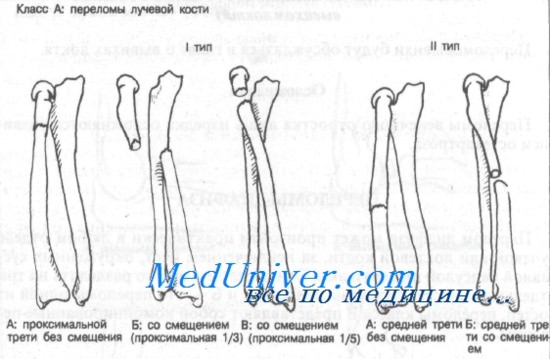
Класс А: тип IA (проксимальные без смещения). Эти переломы редко и требуют неотложного направления к ортопеду. Оказываемая неотложная помощь должна включать наложение большой гипсовой повязки или передней и задней лонгет (см. Приложение). Локтевой сустав фиксируют в положении сгибания под углом 90°, предплечье — в положении супинации. Необходима рентгенография для выявления смещения.
Класс А: тип IБ (смещение проксимальной трети). Показано неотложное направление к ортопеду, поскольку методом выбора является открытая репозиция и внутренняя фиксация. Неотложная помощь должна включать иммобилизацию длинной задней лонгетой с предплечьем в положении супинации и локтевым суставом в положении сгибания под углом 90°.
Класс А: тип IB (смещение проксимальной пятой части фрагмента лучевой кости). Показана консультация ортопеда, поскольку метод лечения этих переломов остается спорным. Из-за малого размера проксимального фрагмента внутренняя фиксация трудна. Большинство больных лечат путем закрытой репозиции с наложением длинной гипсовой повязки или переднезадней лонгеты. Локтевому суставу придают положение сгибания под углом 90°, а предплечье — в положении супинации.
Класс А: тип IIА (переломы средней трети без смещения). После иммобилизации длинной гипсовой повязкой или переднезадней лонгетой показано направление к специалисту. Локтевой сустав должен быть в положении сгибания под углом 90°, а предплечье — в положении умеренной супинации. Необходима последующая контрольная рентгенография.
Класс А: тип IIБ (переломы средней трети со смещением). Больного следует немедленно направить к специалисту, поскольку методом выбора является открытая репозиция и внутренняя фиксация.
Но сначала иммобилизуйте конечность в положении сгибания локтевого сустава 90° и с умеренной супинацией предплечья.
Класс А: тип IIIА (без смещения). Этот перелом может сочетаться с подвывихом в дистальном луче-локтевом суставе. После иммобилизации длинной гипсовой повязкой или переднезадней лонгетой (см. Приложение) показано направление к ортопеду. Локоть фиксируют под углом 90°, предплечье — в положении пронации.
Класс А: тип IIIБ (со смещением дистальной трети и перелом Галеацци). Переломы этого типа встречаются часто и требуют срочного направления к ортопеду, поскольку методом выбора является открытая репозиция с внутренней фиксацией. Линия перелома, как правило, поперечная или косая, без раздробления, с угловым смещением дистального фрагмента лучевой кости в дорсальном направлении.
Аксиома: перелом Галеацци обычно сочетается с подвывихом в дистальном луче-локтевом суставе (в остром или позднем периоде).
Осложнения переломов диафиза лучевой кости
Переломы диафиза лучевой кости часто сопровождаются осложнениями. Для профилактики последних следует учитывать ряд факторов.
1. Перелом без смещения может позже стать смещенным из-за мышечной тяги и расхождения фрагментов, несмотря на иммобилизацию. Необходима повторная рентгенография для контроля правильности стояния отломков.
2. В результате неадекватной репозиции или иммобилизации может наблюдаться неправильное сращение или несращение.
3. При лечении этих переломов необходимо своевременное выявление и лечение ротационных деформаций.
4. Переломам диафиза лучевой кости часто сопутствует подвывих или вывих в дистальном лучелоктевом суставе.
5. При переломах диафиза лучевой кости сосудисто-нервные повреждения редки.
— Также рекомендуем «Переломы диафиза локтевой кости. Диагностика и лечение»
Оглавление темы «Переломы костей предплечья, плеча»:
- Перелом диафиза лучевой кости. Диагностика и лечение
- Переломы диафиза локтевой кости. Диагностика и лечение
- Перелом локтевой кости III типа — переломы Монтеджи. Диагностика и лечение
- Сочетанные переломы лучевой и локтевой костей. Диагностика и лечение
- Разгибательные переломы костей предплечья Коллиса. Диагностика и лечение
- Переломы дистального отдела лучевой кости у детей: эпифизеолиз и перелом Смита. Диагностика и лечение
- Краевые переломы лучевой кости I типа — переломы Бартона. Диагностика и лечение
- Переломы дистального отдела плечевой кости. Классификация, диагностика и лечение
- Надмыщелковые разгибательные переломы плечевой кости. Диагностика и лечение
- Надмыщелковые сгибательные переломы плечевой кости. Диагностика и лечение
Источник
.jpg) Эти повреждения относятся к редко встречающимся переломам, но они возникают чаще, чем изолированные переломы диафиза локтевой кости. Переломы чаще происходят в средней и дистальной части предплечья в результате непрямого или прямого приложения травмирующей силы. При непрямой травме причиной перелома чаще всего бывает падение на разогнутую кисть при некотором сгибании предплечья в локтевом суставе.
Эти повреждения относятся к редко встречающимся переломам, но они возникают чаще, чем изолированные переломы диафиза локтевой кости. Переломы чаще происходят в средней и дистальной части предплечья в результате непрямого или прямого приложения травмирующей силы. При непрямой травме причиной перелома чаще всего бывает падение на разогнутую кисть при некотором сгибании предплечья в локтевом суставе.
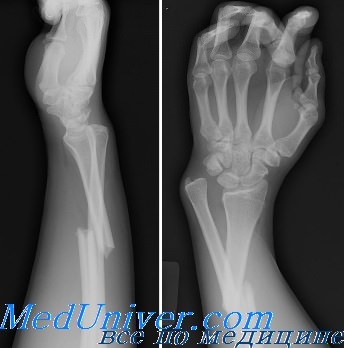
Диагностика перелома лучевой кости более сложна, чем перелома локтевой. Лучевая кость, особенно в верхней и средней третях, прикрыта мышечным массивом, поэтому деформация предплечья менее выражена. Однако, учитывая характер травмы, резкую локализованную болезненность, иногда ощущаемую при пальпации крепитацию отломков, можно заподозрить наличие перелома. Сгибание и разгибание предплечья почти не ограничены, но пронация и супинация невозможны; при попытке активно или пассивно произвести эти движения возникает резкая боль. Дистальная часть предплечья и кисть находятся в положении пронации. Рентгенограмма в двух проекциях позволяет уточнить локализацию и характер перелома (рис. 36).
Вследствие ретракции мышц и направления действующей силы при прямой травме отломки могут смещаться во всех направлениях, но не по длине, поскольку целая локтевая кость является как бы распоркой. В связи с сокращением определенных мышц, прикрепляющихся к проксимальному и дистальному отломкам, при смещении фрагментов выявляются определенные закономерности, которые следует учитывать при репозиции отломков.
Рис. 36. Изолированный перелом диафиза лучевой кости. 
При переломах в верхней трети лучевой кости проксимальный отломок в результате сокращения двуглавой мышцы плеча и малого супинатора смещается кпереди, принимает положение крайней супинации и немного отводится в сторону. Дистальный отломок при сокращении круглого и квадратного пронаторов находится в положении резкой пронации и смещен кпереди и в ульнарную сторону. Таким образом, отломки ротированы в разных направлениях, при этом угол смещения открыт кнаружи.
При переломах в нижней трети на проксимальный отломок действуют сократившаяся двуглавая мышца, малый супинатор и круглый пронатор. Поскольку при этом двуглавая мышца и малый супинатор преобладают над круглым пронатором, проксимальный отломок смещается кпереди и принимает положение супинации. Дистальный отломок под действием сократившегося квадратного пронатора смешается в локтевую сторону и пронируется, При переломе в нижней трети отломки также находятся в положении ротации в разных направлениях и смешаются под углом, открытым кнаружи. В обоих положениях смещение фрагментов крайне неблагоприятно влияет на последующую функцию предплечья. Неправильное положение фрагментов усугубляется тем, что они находятся под влиянием действия сократившихся мышц, удерживающих их в разных направлениях, и репозиция их консервативными методами не только крайне затруднена, но иногда невозможна. При изолированных переломах диафиза лучевой кости часто приходится прибегать к оперативному лечению.
С точки зрения прогноза и возможности сопоставления отломков изолированные диафизарные переломы лучевой кости можно разделить на две группы. К первой относятся повреждения с относительно благоприятным смещением фрагментов, когда они соприкасаются, образуя угол, открытый в локтевую сторону и кнутри. Вторую группу составляют переломы с неблагоприятными, описанными выше смещениями.
При переломах первой группы с помощью консервативных методов почти всегда можно сопоставить отломки в выгодном для функции положении, в то время как при переломах второй группы это удается не всегда.
Репозицию следует проводить под наркозом, так как только при полностью расслабленной мускулатуре можно воздействовать на фрагменты.
Сопоставлять отломки лучше ручным способом (рис. 37) с помощью двух помощников. Больного укладывают на стол. После того как мускулатура расслабится, первый помощник отводит и фиксирует руку. Врач разгибает предплечье; захватывает кисть больного и супинирует дистальную часть предплечья, стараясь произвести полную супинацию. Затем он сгибает предплечье до прямого угла и в таком положении передает кисть второму помощнику, а сам надавливает на лучевую кость в направлении снаружи внутрь и сзади наперед. Второй помощник в это время производит отведение и тыльное сгибание кисти. Давление на лучевую кость должно быть плавным’и осторожным, чтобы отломки не сместились под углом, открытым кнаружи. После рентгенологического исследования, если отломки хорошо сопоставлены, накладывают циркулярную гипсовую повязку от верхней трети плеча до пястно-фаланговых суставов. Предплечье должно находиться в положении полной супинации и согнуто в локтевом суставе под прямым углом.

Рис. 37. Ручная репозиция при переломе костей предплечья.
При репозиции отломков с менее благоприятным смещением после наступления расслабления мышц один из помощников удерживает руку за плечо. Хирург захватывает кисть больного и разгибает предплечье. Кисть он сгибает, придает ей положение ульнарной девиации и в таком положении передает второму помощнику. При ульнарном отклонении кисти напрягаются связки лучезапястного сустава и дистапьный отломок смещается кнаружи. Хирург нащупывает проксимальный отломок и старается сместить его также кнаружи и кзади. После рентгенологического контроля (обязательно в двух проекциях), если отломки находятся в правильном положении, накладывают циркулярную гипсовую повязку от верхней трети плеча до пястно-фаланговых суставов. Предплечье должно находиться под прямым углом, а кисть — в положении сгибания и локтевого отведения.
Как уже отмечалось, небольшим угловым смещением отломков, когда угол между отломками открыт в локтевую сторону, можно пренебречь, так как при этом пронация и супинация предплечья не нарушены. Вместе с тем даже небольшое смещение отломков под углом, открытым в лучевую сторону, оставлять нельзя, потому что при этом будут затруднены весьма важные для функции предплечья супинационные и пронационные движения. Вправление фрагментов с помощью аппаратов не позволяет воздействовать на отломки, находящиеся в неправильном положении. Если произвести репозицию не удается, то больного следует направить в стационар для оперативного лечения.
После наложения гипсовой повязки больной должен являться к врачу ежедневно в течение 5—7 дней для проверки положения отломков и состояния руки, так как после спадения отека весьма часто наступает вторичное смещение фрагментов под гипсовой повязкой. При вторичном смещении отломков больного необходимо направить на оперативное лечение.
Если отломки под гипсовой повязкой находятся в приданном им положении, то с первых дней рекомендуется производить активные движения пальцами и в плечевом суставе. Циркулярную гипсовую повязку накладывают не менее чем на 4—5 нед. После этого ее следует снять, сделать контрольную рентгенограмму и, если сращение недостаточно хорошее, наложить заднюю гипсовую лонгету от верхней трети плеча до пястно-фаланговых суставов. Если сращение протекает нормально, то через 6 нед можно 2—3 раза в день на 10—15 мин вынимать руку из лонгеты и производить ею движения вначале только сгибательные и разгибательные, а затем легкие пронационные и супинационные. При нормальном мозолеобразовании функция предплечья восстанавливается спустя 8—9 нед, а трудоспособность в зависимости от выполняемой работы — через 9—10 нед.
Наблюдение за больным и последующее лечение в амбулаторных условиях в послеоперационном периоде зависят от характера вмешательства и способа фиксации фрагментов. Если произведена только открытая репозиция без дополнительной фиксации фрагментов, то послеоперационное ведение больного ничем не отличается от консервативного лечения. Если же отломки фиксированы металлическим или каким-либо другим фиксатором, который прочно удерживает фрагменты в правильном положении, то продолжительность фиксации гипсовой повязкой может быть уменьшена. Однако снимать повязку следует только после того, как хирург при рентгенологическом исследовании убедится в хорошей консолидации отломков.
Дубров Я.Г. Амбулаторная травматология, 1986г.
Еще статьи на эту тему:
— Перелом локтевой кости в верхней трети с вывихом головки лучевой кости (перелом Монтеджи)
Источник
Переломы костей предплечья.
Эти переломы являются довольно распространенным повреждением верхней конечности и составляют 20-25% от всех переломов.
Различают следующие виды переломов предплечья:
1. Переломы диафиза костей предплечья со смещением и без смещения отломков, которые в свою очередь подразделяются на:
· Переломы обеих костей в верхней, средней и нижней трети диафиза;
· Изолированные переломы лучевой кости;
· Изолированные переломы локтевой кости;
2. Переломо-вывихи костей предплечья:
· Повреждения Монтеджи (изолированный перелом верхней трети локтевой кости и вывих головки луча):
· Повреждения Галеацци (перелом лучевой кости в нижней трети и вывих головки локтевой кости).
3. Переломы дистальной части лучевой кости:
· Переломы луча в типичном месте типа Колеса;
· Переломы луча в типичном месте типа Смита
Перелом Коллеса (разгибательный). Смещение отломка происходит к тылу и в лучевую сторону. Это наиболее частый вариант.
Перелом Смита (сгибательный). Происходит при согнутой кисти. Отломок смещается в ладонную сторону.
Переломы лучевой кости в типичном месте встречаются значительно чаще, чем все остальные локализации переломов костей предплечья. Зона перелома локализуется в месте перехода нижней трети диафиза луча с более прочным кортикальным слоем в эпиметафиз, в основном состоящий из губчатой кости и тонким кортикальным слоем. Возникают они во всех возрастных группах, но наиболее часто — у женщин пожилого возраста.
В зависимости от механизма травмы и вида смещения отломков различают 2 типа переломов луча в классическом месте :
Тип I (экстензионный, разгибательный, Колеса). Возникает при падении на разогнутую в лучезапястном суставе кисть. При этом дистальный отломок смещается в тыльную сторону. Линия перелома имеет косое направление. Нередко такой перелом сопровождается отрывом шиловидного отростка локтевой кости .
Тип П (флексионный, сгибательный, Смита). Встречается значительно реже, чем переломы I типа. Возникает при падении на согнутую в лучезапястном суставе кисть. Дистальный отломок при этом смещается в ладонную сторону. Направление линии перелома обратное перелому Колеса. Не всегда на рентгенограмме удается выявить направление плоскости излома или выяснить у больного механизм травмы. В этих случаях ведущим при установлении типа перелома луча является направление смещения периферического отломка.
Клиника. Больные жалуются на умеренные боли в месте поврежденья, ограничение двигательной активности кисти и пальцев из-за боли. При осмотре выявляется характерная штыкообраэная или «вилкообразная» деформация с отклонением кисти в лучевую сторону. Деформация выше лучезапястного сустава обусловлена смещением отломков. Пальпация перелома вызывает усиление боли. Крепитация отломков выявляется редко. Ограничение активных движений в лучезапястном суставе выражено из-за наличия болевого синдрома.
У детей в этом месте чаще возникают разгибательные неполные поднадкостничные переломы по типу «зеленой ветки». У подростков и детей старшего возраста — нередки эпифизеолизы дистального эпифиза лучевой кости. Механизм травмы и механогенез смещения отломков таков же, как и при переломах луча I или П типа. Диагноз устанавливается клинически с дополнительным рентгенологическим исследованием.
Вид перелома
Смещение периферического отломкаСмещение под углом, открытымНаправление линии перелома (кисть на негатоскопе обращена кверху)
Колеса
В тыльную сторонуВ тыльную сторонуС ладонной поверхности снизу, в тыльную сторону кверху
Смита
В ладонную сторонуВ ладонную сторонуС тыльной поверхности сверху в ладонную сторону книзу
Источник
Изолированный перелом диафиза локтевой кости – это перелом тела локтевой кости, лучевая кость при этом не травмируется.
Наиболее часто встречается поперечный перелом.
Сращивание происходит медленно из-за того, что большая часть локтевой кости не покрыта мышечной тканью. Смещение кости происходит крайне редко, так как лучевая кость препятствует этому.
Анатомия
Проксимальный конец кости имеет локтевой отросток, который образует локтевой сустав с головкой плечевой кости. Дистальный конец учавствует в образовании лучезапястного сустава.
Причины переломов

Изолированные переломы диафиза локтевой кости возникают вследствие прямого действия механической силы, хотя иногда (в случае падения на немного согнутое предплечье) возникают переломы с косвенным механизмом.
Чаще переломы возникают в нижней трети, месте наименьшей прочности локтевой кости, далее – в средней трети и совсем редко – в верхней трети.
При изолированных переломах диафиза кости никогда не происходит смещение отломков по длине, ротации. Это обусловлено целостностью лучевой кости. Обломки смещаются преимущественно по ширине и под углом. Умеренное смещение по ширине не является угрожающим для возбуждения функции, тогда как смещение под углом, особенно открытым наружу, является неблагоприятным.
Такие смещения нарушают соотношение физиологических изгибов обеих костей, следствием чего является ограничение ротационных движений предплечья.Смещение под углом, открытым внутрь и в ладонную сторону, считают благоприятными, так как они почти не нарушают ротационной функции предплечья, а если и возникает незначительное нарушение, то оно компенсируется за счет движений в плечевом суставе.
Симптомы
Боль, ограниченность движений предплечья при сохранении ротационных движений. Припухлость, кровоизлияние, деформация предплечья на уровне перелома с углом, открытым вперед или назад, внутрь или наружу.
При пальпации обострения боли в месте деформации, иногда пальпируются концы отломков.
Патологическая подвижность отмечается лишь при внешнем отклонении предплечья, что обусловлено целостностью лучевой кости.
Диагностика
Рентгеновское исследование подтверждает клинический диагноз и дает характеристику перелома.
Лечение изолированных переломов диафиза локтевой кости
Без смещения
Переломы без смещения или с незначительным угловым смещением отломков лечат консервативно, накладывают гипсовую иммобилизацию на 4-5 недель.
Со смещением
При значительных угловых смещениях, в случае невозможности достичь закрытого сопоставления отломков показано открытое сопоставление отломков с остеосинтезом внутрикостными гвоздями, пластинами или внешними компрессионно-дистракционными аппаратами.
Реабилитация
Срок иммобилизации зависит от характера перелома.
При изолированном переломе локтевой кости длится приблизительно четыре недели. Через несколько дней после наложения гипса врач назначает ЛФК. Упражнения необходимо выполнять от четырех до шести раз вдень.
Реабилитация состоит из нескольких этапов:
Первый
Первый период реабилитации носит облегченный характер, пациент выполняет дыхательные, общеразвивающие упражнения, а также упражнения для пальцев и плечевого сустава. Повороты кистью внутрь и наружу запрещены, так как могут спровоцировать смещение отломков.
Второй
С разрешения врача, гипсовую повязку снимают на время упражнений или совсем. Если костная мозоль еще не достаточно окрепла, то повязка снимается на время, а упражнения на сгибание и разгибание в локтевом суставе выполняют с фиксацией места перелома здоровой рукой.
Существует четыре исходных положений, в которых нужно выполнять упражнения:
- Локоть упирается о стол, рука согнута под углом в 30?.
- Предплечье и кисть лежат на столе.
- Предплечье расположено на столе, а кисть свисает.
- Ладонь пострадавшей руки опирается на ладонь здоровой.
Третий
Заключительный этап, наступает через 6—8 месяцев с момента перелома. Допускается полная нагрузка – пациент может выполнять висы, упоры, упражнения с гантелями и прочее. Спортивные тренировки назначаются индивидуально, но не ранее чем через четыре месяца после травмы.
Во всех периодах интенсивность упражнений должна быть такой, чтобы не вызывать болевых ощущений. Функция травмированной конечности восстанавливается через 1,5—3 месяца с момента перелома, трудоспособность возвращается через 6—8 месяцев.
Источник
