История болезни перелома носа

ГЛАВА VIII ПЕРЕЛОМЫ КОСТЕЙ НОСА.
Выстоящее положение носа и хрупкость его скелета являются предпосылками для его повреждения, в том числе и перелома костей.
1. Анатомия носа.
Наружный
нос представлен двумя тонкими носовыми костями, которые соединены друг с
другом по средней линии и образуют спинку наружного носа. Вверху
носовые кости соединены с носовым отростком лобной кости. Латерально
носовые кости, соединяясь с лобными отростками верхней челюсти, образуют
его боковые скаты. Хрящевая часть наружного носа образована парными
латеральными (треугольными) большими и малыми крыльными хрящами.
Перегородка носа образована перпендикулярной пластинкой решетчатой
кости, сошником и носовым гребешком верхней челюсти, а также
четырехугольным хрящем и дубликатурой кожи (подвижная часть
перегородки). Верхняя стенка полости носа, кроме костей носа, образована
очень тонкой решетчатой пластинкой решетчатой кости, которая при
переломе костей носа может повреждаться. Это опасно возможностью
развития ликвореи и вовлечением в воспалительной процесс оболочек мозга,
профузным носовым кровотечением из решетчатой артерии.
2. Клиническая картина переломов костей носа.
Переломы
костей носа подразделяются на самостоятельные или сочетаются с
переломами верхней челюсти и другими костями лицевого скелета. По этой
причине могут являться следствием производственной, бытовой,
транспортной и спортивной травм.
Наибольшее
распространение у клиницистов получила классификация переломов костей
носа, предложенная Ю.Н. Волковым (1958), согласно которой их
подразделяют на:
— переломы костей носа без смещения костных отломков и без деформации наружного носа (открытые и закрытые),
— переломы костей носа со смещением костных отломков и с деформацией наружного носа (открытые и закрытые),
— повреждения носовой перегородки.
Чаще
повреждаются носовые кости, реже — лобные отростки верхней челюсти.
Возможно повреждение носовых раковин и сошника, стенок орбиты, основания
черепа в передней черепной ямке.
При ударе, наносимом
на спинку носа спереди назад, возможен продольный перелом носовых
костей. Нос приобретает седловидную форму вследствие западения его
спинки в костном (возможно, и в хрящевом) отделе. Возникает выраженная
деформация носовой перегородки, возможен перелом ее с образованием
гематомы (рис. 32).
При ударе сбоку на стороне удара
возможно разъединение между носовой костью и лобным отростком верхней
челюсти, а также перелом лобного отростка на противоположной стороне.
При этом носовые кости теряют связь с носовым отростком лобной кости,
может быть перелом носовой перегородки. Возможно западение бокового
ската носа со стороны удара и смещение (выпячивание) противоположного
ската. При переломе костей носа отломки могут смещаться кнаружи, внутрь и
кзади.
Больные жалуются на боль в области носа,
нарушение носового дыхания и обоняния, носовое кровотечение,
эстетический недостаток, иногда — головокружение и тошноту. Переломы
костей носа могут сопровождаться сотрясением головного мозга. Поэтому
выявлению соответствующих признаков следует уделить особое внимание.
Одним из ведущих признаков является носовое кровотечение.
Рис.
32. Схема вариантов перелома костей носа: 1-норма; 2-односторонний
перелом бокового отдела носа со смещением отломка внутрь; 3-двусторонний
перелом бокового отдела носа со смещением отломков; 4-множественный
перелом перегородки носа с деформацией спинки; 5-искривление перегородки
носа; 6-перелом перегородки носа.
При осмотре
определяется выраженный отек тканей носа, распространяющийся на нижние
веки, иногда кровоизлияние не только в подкожную клетчатку наружного
носа, но и в область конъюнктивы, ткани нижнего и верхнего века. При
открытых переломах нарушена целость кожных покровов носа. При разрыве
слизистой оболочки носа и усиленном сморкании больного может возникнуть
подкожная эмфизема век, лица и даже шеи. Пальпация дает возможность
установить подвижность костных фрагментов, наличие неровностей, острых
краев сместившихся костей носа, крепитацию.
При разрыве
слизистой оболочки носа пальпаторно иногда определяется подкожная
эмфизема в виде крепитации. Выраженный отек мягких тканей затрудняет
пальпаторное исследование костей носа. Следует пропальпировать переднюю
стенку верхнечелюстных пазух, края грушевидного отверстия, нижний край
орбит.
Передняя риноскопия позволяет определить место
кровотечения, причину затрудненного носового дыхания, состояние
слизистой оболочки носа, деформацию перегородки и повреждение раковин
носа.
Наличие перелома, его характер и локализацию,
смещение костных фрагментов подтверждается с помощью рентгенографии
костей носа, сделанной в двух проекциях: прямой и боковой (рис. 33).
3. Лечение переломов костей носа.
Оказание
помощи заключается в остановке кровотечения, с этой целью проводится
передняя или задняя тампонада, и репозиции отломков. Если перелом
сопровождается повреждением (разрывом) мягких тканей, то проводят
первичную хирургическую обработку раны.
Рис. 33. Рентгенограмма костей носа. Определяется перелом костей носа со смещением.
Оптимальными
сроками репозициии фрагментов костей носа считают первые 5 часов после
травмы или 5 суток спустя после нее — когда исчезнет отек мягких тканей,
затрудняющий определение правильности их стояния после репозиции.
Вправление отломков следует проводить в лежачем положении больного.
Залогом
успешного вправления отломков костей носа является эффективное
обезболивание, которое достигается смазыванием слизистой оболочки носа
1-2% раствором дикаина, 10% раствором лидокаина и инфильтрацией мягких
тканей в зоне перелома (со стороны кожи и интраназально) 2% раствором
лидокаина, тримекаина или раствором ультракаина.
Репозицию отломков проводят с помощью давления большого пальца на
выступающий участок кости в направлении, противоположном смещению отломка.
При западении спинки
носа или смещении его боковых отделов внутрь репозицию проводят с
помощью специального металлического элеватора или зажима Кохера с
надетой на его бранши резиновой трубкой. Инструмент аккуратно вводят в
общий носовой ход и его концом приподнимают сместившиеся внутрь
фрагменты, при этом контролируют пальцами правильность их сопоставления.
Иногда этот момент сопровождается характерным хрустом.
Если
имеется боковое смещение и западение, то необходимо сначала
эндоназальным доступом приподнять сместившиеся внутрь отломки, а затем
переместить спинку носа к средней линии.
После
репозиции отломков следует осмотреть носовые ходы, оценить состояние
носовых раковин и сошника. В нижний носовой ход вводят хлорвиниловую
трубку, обернутую слоем йодоформной марли для обеспечения вентиляции
носоглотки. Общий носовой ход тампонируют на 7 — 8 дней турундами,
пропитанными йодоформной смесью.
Можно пропитывать их
расплавленным стерильным парафином. Снаружи в области боковых скатов
носа укладывают тугие марлевые валики и фиксируют их полосками липкого
пластыря.
По показаниям могут быть применены
специальные пеллоты для фиксации отломков в правильном положении.
Своевременно проведенное лечение приводит к хорошим функциональным и
косметическим результатам.
Кровотечение является
наиболее частым осложнением при переломе носовых костей. Нередко его
удается остановить передней тампонадой носа. Ее проводят в положении
больного сидя. Тампон длиной 40 — 50 см врач удерживает пинцетом отступя
на 4 — 5 см от его края. В последующем этот участок будет выходить из
ноздри больного. Тампон укладывают петлями, прижимая одну к другой, от
дна носа. Его удаляют через 48 часов.
Если передняя тампонада окажется неэффективной, следует выполнить заднюю тампонаду.
Сначала
изготавливают тампон в виде жесткой подушки размером, равным двум
ногтевым фалангам больших пальцев кисти больного. Прочными нитями
перетягивают его. Две нити должны быть фиксированы с одной стороны, а
одна — с другой стороны тампона. Длина нитей составляет не менее 20 см
каждая. По нижнему носовому ходу кровоточащей половины носа проводят
тонкий резиновый катетер до тех пор, пока он не покажется за мягким
небом. Пинцетом катетер через рот выводят наружу и к его концу
привязывают 2 нити от тампона. Затем через нос вытягивают катетер вместе
с нитями наружу. Потягивая за эти нити, тампон правой рукой заводят в
носовую часть глотки, указательным пальцем прижимают его к хоанам. Две
нити, выступающие из носа, завязывают на марлевом валике. Перед этим
можно дополнительно выполнить переднюю тампонаду. Третью нить выводят
изо рта и фиксируют полоской липкого пластыря к щеке.
Удерживатъ
тампон в носовой части глотки можно не более 48 часов во избежание
развития среднего отита. Для удаления тампона срезают нити перед входом в
нос и вытягивают его из носовой части глотки с помощью третьей нити,
которая была выведена изо рта наружу. Как правило, с помощью задней
тампонады удается остановить даже выраженное носовое кровотечение.
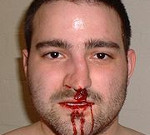
Перелом костей носа – нарушение целостности костно-хрящевой структуры носа в результате механической травмы. Проявляется интенсивной болью, нарушением формы носа, кровотечением и слизистыми выделениями из носовых ходов, затруднением носового дыхания, отечностью и синюшностью близлежащих мягких тканей. Диагностируется на основании анамнеза, данных осмотра и пальпации, передней риноскопии, рентгенографии костей носа в прямой и боковой проекции. Лечение – репозиция, тампонада, антибиотики, сосудосуживающие средства, физиотерапия. При тяжелых переломах показана ринопластика.
Общие сведения
Перелом костей носа – часто встречающееся повреждение в оториноларингологии, что обусловлено выстоянием органа и хрупкостью его костно-хрящевой основы. Занимает первое место по распространенности среди травм лицевого отдела черепа. Чаще диагностируется у мальчиков и мужчин молодого возраста. Соотношение пациентов мужского и женского пола составляет примерно 3:1. У детей пик травматизма приходится на возраст 7-12 лет. В 20% случаев перелом сопровождается нарушением целостности кожных покровов. Существенных сезонных колебаний не выявлено, количество бытовых повреждений у детей и криминальных травм у взрослых несколько увеличивается в летний период.
Перелом костей носа
Причины
Перелом костей носа возникает вследствие прямого, реже бокового удара. Возможно повреждение при падении лицом на твердую поверхность. Самыми распространенными причинами являются:
- Спортивная травма. Обычно переломы диагностируются у боксеров, спортсменов, занимающихся иными единоборствами и подвижными травмоопасными видами спорта с высокой вероятностью падений.
- Бытовая травма. К данной группе относятся криминальные переломы (полученные в драке), повреждения при падении в результате потери сознания, эпилептического припадка или выраженного алкогольного опьянения. У детей причиной травматизма нередко становится падение во время активных игр, особенно на площадках с твердым покрытием (асфальт и пр.).
- ДТП. Переломы костей носа развиваются при ударе о стекло или переднюю панель вследствие столкновения с препятствием либо другим транспортным средством, часто сочетаются с ЧМТ и переломами иных костей лицевого черепа, выявляются в составе сочетанной и комбинированной травмы.
- Повреждения на производстве. Обычно являются следствием нарушений правил техники безопасности. Чаще выявляются у строителей, работников сельского хозяйства (например, в результате удара копытом животного). Могут возникать при ударе отлетевшей деталью во время работы на станке.
- Военные травмы. Диагностируются у военных, принимающих участие в учениях или боевых действиях.
Патогенез
При ударе возможен перелом носовых костей и/или перегородки. Травматическое воздействие высокой интенсивности может сопровождаться нарушением целостности стенок пазух и лобных отростков верхнечелюстных костей, реже – сошника, носовых раковин, стенок орбиты, решетчатой кости. В последнем случае существует риск обильного кровотечения, обусловленного повреждением решетчатой артерии. Характерной особенностью переломов костей носа является формирование большого количества отломков. Типичное направление смещения фрагментов – кзади, кнаружи и кнутри. При прямом ударе в нижнюю часть органа иногда определяется изолированное повреждение хряща перегородки. В первые годы жизни переломы костей носа встречаются редко, что обусловлено эластичностью твердой основы данной области. У детей старшей возрастной группы может наблюдаться расхождение швов между костями.
Классификация
С учетом наличия либо отсутствия повреждения кожи различают открытые и закрытые переломы. Для оценки характера травмы российские отоларингологи используют классификацию Волкова, согласно которой выделяют следующие типы переломов костей носа:
- Без смещения. Считаются самыми легкими переломами, не сопровождаются изменением формы носа в отдаленном периоде.
- Со смещением. Возникают при интенсивных травматических воздействиях. При отсутствии репозиции исходом перелома становится деформация носа различной степени выраженности.
- Повреждение носовой перегородки. Может быть изолированным либо сочетаться с переломом носовых костей и соседних структур.
Симптомы
В момент травмы появляется острая боль, некоторые больные слышат хруст. Отмечается кровотечение различной интенсивности. При смещении отломков форма носа нарушается. В последующем присоединяется быстро нарастающий отек в области носа и нижних век, позже в перечисленных зонах возникает синюшность. При разрыве слизистой носа может выявляться подкожная эмфизема. В последующем болевой синдром сохраняется, при прикосновении и попытке пальпации боль резко усиливается. Возможно продолжение кровотечения, появление слизистых выделений. При одновременном переломе костей основания черепа наблюдается ликворея. Перелом костей носа сопровождается нарастающими расстройствами носового дыхания вследствие отека и изменения соотношения структур носа. Некоторые пациенты жалуются на тошноту и головокружение, что должно стать поводом для исключения сотрясения головного мозга.
Осложнения
В первые часы после травмы возможно обильное кровотечение, особенно при тяжелых повреждениях с нарушением целостности решетчатой кости. К осложнениям раннего периода относятся гематомы, абсцессы, нагноение мягких тканей. При тяжелых открытых переломах существует опасность распространения гнойного процесса на кости, в том числе – формирующие переднюю черепную ямку. После сращения при отсутствии вправления может выявляться эстетический дефект. Часто наблюдается искривление носовой перегородки, сопровождающееся расстройством носового дыхания, при этом повышается вероятность развития синусита и ринита. Реже дыхание через нос полностью блокируется.
Диагностика
Для подтверждения диагноза и определения лечебной тактики проводятся следующие диагностические мероприятия:
- Консультация отоларинголога. Включает выяснение жалоб, уточнение механизма и давности травмы, внешний осмотр и пальпацию. В ходе осмотра отмечается значительный отек области носа с распространением на нижние веки, могут выявляться кровоизлияния в кожу и конъюнктиву, при открытых переломах видны повреждения кожи. При ощупывании может определяться боль, деформация, костный хруст, иногда пальпируются края отломков.
- Передняя риноскопия. Исследование позволяет уточнить локализацию источника кровотечения, выявить разрывы слизистой, нарушение формы носовой перегородки, повреждение раковин.
- Рентгенография костей носа. Производится в прямой и боковой проекциях. Назначается для подтверждения перелома, определения его вида и локализации, оценки направления и выраженности смещения фрагментов.
Лечение
При легких травмах лечение осуществляют амбулаторно, при тяжелых переломах больных госпитализируют в отоларингологическое отделение. Пациентам с переломами без смещения производят обработку ран, назначают антибиотики, выдают направление на физиолечение. При наличии смещения выполняют репозицию костей носа в день поступления. Больным с переломами основания черепа и ликвореей вправление проводят через 2-3 недели после травмы. Боковое смещение устраняют давлением пальца со стороны, противоположной искривлению. Коррекцию смещения отломков кзади производят с использованием узкого элеватора.
Для удержания фрагментов в правильном положении репозицию завершают тампонадой среднего и верхнего носовых ходов, в нижние ходы устанавливают резиновые трубки для дыхания. При необходимости применяют наружную фиксацию отломков валиками, прикрепленными с помощью лейкопластыря, или коллодиевой повязкой. Иногда фиксация не требуется. При тяжелых многооскольчатых переломах, невозможности консервативной репозиции и повторном смещении показана ринопластика, которая в случае повреждения перегородки сочетается с септопластикой. Для удержания костей в правильном положении накладывают повязку сроком на две недели.
Прогноз и профилактика
Прогноз при изолированных переломах в случае своевременного квалифицированного лечения обычно благоприятный. При неправильном сращении фрагментов возникает косметический дефект, отмечаются нарушения носового дыхания, что может потребовать проведения пластических хирургических вмешательств. У больных с разрывами и значительным отеком слизистой иногда образуются рубцы и синехии полости носа, которые становятся причиной нарушений обоняния и дыхания. При сочетанных повреждениях исход в значительной степени зависит от тяжести других травм (чаще черепно-мозговых).
Источник
Çàòðóäíåíèå äûõàíèÿ ñ îáåèõ ñòîðîí ïîñòîÿííîå, óñèëèâàþùååñÿ ê âå÷åðó, íå çàâèñÿùåå îò ïîëîæåíèÿ ãîëîâû. Ïëàí îáñëåäîâàíèÿ ïàöèåíòà, ðåçóëüòàòû ëàáîðàòîðíîãî è èíñòðóìåíòàëüíîãî èññëåäîâàíèÿ. Îáîñíîâàíèå äèàãíîçà, õèðóðãè÷åñêîå ëå÷åíèå — ñåïòîïëàñòèêà.
Ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäóò âàì î÷åíü áëàãîäàðíû.
ÃÎÓ ÂÏÎ «ÊÐÀÑÍÎßÐÑÊÈÉ ÃÎÑÓÄÀÐÑÒÂÅÍÍÛÉ ÌÅÄÈÖÈÍÑÊÈÉ ÓÍÈÂÅÐÑÈÒÅÒ èì. ïðîô. Â.Ô. Âîéíî-ßñåíåöêîãî Ôåäåðàëüíîãî àãåíòñòâà ïî çäðàâîîõðàíåíèþ è ñîöèàëüíîìó ðàçâèòèþ»
Êàôåäðà ËÎÐ-áîëåçíåé ñ êóðñîì ÏÎ
Çàâ. Êàôåäðîé: ïðîô., ä.ì.í.
Âàõðóøåâ Ñ.Ã.
Ïðåïîäàâàòåëü: ê.ì.í.
ÈÑÒÎÐÈß ÁÎËÅÇÍÈ
Ô.È.Î:
Âîçðàñò: 52 ãîäà
Äèàãíîç êëèíè÷åñêèé: Èñêðèâëåíèå íîñîâîé ïåðåãîðîäêè.
Êðàñíîÿðñê, 2009
Ïàñïîðòíûå äàííûå
Ô.È.Î.
Âîçðàñò: 52 ãîäà
Ïîë: ìóæñêîé
Íàöèîíàëüíîñòü: ðóññêàÿ
Îáðàçîâàíèå: ñðåäíåå
Àäðåñ ïîñòîÿííîãî ìåñòà æèòåëüñòâà: ã. Êðàñíîÿðñê óë. Ðåñïóáëèêè 51
Ìåñòî ðàáîòû: ÎÎÎ Ðàññâåò
Äàòà ïîñòóïëåíèÿ â êëèíèêó: 20.05.09
Äèàãíîç êëèíè÷åñêèé: Èñêðèâëåíèå íîñîâîé ïåðåãîðîäêè.
Æàëîáû áîëüíîãî ïðè ïîñòóïëåíèè:
Íà ñîñòîÿíèå Ëîð-îðãàíîâ.
Çàòðóäíåíèå äûõàíèÿ ñ îáåèõ ñòîðîí ïîñòîÿííîå, óñèëèâàþùååñÿ ê âå÷åðó, íî÷è, íå çàâèñÿùåå îò ïîëîæåíèÿ ãîëîâû. Âûäåëåíèÿ èç íîñà ñëèçèñòîãî õàðàêòåðà.
Anamnesis morbi
Ñ÷èòàåò ñåáÿ áîëüíûì ñ 1999 ãîäà, êîãäà ïîëó÷èë òðàâìó íîñà òÿæåëûì ïðåäìåòîì â àâòîìîáèëüíîé àâàðèè.  òå÷åíèå 6 ìåñÿöåâ ïîñëå àâàðèè çàìå÷àë çàòðóäíåíèå äûõàíèÿ ñ îáåèõ ñòîðîí. Âûäåëåíèÿ èç íîñà ñëèçèñòîãî õàðàêòåðà. Ê âðà÷ó íå îáðàùàëñÿ. Ñàìîñòîÿòåëüíî ëå÷èëñÿ, çàêàïûâàÿ 3 ðàçà â äåíü ïî 3 êàïëè Íàâòèçèí. Óëó÷øåíèÿ áûëè ëèøü íà êîðîòêîå âðåìÿ.  òå÷åíèå 2 ëåò ñ ìîìåíòà àâàðèè ñîñòîÿíèå óõóäøàëîñü.  2001 ãîäó îáðàòèëñÿ â ïîëèêëèíèêó , ãäå åìó ñäåëàëè ðåíòãåí è ïîñòàâèëè äèàãíîç: èñêðèâëåíèå íîñîâîé ïåðåãîðîäêè. Íàçíà÷èëè ëå÷åíèå: Ôèçèîòåðàïèÿ, êàïëè â íîñ Ãëàçàëèí 3 ðàçà â äåíü ïî 3 êàïëè â òå÷åíèå 2 íåäåëü. Ïîñëå êóðñà ëå÷åíèÿ óëó÷øåíèé íå íàáëþäàëîñü. Ïîñëå ýòîãî, ê âðà÷ó íå îáðàùàëñÿ.  òå÷åíèè 8 ëåò ñîñòîÿíèå óõóäøàëàñü.
 2009 ãîäó îáðàòèëñÿ â ïîëèêëèíèêó ñ æàëîáàìè: çàòðóäíåíèå äûõàíèÿ ñ îáåèõ ñòîðîí ïîñòîÿííîå, óñèëèâàþùååñÿ ê âå÷åðó, íî÷è, íå çàâèñÿùåå îò ïîëîæåíèÿ ãîëîâû âûäåëåíèÿ èç íîñà ñëèçèñòîãî õàðàêòåðà, è åãî íàïðàâèëè â ÆÊÁ â ËÎÐ-îòäåëåíèå ñ äèàãíîçîì èñêðèâëåíèå íîñîâîé ïåðåãîðîäêè.
Anamnesis vitae:
Ðîäèëñÿ â ñðîê, ðîñ è ðàçâèâàëñÿ íîðìàëüíî, â ôèçè÷åñêîì è óìñòâåííîì ðàçâèòèè íå îòñòàâàë îò ñâåðñòíèêîâ, ðàõèòîì íå áîëåë.
Íàñëåäñòâåííîñòü íå îòÿãîùåíà
Àëëåðãîëîãè÷åñêèé àíàìíåç íå îòÿãîù¸í.
Ïåðåíåñåííûå çàáîëåâàíèÿ: â äåòñòâå — âåòðÿíêà.
Õðîíè÷åñêèå çàáîëåâàíèÿ — îòðèöàåò
Ïåðåíåñåííûå èíôåêöèîííûå çàáîëåâàíèÿ (òóáåðêóë¸ç, âèðóñíûé ãåïàòèò, âåíåðè÷åñêèå, îíêî-çàáîëåâàíèÿ ÑÏÈÄ ÈËÈ ÂÈ×-èíôèöèðîâàííîñòü — îòðèöàåò)
Òðàâìû — ïåðåëîì êëþ÷èöû â 2003 ãîäó.
Âðåäíûå ïðèâû÷êè: êóðèò, óïîòðåáëÿåò àëêîãîëü.
Ñîïóòñòâóþùèõ çàáîëåâàíèé — íåò
ËÎÐ-çàáîëåâàíèÿ: ðåäêèå ïðîñòóäû â äåòñòâå.
Status praesens
Îáùèé îñìîòð:
Îáùåå ñîñòîÿíèå áîëüíîãî óäîâëåòâîðèòåëüíîå, ïîëîæåíèå àêòèâíîå, òåëîñëîæåíèå íîðìîñòåíè÷åñêîå, êîæíûå ïîêðîâû îáû÷íîãî öâåòà, òåïëûå, óìåðåííî âëàæíûå, ÷èñòûå òóðãîð êîæè ñîõðàíåí. Âèäèìûå ñëèçèñòûå îáîëî÷êè ðîçîâîãî öâåòà, ÿçûê ÷èñòûé. Ïîäêîæíî-æèðîâàÿ êëåò÷àòêà ñëàáî ðàçâèòà. Îòåêîâ íà òåëå íåò èìåþòñÿ ëèøü íà ëèöå â ñëåäñòâèè ïðîâåäåííîé îïåðàöèè (ñåïòîïëàñòèêà). Çàòûëî÷íûå, îêîëîóøíûå, íàä- è ïîäêëþ÷è÷íûå, ëîêòåâûå, ïîäêîëåííûå ëèìôàòè÷åñêèå óçëû íå ïàëüïèðóþòñÿ; ïîäíèæíå÷åëþñòíûå (5*5 ìì), øåéíûå (3*3ìì), ïîäìûøå÷íûå (8*10 ìì), ïàõîâûå (15-10 ìì) ëèìôàòè÷åñêèå óçëû ìÿãêîé îäíîðîäíîé êîíñèñòåíöèè, íå ñïàÿíû ìåæäó ñîáîé è ñ îêðóæàþùåé êëåò÷àòêîé, ïðè ïàëüïàöèè áåçáîëåçíåííû. Êîæà íàä ëèìôàòè÷åñêèìè óçëàìè áëåäíî-ðîçîâàÿ, íåèçìåíåííàÿ.
Íåðâíàÿ ñèñòåìà:
Ñîçíàíèå ÿñíîå, ðåàêöèÿ çðà÷êîâ íà ñâåò åñòü, íîñîãóáíûå ñêëàäêè ïðè îñêàëå çóáîâ ñèììåòðè÷íû, ÿçûê ïðè âûñîâûâàíèè íå îòêëîíÿåòñÿ.
Ñîñòîÿíèå ïñèõèêè:
Ïàöèåíò îðèåíòèðóåòñÿ â ìåñòå íàõîæäåíèÿ, âî âðåìåíè â ñèòóàöèè, èíòåëëåêò ñîîòâåòñòâóåò âîçðàñòó.
Îïîðíî-äâèãàòåëüíûé àïïàðàò:
Òîíóñ ìûøö óìåðåííûé; ìûøöû ïðè ïàëüïàöèè áåçáîëåçíåííûå. Ñóñòàâû áåçáîëåçíåííû, äåôîðìàöèé íå íàáëþäàåòñÿ.
Ñèñòåìà Îðãàíîâ êðîâîîáðàùåíèÿ:
Âèäèìîé ïóëüñàöèè â îáëàñòè ñåðäöà è íàä÷ðåâíîé îáëàñòè íåò. Ïðè ïàëüïàöèè âåðõóøå÷íûé òîë÷îê ðàñïîëîæåí â V ìåæðåáåðüå íà 1,5 ñì êíóòðè îò ëåâîé ñðåäíåêëþ÷è÷íîé ëèíèè, ëîêàëèçîâàííûé, ïîëîæèòåëüíûé, óìåðåííîé ñèëû, âûñîòû, ðåçèñòåíòíîñòè. Ñèìïòîì «êîøà÷üåãî ìóðëûêàíüÿ», ñåðäå÷íûé ãîðá íå îïðåäåëÿþòñÿ.
 âåðòèêàëüíîì ïîëîæåíèè:
Ãðàíèöû îòíîñèòåëüíîé òóïîñòè ñåðäöà
Ãðàíèöà | Ìåñòîíàõîæäåíèå |
Ïðàâàÿ | Íà 1 ñì îò ïðàâîãî êðàÿ ãðóäèíû â IV ìåæðåáåðüå |
Ëåâàÿ | Ïî ñðåäíåêëþ÷è÷íîé ëèíèè â V ìåæðåáåðüå |
Âåðõíÿÿ | Íà óðîâíå âåðõíåãî êðàÿ 3 ðåáðà ïî ëåâîé ïàðàñòåðíàëüíîé ëèíèè (II ìåæðåáåðüå) |
Ïîïåðå÷íèê ñåðäöà ñïðàâà 4 ñì + ñëåâà 10 ñì = 14 ñì;
Ãðàíèöû àáñîëþòíîé òóïîñòè ñåðäöà
Ãðàíèöà | Ìåñòîíàõîæäåíèå |
Ïðàâàÿ | Ëåâûé êðàé ãðóäèíû â IV ìåæðåáåðüå |
Ëåâàÿ | 1,5 ñì êíóòðè îò îòíîñèòåëüíîé òóïîñòè ñåðäöà |
Âåðõíÿÿ | III ìåæðåáåðüå ïî ëåâîé ïàðàñòåðíàëüíîé ëèíèè |
Âûÿâëåíà íîðìàëüíàÿ êîíôèãóðàöèÿ ñåðäöà. Øèðèíà ñîñóäèñòîãî ïó÷êà 5,5 ñì.
Ïðè àóñêóëüòàöèè â 5-òè îñíîâíûõ òî÷êàõ òîíû ãðîìêèå, 1òîí óñèëåí íà âåðõóøêå. ×àñòîòà ñåðäå÷íûõ ñîêðàùåíèé 70 óäàðîâ â ìèíóòó. Àðòåðèàëüíîå äàâëåíèå íà ïëå÷åâîé àðòåðèè 110/70 ìì ðò ñò.
Ïðè ïàëüïàöèè ñ äâóõ ñòîðîí ñîííûõ è ëó÷åâûõ àðòåðèé ïóëüñ ñèììåòðè÷íûé, ðèòìè÷íûé, äîñòàòî÷íîãî íàïîëíåíèÿ, âåëè÷èíû è íàïðÿæåíèÿ, ÷àñòîòà 70 óäàðîâ â ìèíóòó.
Ñèñòåìà îðãàíîâäûõàíèÿ:
Äûõàíèå ñìåøàííîå, ãëóáîêîå, ðèòìè÷íîå, ÷àñòîòà äûõàòåëüíûõ äâèæåíèé 19 ðàç â ìèíóòó. Ôîðìà ãðóäíîé êëåòêè ïðàâèëüíàÿ, îáå ïîëîâèíû ñèììåòðè÷íî ó÷àñòâóþò â àêòå äûõàíèÿ. Øèðèíà ìåæðåáåðíûõ ïðîìåæóòêîâ 2 ñì.
Ïðè ïàëüïàöèè ãðóäíàÿ êëåòêà áåçáîëåçíåííàÿ, ðåçèñòåíòíîñòü óìåðåííàÿ. Ãîëîñîâîå äðîæàíèå â ñèììåòðè÷íûõ ó÷àñòêàõ ïðîâîäèòñÿ îäèíàêîâî.
Ïðè ñðàâíèòåëüíîé ïåðêóññèè ëåãêèõ ïî âñåì ïðîåêöèîííûì ëèíèÿì îïðåäåëÿåòñÿ ÿñíûé ëåãî÷íûé çâóê.
Ïðè àóñêóëüòàöèè äûõàíèå âåçèêóëÿðíîå ïî âñåì ëåãî÷íûì ïîëÿì; õðèïîâ, êðåïèòàöèè, øóìà òðåíèÿ ïëåâðû íå âûÿâëåíî.
Îðãàíû ïèùåâàðåíèÿ:
ßçûê âëàæíûé. Ñëèçèñòàÿ îáîëî÷êà ùåê, ìÿãêîãî è òâåðäîãî íåáà, äåñåí ðîçîâàÿ, âëàæíàÿ.
Æèâîò öèëèíäðè÷åñêîé ôîðìû, ñèììåòðè÷åí; áðþøíàÿ ñòåíêà â àêòå äûõàíèÿ ó÷àñòâóåò.
Ïàëüïàòîðíî æèâîò ìÿãêèé áåçáîëåçíåííûé ,ñèíäðîì ðàçäðàæåíèå áðþøèíû îòðèöàòåëüíûé .
Ïðè ãëóáîêîé ñêîëüçÿùåé ìåòîäè÷åñêîé ïàëüïàöèè ïî Îáðàçöîâó-Ñòðàæåñêî âûÿâëåíî:
Ñèãìîâèäíàÿ êèøêà ïàëüïèðóåòñÿ â âèäå ãëàäêîãî öèëèíäðà ïëîòíîé êîíñèñòåíöèè äèàìåòðîì 2 ñì, íå ïåðèñòàëüòèðóþùåãî, áåçáîëåçíåííîãî, ïîäâèæíîãî;
Ñëåïàÿ êèøêà ïàëüïèðóåòñÿ â âèäå óìåðåííî íàïðÿæåííîãî ðàñøèðÿþùåãîñÿ êíèçó öèëèíäðà, ïåðèñòàëüòèðóþùåãî ïðè íàäàâëèâàíèè, áåçáîëåçíåííîãî, ïîäâèæíîãî;
Âîñõîäÿùàÿ ÷àñòü îáîäî÷íîé êèøêè ïàëüïèðóåòñÿ â âèäå âåðòèêàëüíîãî âàëèêà äèàìåòðîì 4 ñì, óìåðåííîé ïëîòíîñòè, áåçáîëåçíåííîãî, ñëàáî ïåðèñòàëüòèðóþùåãî, ïîäâèæíîãî;
Ïîïåðå÷íàÿ ÷àñòü îáîäî÷íîé êèøêè ïàëüïèðóåòñÿ â âèäå öèëèíäðà óìåðåííîé ïëîòíîñòè, äèàìåòð 3 ñì, íå ïåðèñòàëüòèðóþùåãî è áåçáîëåçíåííîãî, ïîäâèæíîãî;
Íèñõîäÿùàÿ ÷àñòü îáîäî÷íîé êèøêè ïàëüïèðóåòñÿ â âèäå âåðòèêàëüíîãî âàëèêà äèàìåòðîì 3,5 ñì, óìåðåííîé ïëîòíîñòè, áåçáîëåçíåííîãî, ñëàáî ïåðèñòàëüòèðóþùåãî, ïîäâèæíîãî;
Ïðèâðàòíèê è ìàëàÿ êðèâèçíà æåëóäêà íå ïàëüïèðóþòñÿ. Áîëüøàÿ êðèâèçíà ïàëüïèðóåòñÿ íà 2 ñì âûøå ïóïêà â âèäå âàëèêà.
Ïðè ïàëüïàöèè ïå÷åíü âûñòóïàåò èç-ïîä êðàÿ ðåáåðíîé äóãè íà 3 ñì, êðàé ïëîòíûé, ðîâíûé, áîëåçíåííûé, ðàçìåðû ïî Êóðëîâó 12õ10õ8 ñì. Ñåëåçåíêà íå ïàëüïèðóåòñÿ. Ïåðêóòîðíî: äëèííèê 6,5 ñì, ïîïåðå÷íèê 4,5 ñì. Ñòóë áåç ïàòîëîãèé.
Ìî÷åïîëîâàÿ ñèñòåìà:
Ïðè îñìîòðå ïîÿñíè÷íàÿ îáëàñòü áåç ïðèïóõëîñòè è ãèïåðåìèè, ïðè ïðîñòóêèâàíèè ñïðàâà è ñëåâà áåçáîëåçíåííà (îòðèöàòåëüíûé ñèìïòîì Ïàñòåðíàöêîãî). Ïî÷êè íå ïàëüïèðóþòñÿ. Áîëåçíåííîñòè â ìî÷åòî÷íèêîâûõ òî÷êàõ íå âûÿâëåíî. Ìî÷åèñïóñêàíèå áåçáîëåçíåííîå; ñóòî÷íûé äèóðåç 1500 ìë; ìî÷à ñîëîìåííî-æåëòîãî öâåòà, ïðîçðà÷íàÿ ñ íåðåçêèì çàïàõîì.
Îðãàíû ýíäîêðèííîé ñèñòåìû
Ùèòîâèäíàÿ æåëåçà íå óâåëè÷åíà.
Äàííûå îñìîòðà ËÎÐ-îðãàíîâ
Íîñ: Ïðè îñìîòðå — ïðèïóõëîñòè è èçìåíåíèé êîæíûõ ïîêðîâîâ â îáëàñòè íîñà îòìå÷àåòñÿ: êîæíûå ïîêðîâû ãèïåðåìèðîâàíû, îòå÷íû. Íîñîâîå äûõàíèå îòñóòñòâóåò ñ îáåèõ ñòîðîí èç-çà òîãî ÷òî îáùèå íîñîâûå õîäû ðûõëî òàìïîíèðîâàíû òóðóíäàìè. Íàëîæåíà ïîñÿçêà.
Ãëîòêà:
Ïîëîñòü ðòà: Ñëèçèñòàÿ îáîëî÷êà ïðåääâåðèÿ ïîëîñòè ðòà, äåñåí, òâåðäîãî
íåáà, ÿçûêà ÿðêî-ðîçîâîãî öâåòà, íå èçúÿçâëåíà. ßçûê ÷èñòûé, âëàæíûé. Çóáû ñàíèðîâàíû.
Ðîòîãëîòêà: Îáå ïîëîâèíû ìÿãêîãî íåáà ñèììåòðè÷íî ïîäâèæíû. Ñëèçèñòàÿ îáîëî÷êà ìÿãêîãî íåáà, åãî ÿçû÷êà, ïåðåäíèõ è çàäíèõ íåáíûõ äóæåê ãëàäêàÿ, ðîçîâàÿ, äóæêè êîíòóðèðóþòñÿ. Ñëèçèñòàÿ îáîëî÷êà ìèíäàëèí ðîçîâàÿ, âëàæíàÿ,ïîâåðõíîñòü èõ ãëàäêàÿ, âèäíû óñòüÿ ëàêóí. Íåáíûå ìèíäàëèíû çà äóæêè íå âûñòóïàþò, ñïàåê ñ äóæêàìè íåò, ëàêóíû áåç ïàòîëîãè÷åñêèõ èçìåíåíèé, ïðè íàäàâëèâàíèè íà ïåðåäíþþ äóæêó ïàòîëîãè÷åñêîãî îòäåëÿåìîãî íåò. Êîíñèñòåíöèÿ ìèíäàëèí ìÿãêî-ýëàñòè÷íàÿ. Äóæêè áëåäíî-ðîçîâîãî îêðàñà, ïàòîëîãè÷åñêèõ èçìåíåíèé íå îïðåäåëÿåòñÿ. Ñëèçèñòàÿ îáîëî÷êà çàäíåé ñòåíêè ãëîòêè ðîçîâîãî öâåòà, áëåñòÿùàÿ, âëàæíàÿ. Ëèìôîèäíûå ãðàíóëû íå âèäíû. Ðåãèîíàðíûå ëèìôàòè÷åñêèå óçëû íå ïàëüïèðóþòñÿ.
Íîñîãëîòêà (çàäíÿÿ ðèíîñêîïèÿ):  êóïîëå íîñîãëîòêè îïðåäåëÿåòñÿ óìåðåííîå êîëè÷åñòâî ëèìôîèäíîé òêàíè. Çàäíèå êîíöû íîñîâûõ ðàêîâèí íåñêîëüêî óâåëè÷åíû. Óñòüÿ ñëóõîâûõ òðóá äèôôåðåíöèðóþòñÿ. Ïàòîëîãè÷åñêèå îáðàçîâàíèÿ õîàí íå îïðåäåëÿþòñÿ. Ãèïîôàðèíãîñêîïèÿ: Âèäåí êîðåíü ÿçûêà ñ ðàñïîëîæåííîé íà íåì ÿçû÷íîé ìèíäàëèíîé. Íàäãîðòàííèê â âèäå ðàçâåðíóòîãî ëåïåñòêà, ñëèçèñòàÿ îáîëî÷êà åãî áëåäíî-ðîçîâàÿ. Ìåæäó íàäãîðòàííèêîì è êîðíåì ÿçûêà âèäíû âàëåêóëû, îãðàíè÷åííûå ñðåäèííîé è áîêîâîé ÿçû÷íî-íàäãîðòàííûìè ñêëàäêàìè. Ãðóøåâèäíûå ñèíóñû ñâîáîäíû.
Ñëèçèñòàÿ îáîëî÷êà çàäíåé è áîêîâûõ ñòåíîê ãëîòêè ðîçîâàÿ, ãëàäêàÿ.
Ãîðòàíü. Äûõàíèå ñâîáîäíîå. Ãîëîñ çâó÷íûé. Ïðè îñìîòðå: ãîðòàíü ñèììåòðè÷íà, êîæà íàä îáëàñòüþ ãîðòàíè îáû÷íîé îêðàñêè. Ïðè ïàëüïàöèè áåçáîëåçíåííà, õðÿùè ãîðòàíè íå äåôîðìèðîâàíû, ñìåùàþòñÿ áåç óñèëèÿ áåçáîëåçíåííî. Ñèìïòîì êðåïèòàöèè ïîëîæèòåëåí.
Íåïðÿìàÿ ëàðèíãîñêîïèÿ: Íàðóæíîå êîëüöî ãîðòàíè áåç âîñïàëèòåëüíûõ èçìåíåíèé. Ãîëîñîâûå ñêëàäêè ïåðëàìóòðîâî-ñåðûå, êðàÿ èõ ðîâíûå. Íà âäîõå ðàñõîäÿòñÿ â ïîëíîì îáúåìå. Ïðè ôîíàöèè ñìûêàþòñÿ ïî ñðåäíåé ëèíèè. Âèäèìûé ïîäñêëàäî÷íûé îòäåë ãîðòàíè áåç ïàòîëîãè÷åñêèõ èçìåíåíèé.
Óøè:
Ôîðìà óøíîé ðàêîâèíû íå èçìåíåíà. Ïàëüïàöèÿ ñîñöåâèäíîãî îòðîñòêà è êîçåëêà áåçáîëåçíåííà. Êîæà íàðóæíîãî ñëóõîâîãî ïðîõîäà áåç âîñïàëèòåëüíûõ èçìåíåíèé, ñîäåðæèò óìåðåííîå êîëè÷åñòâî ñåðû. Áàðàáàííàÿ ïåðåïîíêà ñåðîãî öâåòà. Îïîçíàâàòåëüíûå ïóíêòû (ðóêîÿòêà ìîëîòî÷êà, ñâåòîâîé êîíóñ, ïåðåäíèå è çàäíèå ñêëàäêè) äèôôåðåíöèðóþòñÿ. Ïàòîëîãè÷åñêîå îòäåëÿåìîå â ñëóõîâîì ïðîõîäå íå îïðåäåëÿåòñÿ.
Ëàáîðàòîðíûå èññëåäîâàíèÿ
Ðàçâåðíóòûé àíàëèç êðîâè:
Ãåìîãëîáèí- 140 ã/ë
Ýðèòðîöèòû- 4,0*1012 â ë
Òðîìáîöèòû -200*109 â 1 ë
Ëåéêîöèòû -15,0*109 â 1 ë
Íåéòðîôèëû:
Ïàëî÷êîÿäåðíûå-7%
Ñåãìåíòîÿäåðíûå-72%
Ýîçèíîôèëû-5%
Áàçîôèëû-1%
Þíûå-1%
Ëèìôîöèòû-19%
Öâåòíîé ïîêàçàòåëü — 1,0
Ðåòèêóëîöèòû-8 %
Ìîíîöèòû-5%
ÑÎÝ-20ìì/÷
Öèëèíäðû íå îïðåäåëÿþòñÿ
Çàêëþ÷åíèå — ëåéêîöèòîç, ïîâûøåííàÿ ÑÎÝ
Àíàëèç ìî÷è:
Öâåò: ñîëîìåííî-æåëòûé
Îòíîñèòåëüíàÿ ïëîòíîñòü: 1,014
Áåëîê: îòñóòñòâóåò
Ãëþêîçà:0,5 ììîëü/ë
Áèëèðóáèí: îòñóòñâóåò
Ïðîçðà÷íàÿ pH- 7,5
Ýðèòðîöèòû — 2 â ïîëå çðåíèÿ
Ëåéêîöèòû — 2 â ïîëå çðåíèÿ
Çàêëþ÷åíèå — íîðì.
Áèîõèìè÷åñêèé àíàëèç:
Ïðîòðîìáèíîâîå âðåìÿ 18,0 ñåê.
Ìî÷åâèíà 7,1 ììîëü/ë
Êðåàòèíèí 100ììîëü/ë
ÀëÒ 14Å/ë
ÀñÒ 25Å/ë
Õîëåñòåðèí îáùèé 4,6ììîëü/ë
ÕÑ-ËÍÏ 2,16ììîëü/ë
ÕÑ-ËÂÏ 1,67ììîëü/ë
B-ëèïîïðîòåèäû 37åä.
Òðèãëèöåðèäû 1,7ììîëü/ë
ËÄÃ 413Å/ë
Êðåàòèíêèíàçà îáù. 112Å/ë
Êàëèé 4,0ììîëü/ë
Çàêëþ÷åíèå: ïîêàçàòåëè â ïðåäåëàõ íîðìû
Çàêëþ÷åíèå ÝÊÃ
Ðèòì ñèíóñîâûé ,×ÑÑ= 67 óä â ìèí
Êëèíè÷åñêèé äèàãíîç: Èñêðèâëåíèå ïåðåãîðîäêè íîñà.
Îáîñíîâàíèå äèàãíîçà:
Äèàãíîç «Èñêðèâëåíèå ïåðåãîðîäêè íîñà» ïîñòàâëåí íà îñíîâàíèè:
— æàëîá áîëüíîãî íà çàòðóäíåíèå íîñîâîãî äûõàíèÿ
— äàííûõ ïåðåäíåé ðèíîñêîïèè: èñêðèâëåíèå õðÿùåâîé ÷àñòè íîñîâîé
ïåðåãîðîäêè ñ îòêëîíåíèåì âëåâî â çàäíèõ îòäåëàõ, áîëåå âûðàæåííîå
ñóæåíèå îáùåãî íîñîâîãî õîäà ñëåâà
Ïëàíîáñëåäîâàíèÿ áîëüíîãî
— Áèîõèìè÷åñêèé àíàëèç êðîâè
-Àíàëèç êðîâè ðàçâåðíóòûé
-Àíàëèç ìî÷è
-ÝÊÃ
-ðåíòãåíîãðàôèÿ ïðèäàòî÷íûõ ïàçóõ íîñà
Ïëàí ëå÷åíèÿ
Õèðóðãè÷åñêîå ëå÷åíèå (ñåïòîïëàñòèêà). Îïåðàöèÿ ïðîâîäèòñÿ ïîä îáùèì íàðêîçîì.
1) Â ïðåäîïåðàöèîííîì ïåðèîäå — àíòèáèîòèêîïðîôèëàêòèêà (öåôäèíèð 1,0 â/â íà 200 ml NaCl 0,9% çà 30 ìèíóò äî îïåðàöèè)
2) Â ïîñòîïåðàöèîííûé ïåðèîä — ìåñòíî — ïðîòèâîâîñïàëèòåëüíàÿ òåðàïèÿ, èíòðàíàçàëüíî — íîñîâîé äóø NaCl 0,9%, òóðóíäû ñ Ung. Laevomecoli.
Îïåðàöèÿ:
Áûëà ïðîâåäåíà îïåðàöèÿ (ñåïòîïëàñòèêà) 20 ìàÿ íà÷àëî 9.30 êîíåö îïåðàöèè 11.30.ïîä îáùèì íàðêîçîì. Ïîñòîïåðàöèîííîå ñîñòîÿíèå ñîîòâåòñòâóåò îáúåìó îïåðàòèâíîãî âìåøàòåëüñòâà è ýòàïó ïîñòîïåðàöèîííîãî òå÷åíèÿ.
Источник
