Инверсионный перелом
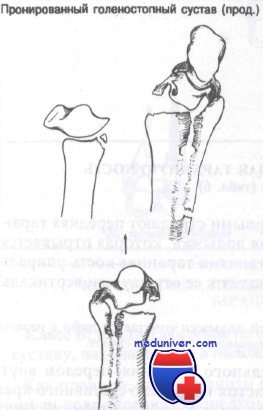
Переломы (травмы) голеностопного сустава. Классификация, диагностика и лечение
Голеностопный сустав выдерживает наибольшую массу тела на единицу площади по сравнению с другими суставами тела. Повреждения, репонированные анатомически неточно, часто приводят к развитию травматического артроза. Врачу важно понять, что переломы области голеностопного сустава и повреждения связочного аппарата очень часто сочетаются. Любой план лечения должен учитывать оба типа этих повреждений.
Сэр Персиваль Потт (Percivall Pott) в 1768 г. был одним из первых, изучавших переломы голеностопного сустава. Он описал перелом малоберцовой кости, локализованный на 8 см проксимальнее лодыжки, в сочетании с разрывом дельтовидной связки. Термин «перелом Потта» используют до сих пор (хотя и неточно) при описании двухлодыжечного перелома.
С тех пор некоторые исследователи изучали переломы в зоне голеностопного сустава и предпринимали попытки разработать их классификацию. В 1922 г. Ashurst и Вготег предложили классификацию, основанную на учете механизма повреждения.
К сожалению, увеличивающееся разнообразие повреждающих механизмов и сопутствующие повреждения связочного аппарата в этой классификации должным образом не учтены, поэтому она не имеет широкого практического применения. В 1949 г. Niels Lauge-Hansen предложил классификацию, в основу которой было взято положение стопы и голеностопного сустава в момент травмы.
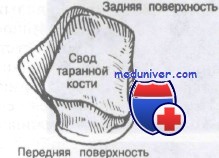
Блок таранной кости шире спереди, чем сзади
В этой классификации первое слово указывает на положение стопы в момент приложения травмирующей силы, второе слово означает направление действующей силы. К сожалению, в эту классифкацию не включены прямые повреждения, такие как вклинение или сдавление по оси.
Кроме того, в ней не учитывается сочетание разнонаправленных сил, ответственных за большинство повреждений. Wilson разработал классификацию, включив в нее действие комбинированных сил. Но она стала чрезмерно громоздкой и к тому же недостаточно отражающей положение стопы в момент повреждения. После краткого рассмотрения функциональной анатомии голеностопного сустава будет подробно описана классификация повреждений этого сустава, предложенная Чикагским университетом неотложной медицины.
Ее ценность, как и любой другой классификации, определяется возможностью практического использования. Она позволяет врачу при изучении рентгеновского снимка больного с переломом голеностопного сустава определить по нему механизм, вызвавший перелом и сопутствующие повреждения связочного аппарата. Врач определит по снимку объем повреждения и установит, является ли перелом стабильным или нестабильным, и, исходя из этого, назначит рациональную программу лечения. Поскольку классификация основана на учете механизма повреждения и значительных сопутствующих повреждений, в тексте не рассматриваются по отдельности каждые из этих компонентов.
В прошлом голеностопный сустав описывали как блоковидный, но вернее будет отнести его к седловидным. Блок, или седло, таранной кости спереди шире, чем сзади. При тыльном сгибании стопы блок таранной кости входит в вилку, образованную лодыжками, обеспечивая большую стабильность по сравнению с подошвенной флексией. Единственным «чистым» движением в голеностопном суставе является подошвенное и тыльное сгибание.
Супинация и пронация стопы обеспечиваются движениями в подтаранном суставе, сформированном таранной и пяточной костями. Подтаранный сустав очень прочен. Таранная кость в нем движется вместе и в том же направлении, что и пяточная. Как правило, повреждение голеностопного сустава возникает под действием сил, направленных перпендикулярно нормальной оси движений в суставе. При этом повреждения обычно вызываются пронационно-супинационными силами, направленными перпендикулярно естественным движениям, т. е. подошвенному и тыльному сгибанию.
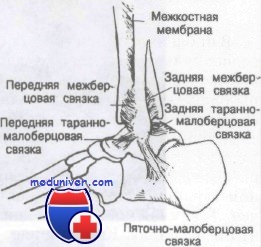
Связки голеностопного сустава, передняя и задняя межберцовые связки
Связки, окружающие наружную часть голеностопного сустава, включают переднюю и заднюю таранно-малоберцовую и пяточно-малоберцовую связки. Прочная дельтовидная связка расположена на внутренней поверхности сустава и является единственной связкой этого сустава, содержащей эластические волокна. Большеберцовая и малоберцовая кости дистально соединены передней и задней берцовыми связками. Последние усиливают амортизационные свойства голеностопного сустава и в проксимальном отделе соединяются, чтобы образовать межкостную мембрану. Движения в голеностопном суставе и стопе описаны рядом взаимозаменяемых терминов.
1. Эверсия — наружная ротация
2. Инверсия — внутренняя ротация
3. Тыльное сгибание — разгибание
4. Подошвенное сгибание — сгибание
5. Отведение (абдукция) — перемещение кнаружи передней части стопы относительно оси большеберцовой кости
6. Приведение (аддукция) — перемещение кнутри передней части стопы относительно большеберцовой кости
7. Супинация — приведение и инверсия
8. Пронация — отведение и эверсия
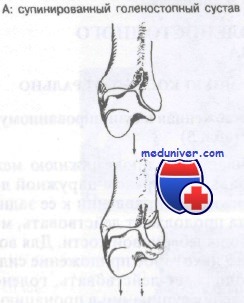
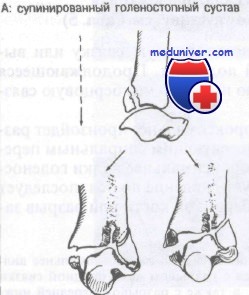
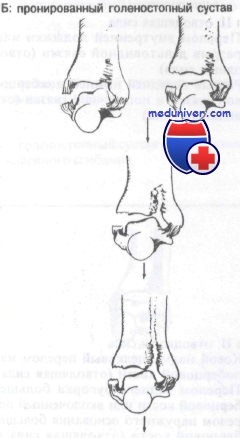
Прежде чем приступить к рассмотрению переломов костей голеностопного сустава, следует понять эти движения. При обсуждении переломов авторы будут употреблять термины, приведенные выше в этой главе. Инверсия показана на рисунке. Отведение и приведение изображены на рисунке.
Супинацией называют комбинированное движение, состоящее из приведения и инверсии, в то время как пронация включает комбинацию отведения и эверсии. Обратите внимание, что движениями, смещающими таранную кость и стопу в медиальном направлении, являются инверсия и приведение. Движения, смещающие стопу и таранную кость в латеральном направлении, — это эверсия и отведение. Надлежит ясно понять эти принципы, прежде чем приступать к рассмотрению следующей классификационной системы.
Классификация травм (переломов и растяжений) голеностопного сустава
Для переломов и растяжений связок голеностопного сустава предложено множество классификаций. Нижеприведенная классификация содержит ряд аксиом, дающих специалисту экстренной медицины большой объем информации о сопутствующих повреждениях. К тому же эту классификацию легко понять, она базируется на увеличении объема повреждения при приложении увеличивающейся силы в определенном направлении. В целом она учитывает три важных компонента: 1) позицию стопы в момент травмы; 2) направление, в котором травмирующая сила смещает таранную кость; 3) величину силы и степень сопротивления опорных структур.
Существуют три основные силы, действующие на голеностопный сустав. Если принять таранную кость за «точку отсчета», то силы окажутся направленными медиально, латерально или по оси таранной кости. Каждая из этих «изначально повреждающих сил» затем может сочетаться с вторичными повреждающими силами (добавлены к изначальным силам в скобках в таблицах). Силами, смещающими таранную кость латерально, являются отводящие, или эверсионные, силы (класс А).
Медиально смещает таранную кость приводящая сила (класс Б). Переломы класса В — результат давления по оси. Положение стопы в момент приложения силы определяет тип и последовательность повреждения структур и включено в классификационную систему.
Переломы костей голеностопного сустава:
Класс А: сила, смещающая таранную кость латерально
Класс Б: сила, смещающая таранную кость медиально
Класс В: сила, передающая осевую компрессию на таранную кость
Класс А: тип IA эверсионная сила, приложенная к супинированному голеностопному суставу
Действие этой силы вначале разрывает переднюю нижнюю межберцовую связку, затем вызывает спиральный перелом наружной лодыжки от суставной линии в передненижнем направлении к ее задне-верхнему отделу. Если эверсионная сила продолжает действовать, может последовать перелом задней губы большеберцовой кости. Для возникновения этого перелома необходимо некоторое приложение силы по оси. Если эверсионная сила продолжает действовать, голеностопный сустав может перейти из положения супинации в пронацию и тогда происходит разрыв дельтовидной связки или перелом внутренней лодыжки.
Класс А: тип IБ (эверсионная сила, приложенная к пронированному голеностопному суставу). Как правило, эта сила разрывает дельтовидную связку или вызывает отрывной перелом внутренней лодыжки. Продолжающееся действие этой силы разрывает переднюю нижнюю межберцовую связку.
Если сила продолжает действовать, проксимальнее произойдет разрыв межкостной перепонки голени с последующим спиральным переломом малоберцовой кости на 7—8 см проксимальнее вилки голеностопного сустава. Если вдобавок действует давление по оси, последует отрывной перелом задней губы большеберцовой кости или разрыв задней нижней межберцовой связки.
Аксиома: спиральный перелом малоберцовой кости на 5—8 см проксимальнее вилки голеностопного сустава сочетается с разрывом дельтовидной связки или переломом внутренней лодыжки, а также с разрывом передней нижней межберцовой связки.
Класс А: II тип (отводящая сила, приложенная к пронированному голеностопному суставу). Воздействие значительной силы вызывает разрыв дельтовидной связки или отрывной перелом внутренней лодыжки. Если сила продолжает действовать, разрываются передняя нижняя межберцовая и поперечная связки. Затем возникает косой перелом малоберцовой кости. В сочетании со сдавлением по оси может возникнуть перелом заднего бугорка большеберцовой кости или вколоченный перелом основания большеберцовой кости.
Класс Б: перелом голеностопного сустава от силы, смещающей таранную кость медиально
При действии этого механизма первыми страдают передняя таран-но-малоберцовая связка или наружная лодыжка, которая отрывается. При продолжении действия этого механизма таранная кость упирается во внутреннюю лодыжку, что приводит к ее отрыву или вертикальному перелому.
Аксиома: вертикальный перелом внутренней лодыжки сочетается либо с переломом наружной лодыжки, либо с разрывом наружных связок.
Если присутствует компонент тыльного сгибания, перелом внутренней лодыжки может захватить участок переднего суставного края большеберцовой кости. При подошвенном сгибании внутренний фрагмент может захватить участок заднего края большеберцовой кости.
Класс В: тип IA давление по оси, приложенное к голеностопному суставу, находящемуся в положении тыльного сгибания
Как правило, этот механизм приводит к изолированным или сочетанным повреждениям. При этом могут наблюдаться вколоченные переломы и переломы переднего края таранной кости.
Указанное давление может привести к перелому заднего края таранной кости или разрыву межберцового синдесмоза (разрыв межберцовых связок). При значительном диастазе возможны повреждения внутренней и наружной связок.
Больной жалуется на боль и припухлость, которые вначале локализованы, но, впоследствии могут распространиться на весь голеностопный сустав. Врач должен попытаться выяснить точный механизм повреждения и тщательно обследовать голеностопный сустав с целью выявления очаговой болезненности и припухлости. Следует пропальпировать пульс на тыльной артерии стопы и на задней большеберцовой артерии и сравнить его с пульсом на здоровой конечности. Припухлость или кровоизлияния, окружающие область ахиллова сухожилия, указывают на перелом задней лодыжки.

Аксиома: любой перелом малоберцовой кости в дистальном отделе по линии сустава должен вызвать подозрение на повреждение дельтовидной связки. Перелом наружной лодыжки со смещением обычно сопровождается переломом внутренней лодыжки или разрывом дельтовидной связки.
Аксиома: «инверсионный перелом» внутренней лодыжки должен сопровождаться переломом наружной лодыжки или разрывом связки. «Эверсионный перелом» внутренней лодыжки обычно сопровождается переломом наружной лодыжки или разрывом межберцовой связки.
Как правило, достаточно рентгенограмм, включающих прямую, боковую проекции и прямую проекцию под углом 20° при повороте стопы кнутри. Переломы, возникающие вследствие отрыва сухожилия, являются поперечными вследствие вклинения таранной кости — обычно вертикальными, спиральными или оскольчатыми. Следует тщательно изучить снимок в прямой проекции с целью выявления внутреннего или наружного смещения таранной кости, а также перелома лодыжек. На снимке в прямой проекции при 20° внутренней ротации стопы необходимо тщательно исследовать пространство между внутренней лодыжкой и таранной костью; разрыв связочного аппарата может привести к расширению этого пространства.
Аксиома: переломы лодыжек со смешением всегда сопровождаются повреждением связок.
Аксиома: поперечные переломы лодыжек являются отрывными повреждениями, вертикальные переломы — результатом вклинения таранной кости в большеберцовую.
При повреждении в результате давления по оси могут возникнуть переломы пяточной кости и компрессионные переломы позвоночника, которые следует искать тщательным образом.
Лечение переломов костей голеностопного сустава
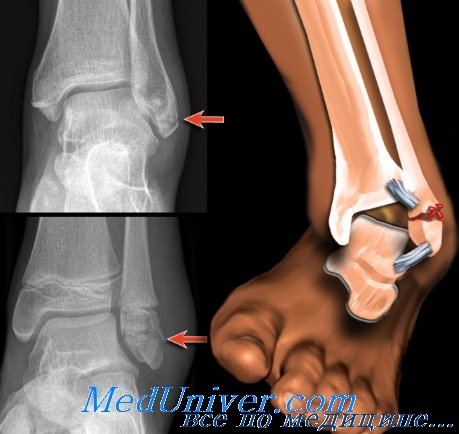
Целью лечения является анатомически точное восстановление вилки голеностопного сустава. Теоретически голеностопный сустав следует считать замкнутым кольцом, окружающим таранную кость. Как изображено на рис. 210, кольцо состоит из дистальной суставной поверхности большеберцовой кости, внутренней лодыжки, дельтовидной связки, пяточной кости, наружных связок, наружной лодыжки и межкостной перепонки. Как и при переломах таза, изолированный разрыв кольца (костный или сухожильный) считают стабильным повреждением. Примером стабильного повреждения является перелом лодыжки малоберцовой кости.
Два или более разрыва кольца приводят к нестабильному повреждению. Стабильные повреждения не требуют репозиции; лечение заключается в наложении задней лонгеты, приподнятом положении конечности, прикладывании льда и разгрузке конечности. По мере уменьшения отека необходимо наложить гипсовый сапожок со стопой в нейтральном положении сроком на 4—6 нед. Нестабильные повреждения обычно требуют репозиции.
Примером нестабильного перелома является двухлодыжечный перелом или перелом со смещением лодыжки малоберцовой кости. Как и при переломе тазового кольца, перелом со значительным смещением в кольце вышеуказанных структур означает наличие второго повреждения и классифицируется как нестабильное повреждение.
Сначала обычно предпринимают закрытую ручную репозицию, однако нередко требуется открытая репозиция. Неотложная помощь при этих повреждениях включает лед, приподнятое положение конечности, иммобилизацию и направление к ортопеду. Лечение переломов варьируется от закрытой репозиции с наложением гипсовой повязки до открытой репозиции с внутренней фиксацией (используется чаще). Кроме того, эти повреждения сопровождаются высокой частотой осложнений.
Осложнения переломов костей голеностопного сустава
Переломы костей голеностопного сустава часто сопровождаются развитием нескольких серьезных осложнений.
1. Травматический артрит развивается в 20—40% переломов голеностопного сустава. Особенно предрасположены к его развитию пожилые или лица с оскольчатыми переломами суставного кольца большеберцовой кости.
2. После растяжения связочного аппарата в результате удлинения латеральных связок нередко развивается рецидивирующая нестабильность таранной кости, что предрасполагает к повторным растяжениям.
3. После растяжения связочного аппарата могут наблюдаться подвывихи сухожилий малоберцовой кости вследствие разрыва верхнего малоберцового удерживателя.
4. Разновидностью симпатической дистрофии является атрофия Зудека с быстро развивающимся остеопорозом дистальнее места повреждения и жгучими болями в этой области. Восстановление нормальной функции голеностопного сустава обычно устраняет эти боли.
5. Нередко происходит оссификация межкостной перепонки голени. Больные при этом могут жаловаться на слабость или болезненные ощущения в голеностопном суставе.
6. Костно-хрящевые переломы блока таранной кости могут проявляться хронической болью, ограничением подвижности сустава или припухлостью.
— Также рекомендуем «Переломы бугра и отростков пяточной кости. Классификация, диагностика и лечение»
Оглавление темы «Переломы костей голени, стопы»:
- Переломы диафиза большеберцовой и малоберцовой костей. Диагностика и лечение
- Переломы (травмы) голеностопного сустава. Классификация, диагностика и лечение
- Переломы бугра и отростков пяточной кости. Классификация, диагностика и лечение
- Переломы тела пяточной кости. Диагностика и лечение
- Малые переломы таранной кости. Диагностика и лечение
- Большие переломы таранной кости (голоки, шейки, тела). Диагностика и лечение
- Вывихи таранной кости. Диагностика и лечение
- Перелом ладьевидной кости. Классификация, диагностика и лечение
- Перелом кубовидной или клиновидных костей. Диагностика и лечение
- Переломы плюсневых костей. Диагностика и лечение
Источник
ГЛАВНЫЙ КИТАЙСКИЙ ВРАЧ ПО СУСТАВАМ ДАЛ БЕСЦЕННЫЙ СОВЕТ:
ВНИМАНИЕ! Если у Вас нет возможности попасть на прием к ХОРОШЕМУ врачу — НЕ ЗАНИМАЙТЕСЬ САМОЛЕЧЕНИЕМ! Послушайте, что по этому поводу говорит ректор Китайского медицинского университета Профессор Пак.
И вот какой бесценный совет по восстановлению больных суставов дал Профессор Пак:
Читать полностью >>>
Виды перелома мыщелков кости бедра
Переломы бедренной кости происходят на любом уровне фрагмента. Поэтому переломы принято классифицировать.
Классификация переломов бедра по АО
Переломы проксимального отдела бедренной кости (переломы верхней трети бедра). Диафизарные переломы бедра (переломы средней трети бедренной кости, включающие перелом диафиза бедра). Перелом дистального отдела бедренной кости (повреждения нижней трети кости).
По механизму травмирования различают:
- Перелом бедра со смещением.
- Открытый перелом бедра.
- Закрытые переломы бедренной кости.
- Атипичные переломы бедренной кости.
- Оскольчатый перелом бедра.
- Субкапитальные переломы бедренной кости.
- Патологические переломы бедра.
- Гиперпротезивные переломы бедренной кости.
- Перипротезивные переломы бедра.
- Импрессионные переломы.
- Компрессионные переломы.
- Латеральные переломы.
1. Переломы проксимального отдела бедренной кости с поперечной линией слома.2. Косые оскольчатые переломы бедренной кости.3. Винтообразные переломы.
Переломы верхнего конца бедренной кости
Подвертельный перелом
Бедренная кость при подвертальном переломе часто травмируется у молодых людей. Повреждение случается из-за сильного удара или падения. При этом различают спиральные, оскольчатые переломы. Клинические проявления характеризуются болью и припухлостью в месте тазобедренного сустава. Также боль может быть в верхнем отделе бедренной кости.
Оказывают первую неотложную помощь необходимо быстро. Она заключается в иммобилизации конечности с использованием шины.
Также показано использование анальгетиков, льда для купирования боли и уменьшения отека. При подвертальном переломе возможны серьезные осложнения в виде возможного венозного тромбоза у пациентов с эмболией.
Также может развиться остеомиелит после перенесенной операции. Иногда обломки в этом отделе не срастаются, что причиняют множество неудобств и приводят к парализации конечности.
Межвертельный перелом
Это внекапсульное деформирование кости бедра. Обычно, такие повреждения случаются у людей 66–76 лет. Женщины с патологией сталкиваются чаще.
По отношению к коленкам бывают:
- внутрисуставные импрессионные переломы, когда страдает поверхность сустава;
- внесуставные.
Острые обломки травмируют соседние ткани, перерезая нервные и мышечные волокна, артерии и вены. Если есть нарушение целостности кожных покровов, то говорят об открытом переломе.
Симптомы травмы
Перелом бедренной кости всегда вызывает непереносимую боль, избавиться от которой можно только с помощью лекарственных препаратов. Симптомы при переломе бедренной кости проявляются по-разному.
При повреждении шейки бедренной кости признаками перелома являются боли в тазу, а также в области паха. Как только человек пытается сделать какое-либо движение, боль усиливается.
Также присутствует отек тканей на месте травмирования. Кровоподтеки при этом не отмечаются.
При травмировании вертальной области бедра, клинические проявления характеризуются сильной болью, которую невозможно терпеть. При попытках пропальпировать ногу, боль становится невыносимой.
Также для этого вида повреждения характерны припухлость и кровоизлияние в суставной мешок.
При повреждении тела и нижней части бедра часто диагностируется смещение. Лечение таких повреждений длительное. При этом можно видеть, что одна нога короче другой. Открытые переломы сопровождаются сильной кровопотерей.
На данный момент асептический некроз головки бедренной кости является довольно распространенным заболеванием. Это связано со значительным изменением образа жизни и питания.
Также расширение диагностических возможностей современного оборудования (МРТ, КТ, анализатор информационной функции сердца) позволяют выявлять ранние стадии АНГБК, которые ранее не поддавались диагностике.
В современных условиях, необходимо информировать население о симптомах АНГБК, находящегося в группе риска.
Как правило, обращение к врачу происходит лишь на III или IV стадии болезни, когда для улучшения состояния больного потребуется значительно больше усилий и времени, чем при обращении за помощью на начальной стадии.Будьте внимательны к своим суставам и обращайтесь незамедлительно к врачу, если обнаружите следующие симптомы асептического некроза:
- У Вас появляется кратковременная, эпизодическая боль в зоне тазобедренного сустава, паховой области. Боль может иррадиировать в колено, крестец, поясницу.
- Появление «стартовых» болей при начале движения, подъема с кровати.
В дальнейшем симптомы появляются лавинообразно:
- Вы чувствуете постоянную боль в области тазобедренного сустава. Боль не покидает Вас в состоянии движения: при ходьбе, приседаниях или подъемах и практически не покидает Вас даже в состоянии покоя. В особо тяжёлых случаях боль даже не даёт возможности уснуть.
- Вам сложно наступать на больную ногу, как следствие появляется хромота.
- Нога теряет свою подвижность: её трудно согнуть или отвести в сторону.
- На больной ноге довольно быстро атрофируются мышцы, что создает эффект похудания конечности отдельно от остального тела.
- При ровном положении тела лёжа можно заметить, что больная нога сделалась короче здоровой.
Если Вы наблюдаете описанные симптомы АНГБК, не стоит заниматься самолечением и ждать, пока болезнь достигнет своего апогея – сустав будет менять свою форму, передвижение станет возможным только с дополнительной опорой, помощью других людей.
Обратитесь в наш Центр, и мы проведем профессиональную диагностику, которая выявит стадию болезни, подберём индивидуальное лечение и подарим надежду на восстановление сустава.
Диагностика
Основным методом определения наличия перелома мыщелка бедренной кости остается рентгенографическое исследование в различных проекциях:
- переднезадней проекции;
- боковой;
- косой.
Когда рентгеновские снимки не несут полной информации, проводится компьютерная томография.
Переломы бедренной кости очень опасны. Специалист проводит осмотр и опрос пострадавшего.
Во время осмотра доктор обращает внимание на признаки перелома. Выделяют абсолютные (обнаружена деформация бедра, крепитация костей, подвижность ноги нарушена, одна нога короче другой) и относительные (болезненные ощущения в место слома, симптом осевой нагрузки, гематома на месте травмы, нарушения функции ноги), исходя из которых, врач определяется с видом диагностирования.
При переломе диафиза бедренной кости информативными методами диагностики, которые позволяют определить наличие перелома, являются рентгеновские снимки. Рентгенограмму выполняют в двух проекциях. Также может быть назначена КТ и МРТ.
Диагностика асептического некроза головки бедренной кости включает в себя следующие наиболее распространённые методы:
- Обзорная рентгенография костей таза в трёх проекциях (на спине, на животе, укладка по Лаунштейну). Это самый старый, общепринятый метод.
- Магнитно-резонансная томография. Этот метод позволяет увидеть появление асептического некроза уже в начальных стадиях (отёк костного мозга).
- Трёхфазная сцинтиграфия мягких тканей и скелета служит для оценки кровотока, изменений в костной ткани и для исключения наличия злокачественных образований или метастазирования.
Для полного понимания клинической картины врач спрашивает о подробностях несчастного случая. Пострадавшему необходимо сообщить:
- обстоятельства чрезвычайной ситуации (как и когда произошло, что послужило причиной перелома обоих мыщелков или одного из них);
- о наличии фоновых заболеваний, особенно связанных с сердечно-сосудистой системой, опорно-двигательным аппаратом;
- о сахарном диабете, если таковой указан в медицинской карте пациента. Болезнь существенно затрудняет регенеративные процессы и ограничивает в выборе допустимых медикаментов.
При визуальном осмотре травматолог:
- исключает другие повреждения костных тканей или наличие перебитых сосудов (внутреннее кровоизлияние);
- изучает состояние кожи на предмет наличия разрывов, свидетельствующих об открытом переломе без смещения или с таковым;
- проверяет состояние нервных окончаний и их способность проводить импульсы.
Аппаратное исследование завершает сбор информации и помогает увидеть скрытое от глаз человека состояние, в котором находятся мыщелки бедра:
- Рентген. Способен показать четкую картинку, помогает увидеть место перелома, возможные осложнения, определить тип травмы. В данном случае рентгенолог обращает внимание на тазобедренный и голеностопный суставы: они также могли деформироваться.
- МРТ помогает «заглянуть внутрь» колена, если специалист подозревает перелом менисков или разрыв крестообразных и боковых связок при переломе латерального мыщелка бедренной кости.
- КТ – наиболее четкий и современный способ увидеть истинное положение дел. На снимке врач видит не только сам перелом, но и отделившиеся фрагменты костной ткани.
- Прочие анализы и обследования. Требуются при подозрении на травмы других органов, а также для более полного понимания состояния пациента. К ним относятся: ультразвуковое исследование, анализ крови на уровень гемоглобина и лейкоцитов, МРТ мозга, брюшины, грудной клетки.
Лечение перелома
Основное правило первой помощи при переломе – обездвижить поврежденную конечность и вызвать скорую медицинскую помощь. Ни в коем случае не нужно доставлять человека до больницы самостоятельно. Неправильное положение при перемещении в транспорте и при передвижении может привести к смещению осколка мыщелка.
Если боль становится невыносимой, можно дать обезболивающий препарат, например, Анальгин.
Важно! До прибытия врача необходимо разговаривать с человеком, получившим травму, отвлекая тем самым от болевых ощущений.
Нельзя самостоятельно вправлять кость! Такие действия лишь усугубят повреждение.
Консервативное лечение
При консервативном лечении прежде всего удаляют кровь, скопившуюся в коленном суставе. Для этого используют специальный шприц для пункции. Далее проводят обезболивание сустава путем введения раствора новокаина. При этом игла из колена не вынимается, меняется лишь сам шприц.
После этих манипуляций на колено накладывается гипсовая повязка с окном, через которое делается повторная пункция при необходимости. В гипсе пациент проведет от 4 до 6 недель, затем будет сделан новый рентгеновский снимок для контроля срастания костей и назначения реабилитационных процедур.
Передвижение разрешено с помощью костылей. Нагрузка на поврежденную конечность возможна через 3 месяца или позже. Восстановление работоспособности происходит через 4-5 месяцев.
Постоянное вытяжение
Для лечения перелома мыщелка бедренной кости без смещения часто используют метод вытяжения:
- Поврежденную ногу слегка сгибают в колене и помещают ее на шину Белера.
- Через пяточную кость проводят спицу и подвешивают на нее груз весом от 4 до 6 кг.
- Спустя 3-4 дня крепят фланелевые тяги, направленные в противоположные стороны: один бинт проходит через голень, другой – через колено. К ним крепятся грузы массой около 3 кг, обычно этого бывает достаточно для восстановления и удержания целостности кости бедра.
В таком положении пациент находится от 1 до 1,5 месяцев. Затем ему накладывают гипс на несколько недель. Нагрузка вводится постепенно.
Оперативное лечение
Хирургическое вмешательство требуется при переломе мыщелка со смещением. Проводится оно под общим наркозом через 3-7 суток после травмы. Через проделанный разрез удаляют последствия перелома:
- выделившуюся кровь;
- жидкость;
- мелкие осколки кости.
Отломившаяся часть мыщелка устанавливается на место и крепится к бедренной кости при помощи длинного винта. Он обязательно должен войти в мыщелок с противоположной стороны. Если произошел перелом двух мыщелков, они крепятся двумя винтами.
Факт! Если отломленная часть мыщелка имеет большой размер, ее тоже могу крепить при помощи 2 винтов.
При переломе двух мыщелков одной кости используют также метод их фиксации винтами и пластиной. В этом случае винты проходят сначала через металлическую пластину, затем через костную ткань.
Швы и гипсовую повязку накладывают сроком до 1,5 месяцев. Восстановление всех функций коленного сустава произойдет не раньше, чем через 4 месяца.
Удаление металлических элементов происходит через 1 год, предварительно сделав рентгенографический снимок.
Если произошел импрессионный перелом, при котором губчатая ткань мыщелка сминается, проводят чрескостный остеосинтез, поскольку при креплении винтами не достигается нужный эффект.
Перелом бедренной кости требует неотложной помощи и квалифицированного лечения. Терапия повреждения определяется тяжестью травмирования. Поэтому, переломы бедра без смещения лечатся консервативным методом. Целью лечения повреждения бедра является сопоставление смещенных обломков, а также их фиксация и дальнейшая реабилитация.
При закрытых переломах без смещения место повреждения обезболивают, затем накладывают гипсовую лонгету (бандаж, кокситную повязку). Если произошло смещение, рана открытая, выполняют футлярную блокаду. В качестве обезболивающего при переломе бедра используют раствор Новокаина.
Лечение переломов бедренной кости со смещением требует репозиции обломков и, чаще всего, оперативного вмешательства, во время которого и проводят сопоставление смещенных фрагментов. Так как лечить сломанное бедро консервативным способом часто не удается из-за множественных повреждений.
Это же касается и внутрисуставных переломов дистального отдела бедренной кости. При этом могут назначить скелетное вытяжение, после чего, ношение гипса.
Постановка диагноза. Первые 2 месяца проводят скелетное вытяжение при переломе бедренной кости. Проведение массажа в указанный период. После вытяжки показана ходьба на костылях. Через четыре месяца костыли убирают, и больному необходимо учится ходить самостоятельно. Через шесть месяцев, если лечение успешное – пациент восстанавливает утраченные функции ноги.
Но если этого не произошло, и травма требует немедленного оперативного вмешательства, проводят операцию с фиксацией обломков.
Произошел перелом бедренной кости со смещением и повреждением сосудов и тканей. Произошел закрытый оскольчатый перелом, который осложнен изолированным кровотечением в область суставного мешка. Консервативное лечение перелома бедренной кости не дало положительного результата или костные фрагменты при этом срослись неправильно.
Два основных способа:
- консервативный;
- операционный.
Выбор делает лечащий врач, основываясь на наличии:
- смещения отломков;
- фоновых заболеваний (порок сердца, сахарный диабет, проблемы с сосудами).
В молодом возрасте люди обычно хотят не просто выздороветь, а добиться полного восстановления конечности, что часто бывает невозможно без хирургии.
В других случаях при отсутствии осложнений достаточно консервативных методов, которые не всегда достигают идеального результата в плане выравнивания оси в ноге, но более безопасны и не требуют длительной реабилитации, сопровождающейся активным медикаментозным лечением.
Консервативный способ
Основной принцип – добиться максимального обездвиживания бедра и колена. Для этого применяются:
- лонгеты;
- круговая гипсовая повязка;
- пластиковый гипс.
Преимущества последнего:
- легкость по весу;
- удобство в ношении.
Ортезы ограничивают активность не на 100%, допуская небольшое движение по заданной амплитуде. Брейсы применяются реже, и решение в данном случае принимает только травматолог или хирург.
Регулярный рентген показывает:
- эффективность выбранного метода иммобилизации;
- скорость регенеративных процессов;
- смещение обломков, произошедшее в период лечения.
Первичная костная мозоль появляется лишь спустя несколько недель. Подобный «отдых» необычайно вреден для коленного сустава, здоровье которого напрямую зависит от наличия двигательной активности. Если период обездвиживания затянется, то возможно образование спаек и уменьшение доступной амплитуды.
Часто отделившиеся фрагменты движутся вместе с сокращением мускулатуры, не только вызывая боль, но и делая невозможным нормальное срастание тканей. Так как мозоль образуется только на неподвижных костях, требуется операция для принудительного соединения частей мыщелка со смещением. В противном случае нога не сможет принимать на себя полную нагрузку тела из-за образования ложных суставов.
Преимущества метода:
- полноценное восстановление кости из обломков;
- ликвидация смещения;
- построение заново оси конечности.
При скелетном вытяжении фрагменты скрепляются:
- винтами;
- штифтами;
- пластинами.
В тяжелых случаях требуется артротомия, когда хирург вскрывает поврежденный коленный сустав. В остальных ограничиваются артроскопией с ввод
