Инородные тела при переломе
Инородное тело — чуждый организму предмет, проникший в него извне. Попадание инородного тела в организм вызывает изменения, зависящие от величины, формы, физических и химических свойств инородного тела, наличия бактериальной флоры, от механизма их попадания и расположения. Химически активные инородные тела могут вызывать воспалительную реакцию окружающих тканей вплоть до омертвения. При слепых осколочных и пулевых ранениях вместе с металлом снаряда в тканях застревают обрывки одежды, грязь и т. д. Бактериально загрязнённые мнородные тела влекут за собой нагноение.
Инородные тела могут причинять боль в связи с давлением на нервные образования, приводить к кровотечению (пролежень сосуда), прободению, но могут без осложнений многие годы оставаться в организме.
В быту инородные тела чаще бывают у детей, которые заглатывают, вдыхают, всовывают в нос и ухо всевозможные предметы. Взрослые случайно проглатывают мясные и рыбные кости, иногда (во сне, в обморочном состоянии) зубные протезы.
Из дыхательных путей глотки и пищевода инородные тела извлекают главным образом эндоскопом. В желудке и кишечнике инородное тело, даже с острыми краями, чаще благополучно продвигается при перистальтических сокращениях и выходят естественным путём; в этих случаях назначают обволакивающую пищу (каши, пюре, кисели, молоко) и наблюдают (рентгенологически) за продвижением предмета.
Особую категорию составляют инородные тела, вводимые в организм с лечебной целью на определённый срок (гвоздь для сколачивания отломков костей при переломах, водитель ритма сердца при его блокаде) или навсегда (сосудистый протез, сердечный клапан). Такие инородные тела не должны раздражать живые ткани. Соприкасающиеся с кровью поверхности протезов должны быть идеально гладкими, чтобы не вызывать образование тромбов в крови.
Попадание инородного тела в глаз и ухо
Инородное тело (песчинка, мошка и т. п.), попавшее на слизистую оболочку века или глазного яблока, обязательна надо осторожно удалить. Для этого пострадавшего заставляют смотреть вверх и большим пальцем оттягивают край нижнего века книзу. Для осмотра слизистой оболочки верхнего века пострадавший должен смотреть вниз, при этом кожу века оттягивают вверх. Обнаружив соринку, ее осторожно удаляют влажной ваткой или кончиком чистого носового платка.
Если соринка почему-либо не извлекается или находится в роговице, не пытайтесь во что бы то ни стало ее удалить — можно поранить роговицу. Нужно промыть глаз при помощи пипетки раствором борной кислоты (половину чайной ложки на стакан теплой воды) и не туго забинтовать. Нельзя тереть глаз или вылизывать соринку.
При попадании насекомого в ухо пострадавший ложится на бок, и ему закапывают в слуховой проход немного растительного или другого масла. Через минуту он должен повернуться на другой бок и лежать несколько минут, пока инородное тело не выйдет вместе с маслом. Если инородное тело осталось в слуховом проходе, извлекать его самим не следует, лучше обратиться к врачу.
Песок из уха удаляют, промывая перекисью водорода с помощью небольшой резиновой груши. Ни в коем случае нельзя пытаться удалить из уха инородное тело шпильками, иголками, спичками!
Помощь при попадании инородного тела в нос
Инородные тела носа чаще встречаются у детей, которые сами запихивают себе в нос мелкие предметы (шарики, бусинки, ягоды, пуговицы и т.п.). Нередко это приводит к развитию воспалительного процесса, который проявляется заложенностью носа, затруднением носового дыхания, появлением выделений из носа с неприятным запахом.
Оказание помощи. Надо попросить ребенка высморкаться, прижав пальцами здоровую половину носа. Если после этого инородное тело осталось на месте, необходимо без промедления обратиться к врачу-отоларингологу (ЛОР).
Внимание! Недопустимо самим предпринимать попытки удаления инородного тела из носа. Это может привести к повреждению слизистой носовой полости, носовой перегородки, остановке дыхания или к тому, что Вы протолкнете инородное тело дальше в дыхательные пути, а это уже опасно для жизни ребенка.
Попадание инородного тела в дыхательные пути
Наиболее часто инородные тела попадают в дыхательные пути при разговоре, во время еды или при воспалительных заболеваниях гортани. Закрывая просвет трахеи, они прекращают доступ воздуха в легкие: наступает остановка дыхания, затем сердца. При попадании в гортань инородное тело вызывает приступ кашля, во время которого оно может выскочить. Если этого не произошло, появляется чувство удушья, которое может привести к потере сознания вследствие остановки дыхания и сердца.
Оказание помощи:
1. Если пострадавший в сознании, необходимо встать позади него и попросив наклонить туловище вперед под углом 30-45°, ладонью не сильно, но резко 2-3 раза ударить его между лопатками. Если это не помогло, то необходимо использовать другой, более эффективный метод.
Необходимо подойти к пострадавшему со стороны спины, обхватить его руками так, чтобы сложенные «в замок» кисти рук находились на средней линии живота (на его верхней части — эпигастральная область), резко и сильно надавить 2-3 раза назад и вверх. При этом инородное тело удаляется из дыхательных путей. В случае отсутствия эффекта манипуляцию следует повторить.
2. Если пострадавший находится в бессознательном состоянии, его следует уложить животом на согнутое колено, опустив голову как можно ниже. Ударить 2-3 раза ладонью между лопатками достаточно резко, но не очень сильно. При отсутствии эффекта манипуляцию повторяют.
Внимание!Успешность в оказании помощи пострадавшему напрямую зависит от грамотных действий оказывающего помощь. Решающим здесь является фактор времени. Чем быстрее начата помощь, тем выше вероятность оживления пострадавшего.
Будьте здоровы!
Источник
 êîíöå àâãóñòà ñîáðàëèñü ìû íåáîëüøîé ìåäèöèíñêîé êîìïàíèåé â ïîõîä.  îñíîâíîì óæå íå ìîëîä¸æü, ïîýòîìó ïîõîä ìàêñèìàëüíî îáëåã÷¸ííûé ñíà÷àëà íà ìàøèíàõ ïî àñôàëüòó, à êàê àñôàëüò çàêîí÷èëñÿ, ìàøèíû çà ìàëóþ ìçäó áðîñèëè ó äåäà íà õóòîðå. Åù¸ äåñÿòü-ïÿòíàäöàòü êèëîìåòðîâ ÷åðåç ëåñ, ïåøêîì, íà áåðåã íåáîëüøîãî, íî î÷åíü êðàñèâîãî îçåðà.
Äóøåâíî ïîñèäåëè. Êîñò¸ð, øàøëûêè, ðàçãîâîðû. Ñíà÷àëà âñïîìíèëè ñòóäåí÷åñòâî, ïîòîì, êóäà æå áåç ýòîãî, ðàçãîâîð ïåðåø¸ë íà ðàáîòó. Ïàöèåíòû, íà÷àëüñòâî, æàëîáû. Ïî ïàëàòêàì ðàçîøëèñü óæå ÷àñà â òðè íî÷è.
Áëèæå ê äåñÿòè âûïîëçàþ ê êîñòðó, à òàì óæå ñèäèò Âàëåðèé Ïåòðîâè÷, çàâ. òðàâìàòîëîãèè îäíîé èç ðàéîííûõ áîëüíèö. Ñèäèò, â ðþêçàêå êîïàåòñÿ è ëèöî ó íåãî êàêîå-òî îçàäà÷åííîå.
— Ñëóøàé, — ãîâîðèò. À òû ñóìêó òàêóþ ñèíþþ íå âèäåë?
— Íå âèäåë, — îòâå÷àþ. À ÷òî?
— Íó òàê è çíàë. Âåñü çàïàñ õëåáà â ìàøèíå îñòàâèë. Ìÿñî åñòü, êîíüÿê åñòü, äàæå ìàíäàðèíû, ÷òîá èõ, çàõâàòèëè. À õëåá çàáûëè.
— Â÷åðà æå áûë.
Ýòî ÿ îòäåëüíî ïàðó áóõàíîê â ðþêçàê ïîëîæèë.  ñóìêó íå âëåçëè. Òåïåðü îò íèõ äâå êîðî÷êè îñòàëèñü. Íàäî èäòè. À òî òðè äíÿ åù¸, à ó íàñ íè êðîøêè.
À äî ìàøèí, íàïîìíþ ïÿòíàäöàòü êèëîìåòðîâ.
— Ïîãîäè, — ÿ äîñòàë èç êàðìàíà òåëåôîí è ïîëåç â îäíî èçâåñòíîå ïðèëîæåíèå. Åñëè ñåé÷àñ âäîëü áåðåãà îçåðà íà ñåâåð, ïîòîì ïîëåì êèëîìåòðà òðè, òî âûéäåì ê äåðåâíå. Òàì íàâåðíÿêà ñåëüïî èìååòñÿ.  ñåëüïî õëåá è êóïèì.
— Ïîøëè, — îæèâèëñÿ Âàëåðèé Ïåòðîâè÷. Çàîäíî è ãîëîâó ïðîâåòðèì, à òî ÿ â÷åðà ïåðåáîðùèë ñ êîíüÿêîì.
Îáîãíóëè îçåðî, ïðîøëè êèëîìåòðà äâà ïî ëåñó è âûáðàëèñü íà îãðîìíûé ëóã. Õîðîøî, ïòè÷êè ïîþò, êóçíå÷èêè ñòðåêî÷óò, ëþòèêè-ðîìàøêè ïàõíóò. À ïðÿìî ïîñðåäè ëóãà ñòàäî êîëõîçíîå, ñîòíÿ ïÿòíèñòûõ áóð¸íîê è õðàïÿùèé íà âñþ îêðóãó ïàñòóõ.
Ïðèëîæåíèå â òåëåôîíå âåä¸ò íàñ ïðÿìî ÷åðåç ýòî ñòàäî. Êîðîâû îæèâèëèñü, ïî÷óÿëè ÷óæàêîâ, ïîäíÿëè ðîãàòûå ãîëîâû. Îòêóäà-òî âûêàòèëàñü ñåëüñêàÿ ïóñòîëàéêà, îáíþõàëà íàøè ñàïîãè, òÿâêíóëà è óáåæàëà ïî ñâîèì äåëàì. Ïàñòóõ äàæå íå ïðîñíóëñÿ. Ñìîòðþ Âàëåðèé Ïåòðîâè÷ â ñòîðîíó çàáèðàåò, ïîäàëüøå îò ñòàäà.
— Ïåòðîâè÷, — óäèâëÿþñü ÿ. Òû ÷åãî?
— Äà íó èõ, — ¸æèòñÿ äîêòîð. Äàâàé îáîéä¸ì.
— Òû êîðîâ èñïóãàëñÿ? Ýòî æå ñòàäî äîìàøíåé ñêîòèíû, à íå âîë÷üÿ ñòàÿ. Îíè òåáÿ äàæå íå çàìåòÿò.
— Äàâàé îáîéä¸ì, — òÿíåò ìåíÿ çà ðóêàâ Âàëåðèé Ïåòðîâè÷. Ó ìåíÿ èç-çà ýòèõ áóð¸íîê òàêîå ëåòî áûëî, ÷òî âðàãó íå ïîæåëàåøü.
— Òàê ðàññêàæè, — ïðåäëàãàþ. Èäòè åù¸ äîëãî.
— Äà ÷åãî òóò äîëãî ðàññêàçûâàòü. Òû æå ïîìíèøü, ðàáîòàþ ÿ â ðàéîííîé áîëüíèöå. È ïàöèåíòîâ íàì âåçóò íå òîëüêî èç ãîðîäà, íî è ñî âñåõ îêðåñòíûõ ñ¸ë. Çèìîé òðàêòîðèñò èç Êóðüÿíîâà íîãó ñëîìàë êî ìíå. Âåñíîé ïàðíè íà ñåëüñêîé äèñêîòåêå â Çàòûøêàõ ïîäðàëèñü, ðåáðà äðóã äðóãó ïîìÿëè îïÿòü êî ìíå. À ëåòîì íà÷àëàñü ó íàñ ýïèäåìèÿ êîðîâüèõ òðàâì.
Ñíà÷àëà ïðèâåçëè ñêîòíèêà èç Áûëüêîâî. Ïðîòèâíûé ìóæèê, ïüþùèé, êàê áîëüøàÿ ÷àñòü ýòèõ ñêîòíèêîâ. Æèçíü ó íåãî íå óäàëàñü, âîò íà ñêîòèíå è îòðûâàëñÿ.  èþíå ïíóë îò äóøè êàêóþ-òî ò¸ëêó ìîëîäóþ, à îíà ðàçâåðíóëàñü è ðîãàìè åãî. Ïåðåëîì ãðóäèíû, ÷åòûð¸õ ð¸áåð, íó è òàê, ïî ìåëî÷è, ñèíÿêè-óøèáû. Ïîëîæèëè â ïàëàòó, ëå÷èì. Íåäåëè íå ïðîøëî èç ñîñåäíåé äåðåâíè äîÿðêó ïðèâîçÿò. Òàì äðóãàÿ èñòîðèÿ. Çèìîé èì ôåðìó ðåìîíòèðîâàëè, êàêèå-òî íîâûå ïåðåãîðîäêè ñòàâèëè, îêíà ìåíÿëè. Ïåðåãîðîäêè õàëòóðà. Òîëùèíà â îäèí êèðïè÷, åù¸ è ñ öåìåíòîì ÷òî-òî íàìóäðèëè. Óêðàëè ïîëîâèíó, ñêîðåå âñåãî. Äîÿðêà ó ïåðåãîðîäêè ñòîÿëà, âîçèëàñü ñ àïïàðàòîì. À ñ äðóãîé ñòîðîíû, êîðîâà áîê ðåøèëà î êèðïè÷è ïî÷åñàòü. Íàâàëèëàñü âñåé òóøåé, ïåðåãîðîäêà è ðóõíóëà. Ïðÿìî íà äîÿðêó. Ïåðåëîì êëþ÷èöû, Ç×ÌÒ. Ñåëÿíå òåïåðü ñî ñòðîèòåëÿìè ñóäÿòñÿ.  áîëüíèöó ïðåäñòàâèòåëü îò ñòðîèòåëüíîé êîìïàíèè ïðèåçæàë, äîÿðêå çîëîòûå ãîðû ñóëèò. Íî ýòî óæå íå íàøå äåëî.
À â àâãóñòå íîâàÿ èñòîðèÿ. Äâà ïàñòóõà âûãîíÿëè óòðîì ñòàäî. Îäèí ïîñòàðøå, ïîîïûòíåå, íàòàñêàë äâóõ äâîðòåðüåðîâ ñåáå â ïîìîùü. Âòîðîé îáû÷íûé äåðåâåíñêèé ïüÿí÷óæêà, êîòîðûé ëåòîì ïàñòóõîì, îñåíüþ ñêîòíèêîì, çèìîé áåçðàáîòíûì. Ïàñòóõ èç íåãî òàê ñåáå, åù¸ è ïüÿíûé âå÷íî.  òî óòðî ïðèø¸ë êàê îáû÷íî åëå íà íîãàõ ñòîèò. Íà÷àëè ñòàäî âûãîíÿòü. Ïüÿíèöà ÷óòü âïåðåäè, îïûòíûé ñ ñîáàêàìè ñçàäè. Âûøëè ñ ôåðìû, ê ïîëþ ïîäîãíàëè. Êîðîâû òðàâó óâèäåëè, çàñïåøèëè, åù¸ è ñîáàêè ñçàäè íàæàëè. À ïåðåäíèé ïàñòóõ âîçüìè è ñïîòêíèñü. Áûë áû òðåçâûé âñêî÷èë áû òóò æå. À ïüÿíûé íå ñîîáðàçèë. È ñòàäî ïðÿìî ïî íåìó ïðîøëî. Çíàåøü ñêîëüêî îäíà êîðîâà âåñèò? Âîò òî-òî è îíî. Îïÿòü ð¸áðà, óøèáû, ñèíÿêè.
Óæå â ñåíòÿáðå øêîëüíèêè èç Êèðüÿíîâà øëè ñ ó÷¸áû, äà ÷åðåç ïîëå. À òàì âîò òàêîå æå ñòàäî. È ïàñòóõ, çàðàçà, ñïèò. Ðåøèëè â òîðåàäîðîâ ïîèãðàòü. Îòîãíàëè îäíó èç êîðîâ â ñòîðîíó è äàâàé å¸ äðàçíèòü. Òà îøàëåëà, êóäà íå êèíåòñÿ âñþäó ýòè äóðàêè ìàëîëåòíèå. Êðè÷àò, ïîðòôåëÿìè ìàøóò. Äîâåëè æèâîòíîå. Êîðîâà âçáåëåíèëàñü è íàïðÿìèê îáðàòíî ê ñòàäó ðâàíóëà. Íà ïóòè îäèí èç òîðåàäîðîâ ñëó÷èëñÿ. Äîãàäûâàåøüñÿ?
— иáðà, óøèáû, ñèíÿêè?
— Èìåííî. Ïîýòîìó íó èõ, ýòèõ áóð¸íîê. Ïîøëè ëó÷øå îáîéä¸ì.
Ìû âçÿëè ïðàâåå, îáîãíóëè ñòàäî.  ñåëüïî êóïèëè äâà ïàêåòà ÷åðíîãî õëåáà è áàòîíîâ, à êîãäà âåðíóëèñü, îêàçàëîñü, ÷òî ñèíÿÿ ñóìêà ñ õëåáîì íàøëàñü â îäíîé èç ïàëàòîê.
Íó íè÷åãî, çàòî ãîëîâó ïðîâåòðèëè.
Àâòîð Ïàâåë Ãóøèíåö (DoktorLobanov) ðàññêàç èç êíèãè «Ñáîðíèê íîìåð ïÿòü»
Источник
Инородными телами (ИТ) принято называть предметы, чужеродные для человеческого организма, внедряющиеся в органы, мягкие ткани, полости через естественные отверстия или поврежденные покровы. Инородными считаются также предметы, введенные в организм в процессе хирургического вмешательства с целью обеспечения здоровья пациента (протезы органов, сосудов или суставов, пластины, стержни, шовный материал).
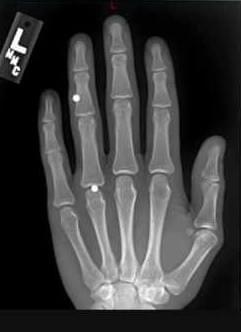
Как показывает многолетняя практика хирурга, инородные тела чаще всего проникают в мягкие ткани кистей рук. Это могут быть иглы или их обломки, осколки стекла, металлическая стружка, щепки (занозы), пульки. Причинами проникновения инородных тел в ткани кисти являются травмы, полученные в быту или на производстве, чрезвычайные ситуации (аварии, теракты) или боевые действия.
Симптомы присутствия инородных тел в тканях кисти
Практически все инородные тела, кроме введенных при хирургическом вмешательстве, в определенной степени загрязнены микроорганизмами. Дальнейшая клиническая картина напрямую зависит от степени биологической активности инородного тела и индивидуальных особенностей организма. Проникая внутрь кисти, инородное тело вызывает различную реакцию со стороны тканей:
- Слабоактивные ИТ вызывают умеренный воспалительный процесс с последующим образованием фиброзной капсулы. В этом случае клинические симптомы могут отсутствовать длительное время, однако, под воздействием внешних факторов воспалительный процесс может обостриться;
- Проникновение инородных тел, содержащих чужеродный белок , может вызвать в тканях кисти аллергическую реакцию, нагноение, абсцесс, флегмону;
- ИТ, содержащие жиры, могут способствовать развитию липогранулемы.
- Внедрение химически активных ИТ может способствовать образованию некроза окружающих тканей;
- ИТ, локализующиеся вблизи сосудов, приводят к разрушению их стенок, образованию пульсирующей гематомы или развитию кровотечения;
- Внедрение инородных тел в область расположения нервных стволов или окончаний кисти вызывает болевые ощущения, а попадание внутрь суставов нарушает их подвижность и приводит к их блокаде.
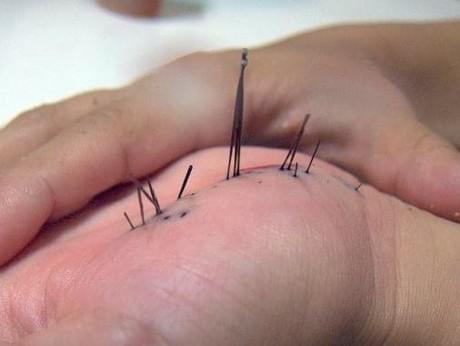
Характерными симптомами присутствия инородного тела в кисти являются:
- отек,
- синюшность,
- пастозность,
- гиперестезия кожи,
- сглаженность рельефа поверхности кисти,
- ограничение сгибания,
- атрофия мышц.
Диагностика инородных тел кисти
Диагностические мероприятия играют важную роль в своевременном выявлении инородного тела в тканях кисти. ИТ могут иметь различную локализацию:
- Поверхностное проникновение, когда тело располагается в подкожных слоях, и определяется визуально;
- Глубокое проникновение, когда тело проникает в глубокие слои и имеет острые края;
- Внутрисуставное, кода тело поражает сустав или кость;
- Осложненное, если тело сопровождается кровотечением, переломом или обширной раной.
По свидетельствам специалистов ИТ чаще всего локализуются в пястье, пальцах, реже – в запястье руки. При огнестрельных ранах ИТ рассеиваются по всей площади кисти.

Заподозрить присутствие ИТ возможно с помощью визуального осмотра и пальпации. В особых случаях назначается рентгенодиагностика, которая включает рентгенографию, рентгеноскопию, электрорентгенографию. Все ИТ классифицируются как рентген контрастные – видимые на снимке при рентгенографии, малоконтрастные – трудно определяемые на рентгеновском снимке, и рентген неконтрастные – не проявляющиеся при рентгенографии. Последние могут быть выявлены с помощью ультразвукового исследования.
Основные методы извлечения инородных тел
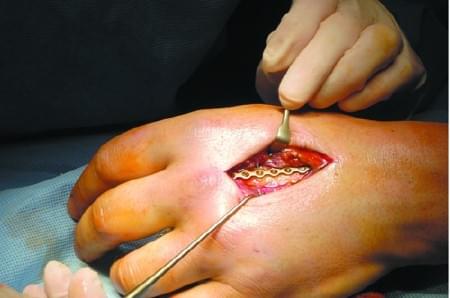
В зависимости от локализации инородного тела в тканях кисти зависит и способ лечения. ИТ поверхностного расположения извлекаются в амбулаторных условиях с соблюдением правил асептики, и использованием различных инструментов и приемов. Так, занозу можно удалить с помощью острой иглы и пинцета, швейную иглу – путем определения ее концов и нажатием на один из них. При наличии свища ИТ удаляется через свищевой ход с последующей обработкой канала.
В остальных ситуациях извлечение инородного тела из кисти проводится специалистом с помощью оперативного вмешательства. Удалению подлежат ИТ:
- Визуально различимые и легко пальпируемые;
- Ограничивающие движение в суставах и сухожилиях;
- Формирующие болевой синдром;
- Поддерживающие воспалительный процесс;
- Вызывающие некроз тканей.
Операция проводится с использованием проводниковой, регионарной, внутривенной или местной анестезии. Перед операцией врач вводит пациенту противостолбнячную сыворотку или анатоксин. Послойно проникая в глубокие слои тканей, хирург извлекает инородное тело, а затем осторожно заштвает ткани руки.
Реабилитация
При своевременном извлечении инородного тела заживление раны происходит без осложнений. Доказано, что почти у 90% пациентов заживление происходит первичным натяжением и лишь, примерно у 10% — вторичным натяжением. После заживления при нарушениях двигательной функции кисти пациенту назначается упражнения ЛФК.
Источник
Перелом руки – один из наиболее частых видов переломов, встречающихся в быту. Очень важно уметь оказывать первую помощь. Самым важным является вовремя иммобилизовать руку, иначе закрытый перелом может превратиться в открытый. Для иммобилизации к руке необходимо приложить шину и зафиксировать. В качестве шины можно использовать подручные материалы: доску, фанеру, толстую ветку и тд. Существуют несколько разновидностей шин, подбирать которые необходимо в зависимости от вида перелома.
Лестничная шина Крамера изготавливается из проволоки. Ее необходимо накладывать поверх одежды. Шину моделируют по здоровой руке, а затем накладывают на поврежденную конечность. Важно, чтоб шина охватывала два сустава.
Пневматические шины представляют собой герметичные камеры, внутрь которых помещается конечность. Различают три основных типа пневматических шин – для кисти и предплечья, для стопы и голени и для бедра. Этот тип шин прост в применении и наиболее часто используется не только сотрудниками «скорой помощи», но и службами МЧС, медицины катастроф, в спортивной медицине. Эти виды шин можно использовать не только при переломе, но и при ушибах, кровоизлияниях, повреждениях суставов.
При сильной боли можно принять анальгезирующий препарат – анальгин, кеторол, ибупрофен. Руку с шиной подвесить в согнутом в локте положении. При развитии болевого шока – то есть реакции организма на боль, при которой страдает нервная и сердечно-сосудистая система, важно принять незамедлительные меры. В противном случае, такое состояние может привести к смерти. Важно оказать первую помощь пострадавшему до приезда скорой помощи. О развитии болевого шока у пострадавшего свидетельствуют спутанность сознания, заторможенность, бледность, понижение температуры тела, снижение тонуса мышц, больной не понимает, что с ним происходит. На следующей стадии снижается артериальное давление до 90-100 мм рт.ст, учащенный пульс до 120 уд. в мин., холодный пот.
Пострадавшего с симптомами болевого шока необходимо согреть с помощью грелок, одеял, отпоить горячим чаем. При рвоте или ранениях брюшной полости пить запрещено.
Транспортировать пострадавшего можно только после устранения симптомов шока.
При открытом переломе руки в первую очередь необходимо остановить кровотечение. Для этого необходимо наложить жгут на область выше раны. Жгут представляет из себя прочную резиновую полоску. Жгут накладывают на 30-40 минут, в зависимости от состояния человека, времени года. Более длительное наложение может быть чревато некрозом, ведь конечность по сути отключают от кровотока, что может быть чревато развитием кислородного голодания. Что делать если под рукой не оказалось жгута? Можно наложить импровизированное средство, например, кусок ткани, ленты, веревки, собственный ремень и др.
Существуют две разновидности жгутов – ленточные и воронкообразные. Ленточный жгут – это небольшой отрезок ленты из резины. На нем могут быть нанесены отверстия для кнопок, или кнопки, которые позволяют его застегнуть.
Воронковые жгуты обычно используются в экстремальных условиях. Они представляют собой широкую синтетическую ленту, застегивающуюся с помощью липучки, которая обеспечивает надежную фиксацию. Часто такие жгуты снабжены медицинским маячком, который отслеживает время наложения.
Рану обработать антисептиком для того, чтобы предупредить попадание инфекции. После остановки кровотечения и обработки раны руку необходимо зафиксировать.
Источник
