Инфекционные осложнения переломов
МАЛЫЕ ФОРМЫ НАГНОЕНИЯ К малым формам нагноения относятся локальные очаги слабовирулентной инфекции в области послеоперационных ран (источники: гематома, асептический краевой некроз травмированных мягких тканей, лигатуры, инородные тела), околоспицевых ран (постоянная микротравматизация, повторные микробные инвазии), инъекционных ран, пролежней от избыточного давления костными отломками изнутри, гипсовыми повязками снаружи. Повышение содержания микробных тел на 1 г ткани раны свыше 10s является решающим фактором в развитии нагноения. У большинства больных эти осложнения развиваются в ранние сроки -до 1 мес с момента операции, но могут возникать и позднее. Несвоевременное и нерадикальное лечение малых форм нагноения, особенно гематом, ведет к развитию тяжелых гнойных процессов — абсцессов, флегмон, остеомиелита.
Признаки: местные интенсивные боли в первые 2 сут после операции или травмы, выраженная отечность, признаки общей интоксикации (токсико-резорбтивная лихорадка с подъемами температуры по вечерам до 38…40°С, тахикардия, тахипноэ, озноб). Характерны жалобы на головные боли, бессонницу, потливость, раздражительность, повышенную утомляемость, тягостные, неприятные ощущения без определенной локализации. На тяжелую интоксикацию указывают апатия, депрессия, появление зрительных и слуховых галлюцинаций. В крови — стойкая анемия^ лейкоцитоз, нейтрофильный сдвиг в формуле крови влево, лимфоцитопения, моноцитоз, повышение СОЭ. Гематомы могут вскрыться самопроизвольно в течение 1 нед после появления клинических признаков, однако удалять их следует хирургическим путем в более ранние сроки. Инфекционные осложнения следует ожидать после продолжительных операций (более 11/2 ч), выраженной операционной кровопо-тери (более 0,5 л), травматичных вмешательств, применения биологических и синтетических материалов, при наличии сопутствующих заболеваний (диабет, респираторные, хронические желудочно-кишечные заболевания, стоматит, кариес и др.).
Лечение послеоперационных гематом должно быть ранним, комплексным, радикальным. На фоне активной детоксикаци-онной терапии под общим обезболиванием широко вскрывают гематому (после предварительного ее контрастирования растворами метиленового синего или бриллиантового зеленого), проводят тщательную ревизию раны, ориентируясь по окрашенным тканям, удаляют нежизнеспособные ткани, полость раны обильно промывают растворами антисептиков, обрабатывают ультразвуком, облучают лазером, вакуумируют. Вопросы сохранения или удаления конструкций (стержней, винтов, пластин, эндопротезов) решают индивидуально. Рану зашивают наглухо после иссечения краев с оставлением дренажей для активного дренирования и проточного промывания в течение 1-2 нед.
В послеоперационном периоде проводят активную антибактериальную терапию, общеукрепляющее лечение. До заживления раны конечность иммобилизуют гипсовой лонгетой.
Лечение воспаления околоспицевых ран проводят по правилам гнойной хирургии. При первых же признаках (отек, покраснение, боль, повышение местной температуры) кожу и подкожную клетчатку вокруг спицы инфильтруют новокаином с антибиотиками и рассекают продольно не менее чем на 3 см. Рану обрабатывают растворами антисептиков и тампонируют порошкообразными сорбентами (гелевин, уголь), а при их отсутствии — марлевыми тампонами с гипертоническим раствором натрия хлорида, которые меняют 2 раза в день. Обычно в течение 2 сут воспалительный процесс купируется, рана заживает к 7-8-му дню. Если ликвидировать воспаление мягких тканей за 2-3 дня не удается, из раны появляются гнойные выделения и развивается общая реакция организма, то спицу удаляют и производят широкое дренирование через оба спицевые отверстия в коже. Назначают общую и местную антибактериальную терапию, УФО, лазеро- и магнитотерапию.
ЛИГАТУРНЫЕ свищи проявляются после вскрытия скудными, но упорными серозно-гнойными выделениями, могут самопроизвольно закрыться после отхождения лигатуры. Являясь потенциальной причиной развития тяжелых гнойных процессов, они требуют раннего хирургического вмешательства. Обязательны рентгеноконтрастные исследования и прокрашивание свищевых ходов перед операцией.
Лечение пролежней включает повышение общей реактивности организма (переливание крови, введение белковых препаратов, витаминов, анаболических стероидов, иммуностимуляторов) и стимуляцию местных процессов регенерации воздействием на патологические и пограничные ткани протео-дитическими ферментами (химотрипсин, террилитин), растворами антисептиков, мазями на водорастворимой основе (ле-восин, левомеколь), облучение лазером, УФО. При большой площади пролежня показана свободная и несвободная кожная пластика.
Профилактика гнойных осложнений открытых переломов. Первичная хирургическая обработка раны должна быть проведена в течение 4-6 ч после травмы. Каждый час отсрочки оперативного вмешательства увеличивает вероятность развития нагноения и остеомиелита. Обработка основных костных фрагментов включает механическую очистку их концов, удаление из костномозговых каналов пробок, состоящих из костных осколков и размозженных мягких тканей, обильную обработку костной раны растворами антисептиков с применением ультразвуковой кавитации. Мелкие осколки обычно удаляют, средние и крупные, не связанные с мягкими тканями, извлекают, очищают, помещают на несколько минут в насыщенный раствор антисептиков, а затем — в изотонический раствор натрия хлорида с антибиотиками (например, канамицина 2 млн ЕД на 100 мл). Осколки, связанные с мягкими тканями, обрабатывают как и основные костные фрагменты. После репозиции и фиксации основных фрагментов осколки укладывают таким образом, чтобы мышцы полностью изолировали их от поверхностных тканей. Для этого может быть применена и миопластика. Крупные свободно лежащие осколки целесообразно сразу помещать в неповрежденную мышечную ткань (лучше в области проксимального основного фрагмента), а через 2-4 нед транспортировать их с помощью аппарата по методике ГА.Илизарова к месту перелома или использовать при восстановительной операции, проводимой в благоприятных для больного условиях. Ошибочно укладывать костные осколки непосредственно на скелетированные участки основных костных фрагментов, так как последние, будучи изолированными от мышц этими осколками, секвестрируются. Уникальную возможность устранения костных и костно-мягкотканных дефектов и восстановления анатомии и функции поврежденных конечностей дают методы ГА.Илизарова. Рана должна быть закрыта местными кожными, кожно-подкожно-фасциальными лоскутами. При размозжении мягких тканей показано приточно-от-точное дренирование послеоперационной раны в течение 1-2 неД, без размозжения тканей — достаточно активное дренирование в течение 48 ч. До операции, во время и после (в течение 2 сут) необходимо проводить антибиотикотерапию. Наиболее эффективны: гентамицин, оксациллин, линкомицин, цефазолин, цефуроксим.
Источник
Инфекционные осложнения открытых переломов костей — частота, факторы риска
Случайные свежие раны в отличие от хирургических, которые наносятся в асептических условиях, всегда в большей или меньшей степени бактериально загрязнены. Однако нельзя ставить знак равенства между ранами, из которых высеваются те или иные виды микробов, и открытыми повреждениями, осложненными гнойной раневой инфекцией. В последнем случае происходят размножение и распространение в глубь тканей патогенной микрофлоры и ее воздействие на раневой процесс и общее состояние пострадавшего.
Опасность развития раневой инфекции (гнойной, гнилостной, анаэробной) при открытых и огнестрельных переломах и внутрисуставных повреждениях зависит от многих факторов: механизма и вида повреждения, его тяжести, обширности и локализации, вида и вирулентности микрофлоры, общего состояния больного, его возраста, реактивности организма и ряда других не всегда поддающихся учету моментов [Каплан А. В., Корж А. А., Трубников В. Ф., Ткаченко С. С, Демьянов В. М., Воронцов А. В., Долинин В. А., Дерябин И. И. и др.].
Инфекционные раневые осложнения, даже такие грозные, как анаэробная гангрена, могут развиться и при небольших ранах. Однако чем обширнее, глубже и тяжелее открытые повреждения кожи и подлежащих тканей в зоне перелома, тем больше вероятность массивного микробного загрязнения раны и опасность развития тяжелой инфекции. Открытые оскольчатые и внутрисуставные переломы, особенно огнестрельные, чаще осложняются раневой инфекцией, чем другие виды открытых повреждений.
Тяжесть течения открытых переломов в значительной степени зависит от локализации и вида перелома. Опасность развития инфекции больше при открытых и огнестрельных переломах нижних конечностей, чем верхних. Это объясняется тем, что на нижней конечности значительный массив мышц, кожа более загрязнена и больше возможность инфицирования и загрязнения раны почвой.
Опасность возникновения раневой инфекции при повреждении магистральных сосудов, шоке, кровопотере, политравме, а также у ослабленных людей и больных пожилого возраста повышается.
Во всех случаях возможность развития инфекции увеличивается при поздней и недостаточно квалифицированной первичной хирургической обработке и плохой иммобилизации конечности.
Несомненно, что на возможность развития инфекции влияет каждый из упомянутых фаторов. Вместе с тем при прочих равных условиях ведущими являются локализации, размер и тяжесть открытого повреждения мягких тканей, степень нарушения кровоснабжения конечности и вид перелома.
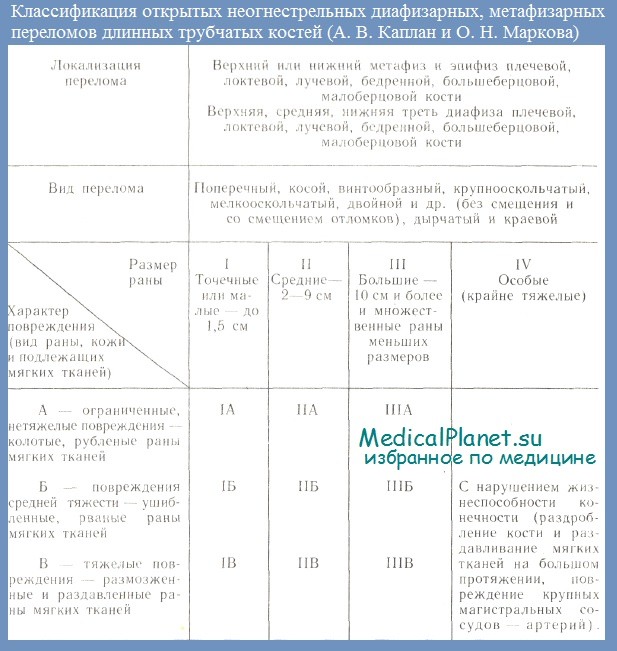
Для прогнозирования опасности развития раневой инфекции и определения тяжести открытых диафизарных, метафизарных и внутрисуставных (эпифизарных) переломов целесообразно пользоваться классификацией А. В. Каштана и О. Н. Марковой, в которой учитываются локализация и вид перелома, размер и тяжесть повреждения мягких тканей. В этой классификация тяжесть повреждения мягких тканей при открытых переломах, являющаяся источником распространения гнойного раневого процесса на кость, обозначается сочетаниями первых трех римских цифр и первых трех прописных букв алфавита.
Римские цифры означают размеры раны, буквы — тяжесть и обширность повреждения мягких тканей — кожи, подкожной клетчатки, мышц и др.. Риск развития раневой инфекции особенно велик при открытых переломах типа IB, IIIБ, IIIB, IV. В противоположность этому при открытых переломах типа IA, IIА и IБ риск развития раневой инфекции значительно ниже. Вот почему при открытых переломах с повышенным риском развития раневой инфекции следует с самого начала применять комплекс профилактических мероприятий, который обычно используют уже при развившейся инфекции.
В послевоенный период благодаря новым методам лечения открытых переломов (усовершенствование методов хирургической обработки, применение кожной пластики, наружный чрескостный компрессионно-дистракционный остеосинтез, антибиотикотерапия и др.) частота гнойных раневых осложнений, особенно тяжелых, значительно уменьшилась.
В послевоенный период значительно (в 2 раза) уменьшилась частота гнойных осложнений ран после открытых переломов, почти в 2 раза снизилась летальность от раневой инфекции и в 6—8 раз — частота вторичных ампутаций. Что же касается увеличения частоты осложнений остеомиелитом, то оно обусловлено более широким внедрением в клинику методов и принципов сохранного лечения (уменьшение первичных ампутаций при тяжелых повреждениях конечностей).
Этими успехами мы обязаны современной комплексной профилактике и лечению инфицированных переломов: первичной обработке раны, вторичной хирургической санации гнойных ран, наружному чрескостному компрессионно-дистракционному остеосинтезу, антибиотикотерапии и др. Однако следует отметить, что абсолютное число больных с гнойными раневыми осложнениями в последний период не уменьшается, а, возможно, увеличивается, при этом нарастает и число случаев более тяжелых форм осложнений.
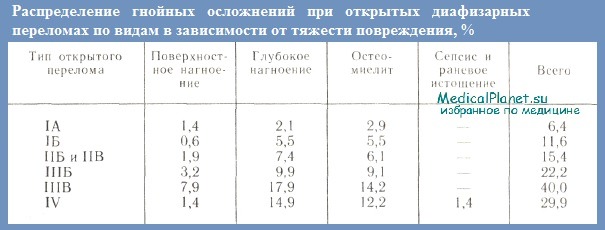
Это объясняется, с одной стороны, значительным увеличением количества тяжелых дорожно-транспортных травм, что связано с огромным ростом автомобильного транспорта в послевоенный период. По данным ЦИТО, гнойные осложнения после открытых диафизарных переломов возникали в среднем в 16,3% случаев. В зависимости от типа перелома часгота их колебалась от 6,4 (тип IA) до 40% (тип IIIВ). Чем тяжелее открытые переломы, тем чаще возникают тяжелые гнойно-раневые осложнения. Так, остеомиелит и глубокое нагноение при типе IIIВ наблюдались в 5 и 9 раз чаще, чем при открытых переломах типа IA.
Меньшая частота гнойно-септических осложнений при открытых переломах типа IV (29,9%) по сравнению с типом IIIВ объясняется большим числом первичных ампутаций (33,8%) при переломах, отнесенных к типу IV. В то же время по средним данным первичная ампутация была произведена в 1,4% случаев с колебаниями в зависимости от типа открытого перелома от 0,1 (типа IA) до 1,7% (тип IIIВ).
Гнойная инфекция при открытых переломах нижних конечностей наблюдается в два раза чаще, остеомиелит — в 2—2,5 раза чаще, чем при открытых переломах верхних конечностей. Остеомиелит у детей встречается в 2 раза реже, чем у взрослых, возможно, это связано с тем, что у них чаще наблюдаются менее тяжелые типы открытых переломов. Так, гнойные осложнения при открытых переломах, леченных без использования погружного остеосинтеза, возникают в 10,5% случаев, в то время как при применении этого метода — в 2,5 раза чаще, т. е. в 25,8% случаев.

Наиболее высокий процент вторичных оперативных вмешательств в связи с гнойными осложнениями приходится на открытые диафизарные переломы типов IIIБ, IIIВ и IV.
Вторичную ампутацию производят в среднем в 1,6% случаев, а при гнойно-септических осложнениях у больных с открытыми диафизарными переломами IV типа — в 13,5%.
Гнойные осложнения при открытых внутрисуставных переломах наблюдаются у 31,8% больных: поверхностное нагноение у 5,0%, глубокое — у 12,8%, артриты и остеоартриты — у 14%. Таким образом, гнойные осложнения наблюдаются чаще и бывают более тяжелыми при открытых внутрисуставных переломах, чем при диафизарных. Особенно часто они (артриты и остеомиелиты) развиваются у больных с открытыми внутри- и околосуставными переломами нижней конечности (типов IIБ, IIВ, IIIБ, IIIВ и IV).
Следует отметить, что при открытых внутрисуставных переломах типа IA первичная ампутация производилась в 0,9% случаев, при типе IIВ — в 2% и в особенно тяжелых случаях при типе ИВ — в 2% и в особенно тяжелых случаях (переломах типа IV) она оказалась неизбежной более чем у половины пострадавших (67,7%), преимущественно при переломах нижней конечности.
Тяжесть течения и частота гнойных осложнений при различных типах переломов позволили выделить-и отнести открытые переломы типов IIВ, IIIБ, IIIВ и переломы типа IV к группе повреждений с повышенным риском или опасностью развития гнойной инфекции. Выделение такой группы заставило включить в комплекс мероприятий, направленных на профилактику гнойных осложнений, ряд дополнительных мер. С этой целью мы сразу после первичной хирургической обработки и обездвижения отломков при помощи компрессионно-дистракционного аппарата производим катетеризацию регионарной артерии поврежденной конечности.
Для ликвидации спазма сосудов и улучшения кровообращения конечности в артерию через постоянный катетер вводим сосудорасширяющие средства (но-шпа, папаверин и др.). Таким же путем вводим антибиотики широкого спектра (гентамицин) или антисептики (при показаниях, осторожно капельно диоксидин). Эти меры позволили значительно снизить частоту гнойных осложнений у данной группы больных.
К факторам, повышающим риск развития гнойной раневой инфекции, помимо тяжести, локализации, механизма повреждения, относят шок, кровопотерю, пониженную сопротивляемость организма, повышенную загрязненность раны вирулентными микроорганизмами, позднее оказание медицинской помощи, травматичность и продолжительность операции, недостаточное обезболивание и др.
— Читать далее «Инфекционные осложнения огнестрельных переломов костей — частота, факторы риска»
Оглавление темы «Раневая инфекция в травматологии»:
- Значение клеточного иммунитета при развитии раневой инфекции
- Значение антистафилококкового иммунитета при развитии раневой инфекции
- Реакция организма на раневую инфекцию — общая, местная
- Инфекционные осложнения открытых переломов костей — частота, факторы риска
- Инфекционные осложнения огнестрельных переломов костей — частота, факторы риска
- Инфекционные осложнения остеосинтеза переломов костей — частота, факторы риска
- Остеомиелит — причины, механизмы развития гематогенного остеомиелита
- Механизмы развития травматического остеомиелита — патогенез
- Частота травматического остеомиелита — эпидемиология
- Воспаление костного мозга — медуллит
Источник
ОСЛОЖНЕНИЯ ПЕРЕЛОМОВ И ВЫВИХОВ
ЗАМЕДЛЕННАЯ КОНСОЛИДАЦИЯ. ЛОЖНЫЕ СУСТАВЫ
Отсутствие четких признаков консолидации, появления костной мозоли на рентгенограмме через 2 мес после репозиции и фиксации отломков следует расценивать как замедление консолидации. Общими причинами могут быть возраст, алиментарные, эндокринные нарушения, авитаминоз, сопутствующие заболевания (диабет, эндартериит, атеросклероз и др.). К местным причинам относятся недостаточная фиксация отломков, неудовлетворительная репозиция, дефекты кости, интерпозиция, нарушения кровообращения и иннервации, лимфостаз, рубцовые изменения и воспалительные процессы в тканях.
Лечебная тактика. Контроль за стабильностью фиксации отломков. Госпитализация для замены иммобилизации гипсовой повязкой на более активный метод лечения — в первую очередь, применение компрессионного аппарата наружной фиксации. Коррекция обменных процессов.
Распознавание формирования л о ж н о г о с у с т а в а базируется на рентгенологической информации: склерозирование замыкающих пластинок на концах костных фрагментов, четко прослеживаемая линия перелома, избыточное разрастание костной ткани на концах основных отломков (гиперваскулярные суставы) или напротив — полное отсутствие признаков консолидации и остеопороз концевых отделов отломков (гиповаску-лярные суставы). Если прошли двойные сроки средней продолжительности консолидации кости, то ложный сустав считается сформировавшимся.
Признаки: боль при осевой нагрузке, при боковых и ротационных нагрузках, отек мягких тканей. Подвижность на месте бывшего перелома может быть малозаметной (тугой ложный сустав) или выраженной (болтающийся ложный сустав).
При гиперваскулярной форме кожа в области неоартроза утолщена, гиперпигментирована с оттенком гиперемии, теплее окружающих участков на 0,5…1,5°С. При гиповаскулярной форме кожа истончена, с синюшным оттенком, холоднее окружающих участков.
169. Лечение ложного сустава бопьшеберцовой кости аппаратом Илизарова .
Профилактика заключается в своевременной диагностике замедленной консолидации, а также в правильном выборе метода лечения переломов и качественном его выполнении. Важное значение имеют раннее включение в процесс реабилитации дозированной опорно-двигательной нагрузки и использование дополнительных средств коррекции обменных процессов. Лечение ложных суставов — оперативное, преимущественно с применением методов ГА.Илизарова (рис. 1 6 8, 169).
КОНТРАКТУРЫ И АНКИЛОЗЫ
Каждое повреждение конечности может сопровождаться развитием контрактуры в одном или нескольких суставах, временной или стойкой, ограниченной или выраженной.
Причины: внутрисуставные и околосуставные повреждения и переломы, посттравматические артриты и артрозы, длительная иммобилизация (более 3-4 мес) и длительное вынужденное положение при болевом синдроме.
Отсутствие двигательной активности, застойный отек, воспалительный процесс нарушают обменные процессы в мышцах, что ведет к миодистрофии, снижению сократительной способности мышечных волокон и замене их соединительной тканью. В первые 3-4 нед после травмы идет активное заживление ран мягких тканей, формирование рубцов, спаек фасциально-мышечных образований. Если в этот период отсутствуют движения мышц и сухожилий (хотя бы пассивные и минимальные), то в области скользящего аппарата начинают формироваться рубцы и спайки, что в конечном итоге приводит к развитию миофасциотенодезу. Этому способствуют элементы околокостной раны и обширные кровоизлияния. Связки и суставные сумки теряют эластичность и сморщиваются. В результате расстройств венозного и лимфатического оттока в суставах скапливаются отечный выпот и фибрин, которые являются основой для формирования внутрисуставных спаек. Образующиеся на их месте рубцы (межмышечные, мышечно-костные, внутри- и околосуставные, сухожильно-влагалищные) ведут к стойким контрактурам. Разрушение суставного хряща вследствие травмы или дистрофических процессов ведет к формированию прочных рубцов и спаек непосредственно между суставными концами сочленяющихся костей. В результате формируются фиброзные анкилозы, при очень длительном бездействии сустава — костные.
Признаки контрактуры: ограничение движений в суставе, при ограничении разгибания контрактура считается сгибатель-ной, при ограничении сгибания — разгибательной, при ограничении сгибания и разгибания — сгибательно-разгибательной. При наличии качательных движений в суставе говорят о ригидности сустава. Полная неподвижность в суставе называется анкилозом.
170. Ортопедический аппарат Виленского — Антошкина из поливика с фикси рующими коленный сустав ступенчатыми шарнирами , имеющими замыкающее устройство .
171. Шарнирно — дистракционныв аппарат Волкова- Оганесяна на коленном суставе .
172. Аппарат Илизарова для разработки локтевого ( а ) и коленного ( б ) суставов .
Лечение. Проводят активную и пассивную ЛФК, трудотерапию, массаж, тепловые процедуры (парафин, озокерит), электростимуляцию мышц, фонофорез лидазы и гидрокортизона, гидротерапию. При миогенных контрактурах показаны упражнения, преимущественно направленные на расслабление и растяжение мышц. При десмогенных контрактурах активные упражнения дополняют пассивными посредством механотерапии.
Лечебный эффект, достигнутый корригирующими упражнениями, закрепляют фиксационными повязками и ортопедическими средствами. Стойкие контрактуры успешно лечат посредством редрессации, наружных функциональных аппаратов (рис. 170-172), оперативных вмешательств (миолиз, тенолиз, артролиз).
При подозрении на развитие контрактуры Фолькмана следует немедленно снять гипсовую повязку, придать конечности возвышенное положение (профилактика отека), обеспечить местную гипотермию (15…20°С), ввести сосудорасширяющие, спазмолитические и антикоагулянтные препараты. Эффективны периартериальные новокаиновые блокады, блокада шейного симпатического узла, фасциотомии.
ДЕФОРМАЦИИ И УКОРОЧЕНИЯ КОНЕЧНОСТЕЙ
Причины: запоздалое или неполноценное лечение переломов и вывихов в остром периоде травмы, дефекты диагностики, тяжелые раздробленные переломы, гнойные осложнения.
Решение проблемы восстановления длины конечности и исправления деформации без потери кости на протяжении стало возможным только после внедрения методов дистракции с помощью аппаратов наружной фиксации костей. Методы ГА.Илизарова позволяют исправить любые деформации конечностей и восстановить длину костей, что особенно важно для нижних конечностей (рис. 173-176).
Для устранения деформации позвоночника в настоящее время используют наружные аппараты с педикулокорпоральной фиксацией позвонков.
174. Удлинение плечевой кости по Г.А. Илизарову.
ИНФЕКЦИОННЫЕ ОСЛОЖНЕНИЯ ТРАВМ
МАЛЫЕ ФОРМЫ НАГНОЕНИЯ К малым формам нагноения относятся локальные очаги слабовирулентной инфекции в области послеоперационных ран (источники: гематома, асептический краевой некроз травмированных мягких тканей, лигатуры, инородные тела), околоспицевых ран (постоянная микротравматизация, повторные микробные инвазии), инъекционных ран, пролежней от избыточного давления костными отломками изнутри, гипсовыми повязками снаружи. Повышение содержания микробных тел на 1 г ткани раны свыше 10s является решающим фактором в развитии нагноения. У большинства больных эти осложнения развиваются в ранние сроки -до 1 мес с момента операции, но могут возникать и позднее. Несвоевременное и нерадикальное лечение малых форм нагноения, особенно гематом, ведет к развитию тяжелых гнойных процессов — абсцессов, флегмон, остеомиелита.
Признаки: местные интенсивные боли в первые 2 сут после операции или травмы, выраженная отечность, признаки общей интоксикации (токсико-резорбтивная лихорадка с подъемами температуры по вечерам до 38…40°С, тахикардия, тахипноэ, озноб). Характерны жалобы на головные боли, бессонницу, потливость, раздражительность, повышенную утомляемость, тягостные, неприятные ощущения без определенной локализации. На тяжелую интоксикацию указывают апатия, депрессия, появление зрительных и слуховых галлюцинаций. В крови — стойкая анемия^ лейкоцитоз, нейтрофильный сдвиг в формуле крови влево, лимфоцитопения, моноцитоз, повышение СОЭ. Гематомы могут вскрыться самопроизвольно в течение 1 нед после появления клинических признаков, однако удалять их следует хирургическим путем в более ранние сроки. Инфекционные осложнения следует ожидать после продолжительных операций (более 11/2 ч), выраженной операционной кровопо-тери (более 0,5 л), травматичных вмешательств, применения биологических и синтетических материалов, при наличии сопутствующих заболеваний (диабет, респираторные, хронические желудочно-кишечные заболевания, стоматит, кариес и др.).
Лечение послеоперационных гематом должно быть ранним, комплексным, радикальным. На фоне активной детоксикаци-онной терапии под общим обезболиванием широко вскрывают гематому (после предварительного ее контрастирования растворами метиленового синего или бриллиантового зеленого), проводят тщательную ревизию раны, ориентируясь по окрашенным тканям, удаляют нежизнеспособные ткани, полость раны обильно промывают растворами антисептиков, обрабатывают ультразвуком, облучают лазером, вакуумируют. Вопросы сохранения или удаления конструкций (стержней, винтов, пластин, эндопротезов) решают индивидуально. Рану зашивают наглухо после иссечения краев с оставлением дренажей для активного дренирования и проточного промывания в течение 1-2 нед.
В послеоперационном периоде проводят активную антибактериальную терапию, общеукрепляющее лечение. До заживления раны конечность иммобилизуют гипсовой лонгетой.
Лечение воспаления околоспицевых ран проводят по правилам гнойной хирургии. При первых же признаках (отек, покраснение, боль, повышение местной температуры) кожу и подкожную клетчатку вокруг спицы инфильтруют новокаином с антибиотиками и рассекают продольно не менее чем на 3 см. Рану обрабатывают растворами антисептиков и тампонируют порошкообразными сорбентами (гелевин, уголь), а при их отсутствии — марлевыми тампонами с гипертоническим раствором натрия хлорида, которые меняют 2 раза в день. Обычно в течение 2 сут воспалительный процесс купируется, рана заживает к 7-8-му дню. Если ликвидировать воспаление мягких тканей за 2-3 дня не удается, из раны появляются гнойные выделения и развивается общая реакция организма, то спицу удаляют и производят широкое дренирование через оба спицевые отверстия в коже. Назначают общую и местную антибактериальную терапию, УФО, лазеро- и магнитотерапию.
ЛИГАТУРНЫЕ свищи проявляются после вскрытия скудными, но упорными серозно-гнойными выделениями, могут самопроизвольно закрыться после отхождения лигатуры. Являясь потенциальной причиной развития тяжелых гнойных процессов, они требуют раннего хирургического вмешательства. Обязательны рентгеноконтрастные исследования и прокрашивание свищевых ходов перед операцией.
Лечение пролежней включает повышение общей реактивности организма (переливание крови, введение белковых препаратов, витаминов, анаболических стероидов, иммуностимуляторов) и стимуляцию местных процессов регенерации воздействием на патологические и пограничные ткани протео-дитическими ферментами (химотрипсин, террилитин), растворами антисептиков, мазями на водорастворимой основе (ле-восин, левомеколь), облучение лазером, УФО. При большой площади пролежня показана свободная и несвободная кожная пластика.
Профилактика гнойных осложнений открытых переломов. Первичная хирургическая обработка раны должна быть проведена в течение 4-6 ч после травмы. Каждый час отсрочки оперативного вмешательства увеличивает вероятность развития нагноения и остеомиелита. Обработка основных костных фрагментов включает механическую очистку их концов, удаление из костномозговых каналов пробок, состоящих из костных осколков и размозженных мягких тканей, обильную обработку костной раны растворами антисептиков с применением ультразвуковой кавитации. Мелкие осколки обычно удаляют, средние и крупные, не связанные с мягкими тканями, извлекают, очищают, помещают на несколько минут в насыщенный раствор антисептиков, а затем — в изотонический раствор натрия хлорида с антибиотиками (например, канамицина 2 млн ЕД на 100 мл). Осколки, связанные с мягкими тканями, обрабатывают как и основные костные фрагменты. После репозиции и фиксации основных фрагментов осколки укладывают таким образом, чтобы мышцы полностью изолировали их от поверхностных тканей. Для этого может быть применена и миопластика. Крупные свободно лежащие осколки целесообразно сразу помещать в неповрежденную мышечную ткань (лучше в области проксимального основного фрагмента), а через 2-4 нед транспортировать их с помощью аппарата по методике ГА.Илизарова к месту перелома или использовать при восстановительной операции, проводимой в благоприятных для больного условиях. Ошибочно укладывать костные осколки непосредственно на скелетированные участки основных костных фрагментов, так как последние, будучи изолированными от мышц этими осколками, секвестрируются. Уникальную возможность устранения костных и костно-мягкотканных дефектов и восстановления анатомии и функции поврежденных конечностей дают методы ГА.Илизарова. Рана должна быть закрыта местными кожными, кожно-подкожно-фасциальными лоскутами. При размозжении мягких тканей показано приточно-от-точное дренирование послеоперационной раны в течение 1-2 неД, без размозжения тканей — достаточно активное дренирование в течение 48 ч. До операции, во время и после (в течение 2 сут) необходимо проводить антибиотикотерапию. Наиболее эффективны: гентамицин, оксациллин, линкомицин, цефазолин, цефуроксим.
Источник
