Импланты при переломе челюсти
Известно много осложнений хирургического этапа имплантологического лечения. К наиболее распространенным из них относятся инфицирование раны, образование гематомы, развитие кровотечения и боли. Долгосрочный прогноз имплантации зависит от объема кости в области установленных имплантатов. Ограниченные дефекты альвеолярного гребня можно устранить с помощью различных хирургических вмешательств, в том числе направленной тканевой регенерации. В литературе встречаются случаи перелома нижней челюсти после имплантации. В представленном клиническом случае лечение перелома провели нехирургическим методом.
Клинический случай
Пациентка 65 лет была направлена в клинику кафедры хирургической стоматологии и имплантологии Франкфуртского университета (Германия) для имплантологического лечения полной вторичной адентии.
На момент обращения пациентки зубы у нее отсутствовали в течение 20 лет. Пациентка предъявляла жалобы на неудовлетворительную фиксацию полного съемного протеза нижней челюсти. У нее отмечалась артериальная гипертензия, которая компенсировалась приемом лекарств. Кроме того, в течение последних 10 лет она выкуривает по 20 сигарет в день.
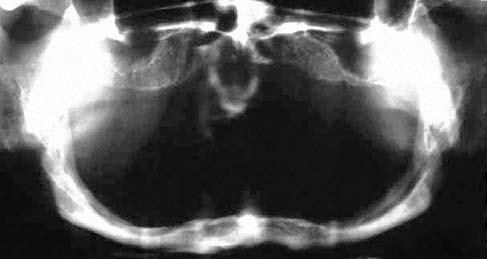
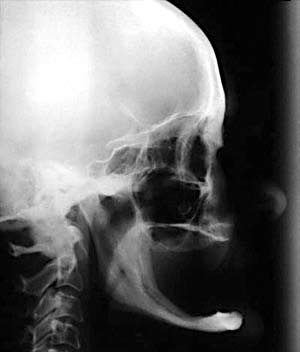
Клинические и рентгенологические данные указывают на значительную атрофию кости в переднем отделе нижней челюсти (Рис. 1). Была сделана панорамная рентгенограмма, а также прикусные снимки и рентгенограмма головы в боковой проекции (Рис. 2 и 3).
Рис. 1. Исходная клиническая картина
Рис. 2. Ортопантомограмма до лечения

Рис. 3. Телерентгенограмма головы в боковой проекции. Отмечается значительная резорбция кости нижней
челюсти
Хирургический протокол
Под инфильтрационной анестезией 4 % р–ром артикаина (Ульракаин ДС Форте, Авентиc; Ultracain DS Forte, Aventis) в переднем отделе нижней челюсти сформировали слизисто-надкостничный лоскут. Затем пределили положение левого и правого подбородочных отверстий и осторожно выделили нижнечелюстной нерв. В соответствии с рекомендованным хирургическим протоколом в области боковых резцов и клыков нижней челюсти установили четыре имплантата Анкилос (Б8 Фриадент; Ankylos, B8, Friadent) длиной 8 и диаметром 4,5 мм. Высокая плотность костной ткани потребовала нарезания резьбы в ложе имплантатов.
При установке имплантатов удалось достичь их высокой первичной стабильности. Лоскут ушили интерпроксимальными швами (шелк 4–0). Для определения уровня кости и положения имплантатов относительно подбородочных отверстий, сразу после операции сделали контрольную панорамную рентгенограмму (Рис. 4). Кроме того, для подтверждения правильного положения имплантатов и отсутствия переломов нижней челюсти сделали рентгенограмму в окклюзионной проекции (Рис. 5).
Рис. 4. На послеоперационной ортопантомограмме отмечается положение имплантатов
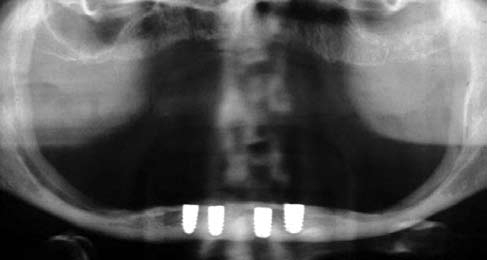
Рис. 5. Послеоперационная рентгенограмма в окклюзионной проекции также позволяет судить о положении имплантатов. Отмечается отсутствие перелома нижней челюсти
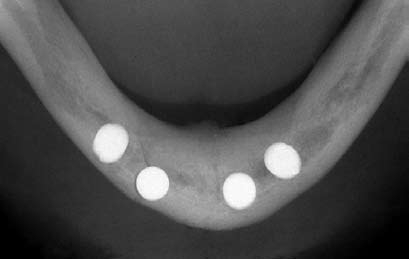
Заживление раны протекало без особенностей, однако примерно через 3 мес появились боль и отек в области левого центрального резца нижней челюсти. Под местной анестезией 4% р–ром артикаина (Ультракаин ДС Форте) провели раскрытие имплантатов. Имплантат в области центрального резца нижней челюсти был подвижен и его удалили (без снятия заглушки). Затем осторожно провели кюретаж ложа и ушили рану (шелк 4–0). В соответствии с протоколом, на остеоинтегрированные имплантаты установили абатменты и зафиксировали их с усилием 25 Н · см. Поскольку в процессе раскрытия имплантата пациентка испытывала стойкую боль, провели рентгенологическое исследование. На рентгенограмме в окклюзионной проекции в области удаленного имплантата отметили перелом нижней челюсти (Рис. 6).
Рис. 6. На рентгенограмме в окклюзионной проекции через 3 мес в области одного из имплантатов определяется перелом нижней челюсти
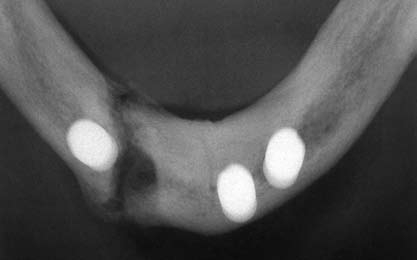
Лечение перелома
Пациентке рекомендовали принимать только мягкую и жидкую пищу в течение 2–3 мес и назначили антибактериальную терапию (клиндамицин 300 мг четыре раза в день). Для изготовления балки Долдера (Dolder) получили оттиск на уровне абатментов. На стороне перелома отсутствовала патологическая подвижность челюсти.
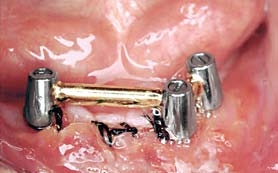
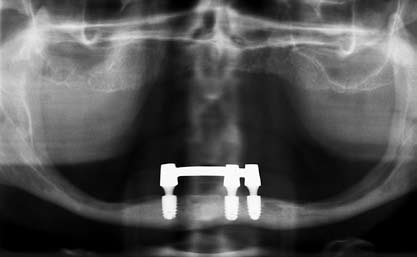
На следующий день из зуботехнической лаборатории получили готовую балку Долдера и зафиксировали ее винтами, шинировав три оставшихся имплантата (Рис. 7).
Рис. 7. После извлечения имплантата балкой Долдера объединили три оставшихся имплантата, таким образом шинировав нижнюю челюсть
После этого пациентке назначили даты контрольных осмотров. Через 4 мес клинические и рентгенологические данные указывали на сращение нижней челюсти. После снятия балки измерили стабильность каждого из трех имплантатов с помощью прибора Периотест (Periotest), показатели которого подтвердили удовлетворительную остеоинтеграцию (–5, –5 и –4). Через один год провели контрольное клиническое обследование и рентгенологическое исследование. Последний контрольный визит провели через 73 мес после операции. При этом сняли протез и балку, а затем измерили стабильность имплантатов с помощью прибора Периотест, показатели которого были удовлетворительными (–4, –7 и –5). Клинические и
рентгенологические признаки резорбции кости отсутствовали (Рис. 8 и 9).
Рис. 8. Через три года после изготовления протеза мягкие ткани находятся в хорошем состоянии
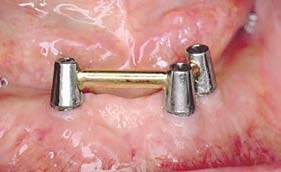
Рис. 9. Рентгенологическая картина через три года функционирования протеза
Обсуждение
В литературе приведены случаи перелома нижней челюсти после имплантации. Основным методом лечения такого осложнения является остеосинтез. Laskin описывал нехирургический способ лечения перелома, связанного с установкой имплантатов. Пациенту рекомендовали употреблять только мягкую и протертую пищу, назначали антибиотикотерапию, а также теплые компрессы в проекции перелома. В представленном клиническом случае не отмечалось патологической подвижности нижней челюсти на стороне перелома и нарушений окклюзии.
Tolman и Keller привели ведение семи пациентов с переломами нижней челюсти в результате резорбции кости или травмы, связанной с имплантацией. Если линия перелома проходила через имплантат, то использовали консервативный вариант лечения. В выше рассмотренном клиническом случае балка Долдера, фиксированная на абатменты, обеспечила достаточную иммобилизацию и хорошие условия для срастания кости. Во избежание нарушения стабилизации челюсти в области перелома, пациентке рекомендовали употреблять мягкую пищу.
При переломах нижней челюсти с четырьмя или более имплантатами лечение можно проводить используя ортопедическую конструкцию (например, балку). В девяти из 11 случаев перелом нижней челюсти, связанный с имплантологическим лечением, возникал у женщин постклимактерическом возрасте.
Нехирургический протокол лечения переломов нижней челюсти можно применять у пациентов c остеопорозом или с выраженной резорбцией кости. В представленном клиническом случае продемонстрировано успешное лечение перелома нижней челюсти с использованием балки. Такой метод лечения можно считать альтернативой остеосинтезу.
Автор: Джордж Романос (George E. Romanos)
Источник
 И. Юань
И. Юань
врач стоматолог-хирург городской многопрофильной больницы № 2, отделение челюстно-лицевой хирургии; аспирант кафедры стоматологии детского возраста с курсом челюстно-лицевой хирургии СПбГМУ им. акад. И. П. Павлова
 В. Г. Аветикян
В. Г. Аветикян
врач стоматолог-хирург высшей категории городской многопрофильной больницы № 2, отделение челюстно-лицевой хирургии; доцент кафедры стоматологии детского возраста с курсом челюстно-лицевой хирургии СПбГМУ им. акад. И. П. Павлова
ВВЕДЕНИЕ
Проблема травматизма челюстно-лицевой области, и, в частности, переломов нижней челюсти, является одной из актуальных в хирургической стоматологии [2]. До 97 % больных с травмой лицевого скелета имеют переломы нижней челюсти. При этом около 40 % из них осложняются различными гнойно-воспалительными процессами с последующим нарушением консолидации отломков [3].
Целью лечения больных с переломами нижней челюсти является создание условий для сращения отломков в правильном положении в возможно более короткие сроки. Лечение должно обеспечить полное восстановление функции нижней челюсти, а применяемые методы — надежную фиксацию отломков; минимально травмировать окружающие мягких ткани, не мешая восстановлению кровоснабжения; обеспечивать раннее функционирование; фиксирующие элементы должны быть простыми по конструкции и небольшого размера.
В настоящее время в клинической практике чаще проводится ортопедическое лечение. При переломе нижней челюсти для постоянной фиксации отломков используются проволочные назубные шины. Однако нельзя не учитывать ряд существенных недостатков назубного шинирования. В частности, возникают длительные нарушения функции ВНЧС, необходимы постоянное наблюдение и уход за шинами. Назубные шины теряют свою эффективность при недостаточном количестве зубов, так как не обеспечивают в этом случае адекватной иммобилизации. Шинирование зачастую не обеспечивает четкой репозиции костных отломков с последующей их устойчивой стабилизацией в правильном анатомическом положении. Все это в совокупности вызывает развитие известных осложнений и пролонгирование сроков реабилитации больных.
В связи с этим нами опробован способ щадящей иммобилизации, который позволил бы в ряде случаев отказаться от шинирования.
Работы по использованию ортодонтических мини-имплантатов как опоры для интермаксиллярного подвешивания (мандибуло-максиллярная фиксация) в России не проводились. В настоящее время в России наиболее близким аналогом в решаемой задаче является методика наложения обвивных трансмаксиллярных швов, предложенная Г. А. Хацкевичем и В. Г. Аветикяном [1] (рис. 1—2).
В отличие от наложения обвивных трансмаксиллярных швов предлагаемая нами методика фиксации перелома нижней челюсти с помощью мини-имплантатов менее травматична, а благодаря возможности установки эластичной тяги легче переносится пациентами. При фиксации с использованием мини-имплантатов (интермаксиллярное подвешивание) отсутствует риск прорезывания проволочных лигатур и аспирации рвотных масс, являющихся следствием применения жесткой фиксации прикуса (рис. 3—4).
МАТЕРИАЛЫ И МЕТОДЫ ИССЛЕДОВАНИЯ
Нами проведено лечение 58 пациентов. Средний возраст пациентов составил 35,2 ± 1,6 года. Односторонние переломы были диагностированы у 21 пациента (17 мужчин и 4 женщины), двусторонние и двойные — у 28 пациентов (21 мужчина и 7 женщин), множественные — у 9 пациентов (3 мужчин и 6 женщин). Системы мини-имплантатов производит более 30 компаний. Мы остановили свой выбор на мини-имплантатах фирмы Conmet, имеющих оптимальное соотношение цены и качества. Набор мини-имплантатов винтовых ортодонтических и инструментов для их установки ИВО-«Конмет» выпускается по ТУ 9437-018-11458417-2008 и предназначен для создания стабильных опор при перемещении зубов и групп зубов, а также проведения межчелюстной иммобилизации. В наших исследованиях использовался мини-имплантат ортодонтический 2,0х10х2,5 мм (601.32).
Методика щадящей иммобилизации — интермаксиллярное подвешивание с использованием мини-имплантатов и эластической тяги.
1. Непосредственно перед вмешательством полость рта обрабатывается 0,2%-ным раствором фурацилина.
2. В соответствии с результатами местного осмотра и ортопантомограммой определяют место оптимального введения мини-имплантатов (2 на верхней и 2 на нижней челюсти).
3. Установка мини-имплантатов выполняется под инфильтрационной анестезией на верхней и на нижней челюстях, по 1 мл раствора ультракаина (1:100000) в зоне операции.
4. Скальпелем делают мини-разрез (2 мм) до надкостницы в области установки мини-имплантата.
5. После разреза сверлом для установки мини-имплантатов фирмы Conmet формируется костное ложе между корнями зубов, перпендикулярно челюсти. Диаметр сверла — 1,2 мм, скорость вращения — 800 об./мин.
6. В созданное отверстие вводятся винтовые мини-имплантаты.
7. При переломах без смещения проводится установка эластичной тяги. При переломах со смещением осуществляется репозиция отломков нижней челюсти, после чего прикус фиксируется в привычном положении. В случае давления тяг на пародонт под них подкладывались кусочки латекса.
8. В случае использования мини-имплантатов для интермаксиллярного подвешивания при остеосинтезе осуществляется жесткая фиксация (проволока) для восстановления челюсти в привычном прикусе на период выполнения остеосинтеза (репозиция и иммобилизация смещенных отломков в зонах перелома). Эластическая фиксация устанавливается на следующий день.
9. Накладывается подбородочно-теменная эластическая повязка сроком на 3—5 недель в зависимости от локализации перелома.
10. По окончании операции больным назначается местная гипотермия на 2 часа и обезболивающие.
В основной группе (щадящий метод иммобилизации) — 19 пациентов — и группе сравнения (шинирование) — 12 пациентов — было проведено изучение гигиены полости рта (ИГФВ), состояния пародонта (РМА) и уровня провоспалительного цитокина (ИЛ-8). Обследование пациентов проводили в динамике лечения три раза: перед фиксацией, через 7 дней при выписке из больницы и через 30 дней или при снятии фиксирующих конструкций.
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ И ИХ ОБСУЖДЕНИЕ
Интермаксиллярное подвешивание (мандибуло-максиллярная фиксация) при переломах нижней челюсти может выполняться как самостоятельный метод фиксации, так и в качестве вспомогательного при операции остеосинтеза.
Как самостоятельный метод мандибуло-максиллярная фиксация с помощью мини-имплантатов может применяться как альтернатива двухчелюстному шинированию в следующих случаях:
1) односторонние переломы без смещения или с незначительным смещением;
2) двусторонние переломы без смещения или с незначительным смещением;
3) перелом мыщелкового отростка без смещения или с незначительным смещением.
Как вспомогательный метод мандибуло-максиллярная фиксация с помощью мини-имплантатов может применяться в следующих случаях:
1) односторонние и двусторонние переломы со значительными смещениями и нарушением прикуса;
2) перелом мыщелкового отростка со смещением.
Противопоказания к установке мини-имплантатов аналогичны противопоказаниям к хирургическому лечению переломов нижней челюсти, в том числе категорический отказ пациента от консервативно-хирургического лечения.
Преимущества предложенного нами метода щадящей иммобилизации перед шинированием подтверждают не только более высокий уровень гигиены полости рта и менее выраженное воспаление, но и более благоприятная динамика про- и противовоспалительных цитокинов в процессе лечения.
Изучение ИГФВ в динамике показало, что через неделю при установке мини-имплантатов повышение ИГФВ менее значительно, чем у пациентов с шинированием, — с 2,0 ± 0,08 до 2,3 ± 0,09 балла (р < 0,01 при t = 2,5) против с 2,2 ± 0,13 до 3,0 ± 0,18 балла (р < 0,001 при t = 3,6). При заключительном обследовании установлено дальнейшее ухудшение уровня гигиены полости рта как у пациентов с мини-имплантатами, так и при шинировании, причем самая плохая гигиена отмечалась у пациентов, лечение которых проводилось с наложением назубных шин Тигерштедта, — 3,9 ± 0,19 против 2,6 ± 0,09 (при р < 0,001).
Изучение выраженности воспаления десны в динамике показало, что РМА в процессе лечения повышается, достигая максимума к третьему этапу обследования. При этом на заключительном обследовании наиболее низкий уровень воспаления по РМА установлен у пациентов при щадящей иммобилизации — 35,5 ± 1,55 против 45,1 ± 2,65 % (р < 0,01—0,05).
При использовании щадящего метода иммобилизации уровень провоспалительного цитокина ИЛ-8 к концу лечения существенно снижается и составляет 169,7 ± 30,3 против 355,8 ± 44,2 пг/мл при первом обследовании (р < 0,01). В группе, где фиксация проводилась с применением назубных шин Тигерштедта, на всех этапах исследования уровень ИЛ-8 практически не менялся, оставаясь высоким: 289,9 ± 47,3 — 321,9 ± 60,6 пг/мл. Таким образом, при щадящем методе иммобилизации установлено снижение провоспалительных тенденций, а при фиксации с помощью назубных шин отмечается их нарастание.
ЗАКЛЮЧЕНИЕ
При интермаксиллярном подвешивании по сравнению с двучелюстным шинированием в 2 раза снижено число воспалительных осложнений — 25 против 12,9 %.
Изучение противовоспалительного цитокина ИЛ-8 подтвердило менее выраженную воспалительную реакцию тканей пародонта при методике щадящей иммобилизации с использованием мини-имплантатов относительно метода двучелюстного шинирования.
Мы связываем менее выраженное нарастание воспалительных явлений в тканях пародонта с исключением травмирующего действия назубных шин, с возможностью более качественного проведения гигиенических мероприятий и с сохранением функциональной нагрузки.
Установлена эффективность щадящего метода иммобилизации — интермаксиллярного подвешивания с использованием ортодонтических мини-имплантатов — не только как самостоятельного метода фиксации, но и как дополнительного при остеосинтезе: происходит снижение осложнений с 19,2 до 7,7 % и нарушений прикуса с 17,6 до 8,3 %.
Источник
С. А. Кабанова
к. м. н., доцент, декан стоматологического факультета УО «Витебский государственный медицинский университет»
А. А. Кабанова
к. м. н., доцент, доцент кафедры стоматологии детского возраста и челюстно-лицевой хирургии УО «Витебский государственный медицинский университет»
И. А. Пышняк
ассистент кафедры стоматологии детского возраста и челюстно-лицевой хирур- гии УО «Витебский государственный медицинский университет»
К сожалению, тенденции к уменьшению травматических повреждений челюстно-лицевой области за последние годы не наблюдается, что обусловливает значительное количество пациентов с переломами костей лица в повседневной практике врача стоматолога-хирурга как стационарного, так и поликлинического профиля.
На основе анализа уже разработанных и имеющихся данных можно утверждать, что для достижения оптимального результата заживления костной раны при переломе нижней челюсти необходимы ранняя репозиция и фиксация костных фрагментов, восстановление анатомической формы, возобновление в полном объеме функции, обеспечение условий для нормального питания больного и гигиены полости рта, когда ведущим звеном в цепи разнообразия всех требований является необходимость восстановления функции в самые ранние сроки.
В зависимости от локализации перелома и характера смещения отломков при переломах нижней челюсти применяются консервативные, хирургические и смешанные методы репозиции и фиксации отломков с использованием различных аппаратов, устройств и приспособлений.
Основные принципы лечения переломов костей в современном понимании включают в себя точную репозицию костных отломков и создание между ними контакта на максимально большей площади; жесткую, постоянную и управляемую фиксацию, не ограничивающую функции суставов, мышц; максимальное сохранение кровоснабжения в очаге повреждения; сохранение остеогенных тканей; раннюю и полноценную функциональную терапию; при открытых переломах — раннюю и радикальную хирургическую обработку. Поэтому в настоящее время большинство стоматологов-хирургов выступают за соблюдение строгих, научно обоснованных и предельно индивидуализированных показаний при выборе как консервативного, так и хирургического способов лечения переломов нижней челюсти.
Наряду с традиционными методиками лечения переломов челюстей в последнее время применяется межчелюстная фиксация с использованием ортодонтических мини-имплантатов, что значительно упрощает иммобилизацию и облегчает для пациента проведение гигиенических процедур.
Описание клинического случая
Пациент М., 1976 г. р., был госпитализирован в стоматологическое отделение УЗ «Витебская областная клиническая больница» (Витебск, Беларусь) с жалобами на боли в нижней челюсти, затрудненный прием пищи. Травму получил сутки назад, в быту, сознание не терял. На основании клинико-рентгенологических данных поставлен диагноз: травматический открытый центральный перелом нижней челюсти со смещением, вторичная частичная адентия верхней и нижней челюсти.
Объективно: отек мягких тканей в области подбородка, пальпация области подбородка резко болезненна, открывание рта ограничено до 2,5 см, между зубами 4.1 и 4.2 определяется подвижность отломков, 4.1 и 4.2 зубы второй степени подвижности. Определяется смещение отломков по вертикали до 0,3 см и их расхождение до 0,5 см.
Рентгенологическая картина: нарушение целостности костной ткани нижней челюсти линейной формы между 4.1 и 4.2 зубами с расхождением отломков в 0,5 см.
От предложенной операции остеосинтеза нижней челюсти пациент отказался. Отсутствие необходимого количества зубов не позволило прибегнуть к использованию в качестве ортопедической фиксации назубных шин. Для лечения было решено использовать ортодонтические мини-имплантаты Radix-Mini. Согласие пациента получено.
Этапы операции. Операционное поле обработано раствором хлоргексидина 0,05 %. Выполнена инфильтрационная анестезия раствором артикаина 4 % — 4,0 мл. Удалены 4.1 и 4.2 зубы из линии перелома. Скальпелем произведены два разреза слизистой оболочки в области переходной складки до кости длиной 3—4 мм, на расстоянии примерно 1,5 см от линии перелома с двух сторон.
С помощью портативной бормашины соответственно разрезам слизистой перфорирована наружная кортикальная пластинка нижней челюсти в двух местах. Отверткой установлены два ортодонтических мини-имплантата Radix-Mini по бокам от линии перелома (рис. 1, 2).
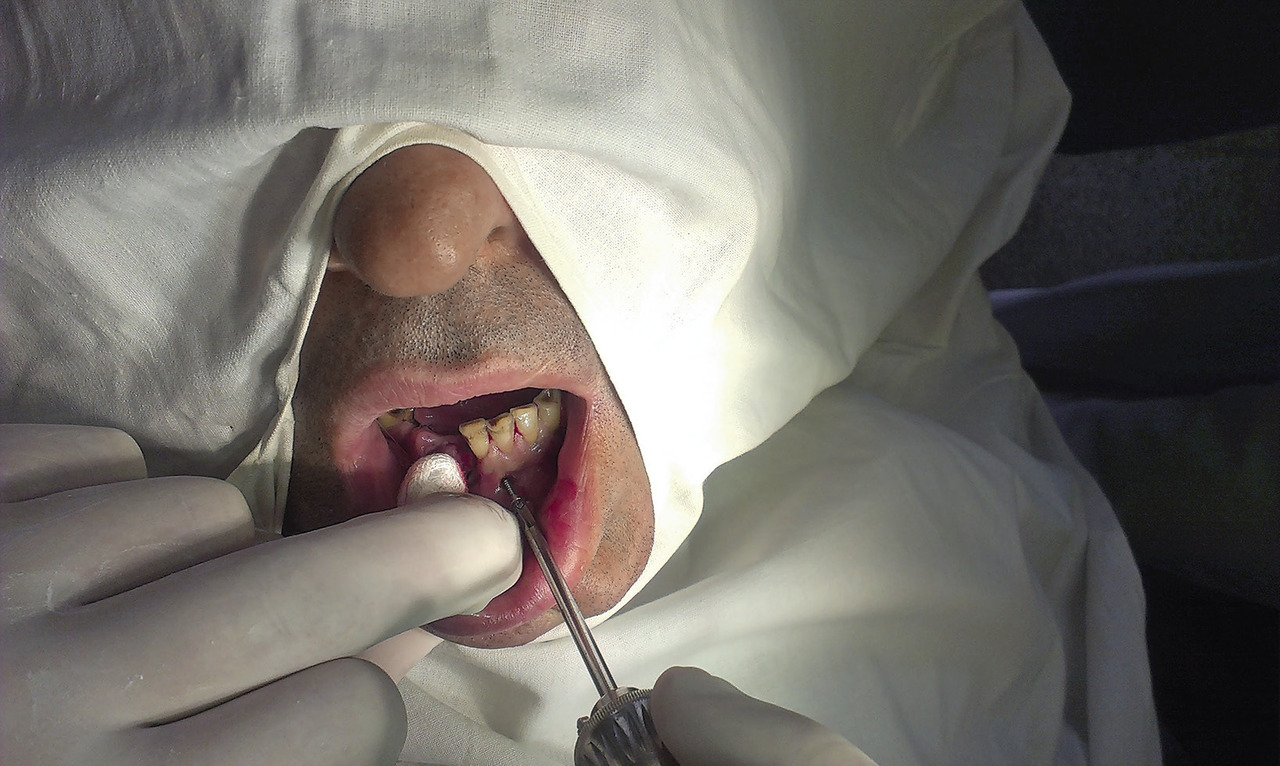
Рис. 1. Установка мини-имплантата.
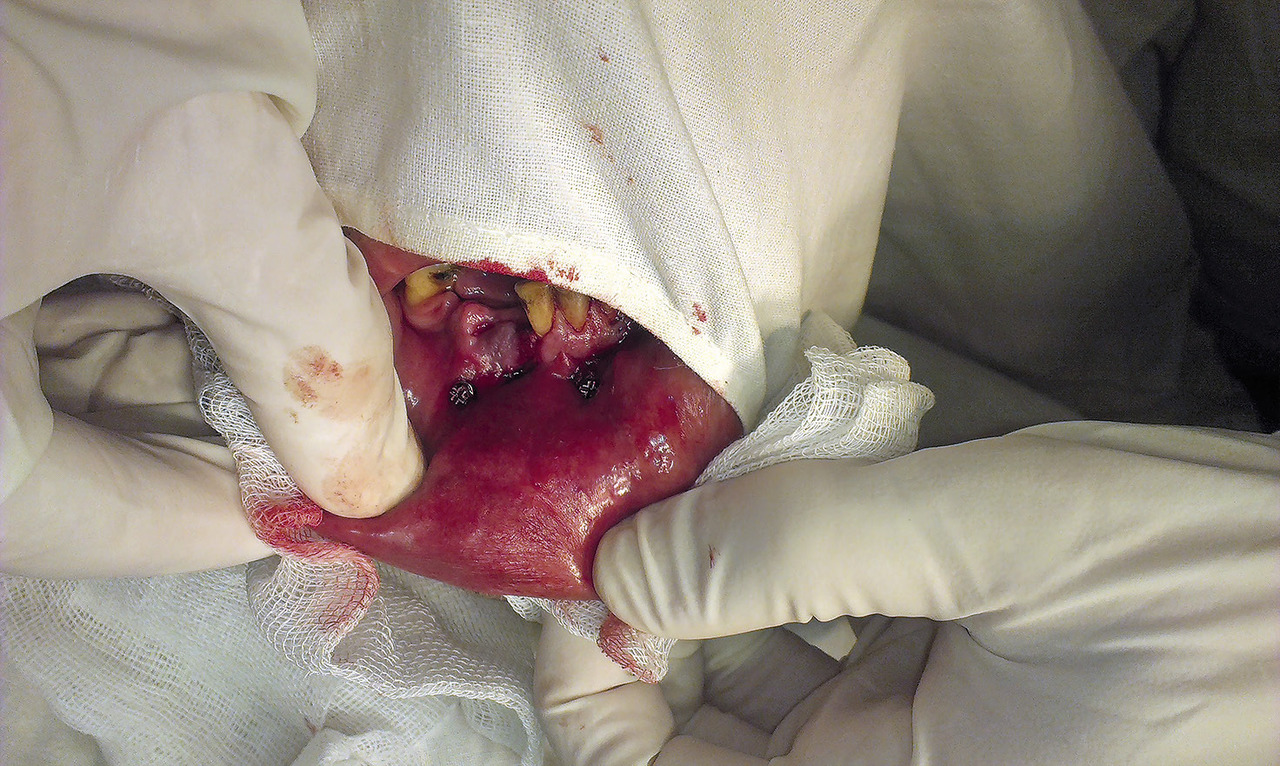
Рис. 2. Вид операционного поля после установки мини-имплантатов.
Отломки нижней челюсти репонированы в правильное анатомическое положение и фиксированы резиновой тягой (рис. 3). Операция произведена за 10 минут. Дополнительно для иммобилизации нижней челюсти использовалась эластическая теменно-подбородочная повязка. Назначена антибактериальная терапия, анальгетики.
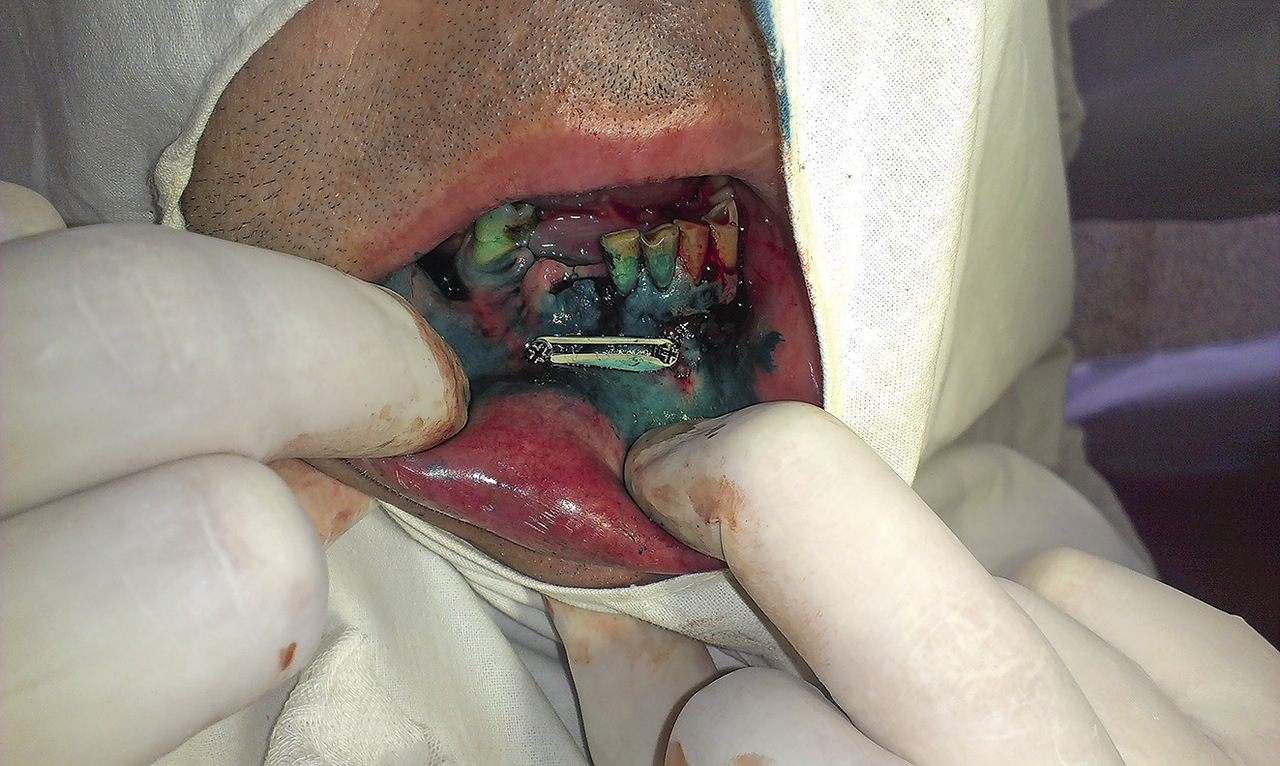
Рис. 3. Фиксация отломков с использованием резиновой тяги.
Послеоперационных осложнений не отмечалось. Через 3 суток после операции пациент был выписан на амбулаторное лечение. Извлечение ортодонтических мини-имплантатов осуществлено через четыре недели под инфильтрационной анестезией. Во время осмотра выявлена хорошая консолидация отломков, воспалительных явлений не наблюдалось.
Таким образом, можно использовать ортодонтические мини-имплантаты для лечения неосложненных одиночных переломов нижней челюсти без смещения или с небольшим смещением отломков как в стационаре, так и на амбулаторном приеме. Имплантаты Radix-Mini небольших размеров, что важно для гигиены полости рта, прочны, доступны, просты в использовании. Операция фиксации отломком с их использованием технически проста, не требует сложного оборудования и больших временных затрат, тем не менее данная методика достаточно эффективна и позволяет достичь хорошей консолидации.
Источник
