Импланты для лечения переломов
Доказана перспективность использования алмазоподобного покрытия имплантов, которые применяют для лечения осложненных остеопорозом переломов. В этом случае кости становятся особенно хрупкими и необходимые для фиксации их обломков спицы разрушают костную ткань. В отличие от обычных спиц из стали, импланты с алмазоподобным покрытием не вызывали у пациентов ни аллергии, ни воспалений, ни отторжения их организмом. Кроме того, они способствовали более эффективному восстановлению костной ткани. Покрытие разработали в Институте физики металлов им. М.Н. Михеева УрО РАН и проверили его на пациентах в Уральском институте им. В.Д. Чаклина.
Для изготовления ортопедических и зубных имплантов чаще всего применяют нержавеющие стали, титан и его сплавы. Однако длительное пребывание изделий из металла в организме приводит к их коррозии. В результате металлические ионы попадают в окружающую ткань, вызывая разрушение кости вокруг импланта, что повышает риск его расшатывания и отторжения.
Предотвратить эти проблемы можно нанесением на поверхность импланта покрытий, не разрушающихся под действием химических процессов в нашем теле. Таким свойством обладают алмазоподобные углеродные покрытия.
Ранее ученые выяснили, что осаждающиеся на поверхность покрытия из алмазоподобного углерода клетки костного мозга хорошо приживаются и способны к размножению, то есть производству новой костной ткани. В опытах на лабораторных животных было доказано, что регенерации кости наиболее хорошо способствует алмазоподобная пленка из твердого аморфного углерода. Она нетоксична, биосовместима, не влияет на структуру и механические свойства имплантов, на которые нанесена.
Но до настоящего времени было неизвестно, будет ли восстанавливаться костная ткань на алмазных пленках в условиях остеопороза. При этой болезни прочность костей значительно ниже, чем у здорового человека. Поэтому любые металлические импланты расшатываются, будучи неспособными сохранить фиксацию костных отломков при переломах. В результате части костей не могут срастись, что нередко приводит к инвалидности.
В Уральском институте травматологии и ортопедии провели эксперименты на лабораторных крысах с остеопорозом. На стальные спицы, собранные в особую конструкцию (аппарат Илизарова), нанесли покрытие из твердого аморфного углерода и поставили их животным с переломами. В результате в зоне контакта спицы с отломком образовалась новая костная ткань.
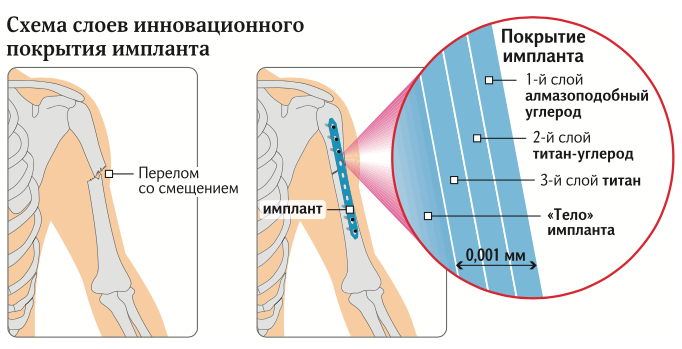
Положительные результаты эксперимента позволили применить псевдоалмазное покрытие в клинике у пациентов с остеопорозом и несросшимися переломами костей голени.
— Покрытие защитного материала было трехслойным, — пояснила старший научный сотрудник Института физики металлов им. М.Н. Михеева УрО РАН Анна Рубштейн. — На очищенную поверхность имплантата наносился слой титана, затем — переходной слой титан-углерод, который покрывался алмазоподобным углеродом. Общая толщина покрытия не превышала полутора микрометров, то есть почти одной тысячной миллиметра.
Спицы вводили в кости голени, закрепляли в аппарате Илизарова и разрешали пациентам нагрузку оперированной конечности с первых дней после операции. Изучение результатов лечения больных с «алмазными» спицами в сравнении с пациентами, которых лечили таким же методом, но использовали стандартные спицы, выявило значительные преимущества использования нового покрытия.
— У половины пациентов со стандартными спицами были отмечены нагноения около имплантатов. Поэтому их потребовалось удалить и заменить другими, — рассказала Стелла Гюльназарова, профессор Уральского университета им. В.Д. Чаклина. — Но ни у одного пациента с «алмазными» спицами в течение года после операции не было выявлено никаких признаков аллергических реакций, воспаления, отторжения или смещения имплантата.
Также средний диаметр каналов в кости после удаления спиц с покрытием был в 1,3 раза меньше того же параметра после удаления стандартных спиц.
По словам научного сотрудника Центра композиционных материалов НИТУ «МИСиС» Федора Сенатова, алмазоподобные углеродные покрытия могут оказаться интересной альтернативой подходу, который сейчас активно развивается в области дентальных и ортопедических имплантатов. Речь о нанесении покрытий на основе кальцийфосфатной керамики.
— В случае кальцийфосфатных покрытий основной упор делается на повышение биоактивности имплантата и ускорение интеграции в костную ткань, — объясняет Федор Сенатов. — В случае алмазоподобных углеродных покрытий наиболее интересным результатом является изменение микротвердости и износостойкости материала имплантата, так как топография поверхности и ее механические свойства напрямую влияют на адгезию и способность клеток к размножению.
Далее исследователи планируют разработать технологию нанесения мозаичного нанопокрытия на основе алмазного, которое будет обладать антибактериальными свойствами. Это необходимо для снижения риска возникновения инфекции после введения импланта.
Источник
Российский ученый Арнольд Попков, главный научный сотрудник научного центра «Восстановительная травматология и ортопедия» им. Академика Г.А. Илизарова, опубликовал в немецком издательстве Palmarium Academic Publishing монографию, посвященную новым имплантатам с биоактивным покрытием, ускоряющим заживление переломов. Исследование поддержано грантом Российского научного фонда (РНФ).
Клетки и дороги, которые они выбирают
Кость срастается благодаря делению живых и активных стволовых клеток, «не определивших свою судьбу» окончательно еще со времен зародышевого развития. Как клетка кости проходит путь до этого состояния? Ее развитие похоже на то, как мы выбираем профессию: сначала гуманитарный или математический класс, потом факультет, потом отделение или кафедра, получение специальности и так далее.
Первоначально, на протяжении нескольких первых циклов деления после оплодотворения, ни одна клетка нашего будущего тела «не знает», какой путь ей предстоит совершить, и ей «открыты все дороги».
По мере того как зародыш развивается, из простых и одинаковых клеток формируется более сложная структура — три зародышевых листка, энтодерма, эктодерма и мезодерма, которые в будущем дадут начало системам органов. Из мезодермы формируется мезенхима. Клетки мезенхимы уже отличаются от остальных, но очень похожи между собой, и пока не известно, кто из них выберет «профессию» кровяных телец, кто станет клеткой мышцы, а кто — кости. Из мезенхимы выделяется группа клеток, которые еще не хотят принимать решение, ограничивая свой будущий выбор. Дальше организм проходит еще много ступеней развития, на каждой из которых клетки определяются все больше и больше, пока не выберут свою «профессию» окончательно.
Стволовые же клетки, как в том числе и эта группа «нерешительных» клеток мезенхимы, остаются в застывшем состоянии «вечного детства», чтобы в случае гибели в организме дифференцированных клеток наконец сделать свой выбор и занять их место.
Сначала такие клетки называются остеогенными (буквально — производящими кость). Они могут вырабатывать ростовые факторы, стимулируя образование костного мозга. Потом они дифференцируются снова, становясь остеобластами, клетками на внутренней поверхности надкостницы. Угловатые и активно делящиеся остеобласты вырабатывают коллагеновые белки и компоненты рыхлого межклеточного вещества. Затем остеобласты утрачивают способность к делению, «выходят на пенсию», затвердевают и становятся остеоцитами. В заживлении перелома главную роль играют именно эти мезенхимальные остеогенные клетки.
«Перелом, потерял сознание, очнулся — гипс»
В России более 13 млн человек в год получают травмы, последствия которых — самая частая причина инвалидности у граждан трудоспособного возраста. Дополнительный фактор риска — врожденные заболевания костно-мышечной системы. В России на каждые 10 тыс. новорожденных приходится 219 человек с такими нарушениями.
Для лечения переломов и посттравматических осложнений используются специальные имплантаты — вставки из металлов, помогающие соединять сломанные кости, закреплять и поддерживать их в таком состоянии, пока они не срастутся. Сам материал имплантатов может влиять на заживление (консолидацию) по-разному, но ни один из металлов, известных современным медикам, ускорять его не может.
Поэтому за последние 100 лет при всем развитии медицины сроки срастания переломов не изменились.
Курганские ученые предложили совместить металлическую основу имплантата с покрытием из гидроксиапатита — вещества на основе кальция и фосфора, присутствующего в кости в виде наноразмерных кристаллов. Гидроксиапатит способствует остеогенезу и побуждает к действию остеогенные клетки, но сам по себе он слишком хрупкий материал для имплантации (гибкость костям придают органические компоненты, которые с возрастом замещаются соединениями кальция все больше, что и делает кости более хрупкими в старости).
Поэтому было решено объединить биотолерантный (то есть не вредящий остеносинтезу, но и не улучшающий его) титановый сплав и шероховатое биоактивное (побуждающее кость восстанавливаться) наногидроксиапатитное покрытие.
Разработанная технология математического 3D-моделирования позволяет формировать имплантат индивидуально для каждого больного, учитывая общую плотность кости, количество каналов, пор и сосудов, и вживлять его во внутреннюю полость кости (интрамедуллярно). «Мимикрировать» под индивидуальные шероховатости кости позволяет контролируемое расположение нанокристаллов гидроксиапатита. Материалы изготавливаются после томографии с помощью технологии селективного лазерного спекания, а затем на них наносят слой гидроксиапатита.
«Использование методов стимуляции, основанных на интрамедуллярном внедрении имплантатов с керамическим наногидроксиапатитовым покрытием, позволяет гарантировать положительный результат лечения и реальное сокращение сроков остеосинтеза при переломах костей в 2–4 раза, — сообщает автор монографии, доктор медицинских наук Арнольд Попков.
— Простота, доступность и экономическая целесообразность использования на самых ранних этапах медицинской эвакуации (районная больница) особенно важны в период перехода Российской Федерации на систему обязательного медицинского страхования. Новые технологии легко вписываются в объем базовой травматологической помощи и помощи, осуществляемой по срочным показаниям и в плановом порядке при восстановительном лечении последствий и осложнений травмы, финансируемой из фондов ОМС».
Автор добавляет, что его работа может стать вкладом в импортозамещение и позволяет производить в России имплантаты, не просто сопоставимые с западными аналогами, но и даже превосходящие их по характеристикам скорости заживления.
Источник
Ученые НИЦ «Курчатовский институт» разработали конструкции для сращения костей, которые через нужное время бесследно растворяются в организме. Обычно хирурги-травматологи для лечения переломов используют титановые импланты — по окончании лечения их необходимо извлекать. Разработка российских ученых избавит пациентов от дополнительных операций.
Ученые отдела нанобиоматериалов и структур Национального исследовательского центра (НИЦ) «Курчатовский институт» разработали биодеградирующие (рассасывающиеся внутри организма) костные импланты и медицинские изделия для остеосинтеза — восстановления костей. При их использовании пациентам после курса лечения не нужно будет вновь ложиться в клинику на операцию для извлечения имплантов. Как рассказал «Известиям» научный сотрудник лаборатории Никита Седуш, ранее многие ученые во всем мире предпринимали попытки создать растворимые в организме конструкции для нужд травматологии. Но полученными результатами врачи были недовольны: костные импланты вызывали воспаление или обладали недостаточной прочностью. Ученые Курчатовского института справились с этими проблемами. Их изделия сделаны из композиционных полимерных материалов на основе полилактида с добавлением наполнителя, исключающего воспаление.
— В состав этих изделий можно ввести дополнительные вещества, лекарства. Например, гидроксиапатит. Это натуральный компонент наших костей, что повышает биосовместимость. Гидроксиапатит распределен в материале в виде частиц размером не больше 500 нанометров, что значительно повышает прочность и решает проблему с воспалениями. Со временем эти импланты полностью рассасываются, — рассказал Никита Седуш.
Образцы растворимых в организме конструкций для остеосинтеза уже прошли доклинические испытания на овцах. Теперь предстоит доработать технологический дизайн изделий и выбрать оптимальную структуру материала. После этого продукция пройдет регистрацию в Минздраве и ученые смогут приступить к клиническим испытаниям на людях.
Процесс биодеградации можно будет регулировать: в зависимости от вида перелома имплант устанавливается на разное время — от нескольких месяцев до нескольких лет. Ученые смогут задавать физико-химические свойства полимеров в соответствии с запросами травматологов. Пока что медицинские изделия нового поколения планируют применять только для лечения переломов костей верхней части туловища: для ног они еще недостаточно прочны. Однако подходящие для ног композитные материалы уже найдены, и вскоре соответствующие импланты будут созданы.
— Пока остаются переломы, при лечении которых не обойтись без титановых изделий. Примерно в половине случаев с запасом хватает технических характеристик, которыми обладают наши композиционные материалы. К тому же использование титана часто приводит к отрицательным последствиям, особенно при лечении детей, когда кости еще не до конца сформировались. В детской травматологии биодеградирующие элементы могут стать единственным приемлемым вариантом, — считает Никита Седуш.
Заведующий кафедрой травматологии, ортопедии и хирургии катастроф Первого МГМУ имени Сеченова Алексей Лычагин выразил уверенность в том, что разработка ученых НИЦ после клинических испытаний найдет широкое применение в лечебной практике.
— Попыток создания биодеградирующих имплантов для остеосинтеза предпринято в разное время довольно много. Однако результаты по тем или иным причинам оказывались не вполне удовлетворительными. Сейчас множество лабораторий работают над созданием подобных имплантов. В этом ключе разработка Курчатовского института, безусловно, представляет огромный интерес. Не сомневаюсь, что в случае успешного завершения клинических испытаний она быстро войдет в клиническую практику, — сказал Алексей Лычагин.
Ученые планируют начать клинические испытания биодеградирующих имплантов нового поколения в начале 2018 года и завершить их спустя три-четыре года.
Подпишитесь и получайте новости первыми
Источник
20.03.2015, 22:44 | |||
| |||
Зачем ставить железо при переломе, когда есть биоимпланты. Добрый вечер форумчане. Часто вижу на форумах рассказы о лечении переломов с помощью фиксирующих металлических имплантов и о возникновении осложнений и отторжений организмом этих имплантов. Друзья, я не являюсь медиком, но хочу рассказать вам свою историю. У меня был перелом ступни. Приехал в травму, как обычно сделали снимок, наложили гипс. Рассматривая дома снимок, мне показалось, что перелом со смещением. Не доверяя квалификации травматолога, утром поехал в больницу. Врач подтвердил мои прогнозы. Сказал, что в таком случае лучше б поставить импланты, но их же потом снимать надо, а это повторная операция.А операций я боюсь. Прежде, чем дать согласие на операцию, стал изучать информацию в интернете. Выяснил, что существуют биодеградируемые импланты. Биодеградируемый материал-аналог костной ткани, он со временем, выполнив свою фиксирующую функцию рассасывается в организме. Спросил о них у своего лечащего врача, он сказал, что да есть такие, с ними реабилитация легче, да и операция проще. Их не нужно снимать, т.е. не нужна вторая операция. Они рассасываются в организме, а значит, нет риска отторжения и в организме не останется чужеродных элементов. Только приобрести их нужно было самому. Я выяснил где их купить. К слову сказать, специалисты компании меня подробно проконсультировали, связались с моим врачом и подобрали оптимальный для меня вариант.Операцию перенес хорошо. в больнице долго не держали, через день выписали. Антибиотиков пить не нужно было. Они входят в состав имплантов. На ногу вставать можно было практически сразу же. Друзья, зачем же мучить свой организм операциями. Да, биоимпланты — это не панацея от всех переломов. Но с ними действительно проще. Я проверил лично на себе. |
20.03.2015, 22:55 | |||
| |||
Цитата: Сообщение от andrewkuznetzof Да, биоимпланты — это не панацея от всех переломов. Но с ними действительно проще. Я проверил лично на себе. Это шо, вопрос для консультации? Вы не ошиблись с разделом? |
20.03.2015, 23:05 | |||
| |||
Даже если вы испытали методику на себе, не стоит думать, что вы все о ней узнали и можете давать советы. Масса лишней информации, жутко похожей на рекламу. Вы этим только усложняете жизнь пациента и работу врача. Кто знает и умеет, тот сам пациенту все предложит и объяснит. |
21.03.2015, 00:25 | ||||
| ||||
Цитата: Сообщение от andrewkuznetzof Добрый вечер форумчане. Часто вижу на форумах рассказы о лечении переломов с помощью фиксирующих металлических имплантов и о возникновении осложнений и отторжений организмом этих имплантов. Друзья, я не являюсь медиком, но хочу рассказать вам свою историю. У меня был перелом ступни. Приехал в травму, как обычно сделали снимок, наложили гипс. Рассматривая дома снимок, мне показалось, что перелом со смещением. Не доверяя квалификации травматолога, утром поехал в больницу. Врач подтвердил мои прогнозы. Сказал, что в таком случае лучше б поставить импланты, но их же потом снимать надо, а это повторная операция.А операций я боюсь. Прежде, чем дать согласие на операцию, стал изучать информацию в интернете. Выяснил, что существуют биодеградируемые импланты. Биодеградируемый материал-аналог костной ткани, он со временем, выполнив свою фиксирующую функцию рассасывается в организме. Спросил о них у своего лечащего врача, он сказал, что да есть такие, с ними реабилитация легче, да и операция проще. Их не нужно снимать, т.е. не нужна вторая операция. Они рассасываются в организме, а значит, нет риска отторжения и в организме не останется чужеродных элементов. Только приобрести их нужно было самому. Я выяснил где их купить. К слову сказать, специалисты компании меня подробно проконсультировали, связались с моим врачом и подобрали оптимальный для меня вариант.Операцию перенес хорошо. в больнице долго не держали, через день выписали. Антибиотиков пить не нужно было. Они входят в состав имплантов. На ногу вставать можно было практически сразу же. Друзья, зачем же мучить свой организм операциями. Да, биоимпланты — это не панацея от всех переломов. Но с ними действительно проще. Я проверил лично на себе. А стоимость такого удовольствия? |
21.03.2015, 09:07 | ||||
| ||||
С «биоимплантами» проблем как раз больше вообще-то |
Источник
