Игольчатый перелом пальца
Перелом фаланги пальца – это нарушение целостности основной, средней или дистальной фаланги пальца ноги или руки в результате травматического воздействия. Перелом фаланги является достаточно распространенным повреждением, которое возникает в результате непрямого или прямого травмирующего воздействия, а именно: резкого выворачивания, падения тяжелого предмета, удара и пр.
В зависимости от локализации наблюдаются следующие характерные переломы фаланг: переломы диафиза основной фаланги, диафизарные переломы средней фаланги, перелом ногтевой фаланги, эпифизарные переломы фаланг, открытые переломы фаланг. Рассмотрим каждый перелом более подробно.
Переломы диафиза основной фаланги
Линия перелома поперечная, косая или спиралевидная. Смещение отломков характеризуется типичным углом, открытым дорсально. Межкостные мышцы благодаря поперечным волокнам сухожильно апоневротического растяжения сгибают проксимальный отломок, а косые волокна этих же мышц и сухожилие разгибателя пальца содействуют разгибанию дистального отломка. Если же это смещение не будет устранено, то сгибание пальца ограничивается до размеров, равных углу между отломками. Сухожилия мышц-сгибателей бывают прижатыми и часто прирастают к выпуклым костным концам. В таких случаях ограничивается не только сгибание, но также активное и пассивное разгибание. Блокирование сухожилий затрудняет отчасти движения остальных пальцев. Вот почему при неправильном лечении перелома основной фаланги возникает значительное нарушение хватательной способности руки.
При косых и спиралевидных переломах нередко наблюдаются смещения по длине. Иногда отломки могут быть смещены и по оси. Если эту деформацию не устранить, то при сгибании направление пальца становится неправильным. Он перекрещивает какой-либо из других пальцев и мешает захватыванию.
Лечение
При переломах без смещения отломков соответствующий палец иммобилизуют в физиологическом положении гипсовой или алюминиевой шиной, прикрепленной к пальцу полосками лейкопластыря. Обезболивания не требуется. Шину снимают через 15 дней. После этого можно разрешить активные движения, не перегружая палец. Таким образом, функция восстанавливается быстро. Когда устанавливается смещение отломков, поступают следующим образом: в место перелома вводят не больше 2-3 мл 1-2% новокаинового раствора.
Смещение отломков устраняют вытягиванием и сгибанием межфалангового сустава до 90° при одновременном умеренном надавливании с ладонной стороны в области перелома. Иммобилизуют лучезапястный сустав и суставы соответствующего пальца в функциональном положении.
Техника иммобилизации заключается в следующем. Прежде всего накладывают гипсовую шину с тыльной стороны, достигающую головок пястных костей. Эту шину фиксируют циркулярным гипсовым бинтом. После этого на ладонную поверхность руки накладывают гипсовую или алюминиевую шину, достигающую конца пальца. Ее моделируют соответствующим образом. Необходимо помнить, что не палец должен прилаживаться к шине, а шина к пальцу, поэтому она должна быть гибкой. Существенным при моделировании шины является ее легкое прижатие к месту перелома, так чтобы она противопоставлялась смещению отломков. При проволочных шинах Белера отсутствует возможность создания солидной опоры основным фалангам с ладонной стороны, вследствие чего их применение ограничивается. Для того чтобы создать устойчивость, продолжают шину с кончика пальца в обратном направлении и фиксируют ее опять к гипсу. Таким образом получается эллипсовидный обруч, придающий большую устойчивость.
Длительность иммобилизации при переломах основной фаланги должна быть не меньше 25-30 дней. Во время иммобилизации необходим специальный уход для избежания отека и затвердения руки. Больному рекомендуют полные движения остальными пальцами и всей рукой.
При застарелых и запущенных переломах основной фаланги показано оперативное лечение. Делают боковой разрез. Сухожилия сгибателей освобождают от спаек. Производят остеотомию. Отломки сопоставляют и, если необходимо, производят остеосинтез двумя спицами Киршнера или вводят нежный костный трансплантат. После этого сухожилия изолируют от кости пересадкой паратенония, взятого из области трехглавой мышцы плеча. На стороне, противоположной разрезу, паратеноний фиксируют двумя нежными снимаемыми швами через кожу. Накладывают гипсовую или алюминиевую шину. После 12-15 дней позволяют больным делать движения в межфаланговых суставах.
Диафизарные переломы средней фаланги
Линия перелома и смещение отломков такие, как и при переломах основной фаланги. Нередко, однако, угол между отломками открыт в волярную сторону. Смещение отломков зависит от того, как расположена линия перелома: проксимально или дистально от места прикрепления поверхностного сгибателя пальцев. В первом случае под действием этой мышцы дистальный отломок сгибается, а проксимальный разгибается под действием разгибателя. Получается смещение по ширине и под углом, причем угол открыт в волярную сторону. Во втором случае смещение проксимального отломка происходит волярно под действием поверхностного сгибателя, чей тонус преобладает над тонусом разгибателя. Получается угол, открытый в тыльную сторону.
При неправильном сращении функция пальца ограничивается не меньше, чем при переломе основной фаланги, особенно если угол между отломками открыт в волярную сторону. В таком случае оперативной коррекции не требуется.
Лечение
Лечение перелома средней фаланги такое же, как и лечение основной фаланги. Если отломки образуют угол, открытый в волярную сторону, то первый межфаланговый сустав должен быть иммобилизован в более выпрямленном положении (15-20° флексии) для того, чтобы уменьшить действие мышцы-разгибателя на проксимальный отломок. Срок иммобилизации составляет три недели.
Перелом ногтевой фаланги
Прижатие или удар по ногтевой части пальца часто вызывает поперечный перелом или раздробление ногтевой пластинки третьей фаланги. В подногтевом ложе образуется гематома, вызывающая сильные боли. Диагноз уточняют рентгенограммой. Для уменьшения болей и предотвращения инфекции необходима маленькая трепанация ногтя и эвакуация собранной крови.
Лечение
Другого лечения, кроме небольшой перевязки и относительной фиксации полосками липкого пластыря, не требуется. Через 10-15 дней боли исчезают, и больной может работать, несмотря на то что на рентгенограмме долгое время видна линия перелома. Только при тяжелом размозжении конца пальца лучше всего устранить небольшой дистальный фрагмент.
Тяжелые размозжения дистальной части пальца часто приводят к косым, поперечным, продольным и раздробленным переломам в средней или проксимальной трети фаланги. Лечение сводится к иммобилизации пальца в функциональном положении, гипсовой, алюминиевой или пластмассовой шиной. Отломки сопоставляют, насколько это возможно. Прогноз перелома в отдельных случаях зависит главным образом от успешного закрытия раны и от предотвращения инфекции.
Отрыв небольшого треугольного отломка из ногтевой фаланги наблюдается часто при вырывании разгибателя. Значительно реже подобным образом может быть оторван отломок вместе с сухожилием сгибателя. Неотложное оперативное восстановление в этих случаях дает лучшие результаты, чем бескровное лечение иммобилизацией при гиперэкстензии третьей фаланги.
Эпифизарные переломы фаланг
Эти виды переломов обыкновенно бывают внутрисуставными. От основной фаланги чаще всего отламывается волярный или дорсальный треугольный отломок различной величины. Если разрушена значительная часть суставной поверхности, наступает соответствующий неполный вывих фаланги в дорсальном или полярном направлении. В области головки фаланги могут возникать поперечные или косые переломы. В первом случае отломок смещается дорсально вместе со следующей фалангой. Деформация напоминает дорсальный вывих. Во втором случае отделенный от головки фаланги треугольный отломок поворачивается и смещается в проксимальном направлении. Ногтевая фаланга пальца отводится в сторону. Иногда наблюдается неправильный перелом с множеством отломков.
Лечение
Когда нет значительных смещений отломков, палец фиксируют на 10-12 дней в функциональном положении. После этого разрешают нерезкие активные движения. При боковом отведении без значительного смещения отломков производят иммобилизацию на 15 дней с определенной гиперкоррекцией деформации. Дорсально смещенную головку фаланги вправляют способом, напоминающим вправление межфаланговых вывихов. При значительном смещении отломков и неуспешной репозиции требуется оперативное лечение. В отдельных случаях при переломах с несколькими отломками можно добиться удовлетворительного сопоставления способом прямого вытяжения через головку следующей фаланги.
Прогноз внутрисуставных переломов фаланг сомнителен в отношении функции пальца. Чаще всего развивается тугоподвижность сустава. Иногда наблюдаются затянувшиеся болезненные отеки, мешающие функции всей руки, деформации пальцев.
Открытые переломы фаланг
Они встречаются часто и составляют примерно 50% всех переломов в этой области. Особенно часты открытые переломы фаланг и больше всего ногтевых фаланг первых трех пальцев.
Зачастую, однако, речь идет о тяжелых ранениях вследствие промышленных и других травм. При них переломы, как правило, множественные, с большим смешением отломков. Смешение отломков может быть в самые различные направления, что зависит от направления действующей силы. Нередко мягкие ткани размозжены, а кожа в области перелома неправильно разорвана или вырвана. Все это требует специальных условий при лечении.
Лечение
Прежде всего больные должны быть стационированы. Сразу же необходимо начать лечение антибиотиками. Обработка ран, которая состоит в тщательном механическом очищении и устранении некротических тканей, проводится хирургом в стерильной операционной. Костные отломки сопоставляют и иммобилизуют. Часто в этих случаях показан остеосинтез с перекрещивающимися спицами Киршнера. После этого основной проблемой остается зашивание раны. Если имеется дефект кожи, то можно применить различные способы кожной пластики.
Легкие случаи без обширных поражений мягких тканей не создают затруднений при лечении. После соответствующей первичной хирургической обработки рану зашивают и дальнейшее лечение проводят, как и при закрытых переломах, добавляя в течение нескольких дней антибиотики.
После операции необходимо уделять особенное внимание предотвращению нарушения кровоснабжения, отеку тканей. Положение руки должно быть непременно высоким. С первых же дней после травмы больным рекомендуют не прекращать активные движения неиммобилизованными пальцами, плечевым и локтевым суставами, а движения ранеными пальцами начинать как можно раньше.
Информация, представленная в данной статье, предназначена исключительно для ознакомления и не может заменить профессиональную консультацию и квалифицированную медицинскую помощь. При малейшем подозрении на перелом фаланги пальца, обязательно проконсультируйтесь с врачом!

Источник
Переломы пальцев верхних конечностей сегодня встречается очень часто. К числу наиболее распространенных причин медики относят удар, неправильное падение, попадание пальцев в определенную технику, которая оказывает значительное давление либо вызывает скручивание.
Диагностика

Диагностировать перелом пальцев руки у взрослых очень просто и чаще всего определить перелом можно самостоятельно. Но со 100% вероятностью установить закрытый перелом можно только используя рентген. Что же касается симптомов, то прежде всего это резкая боль, опухоль и гематома (кровь в поврежденном пальце скапливается в результате повреждений сосудов).
Перелом пальца со смещением характеризуется такими симптомами как сильное кровоизлияние в зоне перелома (повреждённый палец может посинеть), а так же сильно ограничивается подвижность травмированного пальца (чаще всего пациенты не могут сжать кисть в кулак или полностью разогнуть палец). Главным симптомом перелома со смещением является очевидная деформация.
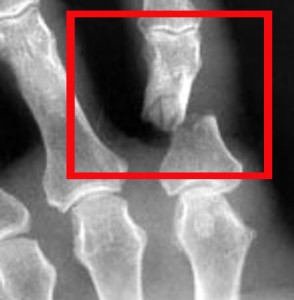
Основные типы переломов
Посмотрите видео о том, как происходит перелом пальца и какие бывают места перелома:
Большой палец
Как правило, перелом большого пальца возникает в результате сильного ушиба. В процессе его лечения могут возникнуть определенные затруднения, связанные с расположением костей.
Прежде всего, медики вправляют такие переломы – для этого они используют специальные растягивающие аппараты. Сразу после процесса вытягивания на больной палец накладывается гипс. Благодаря гипсу повреждённый палец правильно фиксируется, и кости остаются в неподвижном состоянии пока полностью не завершиться процесс срастания.
Указательный палец
Если у вас перелом указательного пальца, вам следует, незамедлительно обратится к врачу, которые сможет правильно поставить на место вывихнутую кость, если вівих имеет место и наложить на палец гипс. Помимо этого врачи назначают своим пациентам определенные обезболивающие препараты. Осложнений при лечении и реабилитации данного перелома практически никогда не возникает.
Средний палец
Перелом среднего пальца руки практически ничем не отличается от травм других пальцев. Единственное, с чем нельзя медлить, єто поход к врачу. Если вы обратитесь к медикам через несколько месяцев после перелома, то существует вероятность того что палец может потерять свои основные функциональные свойства.
Безымянный палец
Лечение травм безымянного пальца, в большинстве случаев, проходят без осложнений. Но, все же когда пациент находится в гипсе, необходимо выполнять определенные физические упражнения здоровыми пальцами, чтобы не утратить нормальную функциональность здоровых конечностей.
Мизинец
Как правило, травмы мизинца возникают в результате неудачного падения. Движения переломанного пальца существенно ограничиваются, а при попытке разгибания пациенты жалуются на резкую боль. Этот перелом, как и любые другие не нужно лечить самостоятельно. Поскольку такое лечение может привести к нежелательным последствиям (к примеру, ограниченная функциональность, болевые ощущения, неправильное положение пальца).
Предлагаю вам посмотреть видео о том, как проходит операция при переломе пальца(мизинца):
Лечение и реабилитационные процедуры
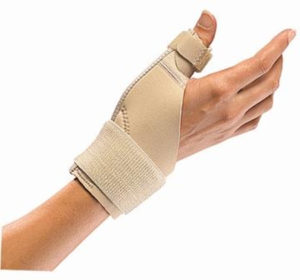
Лечение переломов пальцев не характеризуется особой сложностью. Если врачи диагностировали перелом без смещения, то лечение заключается в налаживании шины Белера (также можно использовать ладонную гипсовую ленту). Как правило, носят ее около одного месяца. Гипс при подобной травме пациенты носят в течение 4-6 недель.
Видео о том, как разрабатывать палец после перелома:
Спустя примерно один месяц гипс снимают, и палец становится полностью подвижным. В первое время после снятия гипса палец нуждается в легкой физической нагрузке, но не нужно переусердствовать, поскольку это может только навредить.
Если после снятия гипсовой повязки у вас остаются болевые ощущения или имеет место опухоль(костная мозоль) или отёк, вам нужно проконсультироваться с вашим лечащим врачом т.к. могут возникать некоторые осложнения. В большинстве случаев эти симптомы уходят после нескольких дней реабилитационных упражнений, но бывают и исключения.
Если у вас остались какие либо вопросы – задавайте их в комментариях.
Источник
Содержание
- Переломы костей кисти и пальцев у детей
- Переломы костей запястья у детей
- Переломы пястных костей у детей
- Переломы пальцев у детей
Переломы костей кисти и пальцев у детей выявляются реже, чем у взрослых, и обычно подлежат амбулаторному наблюдению. Тем не менее, к таким повреждениям следует относиться с максимальной серьезностью, поскольку несвоевременное лечение может стать причиной ограничения движений и других нарушений функции кисти. Переломы костей кисти обычно являются следствием прямой травмы (ударов по кисти). Переломы пальцев у детей могут возникать при спортивных травмах, после падения, удара тяжелым предметом и пр. Клинические симптомы – отек, боль, ограничение движений. Для подтверждения диагноза осуществляется рентгенография поврежденного сегмента кисти. Лечение, как правило, консервативное – наложение гипсового лонгета с последующим физиолечением. При смещении выполняется репозиция. При открытых переломах необходимо хирургическое вмешательство.
Переломы костей кисти и пальцев у детей
По статистике, переломы пальцев и костей кисти у пациентов детского возраста составляют примерно 3-5% от общего числа всех переломов верхней конечности. Частота повреждений возрастает в дистальном направлении: переломы костей запястья возникают очень редко (0,2-0,5% случаев), пястные кости ломаются чаще (около 35% случаев), переломы пальцев у детей наблюдаются достаточно часто (около 65% случаев).
Большинство подобных травм требуют амбулаторного лечения. Тем не менее, при многооскольчатых переломах, повреждениях со значительным смещением фрагментов и открытых переломах иногда требуется госпитализация. В стационар направляют около 3,5% детей с переломами пальцев и кисти.
В группе переломов пальцев и костей кисти выделяют:
- Переломы костей запястья. Обычно у детей ломается ладьевидная кость, повреждения других костей запястья встречаются чрезвычайно редко.
- Повреждения пястных костей. Чаще наблюдаются переломы V и I пястных костей.
- Повреждения фаланг пальцев.
Переломы костей запястья у детей
Чаще наблюдаются в школьном возрасте. Выявляются преимущественно переломы ладьевидной кости, причиной становится прямой удар по руке. На тыле кисти в области сустава появляется отек, движения ограничены из-за болей, особенно болезненно разгибание кисти. При пальпации определяется болезненность в области анатомической табакерки и рядом с шиловидным отростком лучевой кости.
На рентгеновских снимках обнаруживается нарушение целостности ладьевидной кости, обычно линия перелома проходит в ее самой узкой средней части. Для уточнения характера повреждения, кроме стандартных проекций, часто бывает необходимо выполнить снимок в положении «три четверти». В сомнительных случаях ребенка направляют на компьютерную томографию или МРТ костей запястья.
Лечение заключается в наложении гипса от большого пальца до предплечья в его верхней трети. Кости запястья недостаточно хорошо кровоснабжаются, поэтому перелом срастается медленно, и иммобилизация продолжается до 6 недель и более. В этот период назначают УВЧ. Затем выполняют контрольные снимки. Если сращения нет, фиксацию продолжают еще 4-5 недель, потом контрольный снимок повторяют. При выявлении признаков декальцинации иммобилизацию продлевают еще на 1 месяц.
Переломы пястных костей у детей
У детей чаще всего ломаются V и I пястные кости. Причиной становится ушиб тяжелым предметом или удар сжатым кулаком, например, во время драки.
Переломы I пястной кости обнаруживаются в области диафиза либо в проксимальной части кости. В отличие от пациентов старших возрастных групп, у детей типичное повреждение этой области – перелом Беннета почти никогда не выявляется, вместо этого возникает остеоэпифизеолиз. При переломах диафиза смещение обычно отсутствует или выражено незначительно, поврежденная область отечна, осевая нагрузка и пальпация резко болезненны. При остеоэпифизеолизе дистальный фрагмент может смещаться, палец при этом находится в положении приведения.
Диагноз подтверждается на основании рентгенографии костей кисти, КТ и МРТ кисти требуются редко. При повреждениях без смещения кость фиксируют гипсом на 10-14 дней. При повреждениях со смещением осуществляют репозицию пястной кости под наркозом: помощник держит руку пациента, а травматолог тянет палец по оси и отводит его в сторону, затем, не прекращая тяги, надавливает на выступающий отломок и увеличивает отведение пальца. По окончании репозиции ребенка направляют на контрольную рентгенограмму. Иммобилизацию продолжают 2-3 недели, после снятия гипса назначают ЛФК. Лечение проводится в травматологическом пункте, госпитализация не требуется.
Переломы V пястной кости чаще возникают в области диафиза, ближе к дистальной части кости. Отмечается отек и нарушение функции кисти, при осевой нагрузке и ощупывании определяется резкая болезненность. Диагноз подтверждают по результатам рентгенографии. При повреждениях без смещения накладывают гипс, срок – 2 недели. При смещении отломков предварительно выполняют репозицию.
Техника репозиции зависит от характера смещения. Обычно отломки пястной кости смещаются под углом, открытым в сторону ладони, а величина угла может значительно различаться. Иногда наблюдается смещение по длине или разворот дистального фрагмента. Для устранения смещения помощник осуществляет тягу по оси за соответствующий палец, а врач в это время надавливает на отломки с тыльной стороны, одновременно придерживая их со стороны ладони. Потом выполняют контрольную рентгенографию, гипс сохраняют 2-3 недели. В периоде восстановления назначают ЛФК.
Если отломки не удерживаются на месте, приходится проводить закрытую репозицию пястной кости с чрескожной фиксацией спицей. Для этого сначала осуществляют вправление отломков, а затем, продолжая удерживать отломки, сгибают палец под прямым углом. Спицу проводят, наклонив ее немного косо и отступя около 1 см в проксимальную сторону от суставной щели между основной фалангой и пястной костью. Прокалывают кортикальный слой кости, чтобы спица оказалась в костномозговом канале, и «нанизывают» на нее костные фрагменты, удерживая их в правильном положении. Стояние отломков проверяют на контрольной рентгенограмме. Затем выступающий конец спицы откусывают, кончик спицы накрывают повязкой, руку загипсовывают. Через 2-3 недели гипс снимают, спицу удаляют.
Переломы пальцев у детей
Обычно переломы возникают вследствие прямого удара. Смещение возможно, но оно чаще бывает незначительным. У детей до 6-7 лет иногда наблюдаются краевые отрывы (открытые переломы) ногтевой фаланги, сопровождающиеся повреждением мягких тканей и образованием мягкотканного дефекта. Лечение большинства повреждений проводится в травмпункте. При сложных многооскольчатых закрытых переломах и открытых повреждениях с дефектом мягких тканей показана госпитализация в детское травматологическое отделение.
Закрытые переломы пальцев у детей обычно несложны в диагностике. Палец отечен, возможно кровоизлияние в месте повреждения. Осевая нагрузка и ощупывание резко болезненны, при смещении отломков выявляется укорочение и деформация фаланги. Ребенка направляют на рентгенографию пальцев кисти. В сомнительных случаях назначают МРТ или КТ пальцев кисти.
При повреждениях без смещения накладывают гипс на 7-10 дней. Повреждения со смещением могут представлять проблему, поскольку пальчики у ребенка очень маленькие, и из-за этого образующиеся осколки трудно сопоставить. Если обычная репозиция оказалась неудачной, приходится проводить закрытую репозицию фаланги с чрезкожной фиксацией спицей или инъекционной иглой. Затем выполняют контрольный снимок и накладывают гипс на 2 недели. По окончании иммобилизации назначают ЛФК.
Открытые переломы пальцев у детей при наличии дефекта мягких тканей являются показанием для экстренной пластической операции. Характер кожной пластики зависит от месторасположения и размера дефекта. Хирургическое вмешательство проводят под общим наркозом. При небольших ранах выполняют местную пластику с перемещением мягких тканей по методике Клаппа. Рядом с раной формируют кожный лоскут с двумя основаниями и диаметром, равным диаметру раны. Лоскут перемещают и подшивают к краям раны. Дефект, образовавшийся на месте формирования лоскута, замещают кожным трансплантатом, который берут с предплечья или плеча той же руки.
Для кожных швов используют шелк или капрон. В область кожных трансплантатов помещают марлевые шарики для лучшего придавливания – это обеспечивает хороший контакт с подлежащими тканями и повышает шансы на успешное приживление лоскута. На раны накладывают давящие повязки. Первую перевязку выполняют без удаления марлевых шариков, последующие перевязки проводят в обычном порядке. Время снятия швов определяют с учетом состояния лоскута. В первые дни после оперативного вмешательства назначают УВЧ. Иммобилизацию осуществляют 2-3 недели.
При крупных дефектах применяют более сложный способ – пластику с использованием лоскута на питающей ножке. Место для формирования трансплантата выбирают с учетом поврежденного пальца. Для I пальца лоскут создают в области ладони, для II-V пальцев – в области тенара (места между I пальцем и лучезапястным суставом). Трансплантат выкраивают так, чтобы по форме и размеру он совпадал с поверхностью дефекта, оставляя широкую питающую ножку в области материнского ложа. Поврежденный палец сгибают, трансплантат фиксируют отдельными капроновыми или шелковыми швами. Затем на пальцы и кисть накладывают гипс. Отсечение лоскута от материнского ложа проводят на 18-21 день. В последующем назначают физиопроцедуры и ЛФК.
Источник
