Хондральный перелом хряща

Повреждения хряща могут возникать как в обычных бытовых условиях, так и во время занятий спортом при резких ротационных движениях в коленном суставе.
Клиническая картина
При остром повреждении клиническая оценка крайне сложна. Клиническая картина может варьировать от полного отсутствия жалоб до острой интенсивной боли. В ряде случаев на первое место могут выступать симптомы повреждения передней крестообразной связки и разрывов мениска.
Диагностика
Определенного алгоритма клинического осмотра при травматическом повреждении хряща не существует. Диагноз позволяет предположить анализ анамнеза и механизм травмы. Необходимо исключить повреждение крестообразных связок и менисков.
Изолированное повреждение хряща на обычных рентгенограммах не выявляется, только при повреждении субхондральной кости или если с момента травмы прошло более месяца, можно увидеть повышение плотности или неровность суставной поверхности (в случае вдавленного перелома, перелома медиальной поверхности латерального мыщелка бедренной кости).
Данные МРТ очень важны для постановки правильного диагноза при повреждении хряща, однако полученные изображения должны быть достаточно высокого качества.
Артроскопические данные
Артроскопия является наиболее ценным и точным методом диагностики повреждений хряща, так как позволяет достоверно определить распространенность и глубину травматического повреждения и посттравматических изменений.
Травматические и посттравматические изменения хряща имеют множество различных проявлений, поэтому единую классификацию повреждений создать очень сложно. Bauer и Jackson предложили классификацию хондральных повреждений, включающую 6 категорий и основанную на выраженности изменений, затрагивающих внутрисуставной хрящ.
- Тип 1 (трещина) – повреждение хряща представлено изолированной трещиной, которая может доходить до субхондральной кости.
- Тип 2 (звездчатый дефект) – несколько разнонаправленных линий переломов, часто с центральным дефектом. Линии переломов могут достигать субхондральной кости.
- Тип 3 (лоскутный дефект) – поврежденный лоскут прикреплен к предлежащему интактному хрящу. Глубина повреждения может достигать субхондральной кости.
- Тип 4 (кратер) – отделение полнослойного фрагмента хряща с обнажением субхондральной кости.
- Тип 5 (фибрилляция) – при этом типе повреждения имеется зона поверхностной фибрилляции без отделения хряща на большом протяжении. Этот тип повреждения очень сложно отличить от дегенеративного повреждения.
- Тип 6 (деградация) – разрушение и отделение хряща с обнажением субхондральной кости. Этот тип также сложно, а часто невозможно отличить от дегенеративных поражений хряща. Локализация зоны повреждения может указывать на причину повреждения.
Комбинированные повреждения
Во время диагностики и лечения повреждений хряща необходимо обращать особое внимание на целостность передней и задней крестообразных связок. Острая и хроническая нестабильность коленного сустава, связанная с повреждением этих связок, очень часто приводит к повреждению суставного хряща.
Повреждения хряща, связанные с нестабильностью, вследствие разрыва ПКС.
- Медиальный мыщелок бедра.
Зона повреждения практически всегда находится на латеральной поверхности медиального мыщелка бедра (в области межмыщелкового возвышения). В данной зоне могут встречаться любые виды травматических повреждений хряща.
- Латеральный мыщелок бедра.
Типы повреждений латерального мыщелка бедренной кости сходны с типами повреждений медиального мыщелка. Повреждения, возникающие в этой области, ограничены боковой трещиной, образующейся вследствие винтообразного механизма перелома и большего размера латерального мениска. Такие повреждения также могут распространяться и на латеральную порцию латерального мыщелка бедра. Поперечные линейные трещины (щелеобразные переломы) в некоторых случаях достигают медиальной стороны.
Костно-хрящевые переломы
Чаще всего причиной остеохондральных переломов являются прямая травма, вывих надколенника и разрыв ПКС. Вывих надколенника нередко приводит к смещению костно-хрящевого фрагмента с медиальной стороны надколенника и с латерального края латерального мыщелка бедренной кости.
Лечение
Лечение травматических повреждений хряща зависит от их глубины и распространенности, клинической картины и сопутствующих повреждений.
Травматические повреждения хряща (исключение – субхондральная гематома), включающие в себя разрушение суставной поверхности, нестабильные фрагменты хряща и вовлечение в процесс субхондральной кости определяют выбор метода лечения.
Применяются различные подходы:
- Невмешательство.
Если выявлены небольшие поперечные трещины хряща, лучше оставить их нетронутыми, так как чрезмерная механическая обработка может привести к еще более выраженным повреждениям.
- Удаление нестабильных хрящевых фрагментов.
Лоскутные повреждения хряща, выраженные фибрилляции и нестабильные участки должны быть устранены.
- Стимуляция регенерации фиброзного хряща.
Индукция образования волокнистого хряща зависит от различных факторов, наиболее благоприятными из которых являются следующие:
- Молодой возраст пациента,
- Стабильный хрящ, окружающий дефект;
- Отсутствие нестабильности, связанной с повреждением капсульно-связочного аппарата;
- Отсутствие угловой деформации нижней конечности,
- Небольшой размер дефекта (менее 15 мм),
- Неповрежденные мениски.
К неблагоприятным факторам, которые следует учитывать, прибегая к методам индукции формирования фиброхрящевой ткани, относятся:
- Большой размер дефекта (более 15 мм),
- Нестабильные края,
- Наличие угловой деформации нижней конечности,
- Нестабильность связочного аппарата,
- Пожилой возраст,
- Ожирение,
- Локализация дефекта в области бедренно-надколенникового сочленения.
Существует множество различных методик стимуляции репарации хрящевой ткани:
- Рассверливание по Pridie,
- Субхондральная абразивная хондропластика,
- Микрофрактурирование.
- Пересадка хряща.
Доступны следующие методики трансплантации хряща и костно-хрящевых блоков:
- Техника «смешанного» костно-хрящевого трансплантата по Stone.
- Трансплантация аутологичных хондроцитов,
- Трансплантация периостального лоскута,
- Мозаичная остеохондропластика по Hangody.
Источник
К повреждениям хряща суставов кисти могут приводить травмы (хондральные переломы), переломы дистального отдела лучевой кости, повреждения связок, а также дегенеративная хондропатия.

Клиническая картина
Боль и ограничение движений при острой травме обычно обусловлены основным повреждением (например: перелом дистального отдела лучевой кости). Дегенеративные изменения также характеризуются ограничением движений и болью. Боль при дегенеративных изменениях может возникать при нагрузке кисти, в покое или при первых движениях кисти после долгого покоя. Периодически возникает отёчность. Повреждения хряща выявляются у 54% пациентов с хронической болью в кисти.
Диагностика
Для выявления болезненных точек, которые могут указывать на зоны повреждения хряща, выполняется тщательная пальпация. Следует исключить все возможные причины повреждения хряща (нестабильность связок, разрывы диска).
На рентгенограммах выявляются посттравматические изменения, такие как линии переломов, признаки повреждения связок (увеличенный интервал между ладьевидной и полулунной костями), а также дегенеративные изменения, сужение суставной щели, субхондральный склероз, краевые остеофиты. Дегенеративные изменения среднезапястного сустава часто возникают при нестабильности связок.
Современные и наиболее чёткие методы визуализации суставов и их внутреннего строения – МРТ и КТ. МРТ является абсолютно безвредной. С её помощью удаётся чётко отобразить мягкие ткани с высоким содержанием воды. КТ работает по принципу рентгеновского излучения, поэтому лучше контрастирует твёрдые костные структуры, содержащие соли кальция.
В отличие от МРТ, КТ несёт в себе определённый вред, заключающийся в облучении больного рентгеновскими лучами. Однако это не должно быть поводом для беспокойства, поскольку доза получаемой в данном случае радиации при условии использования современных томографов немногим больше, чем при обычной флюорографии.
Единственным минусом вышеуказанных исследований является высокая стоимость.
УЗИ (ультразвуковое исследование) суставов является новым и достаточно перспективным методом диагностики заболеваний опорно-двигательного аппарата. Его преимущества: неинвазивность (отсутствие повреждений тканей), дешевизна, доступность.
При помощи УЗИ получают следующую информацию о суставе:
- Подхрящевое строение кости (изъязвления, трабекулы, кисты и др.).
- Толщина синовиальной оболочки.
- Состояние сухожильно-связочного аппарата.
- Присутствие остеофитов.
- Присутствие остаточных телец.
- Обнаружение экссудата.
Артроскопия является современным инвазивным методом исследования суставной полости при помощи миниатюрной видеокамеры, установленной на конце гибкого высокоточного светодиодного волокна.
Преимуществом такого метода исследования является визуализация сустава таким, каков он есть на самом деле глазами исследователя в реальном времени. С помощью артроскопа удаётся запечатлеть связочный аппарат, синовиальную оболочку и др. Также с его помощью проводятся эндоскопические операции по удалению остаточных телец из синовиальной полости, удаление хондроцитов и остеофитов.
При обнаружении подозрительных объёмных образований при помощи артроскопа представляется возможным отделить их часть и взять её для проведения гистологического исследования (биопсии).
Артроскопические данные
Как и в других суставах, при артроскопическом исследовании кисти может быть выявлен весь спектр повреждений и дегенеративных изменений хряща. Обычно хрящ повреждается на суставных поверхностях лучевой и полулунной костей, реже – на трехгранной кости. При нестабильности связочного аппарата изменения хряща могут наблюдаться между соответствующими костями запястья.
Лечение
Лечение повреждений хрящей суставов кисти можно распределить на три этапа.
К первому этапу относятся мероприятия, направленные на снижение факторов, приводящих к возникновению данного состояния:
- Изучение причин и механизма развития данного состояния,
- Регулярные физические упражнения и водные процедуры с целью поддержания тонуса околосуставных мышц,
- Приведение веса к рекомендуемому уровню согласно шкале роста-веса.
Второй этап (механическое и медикаментозное вмешательство):
- Ношение дополнительных бандажей и суппортов,
- Применение мазей на основе нестероидных противовоспалительных препаратов с целью снижения болевого синдрома и воспалительной реакции,
- Применение хондропротекторов – веществ, восстанавливающих правильную структуру хряща.
Третий этап:
- Системное применение нестероидных противовоспалительных средств, в совокупности с ингибиторами протонной помпы (профилактика язвенной болезни желудка и двенадцатиперстной кишки),
- Местные согревающие и охлаждающие повязки,
- Применение слабых и сильных опиоидных обезболивающих препаратов,
- Внутрисуставные инъекции глюкокортикостероидов,
- Хирургическая артропластика и протезирование как крайняя мера.
Оперативное лечение:
Подход к лечению в целом тот же, что и при повреждениях и дегенеративных изменениях хряща коленного сустава. Нестабильные фрагменты хряща удаляют. Участки оголенной субхондральной кости чаще всего имеют дегенеративное происхождение, таким образом индукция образования фибро-хрящевой ткани бессмысленна. Ввиду анатомических особенностей лучезапястного сустава, современные методы замещения хряща при его локальных дефектах малопригодны. При разволокнении хряща удаление нестабильных фрагментов выполняется только для улучшения обзора.
Техника операции
Участки разволокнения и нестабильные фрагменты хряща в кистевых суставах удаляются и фиксируются так же, как и в коленном суставе.
Источник
Следует различать свежие травматические и дегенеративные повреждения хрящевой ткани в рамках гонартроза.
При свежих травматических повреждениях хряща травмирующим фактором является прямая или непрямая травма, из-‘а чего отделяются «чешуйки» хрящевой ткани (хондральные, осте-охондральные). Частой причиной повреждения является вывих надколенника, который смещается латерально и при этом латеральным мыщелком бедренной кости сдавливается хрящ.
Хронические повреждения хряща (хондромаляция) преДц1е ствуют артрозу. Предрасполагающими являются предшеству’10 тле повреждения связок, которые приводят к возникновению хронической нестабильности в суставе, а также к смещению суставной оси с перегрузкой медиальных или латеральных связок.
Основным клиническим симптомом травматического кост-но-хрящевого повреждения является наличие безболезненного гемартроза. Состояние после вывиха надколенника характеризуется, кроме того, болью при надавливании над разорванной медиальной связкой. Свободно флотирующие «чешуйки» иногда ущемляют ся между суставной плоскостью большеберцовой кости и мыщелком бедренной кости, что может вызвать блокирование сустава. Пункция сустава имеет диагностическое и терапевтическое значение (уменьшение боли, защита хряща). ! 1аличие жировых включени1″! в пунктате свидетельствует о нарушении губчатого вещества и позьо. тяе г установить предварительны); диагноз чешуйчатого перелома.
Дегенеративные повреждения хряща внушительны. 11ациет жалуется на наличие хронически рецидивирующего выпота, прежде вс(ч о при длительной ходьбе или значительно!! физической нагрузке. Тяжесть клинических появлений со временем нарастает. В исключительных случаях возможно блокирование сустава скобочными суставными тельцами.
Хронические поражения хряща наблюдаются чаще всего в надколеш1!1ке. Дс)стовер!1остьраа1и! Ч11ыхс}1Л!!гго>.1овотт(ос!1тельно невелика. Следует упомянут ь тест Цолена: пациент стоит, оперевшись, сустав в положении разгибания, четырехглава;! мышца сокращена. При этом рука исследующего фиксирует верхний полюс надколенника, что вызывает боль. На наличие хондропатии Указывает феномен латерализацин надколенника. Он проявляется увеличением смещения школенника латерально при медленном разгибании в коленном суставе. Симптомом прогрессирующей хондромаляции является ретропателлярная крепитация «Ри движениях в суставе, а тавеже боль при надавливании на край «‘Чколенника (медиальная ил и латеральная фасеточная боль при «»•ивливании).
Рентгенологическое исследование проводится в трех проекци-‘ ^ причем наиболее информативные тангенциальныерентгеновские снимки надколенника под углом 20,40 и 60 °. По ним определяют состояние задней поверхности надколенника, а также пропорции надколенника и коленного сустава, его скольжение относительно бедренной и большеберцовой кости. При свежей травме следует с особой тщательностью производить поиск остеохонд-ральных чеигуек, появляющихся на рентгенограмме в виде плавающей тени.
Прежде всего следует обращать внимание на осевые пропорции. Вальгусное положение в 70 является физиологическим. При грубых нарушениях суставных пропорций вследствие сужения суставной щели следует думать об артрозе или преартрозе.
При наличии свежей травмы с гемартрозом следует в каждом конкретном случае производитьартроскопию. При расслаивающемся переломе необходимо провести рефиксацию большого ко-стно-хрящевого фрагмента, после чего нагрузку на поврежденную ногу ограничивают в течение 3 мес. Небольшие хрящевые фрагменты удаляют.
При хронических повреждениях хряща лечение зависит от степени страданий пациента. При очень плохих терапевтических возможностях ясность вносит артроскопия. Уменьшение боли достигается различными методами, обобщенно име1гуемыми «туалетом сустава». К ним относится соскабливание хряща надколенника и удаление свободных телец из сустава. Сверление открывает субхондральное костное пространство и способствует образованию замещающего хряща. Все упомянутые меры приводят к преходящему уменьшению болевого синдрома. Дальнейшее лечение хондромаляции проводят консервативно, важную роль играет уменьшение спортивной акпгености пациента.
TAGS: бедро, детская травматология круглосуточно, институт травматологии минск, кости, лечение, перелом, повреждения, суставы, травматология ижевск, травмы, федеральный центр травматологии и эндопротезирования
Источник
Остеохондральные повреждения голеностопного сустава встречаются чаще, чем любого другого. В литературе и поныне распространено разделение этих повреждений на рассекающие остеохондриты, остеохондральные и трансхондральные переломы.
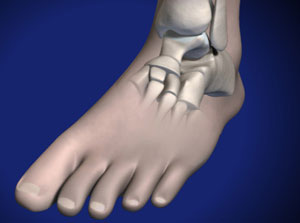
С точки зрения дифференциальной диагностики и лечения такая классификация бесполезна, лучше характеризовать эти состояния как «остеохондральные повреждения».
Этиология
Munro – первый хирург, наблюдавший и описавший в 1856 году свободные внутрисуставные тела в голеностопном суставе. Он связал их образование с травмами. Для описания подобного состояния, наблюдаемого в коленном суставе, Konig в 1888 году ввел термин «рассекающий остеохондрит».
На данный момент точная причина возникновения остеохондральных переломов не выяснена. Травматическая этиология отделения остеохондральных фрагментов бесспорна.
Возникновение рассекающего остеохондрита медиального края таранной кости приписывают различным факторам (рост, эндокринные факторы, микроэмболы) и повторным травмам. Однократные или повторные травмы могут привести к субхондральным переломам и к переломам суставного хряща.
Анализ механизма травмы показал, что принудительная супинация одновременно с тыльным сгибанием и внутренней ротацией большеберцовой кости могут вызвать латеральные остеохондральные повреждения блока таранной кости.
К повреждениям медиальной части блока таранной кости могут привести принудительная супинация стопы в положении подошвенного сгибания с внешней ротацией большеберцовой кости по отношению к таранной.
Клиническая картина
Симптомы могут появиться сразу после острой травмы, но чаще имеет место хроническое течение.
Пациенты жалуются на боль, отёчность и/или постоянные или периодические блокады. Боль обычно появляется при нагрузке:
- Продолжительное хождение на ногах,
- Профессиональная деятельность,
- Занятия спортом.
Уменьшается и исчезает боль после отдыха (выходные). Также могут наблюдаться внутрисуставные щелчки и потрескивания.
Диагностика
Характерны типичные зоны болезненности, боль при движении, отёчность в области сустава. Необходимо оценить объем движений и исключить латеральную и медиальную нестабильность.
Повреждения можно оценить при рентгенографии в прямой проекции. Для оценки стадии трасхондральных повреждений может быть выполнена КТ. МРТ даёт важную информацию о распространённости и стадии повреждения. Anderson разработал в 1989 году следующую систему определения стадии остеохондральных переломов по МРТ:
Стадия 1 – субхондральная компрессия, не выявляемая на рентгенограммах (в прямой проекции), положительный результат при сканировании в костном режиме, отёк («ушиб кости»).
Стадия 2А – субхондральная киста.
Стадия 2Б – неполное отделение фрагмента.
Стадия 3 – фрагмент отделен, окружён синовиальной жидкостью, но пока не смещён.
Стадия 4 – фрагмент смещён (внутрисуставное свободное тело).
При МРТ можно определить локализацию остеохондральных повреждений. Повреждения медиального отдела блока таранной кости склонны располагаться в задней части, а повреждения латерального отдела – в передней. Это объясняет, почему многие медиальные повреждения не могут быть адекватно оценены при артроскопии через передний доступ.
Артроскопические данные
Состояние хряща варьирует от размягчения до формирования его дефекта со смещением фрагмента. Нередки случаи выявления хрящевых повреждений с участками отделения хряща. Если при пальпации под разорванным хрящом обнаружена полость, она может оказаться субхондральной кистой.
Лечение
Подход к лечению зависит от выявленных при артроскопии изменениий хряща, клинических симптомов и остро возникших или хронических жалоб.
При небольшом сроке после травмы успеха можно добиться с помощью рефиксации фрагмента к его ложу винтами или пинами (Ethipins), в зависимости от размера фрагмента. Небольшие, сильно смещенные фрагменты хряща удаляют, если не затронута субхондральная кость.
Локальное размягчение хряща
Если киста не выявлена, фрагмент стабилен, клинические проявления отсутствуют, то попытка консервативного лечения является оправданной. Пациенту запрещают носить тяжести. Через 6 месяцев проводят клиническое обследование с рентгенологическим контролем.
При тяжёлых клинических проявлениях рекомендуется антеградная или ретроградная туннелизация повреждённого участка. Часто подлежащая кость очень нестабильна, поэтому туннелизация в таких случаях может не обеспечить долгосрочный эффект. Следовательно, может оказаться необходимым удаление размягченных участков хряща для оголения и дебридмента субхондральной кости.
Размягченный, но неповрежденный хрящ, с малоподвижным костно-хрящевым фрагментом
Кроме выполнения антеградной и ретроградной туннелизации, крупные фрагменты при выраженных клинических проявлениях можно рефиксировать пинами или канюлированными винтами для мелких фрагментов. При больших нестабильных фрагментах, расположенных под незатронутым слоем хряща, рекомендуется ретроградная пересадка костной ткани. Альтернативным методом в таких случаях может послужить остеохондральная аутотрасплантация.
Частично отделившийся фрагмент
Небольшие хрящевые фрагменты с очень тонкими участками кости удаляют, их ложе сглаживают, выполняют микрофрактурирование субхондральной кости. Целесообразна попытка рефиксации крупных фрагментов, несмотря на то, что вероятность успеха чрезвычайна мала.
Смещенный фрагмент
Малые фрагменты удаляют, выполняют субхондральную абразию их ложа и микрофрактурирование. Для более крупных фрагментов следует рассмотреть возможность рефиксации, что может уменьшить размер дефекта таранной кости. Поверхности отделившегося фрагмента и его ложа должны быть предварительно тщательно освежены. Другой возможностью у молодых пациентов с большими дефектами может стать аутотрансплантация. Костно-хрящевой аутотрансплантат можно выделить из ненагружаемого участка коленного сустава той же конечности.
Техника операции
Удаление остеохондральных фрагментов:
Удаление свободных хрящевых или костно-хрящевых фрагментов, которые невозможно рефиксировать, выполняется так же, как и извлечение свободных внутрисуставных тел.
Туннелизация:
- Осмотр и пальпация,
- Туннелизация.
Послеоперационное ведение
Пациенту запрещается нагрузка на конечность в течение 4-8 недель, в зависимости от размера повреждения.
Рефиксация
- Осмотр и пальпация,
- Установка инструментального порта,
- Освежение повреждённой поверхности,
- Рефиксация фрагмента,
- Исследование щупом.
Исключается нагрузка на оперированную конечность в течение 8-10 недель. До разрешения осевой нагрузки винт удаляют во избежание повреждения хряща на суставной поверхности большеберцовой кости.
Источник
