Хондральный перелом что это такое
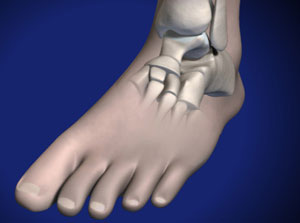
Остеохондральные повреждения голеностопного сустава встречаются чаще, чем любого другого. В литературе и поныне распространено разделение этих повреждений на рассекающие остеохондриты, остеохондральные и трансхондральные переломы.

С точки зрения дифференциальной диагностики и лечения такая классификация бесполезна, лучше характеризовать эти состояния как «остеохондральные повреждения».
Этиология
Munro – первый хирург, наблюдавший и описавший в 1856 году свободные внутрисуставные тела в голеностопном суставе. Он связал их образование с травмами. Для описания подобного состояния, наблюдаемого в коленном суставе, Konig в 1888 году ввел термин «рассекающий остеохондрит».
На данный момент точная причина возникновения остеохондральных переломов не выяснена. Травматическая этиология отделения остеохондральных фрагментов бесспорна.
Возникновение рассекающего остеохондрита медиального края таранной кости приписывают различным факторам (рост, эндокринные факторы, микроэмболы) и повторным травмам. Однократные или повторные травмы могут привести к субхондральным переломам и к переломам суставного хряща.
Анализ механизма травмы показал, что принудительная супинация одновременно с тыльным сгибанием и внутренней ротацией большеберцовой кости могут вызвать латеральные остеохондральные повреждения блока таранной кости.
К повреждениям медиальной части блока таранной кости могут привести принудительная супинация стопы в положении подошвенного сгибания с внешней ротацией большеберцовой кости по отношению к таранной.
Клиническая картина
Симптомы могут появиться сразу после острой травмы, но чаще имеет место хроническое течение.
Пациенты жалуются на боль, отёчность и/или постоянные или периодические блокады. Боль обычно появляется при нагрузке:
- Продолжительное хождение на ногах,
- Профессиональная деятельность,
- Занятия спортом.
Уменьшается и исчезает боль после отдыха (выходные). Также могут наблюдаться внутрисуставные щелчки и потрескивания.
Диагностика
Характерны типичные зоны болезненности, боль при движении, отёчность в области сустава. Необходимо оценить объем движений и исключить латеральную и медиальную нестабильность.
Повреждения можно оценить при рентгенографии в прямой проекции. Для оценки стадии трасхондральных повреждений может быть выполнена КТ. МРТ даёт важную информацию о распространённости и стадии повреждения. Anderson разработал в 1989 году следующую систему определения стадии остеохондральных переломов по МРТ:
Стадия 1 – субхондральная компрессия, не выявляемая на рентгенограммах (в прямой проекции), положительный результат при сканировании в костном режиме, отёк («ушиб кости»).
Стадия 2А – субхондральная киста.
Стадия 2Б – неполное отделение фрагмента.
Стадия 3 – фрагмент отделен, окружён синовиальной жидкостью, но пока не смещён.
Стадия 4 – фрагмент смещён (внутрисуставное свободное тело).
При МРТ можно определить локализацию остеохондральных повреждений. Повреждения медиального отдела блока таранной кости склонны располагаться в задней части, а повреждения латерального отдела – в передней. Это объясняет, почему многие медиальные повреждения не могут быть адекватно оценены при артроскопии через передний доступ.
Артроскопические данные
Состояние хряща варьирует от размягчения до формирования его дефекта со смещением фрагмента. Нередки случаи выявления хрящевых повреждений с участками отделения хряща. Если при пальпации под разорванным хрящом обнаружена полость, она может оказаться субхондральной кистой.
Лечение
Подход к лечению зависит от выявленных при артроскопии изменениий хряща, клинических симптомов и остро возникших или хронических жалоб.
При небольшом сроке после травмы успеха можно добиться с помощью рефиксации фрагмента к его ложу винтами или пинами (Ethipins), в зависимости от размера фрагмента. Небольшие, сильно смещенные фрагменты хряща удаляют, если не затронута субхондральная кость.
Локальное размягчение хряща
Если киста не выявлена, фрагмент стабилен, клинические проявления отсутствуют, то попытка консервативного лечения является оправданной. Пациенту запрещают носить тяжести. Через 6 месяцев проводят клиническое обследование с рентгенологическим контролем.
При тяжёлых клинических проявлениях рекомендуется антеградная или ретроградная туннелизация повреждённого участка. Часто подлежащая кость очень нестабильна, поэтому туннелизация в таких случаях может не обеспечить долгосрочный эффект. Следовательно, может оказаться необходимым удаление размягченных участков хряща для оголения и дебридмента субхондральной кости.
Размягченный, но неповрежденный хрящ, с малоподвижным костно-хрящевым фрагментом
Кроме выполнения антеградной и ретроградной туннелизации, крупные фрагменты при выраженных клинических проявлениях можно рефиксировать пинами или канюлированными винтами для мелких фрагментов. При больших нестабильных фрагментах, расположенных под незатронутым слоем хряща, рекомендуется ретроградная пересадка костной ткани. Альтернативным методом в таких случаях может послужить остеохондральная аутотрасплантация.
Частично отделившийся фрагмент
Небольшие хрящевые фрагменты с очень тонкими участками кости удаляют, их ложе сглаживают, выполняют микрофрактурирование субхондральной кости. Целесообразна попытка рефиксации крупных фрагментов, несмотря на то, что вероятность успеха чрезвычайна мала.
Смещенный фрагмент
Малые фрагменты удаляют, выполняют субхондральную абразию их ложа и микрофрактурирование. Для более крупных фрагментов следует рассмотреть возможность рефиксации, что может уменьшить размер дефекта таранной кости. Поверхности отделившегося фрагмента и его ложа должны быть предварительно тщательно освежены. Другой возможностью у молодых пациентов с большими дефектами может стать аутотрансплантация. Костно-хрящевой аутотрансплантат можно выделить из ненагружаемого участка коленного сустава той же конечности.
Техника операции
Удаление остеохондральных фрагментов:
Удаление свободных хрящевых или костно-хрящевых фрагментов, которые невозможно рефиксировать, выполняется так же, как и извлечение свободных внутрисуставных тел.
Туннелизация:
- Осмотр и пальпация,
- Туннелизация.
Послеоперационное ведение
Пациенту запрещается нагрузка на конечность в течение 4-8 недель, в зависимости от размера повреждения.
Рефиксация
- Осмотр и пальпация,
- Установка инструментального порта,
- Освежение повреждённой поверхности,
- Рефиксация фрагмента,
- Исследование щупом.
Исключается нагрузка на оперированную конечность в течение 8-10 недель. До разрешения осевой нагрузки винт удаляют во избежание повреждения хряща на суставной поверхности большеберцовой кости.
Источник
Повреждения хряща могут возникать как в обычных бытовых условиях, так и во время занятий спортом при резких ротационных движениях в коленном суставе.
Клиническая картина
При остром повреждении клиническая оценка крайне сложна. Клиническая картина может варьировать от полного отсутствия жалоб до острой интенсивной боли. В ряде случаев на первое место могут выступать симптомы повреждения передней крестообразной связки и разрывов мениска.
Диагностика
Определенного алгоритма клинического осмотра при травматическом повреждении хряща не существует. Диагноз позволяет предположить анализ анамнеза и механизм травмы. Необходимо исключить повреждение крестообразных связок и менисков.
Изолированное повреждение хряща на обычных рентгенограммах не выявляется, только при повреждении субхондральной кости или если с момента травмы прошло более месяца, можно увидеть повышение плотности или неровность суставной поверхности (в случае вдавленного перелома, перелома медиальной поверхности латерального мыщелка бедренной кости).
Данные МРТ очень важны для постановки правильного диагноза при повреждении хряща, однако полученные изображения должны быть достаточно высокого качества.
Артроскопические данные
Артроскопия является наиболее ценным и точным методом диагностики повреждений хряща, так как позволяет достоверно определить распространенность и глубину травматического повреждения и посттравматических изменений.
Травматические и посттравматические изменения хряща имеют множество различных проявлений, поэтому единую классификацию повреждений создать очень сложно. Bauer и Jackson предложили классификацию хондральных повреждений, включающую 6 категорий и основанную на выраженности изменений, затрагивающих внутрисуставной хрящ.
- Тип 1 (трещина) – повреждение хряща представлено изолированной трещиной, которая может доходить до субхондральной кости.
- Тип 2 (звездчатый дефект) – несколько разнонаправленных линий переломов, часто с центральным дефектом. Линии переломов могут достигать субхондральной кости.
- Тип 3 (лоскутный дефект) – поврежденный лоскут прикреплен к предлежащему интактному хрящу. Глубина повреждения может достигать субхондральной кости.
- Тип 4 (кратер) – отделение полнослойного фрагмента хряща с обнажением субхондральной кости.
- Тип 5 (фибрилляция) – при этом типе повреждения имеется зона поверхностной фибрилляции без отделения хряща на большом протяжении. Этот тип повреждения очень сложно отличить от дегенеративного повреждения.
- Тип 6 (деградация) – разрушение и отделение хряща с обнажением субхондральной кости. Этот тип также сложно, а часто невозможно отличить от дегенеративных поражений хряща. Локализация зоны повреждения может указывать на причину повреждения.
Комбинированные повреждения
Во время диагностики и лечения повреждений хряща необходимо обращать особое внимание на целостность передней и задней крестообразных связок. Острая и хроническая нестабильность коленного сустава, связанная с повреждением этих связок, очень часто приводит к повреждению суставного хряща.
Повреждения хряща, связанные с нестабильностью, вследствие разрыва ПКС.
- Медиальный мыщелок бедра.
Зона повреждения практически всегда находится на латеральной поверхности медиального мыщелка бедра (в области межмыщелкового возвышения). В данной зоне могут встречаться любые виды травматических повреждений хряща.
- Латеральный мыщелок бедра.
Типы повреждений латерального мыщелка бедренной кости сходны с типами повреждений медиального мыщелка. Повреждения, возникающие в этой области, ограничены боковой трещиной, образующейся вследствие винтообразного механизма перелома и большего размера латерального мениска. Такие повреждения также могут распространяться и на латеральную порцию латерального мыщелка бедра. Поперечные линейные трещины (щелеобразные переломы) в некоторых случаях достигают медиальной стороны.
Костно-хрящевые переломы
Чаще всего причиной остеохондральных переломов являются прямая травма, вывих надколенника и разрыв ПКС. Вывих надколенника нередко приводит к смещению костно-хрящевого фрагмента с медиальной стороны надколенника и с латерального края латерального мыщелка бедренной кости.
Лечение
Лечение травматических повреждений хряща зависит от их глубины и распространенности, клинической картины и сопутствующих повреждений.
Травматические повреждения хряща (исключение – субхондральная гематома), включающие в себя разрушение суставной поверхности, нестабильные фрагменты хряща и вовлечение в процесс субхондральной кости определяют выбор метода лечения.
Применяются различные подходы:
- Невмешательство.
Если выявлены небольшие поперечные трещины хряща, лучше оставить их нетронутыми, так как чрезмерная механическая обработка может привести к еще более выраженным повреждениям.
- Удаление нестабильных хрящевых фрагментов.
Лоскутные повреждения хряща, выраженные фибрилляции и нестабильные участки должны быть устранены.
- Стимуляция регенерации фиброзного хряща.
Индукция образования волокнистого хряща зависит от различных факторов, наиболее благоприятными из которых являются следующие:
- Молодой возраст пациента,
- Стабильный хрящ, окружающий дефект;
- Отсутствие нестабильности, связанной с повреждением капсульно-связочного аппарата;
- Отсутствие угловой деформации нижней конечности,
- Небольшой размер дефекта (менее 15 мм),
- Неповрежденные мениски.
К неблагоприятным факторам, которые следует учитывать, прибегая к методам индукции формирования фиброхрящевой ткани, относятся:
- Большой размер дефекта (более 15 мм),
- Нестабильные края,
- Наличие угловой деформации нижней конечности,
- Нестабильность связочного аппарата,
- Пожилой возраст,
- Ожирение,
- Локализация дефекта в области бедренно-надколенникового сочленения.
Существует множество различных методик стимуляции репарации хрящевой ткани:
- Рассверливание по Pridie,
- Субхондральная абразивная хондропластика,
- Микрофрактурирование.
- Пересадка хряща.
Доступны следующие методики трансплантации хряща и костно-хрящевых блоков:
- Техника «смешанного» костно-хрящевого трансплантата по Stone.
- Трансплантация аутологичных хондроцитов,
- Трансплантация периостального лоскута,
- Мозаичная остеохондропластика по Hangody.
Источник
Рассекающий остеохондроз и остеохондральные переломы[править | править код]
Рассекающий остеохондроз — это поражение хряща и подлежащей кости, приводящее к образованию костно-хрящевого фрагмента (иногда подвижного) без очевидной травмы. Классическая локализация поражения — наружная поверхность медиального мыщелка бедренной кости (51—85% всех случаев). Рассекающий остеохондроз может поражать также суставную поверхность медиального мыщелка, латеральный мыщелок и надколенник.
Ювенильная форма заболевания возникает в раннем подростковом возрасте, когда зоны роста еще широко открыты, подростковая — чуть позже, при большей зрелости скелета. Мальчики страдают почти в два раза чаще девочек. Двусторонние изменения наблюдаются в 25% случаев, но обычно поражение не симметрично и не синхронно.
Причины рассекающего остеохондроза до сих пор не ясны. Раньше полагали, что в основе процесса лежит воспаление хряща, прилежащего к кости, и болезнь назвали остеохондритом. Однако эта теория не подтвердилась. В настоящее время есть следующие предположения об этиологии рассекающего остеохондроза.
- Хроническая травматизация наружного края медиального мыщелка при контакте с межмыщелковым возвышением большеберцовой кости.
- Соприкосновение медиальной суставной поверхности надколенника с наружным
краем медиального мыщелка при полном сгибании коленного сустава. *Нарушение кровоснабжения субхондральной кости.
- Локальная эпифизарная хондродисплазия.
Отмечены случаи болезни у нескольких членов семьи, что может свидетельствовать о наследственной предрасположенности. Причина остеохондрального перелома — острая травма. В перелом могут быть вовлечены латеральный и медиальный мышелки бедренной кости и надколенник. Остеохондральный перелом латерального мыщелка часто сочетается с вывихом надколенника.
Классификация[править | править код]
- Степень 1: пролабирующий в полость сустава остеохондральный перелом.
- Степень 2: костно-хрящевой фрагмент, соединенный с костью костной перемычкой.
- Степень 3: свободный фрагмент без смещения.
- Степень 4: фрагмент со смещением (суставная мышь).
Жалобы и физикальные признаки[править | править код]
- Отсутствие травмы в анамнезе.
- Симптомы обычно не острые и связаны с физической нагрузкой.
- Боль.
- Отек.
- Блокада коленного сустава.
- Признаки суставной мыши.
- Болезненность при пальпации мышелка бедренной кости.
- Положительный тест Вильсона.
Лучевая диагностика[править | править код]
Истинную тяжесть рассекающего остеохондроза или остеохондрального перелома можно оценить рентгенологически. Для выявления поражений типичной локализации лучше всего подходит туннельный снимок. Ценную дополнительную информацию о положении костных фрагментов и дефекта дают рентгенограммы в прямой, боковой и осевой проекциях.
МРТ особенно хороша для различения стабильных и нестабильных поражений, в меньшей степени — для наблюдения. Нестабильные поражения имеют следующие признаки на Т2-изображении.
- Усиление сигнала ниже зоны остеохондроза.
- Линейное усиление сигнала, направляющееся перпендикулярно кости к зоне поражения.
- Дефект суставного хряща > 5 мм.
- Заполненная жидкостью киста размером 5 мм ниже зоны поражения.
Дифференциальный диагноз[править | править код]
- Рассекающий остеохондроз и остеохондральный перелом (между собой).
- Дополнительные ядра окостенения.
- Остеонекроз.
- Эпифизарная хондродисплазия.
Лечение[править | править код]
Консервативное лечение[править | править код]
Взгляды на лечение рассекающего остеохондроза так же противоречивы, как и на его этиологию: другими словами, общепринятой тактики лечения нет. Рекомендуют избегать значительной физической нагрузки и щадить пораженную ногу — не опираться на нее несколько недель, то есть до исчезновения симптомов. Движения в коленном суставе разрешаются. До сих пор не решен вопрос о сроках ограничения физической нагрузки. Очень активным больным можно ненадолго иммобилизовать сустав ортопедическим аппаратом или даже гипсовой повязкой.
Длительность консервативного лечения определяет врач, опираясь на свои предпочтения и опыт. В литературе часто приводятся доказательства, что на фоне ограничения нагрузки дефект самопроизвольно заживает в половине случаев. По данным одного исследования, в ходе которого наблюдение велось с помощью артроскопии в среднем на протяжении 7,5 года, семь из десяти ранее стабильных очагов остеохондроза за период наблюдения стали нестабильными.
Далее перечислены факторы, снижающие вероятность успешного консервативного лечения.
- Старший возраст.
- Большой поперечный размер очага.
- Очаги в зоне повышенной нагрузки (сегмент 2 по Кэхиллу на снимке в прямой проекции).
- Очаги между 30—60° — между линией Блумензаата и продолжением заднего контура тела бедренной кости (сегмент В по Кэхиллу на боковом снимке).
Хирургическое лечение[править | править код]
Показания
- Ювенильный рассекающий остеохондроз, не поддающийся консервативному лечению в течение 6—12 мес.
- Отделение ранее стабильного фрагмента.
- Признаки суставной мыши.
- Предполагаемое закрытие зоны роста в ближайшие 12 мес.
- Клинические признаки несращения, подтвержденные сцинтиграфией или МРТ.
Методы
- Простое иссечение или удаление отделившегося фрагмента (не рекомендуется, за исключением очень небольших
повреждений в зонах, не несущих нагрузку).
- «Освежение» и расширение кратера.
- Микропереломы.
- Фиксация фрагмента металлическими штифтами (слабая), винтами (потайные микровинты из набора для фиксации костей лица, канюлированные винты диаметром 3,5 мм или 2,4 мм, компрессионные винты Герберта), рассасывающимися дротиками, спицами и винтами, костными штифтами.
- Субхондральная ретроградная трансплантация кости.
- Аутотрансплантация костно-хрящевых стержней (мозаичная артропластика).
- Костно-хрящевые аллотрансплантаты.
- Имплантация культуры собственных хондроцитов.
Реабилитация и возвращение к спорту[править | править код]
Предсказать сроки реабилитации довольно сложно. Так как остеохондральный перелом происходит в неизмененной кости, то больной вполне может вернуться к прежним нагрузкам через 3—4 мес после операции.
При рассекающем остеохондрозе сроки не так однозначны — фрагментация происходит в патологически измененных тканях, что ухудшает прогноз. Фрагмент, фиксированный к измененной кости, может и не прижиться. Ранее стабильный и бессимптомный фрагмент может внезапно отделиться после созревания скелета. Надежного способа наблюдения за заживлением не существует. В связи с этим нет и единых рекомендаций относительно сроков возвращения к прежним нагрузкам.
Читайте также[править | править код]
- Отрывной перелом надколенника
- Остеохондропатия бугристости большеберцовой кости
- Синдром Ларсена-Юханссона
- Латеропозиция надколенника
- Вывих надколенника у детей
Источник
