Гвоздь при переломе со смещением
Изобретение относится к медицине, а именно к травматологии. Изобретение обеспечивает снижение травматизации медуллярной полости и исключает термический стресс в кости и костном мозге. Гвоздь имеет стержень (1) с идущим(и) вдоль по его длине одним или более камероподобными элементами расширения, в которых может быть увеличено давление путем использования жидкости или газа, чтобы элементы расширялись наружу в радиальном направлении. Несколько элементов расширения расположены вокруг основной секции и вытянуты по длине стержня. 2 с. и 5 з.п. ф-лы, 16 ил.
Изобретение относится к гвоздю для фиксации положения и формы сломанных длинных костей.
До настоящего времени для внутренней стабилизации сломанных длинных костей используются относительно большие стальные гвозди, имеющие заданное заранее U-образное или V-образное поперечное сечение. Гвозди стабилизируют кости в соответствии с принципом обеспечения поддержки в трех точках, а именно в начале, в конце и в средней секции гвоздя. Для того, чтобы расположить такие гвозди, через поверхность кости, а затем через медуллярную полость кости должны быть сделаны большие отверстия, совпадающие с диаметром имплантированного гвоздя. Этот способ имеет следующий недостаток: почти все медуллярные полости должны рассверливаться для того, чтобы сделать такое отверстие, и в результате, в частности, ухудшается снабжение кости кровью. Кроме того, из-за поддержки в трех точках, усилие передается через сравнительно малую область, и для обеспечения вращательной стабильности необходимо использовать дополнительные механизмы, такие как скрепляющие шурупы и т.п.
Удаление внутримедуллярного гвоздя после того, как кость срослась, также является процедурой, требующей сравнительно высокой степени усилий. Гвоздь заклинен в медуллярной полости и должен быть выбит из полости с использованием специальных инструментов и с приложением сравнительно больших усилий. Опять-таки в этом процессе медуллярная полость может испытывать значительные повреждения.
Из DE-C-32 01 056 известен внутримедуллярный гвоздь, в котором стержень состоит из полого корпуса, выполненного из сплава с памятью формы, который может принимать две возможные формы в зависимости от температуры. Затем, когда он уже установлен, внутримедуллярный гвоздь может быть преобразован из имеющего малое поперечное сечение в имеющий большое поперечное сечение, и наоборот. Недостаток этого существующего типа внутримедуллярного гвоздя заключается в том, что применение тепла, требуемого для расширения диаметра стержня гвоздя, также вызывает термический стресс в кости и в костном мозге.
Гвоздь в соответствии с ограничительной частью п.1 формулы изобретения известен из патента США 5102413. В этом известном гвозде единая расширяющаяся камера окружает основное тело гвоздя полностью.
Задачей настоящего изобретения является создание гвоздя для фиксации положения и формы сломанных длинных костей, который обеспечивает хорошую стабилизацию, может быть имплантирован без значительных повреждений в медуллярной полости и который также не создает никакого термического стресса в кости и костном мозге.
Эта задача решается в соответствии с изобретением с помощью гвоздя, имеющего характеристики, описанные в п. 1 формулы изобретения.
В соответствии с настоящим изобретением, гвоздь в нерасширенном состоянии, т. е. пока он еще имеет малый диаметр, может быть введен через сравнительно небольшой корковый канал внутрь медуллярной полости. Нет необходимости рассверливать медуллярную полость, повреждая тем самым большие ее секции. Когда гвоздь полностью имплантирован, поперечное сечение расширяется без применения тепла до требуемого размера в целях стабилизации сломанной кости. Поддерживающие усилия тогда распределяются по большой области. Вращательная стабильность также достигается через контакт поверхностей и через последующую адаптацию к данной форме медуллярной полости.
Поскольку увеличение поперечного сечения обратимо, как описано в п. 2 формулы изобретения, имплантант может быть удален способом, который особенно безопасен для тканей, когда кость срастается.
Дальнейшие выгодные выполнения изобретения являются предметом остальных зависимых пунктов формулы изобретения.
Предпочтительные выполнения изобретения теперь будут описаны на основе приложенных чертежей, которые показывают: фиг. 1 — выполнение гвоздя в соответствии с изобретением, показанного в продольном сечении; фиг. 2 — поперечное сечение по линии В-В на фиг.1; фиг. 3 — поперечное сечение по линии А-А на фиг.1; фиг. 4 — еще одно поперечное сечение по линии А-А с убранными и расширенными элементами расширения; фиг. 5 — поперечное сечение, соответствующее сечению на фиг. 4, другого выполнения основного сечения стержня и элементов расширения; фиг. 6 — поперечное сечение, соответствующее сечению на фиг. 4, другого выполнения основного сечения стержня и элементов расширения; фиг. 7 — поперечное сечение, соответствующее сечению на фиг. 4, выполнения, имеющего центральный элемент расширения, с ребрами жесткости, радиально выступающими в осевом направлении, прикрепленными снаружи; фиг. 8 — поперечное сечение, соответствующее сечению на фиг. 4, выполнения, одинакового с выполнением на фиг. 7, имеющего ребра жесткости, выполненные вместе с центральным элементом расширения в конфигурации, одинаковой с конфигурацией на фиг. 7; фиг. 9 — поперечное сечение, соответствующее сечению на фиг. 4, выполнения с элементами расширения, сложенными на нем в нерасширенном состоянии;
фиг. 10 — выполнение клапана в продольном сечении, использованного в головке гвоздя, показанного на фиг. 1;
фиг. 11 — вид, соответствующий виду на фиг. 10, выполнения, в котором головка гвоздя изготовлена как часть клапана;
фиг. 12 — выполнение, одинаковое с выполнением на фиг. 11, имеющее сферу вместо поршня как уплотняющее тело;
фиг. 13 — выполнение, имеющее пригодную для протыкания мембрану вместо клапана;
фиг. 14 — вид в изометрии гвоздя по фиг. 1;
фиг. 15а и 15b — выполнение гвоздя в соответствии с изобретением в продольном сечении и частичном виде сбоку соответственно с винтовым концом;
фиг. 16а и 16b — вид сбоку и вид спереди, со стороны винтового конца гвоздя, имеющего выступающие элементы на конце.
Гвоздь для длинных костей, как показано на фиг.1, содержит стержень 1, имеющий центральную основную секцию 2, выполненную предпочтительно из совместимого с тканями пластика. Эта основная секция 2 практически стабильна по своим размерам, но предпочтительно обладает определенной упругостью на изгиб. В выполнении, показанном здесь, она круглая в поперечном сечении и снабжена тремя канавками 3, идущими вдоль по длине и разнесенными на 120o друг от друга снаружи по окружности секции. В этих канавках установлены трубчатые (камероподобные) элементы 4 расширения, также предпочтительно выполненные из совместимого с тканями пластика, которые предпочтительно являются эластично расширяемыми в поперечном сечении. Таким образом, элементы 4 расширения расположены вокруг основной секции 2 и вытянуты по длине стержня 1. При отсутствии внутреннего давления элементы 4 расширения предпочтительно не выступают из внешнего контура основной секции 2. Головка 5 гвоздя выполнена как приемник для наполняющего и разгружающего клапана, как показано на фиг. 10, и снабжена соответствующей резьбой 6 для клапана. На конце гвоздя расположена концевая насадка 7, предпочтительно конической формы, для облегчения введения гвоздя. Насадка предпочтительно содержит металлический штырь 8, который виден при рентгеноскопии, облегчая введение гвоздя. Также возможно использование металлической полоски, тянущейся по всей длине гвоздя.
Когда в элементах 4 расширения, каждый из которых имеет форму камеры, при нахождении их в кости создается внутреннее давление путем закачивания в них газа или жидкости — с медицинской точки зрения идеален физиологический раствор соли — они расширяются в радиальном направлении, как показано на фиг. 4, так что поперечное сечение стержня 1 гвоздя увеличивается по всей окружности. Формируется структура с формой примерно в виде звезды в поперечном сечении. Части, выступающие дальше всего, заполняют только часть описанного вокруг них поперечного сечения, так что остается достаточно пространства, в которое может быть перемещен костный мозг. На тип и размер области контакта с костью можно повлиять путем изменения поперечного сечения элементов расширения. Упругость на изгиб основной секции 2 и, таким образом, стержня 1 в целом позволяет стержню также следовать неровностям медуллярной полости и совместно с характером элементов расширения гарантирует однородный контакт с костью в продольном направлении.
Фиг. 5 показывает выполнение, в котором элементы расширения, сходные с камерами, имеют форму не гибких элементов, но сложенных элементов, которые в этом случае лежат в вогнутых канавках 3 в отсутствие давления.
Фиг. 6 показывает выполнение, в котором элементы расширения сложены в отсутствие давления, и когда они расширены для формирования формы треугольного поперечного сечения с закругленными концами.
Фиг. 7-9 показывают выполнение стержня 1 гвоздя, в котором центральная основная секция в виде, описанном выше, отсутствует. Вместо этого центральный элемент формируется расширяющимся или в состоянии отсутствия давления сложенным трубчатым элементом 4 расширения, расположенным вдоль продольной оси стержня 1. По окружности элемента 4 расширения сформированы вместе с ним или прикреплены к нему ребра 10, расположенные вдоль продольной оси стержня 1 и радиально выступающие наружу за элемент 4, причем упомянутые ребра стабильны по размерам и имеют требуемую упругость на изгиб. Когда на элементы 4 расширения не воздействуют давлением, ребра 10 расположены близко друг к другу и образуют стержень с малым поперечным сечением. Когда элемент 4 расширения наполняется газом или жидкостью, в особенности физиологическим раствором поваренной соли, расширенный в поперечном сечении элемент 4 расширения определяет поперечное сечение стержня гвоздя, и прикрепленные ребра 10, которые являются элементами, контактирующими с костью, продолжают обеспечивать жесткость стержня гвоздя.
Гвоздь имеет в своей головке 5 клапан для введения или удаления жидкости или газа с целью увеличения или уменьшения размера поперечного сечения стержня гвоздя. Для расширения стержня гвоздя, например, использован клапан в головке 5 гвоздя, как показано на фиг. 10. В выполнениях, показанных на фиг. 11 и 12, головка 5 гвоздя выполнена таким образом, что она сама является частью клапана. Тот же клапан также используется для устранения давления в элементе или элементах 4 расширения, т.е. для изъятия среды расширения, которой был(и) заполнен(ы) упомянутый(ые) элемент или элементы.
В особенно выгодном выполнении изобретения, как показано на фиг. 13, головка 5 гвоздя содержит только пригодную для протыкания мембрану 12 для полой иглы 14, посредством которой жидкость или газ могут быть закачаны внутрь для заполнения элементов расширения. Когда они расширены, полая игла 14 вынимается и пригодная для протыкания мембрана 12 автоматически герметизируется. Для удаления расширяющей жидкости, когда процесс срастания завершен, полая игла снова вводится через мембрану и жидкость снова удаляется. Таким образом элементы 4 расширения могут быть возвращены в нерасширенное состояние, когда гвоздь еще установлен в кости.
Фиг. 14 показывает вид в изометрии гвоздя в продольном сечении фиг. 1. Гвоздь имеет обычную длину от 25 до 35 см в соответствии с длиной бедренной кости.
Фиг. 15а и 15b показывают выполнение гвоздя, имеющего винтовой конец 16, который допускает специальное крепление гвоздя в кости, что осуществляется также приспособлением 18 с распорками, показанным в выполнении, проиллюстрированном на фиг. 16а и 16b.
В предпочтительной конструкции гвоздь выполнен из материала, который может рассасываться телом. Это делает ненужным удаление гвоздя после того, как срастание закончилось.
Формула изобретения
1. Гвоздь для фиксации положения и формы сломанных длинных костей, имеющий стержень (1) с центральной основной секцией (2) и камероподобный элемент (4) расширения, установленный в основной секции и вытянутый по длине стержня, причем в упомянутом элементе расширения посредством жидкости или газа может быть создано внутреннее давление, когда он находится в кости, что заставляет его расширяться в радиальном направлении, отличающийся тем, что несколько элементов (4) расширения расположены вокруг основной секции и вытянуты по длине стержня.
2. Гвоздь по п. 1, отличающийся тем, что элемент или элементы (4) расширения может(гут) быть возвращены в нерасширенное состояние, когда гвоздь еще установлен в кости.
3. Гвоздь по п. 1 или 2, отличающийся тем, что гвоздь имеет в своей головке клапан для введения или удаления жидкости или газа с целью увеличения или уменьшения размера поперечного сечения стержня гвоздя.
4. Гвоздь по п. 1 или 2, отличающийся тем, что гвоздь имеет в своей головке пригодную для протыкания мембрану (12) для введения полой иглы (14) с целью введения или удаления жидкости или газа.
5. Гвоздь по одному из предыдущих пунктов, отличающийся тем, что гвоздь имеет винтовой конец (16).
6. Гвоздь по одному из пп. 1-4, отличающийся тем, что гвоздь имеет конец с приспособлением (18) с распорками.
7. Гвоздь для фиксации положения и формы сломанных длинных костей, содержащий стержень (1), имеющий камероподобный элемент расширения, расположенный вдоль продольной оси стержня и выполненный с возможностью наполнения его внутренней полости и увеличения поперечного сечения в радиальном направлении путем подачи текучей среды внутрь указанного элемента расширения при размещении стержня в кости, отличающийся тем, что указанный элемент расширения содержит ребра (10), расположенные вдоль указанной продольной оси и радиально выступающие наружу за указанный элемент расширения.
РИСУНКИ
Рисунок 1, Рисунок 2, Рисунок 3, Рисунок 4, Рисунок 5, Рисунок 6, Рисунок 7, Рисунок 8, Рисунок 9, Рисунок 10, Рисунок 11, Рисунок 12, Рисунок 13, Рисунок 14, Рисунок 15, Рисунок 16
Источник
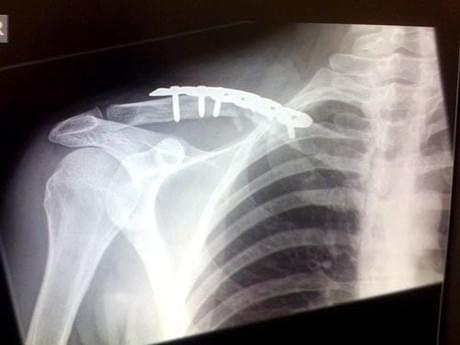
Операция по удалению металлоконструкций после остеосинтеза переломов
Удаление металлоконструкций является плановой операцией, которую проводят после консолидации (сращения) перелома, формирования полноценной костной мозоли, происходит это примерно через 8-12 месяцев. Возникает достаточно много споров о том, стоит ли удалять металлоконструкцию после остеосинтеза, если она не мешает?
Несколько доводов:
- В любом случае, это инородное тело и никто не спрогнозирует, как металл поведет себя через несколько лет, хоть это и высокотехнологичный сплав титана. Это и металлозы, и нагноения металлоконструкций, вплоть до такого осложнения как остеомиелит.
- Если металлоконстукция начнет мешать через 3 или более лет, то костная мозоль так «обрастет» пластину или винты, или стержень, что будет очень сложно технически её удалить. Поэтому имплантаты нужно удалять в плановом порядке примерно через год после установки.
Другое дело — удаление конструкций из костей таза часто сопровождается обильным кровотечением, обширными повреждениями тканей, риском травматизацией тазовых органов. Вследствие этого извлечение имплантатов нужно производить только при появлении абсолютных показаний — присоединении осложнений, признаков отторжения имплантата и др. Планово удалить можно только конструкции, фиксирующие лонное сочленение, при этой операции можно избежать обширной травматизации.
Экстренное удаление металлоконструкций
Показаниями к экстренному удалению могут стать:
- глубокое нагноение,
- непереносимость материала, из которого изготовлен имплантат,
- нестабильная фиксация,
- формирование ложного сустава,
- отсутствие признаков образования костной мозоли в течение долгого времени.
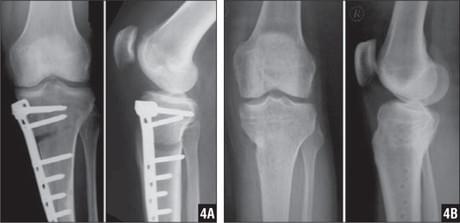
Технически удаление остеосинтеза является несложной операцией, если металлоконструкция установлена правильно, по принятой методике. При наружном расположении спиц производится простое механическое удаление. При внутрикостной фиксации с помощью штифтов, гвоздей, винтов производится полноценная операция под проводниковой анестезией или наркозом. Как правило это внутрисуставное внедрение. Рассечение кожи происходит с иссечением первичного рубца, либо без иссечения. Вскрывается суставная сумка, производится механическое удаление конструкции специальными инструментами с последующим зашиванием сумки, мягких тканей, кожного покрова.
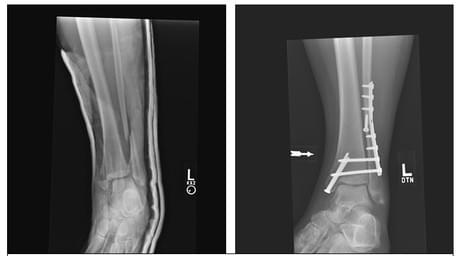
Для определения состояния имплантата непосредственно перед операцией производится контрольная рентгенография, для опрелеления возможной миграции винтов или спиц. Также применение компьютерной томографии.
Удаление металлоконструкций после остеосинтеза.
Удаление имплантатов из бедра, голени, плеча и предплечья, ключицы обычно производится в плановом порядке после формирования полноценной костной мозоли и надежной консолидации места перелома. Показания к экстренному вмешательству возникают нечасто, но пациент все равно требует регулярного осмотра.
Удаление спиц после операции
Спицами Киршнера в основном фиксируют мелкие кости и суставы (пальцы стопы и кисти, плюсневые и пястные кости). Иммобилизация проводится, как правило, в течение 4-6 недель после операции. Факсация может быть как наружной, т.е. конец спицы находится над поверхностью кожи, так и внутренней, т.е. спица полностью погружена под кожу для снижения риска инфицирования и неудобств пациента. Исполюзуется для временной фиксации. Так же существует погружной остеосинтез спицами и проволокой для остеосинтеза более крупных костей по Веберу, например, при:
- переломе надколенника;
- разрыве акромиально-ключичного сочленения;
- переломе локтевого отростка.
При данных операциях спицы и проволоку удаляют через 8-12 месяцев после операции, так как для сращения этих костей требуется больше времени и стабильнее фиксация.
Удаление спиц и проволоки после остеосинтеза надколенника по Веберу
При переломах надколенника (коленной чашечки) со смещением отломков выполняется операция остеосинтеза, т.е. скрепление костных фрагментов для восстановления целостности кости и соответственно функции коленного сустава. Так как при отказе от операции пациент рискует остаться инвалидом.
Для остеосинтеза надколенника в подавляющем большинстве случаев используется методика Вебера. Когда костные отломки скрепляются двумя титановыми спицами Киршнера и дополнительно стягиваются титановой проволокой 8 образно. Это позволяет быстро и очень эффективно восстановить поврежденную кость и что немаловажно металлоконструкция минимальна по стоимости. Но у нее есть один большой минус. Очень часто пациенты испытывают дискомфорт и боль в области мпиц и проволоки, так как она находится правктичекски сразу под кожей. Поэтому часто выполняется удаление металлоконструкции из надколенника.
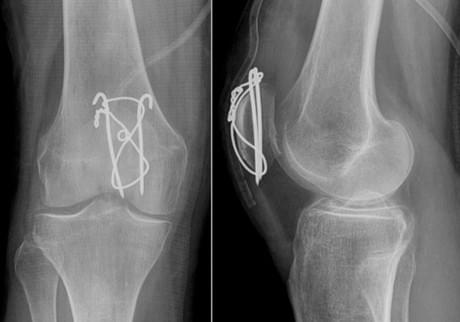
После того как кость срослась и металлоконструкция выполнила свою функцию ее можно удалить. Полное сращение кости происходит за 6- 8 месяцев, в некоторых случая 1 год. Именно спустя этот срок можно удалять металл.
Перед данной операцией нужно выполнить стандартные анализы крови; список можно посмотреть здесь.
Операция зачастую выполняется в условиях дневного стационара, т.е. через несколько часов после операции пациент может уйти домой. Анестезия местная, проводниковая либо наркоз. Непосредственно сама операция по времени занимает 30 минут. Найти проволку и спицы, как правило, не представляет труда для хирурга. После того как металлоконструкция удалена проводится зашивание раны и наложение асептической повязки. Пациент приходит на перевязки в первые сутки, далее можно перевязываться самостоятельно либо в лечебном учреждении рядом с домом. Швы необходимо снять через 14 дней после операции. В раннем послеоперационном периоде назначаются обезболивающие и антибактериальные препараты.
Примерно через 1 месяц после операции по удалению металлоконструкции из надколенника можно постепенно увеличивать нагрузку и возвращаться в свой обычный ритм жизни.
Удаление пластины после операции
Пластинами и винтами фиксируют практически любые кости человеческого тела. Это очень надежный и удобный метод остеосинтеза. На сегодняшний день существуют огромное количество пластин различной формы, размеров и модификации для определенного вида перелома. Самые распространенные примеры остеосинтеза пластинами это:
- Остеосинтез ключицы;
- Остеоситез плечевой кости
- Остеосинтез наружной лодыжки;
- Остеосинтез переломов голени;
- Остеосинтез пястных и плюсневых костей;
- Остеосинтез лучевой и локтевой кости.
Удаляют пластины, как правило, через 8-12 месяцев после операции.

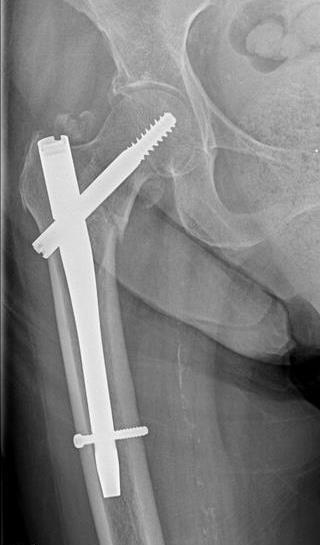
Удаление стержня (штифта) после операции
Внутрикостными (интрамедуллярными) стержнями с блокированием винтами или, как еще их называют, штифтами выполняют фиксацию переломов трубчатых костей, а в частности поперечных и винтообразных переломов с небольшим количеством отломков и осколков. Также предпочтение для внутрикостного остеосинтеза отдают ввиду скорости операции, миниинвазивности и малой травматичности операции. Стоит сказать, что фиксация стержнями очень хорошая и дозированную нагрузку на оперированную конечность разрешают давать уже через нечколько дней.
После успешной операции и сращения перелома, как правило, удаляют динамический винт и увеличивают нагрузку на конечность, для полного сращения перелома. Через 1 год после операции, когда перелом полностью сросся, в плановом порядке выполняется удаление винтов и стержня.
Почти всегда операция по удалению стержня не занимает более 30 минут, Удаление происходит с использованием подобных инструментов как и при установке.
Сложности при удалении стержня могут возникнуть, он установлен некорректно. Либо резьба и шляпки винтов сорваны. В таком случае нужно будет высверливать винты и стержень.

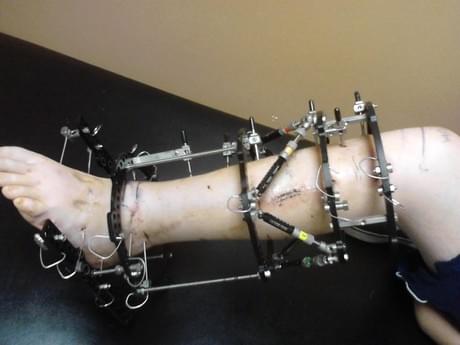
Удаление спицестержневого аппарата, аппатата Илизарова после операции
Удаление аппарата Илизарова не представляет сложности, так как спицы и стержни расположены над кожей. После выполнения общей или регионарной анестезии выполняется «скусывание» спиц и удаление их из кости. При наличии стержней, они выкручиваются. Раны обрабатывают растворами антисептиков, накладывают асептичесие повязки.
В нашей клинике производится удаление всех видов металлоконструкций.
Стоимость удаления металлоконструкции зависит от сложности операции и локализации имплантата, так же от вида анестезии, которая необходима для удаления.
| Вид операции | Стоимость (руб.) |
| Удаление пластины | от 28 000 |
| Удаление металлоконструкции из надколенника | от 28 000 |
| Удаление штифта из трубчатых костей (стержня) | от 28 000 |
| Удаление динамического, позиционного винта | от 9 000 |
| Удаление спиц (конец над кожей) | от 2 000 |
| Удаление спиц (конец под кожей) | от 4 000 |
| Демонтаж аппарата Илизарова | от 14 000 |
| Вид анестезии | |
| Местная анестезия | 700 |
| Проводниковая анестезия | от 3 000 |
| Спинальная анестезия | от 9 000 |
| Внутривенный наркоз | от 4 500 |
Источник
