Гнойные осложнения переломов костей


Открытые переломы костей. Гнойные осложнения. Травматический остеомиелит.

Общие сведения

l Открытый перелом кости принципиально отличается от закрытого тем, что ему сопутствует рана, которая, как правило, служит входными воротами для проникновения инфекции в зону перелома. Исходя из этого, большинство травматологов и хирургов относят к открытым только такие переломы, при которых отломки вследствие повреждения кожи и глубоких слоев мягких тканей непосредственно сообщаются с внешней средой. Другие считают открытыми все переломы, при которых рана расположена на уровне перелома вне зависимости от ее глубины. Третьи считают открытыми переломы не только с локализацией раны на уровне перелома, но и с расположением ее в пределах поврежденного сегмента конечности (бедро, голень, плечо и предплечье) и, во всяком случае, близко к уровню перелома.
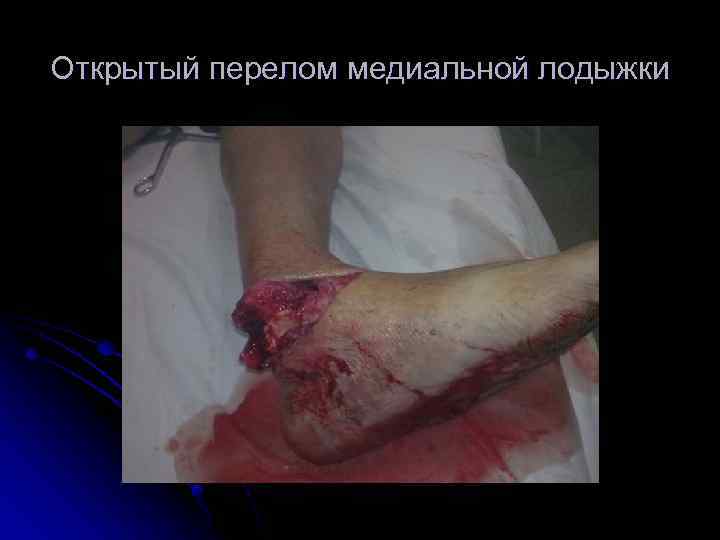
Открытый перелом медиальной лодыжки
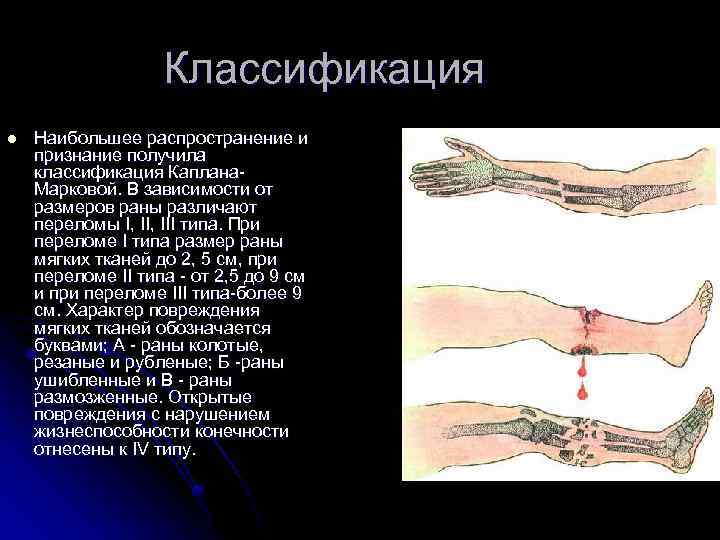
Классификация l Наибольшее распространение и признание получила классификация Каплана. Марковой. В зависимости от размеров раны различают переломы I, III типа. При переломе I типа размер раны мягких тканей до 2, 5 см, при переломе II типа — от 2, 5 до 9 см и при переломе III типа-более 9 см. Характер повреждения мягких тканей обозначается буквами; А — раны колотые, резаные и рубленые; Б -раны ушибленные и В — раны размозженные. Открытые повреждения с нарушением жизнеспособности конечности отнесены к IV типу.

Особенности. l Микробное загрязнение раны микрофлорой окружающей среды (все открытые переломы являются первично микробно загрязненными); l Травматическое нарушение структуры ткани, ее жизнеспособности с последующим развитием деваскуляризации в зоне перелома повышает вероятность развития вторичного некроза и присоединения инфекционного процесса; l Обнажение кости из-за разрушения мягких тканей значительно усложняет лечение и может приводить к стойкой потере функции конечности.

Лечение l При открытом переломе рана любого размера подлежит первичной хирургической обработке. Оптимальным сроком оперативного вмешательства являются первые часы (6— 8) после повреждения. l Применять жгут при первичной хирургической обработке раны не следует, кроме абсолютных показаний (ранение магистральных артерий). Главным в профилактике раневых инфекционных осложнений считается удаление всех некротических и нежизнеспособных тканей. Обработку раны, мягких тканей проводят согласно общим правилам первичной хирургической обработки. При хирургической обработке костей удаляют загрязненные средние и крупные отломки, обрабатывают антисептиками, антибиотиками, скусывают загрязненные участки. Удаление свободнолежащих отломков является ошибкой. Швы на фасцию не накладывают. По окончании операции окружность раны инфильтрируют антибиотиками. Логическим завершением первичной хирургической обработки раны является наложение первичных швов. Решение о зашивании раны наглухо должно приниматься только при полной уверенности в том, что это не вызовет инфекционных осложнений.

Хирургическая обработка открытых переломов должна заканчиваться репозицией отломков и их надежной фиксацией. Для этого, как и при закрытых переломах, применяют гипсовую повязку, скелетное вытяжение, остеосинтез компрессионнодистракционными аппаратами.

l Каждый из методов лечения открытых переломов имеет свои показания. Показания к остеосинтезу погружными металлическими конструкциями должны быть строго ограничены. Первичный остеосинтез противопоказан при обильно загрязненных ранах, обширных и размозженных повреждениях. Наличие шока или кровотечения также является противопоказанием к остеосинтезу. Необоснованное расширение показаний к первичному остеосинтезу может привести к тяжелым раневым инфекционным осложнениям. l После улучшения состояния пострадавшего и заживления раны мягких тканей при неудовлетворительном стоянии костных отломков проводят отсроченный остеосинтез.

Перспективным методом лечения открытых и инфицированных переломов является применение компрессионнодистракционных аппаратов. Использование этого метода дает ряд преимуществ, так как в зоне перелома отсутствуют металлические конструкции, что уменьшает риск развития инфекции. Создаются стабильная фиксация отломков и возможность постоянного контроля раны.

Иммобилизация гипсовой повязкой имеет неоспоримые преимущества: удобство ухода за больным и транспортировки, а при наложении окончатой гипсовой повязки возможность наблюдения за раной. Скелетное вытяжение при лечении открытых переломов имеет свои преимущества: возможность постоянного контроля за раневым процессом и коррекции стояния отломков кости.

Гнойные осложнения l l l Газовая гангрена – это анаэробная инфекция, сопровождающаяся некрозом тканей с образованием аминокислот, аммиака, сероводорода. Первыми симптомами являются чувство распирания в ране, появляющийся отек вокруг раны, появление цианоза, бронзовых пятен, крепитация. Рана приобретает грязно-серый цвет и неприятный запах. Общее состояние больного ухудшается, резко выражены симптомы интоксикации: апатия, вялость, землистый цвет лица, тахикардия. Различают отечную, эмфизематозную, флегмонозную, некротическую, смешанную формы. Течение может быть молниеносным, бурным и медленным. Столбняк вызывается спороносной анаэробной палочкой. Основные симптомы: усиление болей в ране, подергивание мышц вокруг нее, мышечная гипертония вокруг ранения, клонические судороги скелетных мышц, тризм, сардоническая улыбка, описто-тонус. Сепсис возникает как осложнение местного гнойного очага при особой реакции организма и вирулентности микроорганизмов. Различают молниеносную, острую, хроническую, рецидивирующую формы. Лечение комплексное и индивидуальное: вскрытие и иссечение гнойных очагов. Назначается массивная антибактериальная терапия, переливание крови, дезинтоксикационная терапия, ингибиторы протеаз, гормоны, витамины.
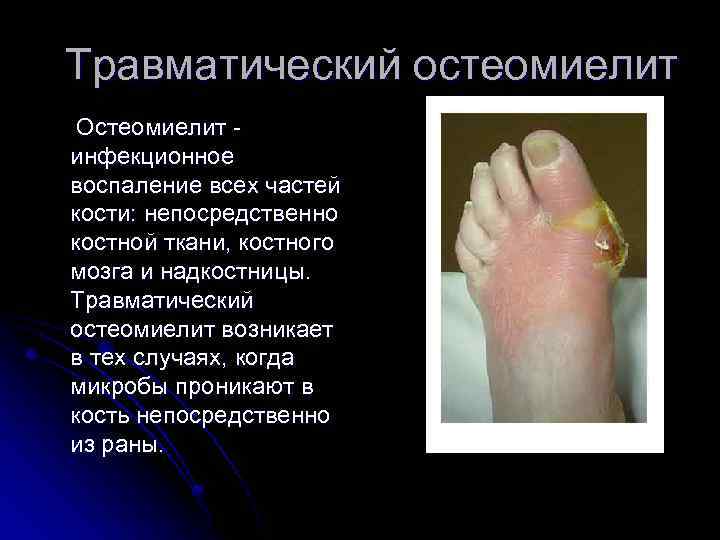
Травматический остеомиелит Остеомиелит инфекционное воспаление всех частей кости: непосредственно костной ткани, костного мозга и надкостницы. Травматический остеомиелит возникает в тех случаях, когда микробы проникают в кость непосредственно из раны.

l Травматический остеомиелит развивается при открытых переломах костей, операциях на них (в том числе при наложении скелетного вытяжения или введении спицы), огнестрельных ранениях. Бактерии попадают в кость сразу из раневого канала. l Развитию воспалительного процесса способствуют повреждения нервов и сосудов. Мягкие ткани, которые находятся возле места перелома, становятся нежизнеспособными из-за действия самой травмы и нарушения кровоснабжения. Когда они отмирают, образуется большое количество гноя. Продукты распада поврежденных тканей вызывают спазм артерий и дополнительно повреждают нервные волокна. l Омертвевшие части кости, которые лишились питания, называются первичными секвестрами. Они подвергаются гнилостному разложению, что усиливает интоксикацию. Позже воспаление с мягких тканей переходит на жизнеспособную кость. Так формируются вторичные и третичные секвестры. Если в кости есть трещины, то воспалительный процесс распространяется по ним выше или ниже места травмы, иногда переходит на полость рядом расположенного сустава.

Формы l l l Огнестрельный остеомиелит. Он развивается после плохо проведенной хирургической обработки раневого канала. Все проявления заболевания в первые недели после ранения связаны с нагноением мягких тканей, а кость вовлекается в патологический процесс позже. Общее состояние больного зависит от тяжести повреждения и распространенности воспалительного процесса. Характерно повышение температуры, признаки интоксикации (слабость, недомогание, головные боли) выражены в различной степени. Появляются отечность и покраснение краев раны, из нее выделяется гнилостное содержимое, а раневая поверхность покрыта грязно-серым налетом. Выраженных болей в кости обычно не бывает. Острый травматический остеомиелит. Он по своим проявлениям во многом похож на огнестрельный остеомиелит. В зоне повреждения кости формируется глубокая, обширная рана, которая быстро нагнаивается. Когда воспаление распространяется на кость, то человек начинает испытывать боли за пределами раневой поверхности. Выраженность интоксикации также может быть различной. Хронический остеомиелит. Он развивается после любых форм острого остеомиелита. Самочувствие пациента улучшается, боли становятся менее выраженными. Иногда нарушается подвижность рядом расположенных суставов, наблюдается искривление или укорочение конечности. Выделяют три признака, которые характерны для хронического остеомиелита: наличие свищей, костных секвестров и рецидивирующее течение (периоды улучшения сменяются обострениями). Вокруг секвестров образуется капсула секвестральная коробка, которая содержит омертвевшие части кости и гной.
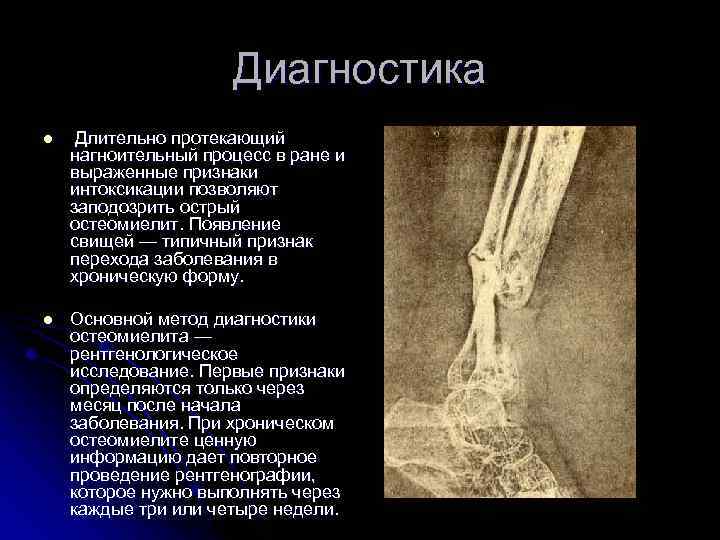
Диагностика l Длительно протекающий нагноительный процесс в ране и выраженные признаки интоксикации позволяют заподозрить острый остеомиелит. Появление свищей — типичный признак перехода заболевания в хроническую форму. l Основной метод диагностики остеомиелита — рентгенологическое исследование. Первые признаки определяются только через месяц после начала заболевания. При хроническом остеомиелите ценную информацию дает повторное проведение рентгенографии, которое нужно выполнять через каждые три или четыре недели.

Лечение и профилактика l Лечение остеомиелита должно сочетать консервативные и оперативные методы. Антибиотики назначаются в обязательном порядке. При этом определяется чувствительность болезнетворной микрофлоры к ним, выбираются наиболее эффективные средства. l Хирургическое вмешательство — это основной метод лечения травматического остеомиелита. Проводится вскрытие гнойных затеков, удаление свободно лежащих отломков кости и омертвевших тканей. Если в месте перелома кость долго не срастается, то выполняется экономная резекция (частичное удаление) костных отломков. После этого поверхности кости сопоставляют и фиксируют гипсовой повязкой. Во многих случаях после операции накладывают аппараты внешней фиксации, которые позволяют удерживать кости в определенном положении и препятствуют их смещению. l Профилактика остеомиелита направлена на то, чтобы предупредить появление гнойного воспаления в месте перелома или огнестрельного ранения. Своевременное обращение к врачам-специалистам, хирургическая обработка раны и иммобилизация (создание неподвижности) поврежденной части тела значительно уменьшают риск развития травматического остеомиелита.
Источник
Инфекционные осложнения открытых переломов костей — частота, факторы риска
Случайные свежие раны в отличие от хирургических, которые наносятся в асептических условиях, всегда в большей или меньшей степени бактериально загрязнены. Однако нельзя ставить знак равенства между ранами, из которых высеваются те или иные виды микробов, и открытыми повреждениями, осложненными гнойной раневой инфекцией. В последнем случае происходят размножение и распространение в глубь тканей патогенной микрофлоры и ее воздействие на раневой процесс и общее состояние пострадавшего.
Опасность развития раневой инфекции (гнойной, гнилостной, анаэробной) при открытых и огнестрельных переломах и внутрисуставных повреждениях зависит от многих факторов: механизма и вида повреждения, его тяжести, обширности и локализации, вида и вирулентности микрофлоры, общего состояния больного, его возраста, реактивности организма и ряда других не всегда поддающихся учету моментов [Каплан А. В., Корж А. А., Трубников В. Ф., Ткаченко С. С, Демьянов В. М., Воронцов А. В., Долинин В. А., Дерябин И. И. и др.].
Инфекционные раневые осложнения, даже такие грозные, как анаэробная гангрена, могут развиться и при небольших ранах. Однако чем обширнее, глубже и тяжелее открытые повреждения кожи и подлежащих тканей в зоне перелома, тем больше вероятность массивного микробного загрязнения раны и опасность развития тяжелой инфекции. Открытые оскольчатые и внутрисуставные переломы, особенно огнестрельные, чаще осложняются раневой инфекцией, чем другие виды открытых повреждений.
Тяжесть течения открытых переломов в значительной степени зависит от локализации и вида перелома. Опасность развития инфекции больше при открытых и огнестрельных переломах нижних конечностей, чем верхних. Это объясняется тем, что на нижней конечности значительный массив мышц, кожа более загрязнена и больше возможность инфицирования и загрязнения раны почвой.
Опасность возникновения раневой инфекции при повреждении магистральных сосудов, шоке, кровопотере, политравме, а также у ослабленных людей и больных пожилого возраста повышается.
Во всех случаях возможность развития инфекции увеличивается при поздней и недостаточно квалифицированной первичной хирургической обработке и плохой иммобилизации конечности.
Несомненно, что на возможность развития инфекции влияет каждый из упомянутых фаторов. Вместе с тем при прочих равных условиях ведущими являются локализации, размер и тяжесть открытого повреждения мягких тканей, степень нарушения кровоснабжения конечности и вид перелома.
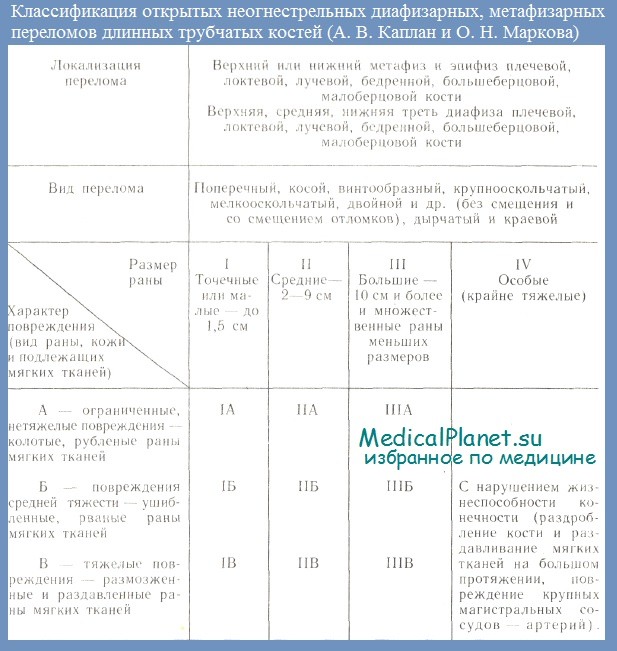
Для прогнозирования опасности развития раневой инфекции и определения тяжести открытых диафизарных, метафизарных и внутрисуставных (эпифизарных) переломов целесообразно пользоваться классификацией А. В. Каштана и О. Н. Марковой, в которой учитываются локализация и вид перелома, размер и тяжесть повреждения мягких тканей. В этой классификация тяжесть повреждения мягких тканей при открытых переломах, являющаяся источником распространения гнойного раневого процесса на кость, обозначается сочетаниями первых трех римских цифр и первых трех прописных букв алфавита.
Римские цифры означают размеры раны, буквы — тяжесть и обширность повреждения мягких тканей — кожи, подкожной клетчатки, мышц и др.. Риск развития раневой инфекции особенно велик при открытых переломах типа IB, IIIБ, IIIB, IV. В противоположность этому при открытых переломах типа IA, IIА и IБ риск развития раневой инфекции значительно ниже. Вот почему при открытых переломах с повышенным риском развития раневой инфекции следует с самого начала применять комплекс профилактических мероприятий, который обычно используют уже при развившейся инфекции.
В послевоенный период благодаря новым методам лечения открытых переломов (усовершенствование методов хирургической обработки, применение кожной пластики, наружный чрескостный компрессионно-дистракционный остеосинтез, антибиотикотерапия и др.) частота гнойных раневых осложнений, особенно тяжелых, значительно уменьшилась.
В послевоенный период значительно (в 2 раза) уменьшилась частота гнойных осложнений ран после открытых переломов, почти в 2 раза снизилась летальность от раневой инфекции и в 6—8 раз — частота вторичных ампутаций. Что же касается увеличения частоты осложнений остеомиелитом, то оно обусловлено более широким внедрением в клинику методов и принципов сохранного лечения (уменьшение первичных ампутаций при тяжелых повреждениях конечностей).
Этими успехами мы обязаны современной комплексной профилактике и лечению инфицированных переломов: первичной обработке раны, вторичной хирургической санации гнойных ран, наружному чрескостному компрессионно-дистракционному остеосинтезу, антибиотикотерапии и др. Однако следует отметить, что абсолютное число больных с гнойными раневыми осложнениями в последний период не уменьшается, а, возможно, увеличивается, при этом нарастает и число случаев более тяжелых форм осложнений.
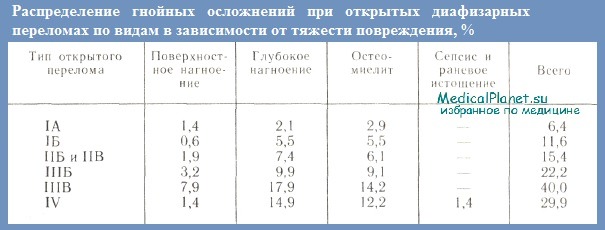
Это объясняется, с одной стороны, значительным увеличением количества тяжелых дорожно-транспортных травм, что связано с огромным ростом автомобильного транспорта в послевоенный период. По данным ЦИТО, гнойные осложнения после открытых диафизарных переломов возникали в среднем в 16,3% случаев. В зависимости от типа перелома часгота их колебалась от 6,4 (тип IA) до 40% (тип IIIВ). Чем тяжелее открытые переломы, тем чаще возникают тяжелые гнойно-раневые осложнения. Так, остеомиелит и глубокое нагноение при типе IIIВ наблюдались в 5 и 9 раз чаще, чем при открытых переломах типа IA.
Меньшая частота гнойно-септических осложнений при открытых переломах типа IV (29,9%) по сравнению с типом IIIВ объясняется большим числом первичных ампутаций (33,8%) при переломах, отнесенных к типу IV. В то же время по средним данным первичная ампутация была произведена в 1,4% случаев с колебаниями в зависимости от типа открытого перелома от 0,1 (типа IA) до 1,7% (тип IIIВ).
Гнойная инфекция при открытых переломах нижних конечностей наблюдается в два раза чаще, остеомиелит — в 2—2,5 раза чаще, чем при открытых переломах верхних конечностей. Остеомиелит у детей встречается в 2 раза реже, чем у взрослых, возможно, это связано с тем, что у них чаще наблюдаются менее тяжелые типы открытых переломов. Так, гнойные осложнения при открытых переломах, леченных без использования погружного остеосинтеза, возникают в 10,5% случаев, в то время как при применении этого метода — в 2,5 раза чаще, т. е. в 25,8% случаев.
Наиболее высокий процент вторичных оперативных вмешательств в связи с гнойными осложнениями приходится на открытые диафизарные переломы типов IIIБ, IIIВ и IV.
Вторичную ампутацию производят в среднем в 1,6% случаев, а при гнойно-септических осложнениях у больных с открытыми диафизарными переломами IV типа — в 13,5%.
Гнойные осложнения при открытых внутрисуставных переломах наблюдаются у 31,8% больных: поверхностное нагноение у 5,0%, глубокое — у 12,8%, артриты и остеоартриты — у 14%. Таким образом, гнойные осложнения наблюдаются чаще и бывают более тяжелыми при открытых внутрисуставных переломах, чем при диафизарных. Особенно часто они (артриты и остеомиелиты) развиваются у больных с открытыми внутри- и околосуставными переломами нижней конечности (типов IIБ, IIВ, IIIБ, IIIВ и IV).
Следует отметить, что при открытых внутрисуставных переломах типа IA первичная ампутация производилась в 0,9% случаев, при типе IIВ — в 2% и в особенно тяжелых случаях при типе ИВ — в 2% и в особенно тяжелых случаях (переломах типа IV) она оказалась неизбежной более чем у половины пострадавших (67,7%), преимущественно при переломах нижней конечности.
Тяжесть течения и частота гнойных осложнений при различных типах переломов позволили выделить-и отнести открытые переломы типов IIВ, IIIБ, IIIВ и переломы типа IV к группе повреждений с повышенным риском или опасностью развития гнойной инфекции. Выделение такой группы заставило включить в комплекс мероприятий, направленных на профилактику гнойных осложнений, ряд дополнительных мер. С этой целью мы сразу после первичной хирургической обработки и обездвижения отломков при помощи компрессионно-дистракционного аппарата производим катетеризацию регионарной артерии поврежденной конечности.
Для ликвидации спазма сосудов и улучшения кровообращения конечности в артерию через постоянный катетер вводим сосудорасширяющие средства (но-шпа, папаверин и др.). Таким же путем вводим антибиотики широкого спектра (гентамицин) или антисептики (при показаниях, осторожно капельно диоксидин). Эти меры позволили значительно снизить частоту гнойных осложнений у данной группы больных.
К факторам, повышающим риск развития гнойной раневой инфекции, помимо тяжести, локализации, механизма повреждения, относят шок, кровопотерю, пониженную сопротивляемость организма, повышенную загрязненность раны вирулентными микроорганизмами, позднее оказание медицинской помощи, травматичность и продолжительность операции, недостаточное обезболивание и др.
— Читать далее «Инфекционные осложнения огнестрельных переломов костей — частота, факторы риска»
Оглавление темы «Раневая инфекция в травматологии»:
- Значение клеточного иммунитета при развитии раневой инфекции
- Значение антистафилококкового иммунитета при развитии раневой инфекции
- Реакция организма на раневую инфекцию — общая, местная
- Инфекционные осложнения открытых переломов костей — частота, факторы риска
- Инфекционные осложнения огнестрельных переломов костей — частота, факторы риска
- Инфекционные осложнения остеосинтеза переломов костей — частота, факторы риска
- Остеомиелит — причины, механизмы развития гематогенного остеомиелита
- Механизмы развития травматического остеомиелита — патогенез
- Частота травматического остеомиелита — эпидемиология
- Воспаление костного мозга — медуллит
Источник
