Гибкость от переломов

Довольно часто на йога классах от учеников можно услышать фразу «я совсем не гибкий».
Обычно, это явление воспринимается человеком как некий недостаток, с чем лично я не согласна.
Генетическая наследственность, гормоны, особенности соединительной ткани (соотношение эластина и коллагена, дисплазия и т.п.), являются одними из частых причин возникновения перегибистости и гипермобильности в суставах, как следствие, к потрясающей растяжке, и последующему развитию различных нарушений.
Чрезмерная гибкость может приводить к нестабильности суставов, а это: хруст и боль в суставах, подвывихи или периодическое смещение, повышенный риск травматизации, преждевременный остеоартроз, а в случае с позвоночником – спондилолистез, грыжи и протрузии,; проблемы, переходящие от функциональных к структурным.
Соединительная ткань — это ткань живого организма, которая не отвечает непосредственно за работу каких-либо органов или системы, но играет вспомогательную роль во всех органах, составляет 60—90 % от их массы. Функции включают в себя опорную, защитную и трофическую (питание).
Основная часть твёрдой соединительной ткани фиброзная (от лат. fibra — волокно): сформирована из волокон коллагена и эластина.
Коллаген — это белок, в основе соединительной ткани. Обеспечивает её прочность и эластичность.
Эластин — белок, который обладает эластичностью и способностью к растяжению.
Если есть слабость связочного аппарата, недостаточная прочностью коллагеновых волокон возможно развитие заболеваний следующего характера:
· Плоскостопие;
· Сколиоз (в частности структурный);
· Гипермобильность суставов;
· Есть риск отслоения сетчатки;
· В определенном возрасте провоцирует опущение различных органов (к примеру — опущение почки);
· Диастаз (расхождение прямых мышц живота).
Природой заложено, что женщине необходимо обладать более растяжимыми тканями, чтобы безопасно для себя и для ребенка, проходили роды, поэтому именно женщины обладают большей гибкостью по сравнению с мужчинами.
Но как вы понимаете, в этом есть и свои плюсы, и свои минусы.
Гипермобильность суставов
Синдром гипермобильности суставов (СГМ) – это свойство врожденного характера, связанное с чрезмерной гибкостью суставов (в том числе позвоночных). До какого-то момента может быть безболезненным, но чем старше человек, тем чаще могут возникать дискомфорт и боль в суставах или позвоночнике.
Людям с СГМ легко даются балетные классы, йога, акробатика, гимнастика и т.п. Но подобные занятия могут усугубитьт проблему! Рястяжка при СГМ может приводить к хронической травматизации суставов.
По статистике считается, что СГМ можно встретить примерно у каждого 10-ого европейца. В России СГМ диагностирована в среднем у 8-12% населения.
В 1964 году Картером и Уилкинсом была предложена система из пяти пунктов, говорящая об ослаблении суставов в связи с СГМ.
Пять пунктов:
— пассивное противодействие большого пальца сгибающей стороне предплечья;
— пассивное вытяжение пальцев, вследствие которого они оказываются параллельными разгибающей (тыльной) стороне предплечья;
— возможность выпрямить локтевые суставы более чем на 10%;
— возможность выпрямить коленные суставы более чем на 10%;
— большой диапазон пассивного сгибания назад голеностопного сустава и выворота стопы;
Если выявляется совпадение по 3м пунктам, то возможно это говорит о наличии проблемы
Однако, есть мнение, что СГМ нельзя считать приобретенную избыточную подвижность суставов, которая наблюдается у людей, специально растягивающих суставы и связки: у танцоров, спортсменов, гимнастов (которые при систематическом растяжении, укрепляют мышечную ткань вокруг суставов).
Иные проявления СГМ:
— кожа избыточно растягивается; есть склонность к образованию растяжек на коже, причем это связано не только с беременностью, но проявляется и в течении всей жизни (не только у женщин, но и у мужчин);
— варикоз, который возникает уже в юности;
— склонность к грыжевым образованиями — пупочные, паховые, послеоперационные и т.д.
— опущение внутренних органов — часто нефропотоз, органы малого таза;
— аномальное расположение зубов или проблемы с прикусом;
— склонность к вегето-сосудистой дистонии;
— развитие структурного сколиоза и кифоза (сутулости);
— проявления со стороны глаз (нависшие веки, миопия).
Занятия по йогатерапии, реабилитационному фитнесу и восстановлению, йоге. Группы, индивидуально, скайп.
WhatsApp, Viber, Telegram 8 921 339 25 17
Инстаграм @radiant_soooul
Источник
Развитие гибкости суставов и мышц требует правильных знаний. Это несомненно. В своей практике я часто сталкиваюсь со множеством ошибок и откровенной глупостью, когда люди под видом стретчинга и развития гибкости суставов занимаются чем угодно, только не полезными для здоровья упражнениями. Часть таких примеров я рассмотрел в статье вредные для здоровья упражнения.
Чтобы не стать жертвой попсовых и бестолковых советов от различных недалёких гимнасток и фитоняшек, иных заядлых зожников, рекомендую ознакомиться с очень важной физиологической схемой — лестницей гибкости.
 ТРЕНИРУЕМСЯ ДОМА
ТРЕНИРУЕМСЯ ДОМА
минус 3-5 кг за 28 дней
Программа тренировок и система питания для эффективного похудения. Начни прямо сейчас!
Узнать больше и записаться
Существует интересная закономерность в строении и функциональной приспособленности наших суставов. Словно какой-то неведомый инженер так устроил наше тело, что невольно начинаешь сомневаться в отсутствии творца ????
Гибкость суставов, подвижность и стабильность
Для начала нужно усвоить два важных понятия, о которых необходимо помнить, когда речь идёт о суставах.
Подвижность суставов (гибкость) — это широкая амплитуда движений в суставе, множество степеней свободы, возможность совершать движения в суставе в разных направлениях с широкой амплитудой.
Стабильность суставов — это естественное, крайне необходимое свойство ограниченности амплитуды и углов движения, позволяющее телу выполнять необходимые движения со значительными усилиями.
Некоторым суставам человека крайне необходимы подвижность и гибкость. Другим же суставам необходима стабильность (естественная ограниченная гибкость суставов).
Гибкими должны быть следующие суставы: голеностопный, тазобедренный, грудной отдел позвоночника (здесь несколько межпозвонковых суставов), плечевой и запястный.

ЭФФЕКТИВНЫЙ СТРЕТЧИНГ
самый короткий путь к гибкости
Большой теоретический курс + комплексы упражнений на гибкость. Лучшее пособие по гибкости на русском языке.
Узнать больше
Стабильными должны оставаться суставы: коленный, поясничный отдел позвоночника, шейный отдел позвоночника, локтевой.
На схеме ниже показано, какие из суставов человека должны быть подвижными, а какие стабильными. Я назвал эту схему лестницей гибкости суставов. Обратите внимание на чередование свойств гибкости и стабильности. Это не случайность!
 Лестница гибкости суставов
Лестница гибкости суставов
Для чего это нужно знать?
Чтобы не пытаться растягивать и разрабатывать суставы, которые по природе должны быть стабильными! Я откровенно устал наблюдать бесконечные вращения коленями, растяжку локтевых суставов, вращения головой и т.д. Все эти «упражнения» откровенно вредны. И последствия их выполнения настигают незадачливых любителей фитнеса очень быстро: выскакивающие или ноющие колени, бесконечные щелчки в шее, головокружения и головные боли, ноющая боль в локтях…
Итак, активно разрабатывать необходимо лишь суставы, предусматривающие подвижность, от гибкости которых многое зависит. Ни в коем случае не пытайтесь растягивать и расшатывать суставы, для которых важна стабильность.

БЕГАЕМ И ХУДЕЕМ В ТАЛИИ
Мощная общеукрепляющая система тренировок на свежем воздухе для развития сердца, легких, выносливости и мышц талии.
Узнать больше
Полностью откажитесь от упражнений, целью которых является увеличение подвижности коленных суставов (вращения прежде всего), локтевых суставов, поясничного отдела, шейного отдела (вращения и растяжки). Суставы же, которым требуется подвижность, растягивайте правильно, без лишних усилий (см. принципы развития гибкости). И лишь до такой степени, в которой есть реальная необходимость.
Будьте здоровы!
Болит спина? Возможные причины.
Упражнения для спины. Тренировка мышц, растяжка и расслабление.
Стретчинг — как стать гибким и стройным
Противопоказания к занятиям стретчингом
Правила растяжки мышц или будьте осторожны!
КУРС ТРЕНИРОВОК ДЛЯ ДОМА
Готовые комплексы упражнений для самостоятельных занятий в домашних условиях.




Источник
Как ускорить сращивание?
————————————————
Можно ли как-то ускорить процесс срастания костей? Да, на него можно повлиять. Ниже несколько полезных рекомендаций.
Рекомендации для пациентов, желающих ускорить срастание костей и восстановление организма после перелома:
— Соблюдайте все предписания врача. Если он сказал носить гипс месяц, не стоит думать, что уже через 2 недели его вполне можно будет снять.
— Если был наложен гипс. Старайтесь не двигать повреждённой конечностью, не воздействовать на неё и избегать чрезмерного напряжения. В противном случае произойдёт смещение костей, или же неокрепшая костная мозоль сломается.
— Избегайте курения и употребления продуктов табака, которые замедляют процесс срастания кости
— Ваше питание должно быть сбалансированным и содержать необходимые питательные элементы, такие как белок, витамины и микроэлементы. Это даст организму энергию и строительный материал для восстановления поврежденной кости
— Питание должно содержать большое количество кальция, необходимого для строительства костной ткани. Получить его можно из кунжута, молочных продуктов и мелкой рыбы, которую можно кушать с костями. Особенно богат таким микроэлементом творог, так что усиленно налегайте на него.
— Также необходим витамин Д, который позволяет кальцию правильно усваиваться. Он содержится в рыбьем жире и жирных сортах рыбы (сёмга, например).
— Без витамина С тоже не обойтись, так как он способствует синтезу коллагена. А коллаген, в свою очередь, является основой многих тканей. Кушайте цитрусы, киви, зелень, квашеную капусту.
— Многие врачи советуют больным с переломами употреблять желатин. Особенно полезны мясные холодцы, которые ещё и очень питательны.
— Прием болеутоляющих препаратов должен быть только по назначению врача, так как некоторые противовоспалительные препараты могут подавлять процесс срастания кости.
— Для успешного восстановления необходимо много отдыхать, так как организм тратит много сил на выздоровление и должен восстанавливаться
— Если срастание сильно замедлено, то врач может посоветовать определенный препарат, положительно влияющий на данный процесс.
Физическая активность при переломах
———————————————————————
Физическая активность необходима для того, чтобы кости срастались быстрей. Однако истонченные кости требуют ряда ограничений в программе физических упражнений.
Вам понадобится консультация специалиста по физической культуре и физиотерапевта. Можно попытаться заняться физическими упражнениями в группе.
Вы можете ходить по полчаса 3-5 раз в неделю. В период восстановления после переломов важно ускорить выздоровление и облегчить болевые ощущения, связанные с переломом.
Физические упражнения не только ускорят процесс восстановления, но и помогут снизить риск последующего повреждения (перелома) в случае падения, а также улучшат равновесие, осанку, гибкость и координацию движений.
Сделайте прогулки обязательной частью своей повседневной жизни. Плохая погода или скользкие улицы не должны быть препятствием: можно ходить дома, в больших магазинах или других крытых помещениях. Если физические упражнения трудны для Вас, можно проводить их через день. Всегда прислушивайтесь к своему телу.
Физическая активность улучшает физическое состояние: у физически активных людей больше энергии и они устают не так быстро, как менее активные люди. Иными словами, физическая активность помогает чувствовать себя лучше и получать от жизни больше.
Лечение несращения переломов ударно-волновой терапией
Источник
Как протекает в рентгенологическом изображении процесс заживления переломов? Как известно, репаративный процесс осуществляется при помощи так называемой мозоли. Эта мозоль исходит из эндоста, самого костного вещества и периоста (эндостальная, интермедиарная и периостальная мозоль). Главная, резко преобладающая роль при заживлении, как этому научили в особенности рентгенологические наблюдения, выпадает на долю периостальной мозоли.
Развитие мозоли проходит через три стадии — соединительнотканную, остеоидную и костную. Излившаяся из разорванных сосудов кровь образует в районе перелома между отломками и осколками большую гематому. Кровь очень быстро свертывается, и в фибринозно-кровяной сгусток из костного мозга и особенно надкостницы уже в первые часы после травмы устремляется огромное количество молодых соединительнотканных элементов, нарастает количество фибробластов. В 7—10 дней все прорастает в этой первой стадии пролиферирующей соединительной тканью. Затем при нормальных условиях заживления во второй стадии происходит метапластическое превращение этой более примитивной соединительной ткани в остеоидную, на что также требуется такой же недельный или полуторанедельный срок. Раньше остеоидную мозоль без достаточного основания, главным образом из-за ее „хрящевой плотности” при ощупывании безоговорочно и принимали за хрящевую. Фактически хрящевая ткань образуется лишь в том случае, когда концы отломков трутся друг о друга, т. е. когда нет полной иммобилизации. Затем уже, в третьей стадии, остеоидная ткань пропитывается апатитами и превращается в костную. Костная мозоль вначале велика и имеет рыхлое строение, в дальнейшем же в гораздо более медленных темпах наступает фаза обратного развития этой костной мозоли, ее перестройка, уменьшение и структурная реконструкция с весьма постепенным замедленным восстановлением более или менее нормальной костной архитектоники.
Соединительнотканная и остеоидная мозоли, понятно, рентгенологически совсем не определяются. Первые признаки мозоли появляются на снимке лишь при ее обызвествлении. Время появления костной мозоли колеблется в очень широких пределах и зависит от ряда условий: от возраста, от места перелома в различных костях и в различных частях одной и той же кости, от вида степени смещения отломков, от степени отслоения надкостницы, от объема вовлечения в процесс окружающих кость мышц, от способа лечения, от осложнения течения регенеративного процесса, например инфекцией или каким-нибудь общим заболеванием и т. д. Следует полагать, что немаловажную роль играют и нервные влияния. На основании убедительных экспериментальных данных Р. М. Минина считает зависимость между явлениями регенерации костной ткани и нервной системой твердо установленной, причем она рассматривает дистрофические поражения нервной системы как преобладающий в этом отношении фактор. Открытые переломы заживают значительно медленнее закрытых. Практически важно, что раз на рентгенограммах уже появились признаки обызвествления мозоли, консервативная репозиция отломков запоздала.
При поднадкостничных детских переломах мозоль имеет очень небольшие размеры, она окружает место перелома в виде правильной веретенообразной муфты. Первые отложения извести показываются на хорошем снимке детской кости к концу первой недели. Они имеют вид единичных нежных пятнистых бесструктурных теней, окружающих кость и располагающихся параллельно корковому слою. Между наружным слоем коркового вещества и тенью обызвествленной периостальной мозоли вначале имеется свободная полоска, соответствующая камбиальному слою надкостницы с остеобластами.
У взрослых первые нежные облаковидные очаги обызвествления появляются на рентгенограмме в среднем не раньше 3—4 недель (на 16—22-й день) после перелома. Одновременно с этим или на несколько дней раньше концы отломков несколько притупляются и контуры коркового слоя отломков становятся в области мозоли несколько неровными и смазанными, теряют свою резкую ограниченность. В дальнейшем боковые поверхности, концы и углы костей в районе перелома еще больше сглаживаются, тень мозоли становится более интенсивной и принимает очаговый зернистый характер. Затем отдельные участки сливаются и при полном обызвествлении костная мозоль приобретает характер циркулярной гомогенной массы. Постепенно тень сгущается и наступает так называемая костная консолидация на 3—4—б—8-м месяце перелома. Таким образом, костная консолидация колеблется в очень широких пределах. В течение первого года костная мозоль продолжает моделироваться, по структуре она еще не имеет слоистого строения, ясная продольная исчерченность появляется только через 11/2—2 года. Линия перелома исчезает поздно, в периоде между 4-м и 8-м месяцем; она в дальнейшем, соответственно развитию в костном веществе пояса остеосклероза, на рентгенограмме уплотняется. Эта более темная линия перелома, так называемый костный шов, может быть видна еще тогда, когда костная мозоль уже закончила свое обратное развитие, т. е. рассосалась полностью.
Отсюда видно, что целость кости при нормальных условиях восстанавливается значительно медленнее, чем это принято считать в клинике. Рентгенологические симптомы течения процесса заживления перелома сильно запаздывают по сравнению с клиническими симптомами. Это должно быть подчеркнуто для того, чтобы предостеречь клинициста от чрезмерного консерватизма; пользуясь одним только рентгенологическим контролем, клиницист рискует стать слишком сдержанным при предоставлении кости функциональной нагрузки. Уже соединительнотканная мозоль с едва заметными облачками обызвествления может с функционально-клинической точки зрения быть вполне полноценной, и не давать конечности функционировать в подобном случае — значит задерживать темпы дальнейшей нормальной эволюции и инволюции всего восстановительного процесса.
Костная мозоль в сравнительно редких случаях приобретает и узка диагностическое значение. Мозоль предоставляет рентгенологу возможность задним числом распознать нарушение целости кости, которое в остром периоде после травмы осталось клинически или рентгенологически просмотренным. Это бывает главным образом, при поднадкостничных переломах в детском возрасте, но также при трещинах и переломах малых трубчатых костей (фаланг, пястных и плюсневых костей) у взрослых. Важно, что даже линия перелома,, вначале сомнительная или вовсе невидная, иногда отчетливо выступает на снимках только-через несколько недель или месяцев после: травмы. При подобной поздней диагностике перелома на основании появления одной только-мозоли необходимо остерегаться его смешения с травматическим периоститом, — мозоль на месте перелома окружает в виде муфты всю кость, в то время как периостальный нарост возвышается над костью только в одну сторону. Отличительного распознавания требуют-также все сложные явления перестройки, о которых подробно говорится в отдельной главе (кн. 2, стр. 103).
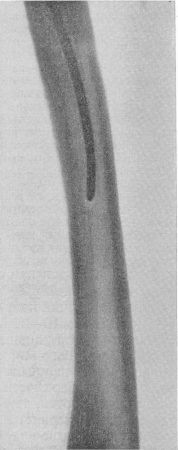
Рис. 27. Реактивный остеосклеротический футляр вокруг металлического штифта в костномозговом канале бедренной кости, развившийся после полуторалетнего его пребывания.
Некоторые особенности представляют-процессы заживления при новых методах лечения переломов интрамедуллярным. остеосинтезом, т. е. внутрикостной фиксацией отломков металлическим штифтом, из нержавеющей стали. Идея „загвоздки” отломков при помощи металлической спицы была, высказана впервые в 1912 г. И. К. Спижарным. Эти методы применяются не только при свежих закрытых неинфицированных переломах больших трубчатых костей (бедра, плеча, костей голени и особенно предплечья), но также при открытых инфицированных переломах, замедленной консолидации, ложных суставах, реконструктивных остеотомиях и пр. Благодаря металлическому стержню достигается наилучшее сопоставление отломков и, что еще важнее, их надежное удержание. Весь процесс заживления качественно улучшается и несколько ускоряется. Штифт действует в качестве асептического инородного тела как: стимулятор восстановительных явлений.
Рентгенологическая картина репаративных процессов при применении металлических штифтов изучена Н. Н. Девятовым и под нашим руководством Н. С. Денисовым. Начальные признаки эндостальной мозоли, исходящей из костномозговых каналов отломков, появляются прежде-всего на концах костных отломков, притом на дистальном отломке раньше, чем на проксимальном. Периостальная мозоль появляется на рентгенограммах через 6—7 дней после эндостальной мозоли. Эта периостальная мозоль развивается сначала на боковых поверхностях отломков, а уж впоследствии образует циркулярную муфту. При оскольчатых переломах мозоль и здесь приобретает причудливые формы, бывает нередко избыточной, с облаковидной структурой. Обызвествление мозоли при диафизарных переломах бедра, плеча и костей предплечья чаще всего появляется в течение 2-го месяца, а к исходу 3-го месяца наступает костная консолидация. Костный шов держится долго, он исчезает через б—8 месяцев и позже, а полное обратное развитие костной мозоли заканчивается, как и без штифта, лишь через 11/2—2 года. Если на концах костных отломков вместо образования эндостальной мозоли появляется замыкательная костная пластинка, то это верный ранний симптом начала формирования псевдоартроза.
Вокруг металлического стержня внутри костномозгового канала закономерно развивается плотный цилиндрический костный футляр, или чехол (рис. 27), который лишь очень медленно, в течение многих месяцев, претерпевает обратное развитие после удаления металлического стержня. Иногда над шляпкой гвоздя, торчащего вне кости (например, над и внутри от области большого вертела бедра), возникает реактивное обызвествление и даже окостенение мягких тканей, вероятнее всего, вытесненного костного мозга, в виде гриба.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Источник
