Есть перелом надо вправить мультик

Даже не пытайтесь справиться с этой травмой самостоятельно.
Как узнать, что это вывих
Вывих — травма, с которой может столкнуться каждый. Неудачно спрыгнул с бордюра или приземлился на локоть при падении, или слишком энергично стукнул по баскетбольному мячу, да даже просто слишком широко зевнул… Глухой щелчок (впрочем, на фоне внезапно возникающих свежих и более чем неприятных ощущений его замечают не все) — и что-то заклинило.
Прежде всего, не паникуйте. Возможно, болезненные ощущения — это лишь мышечный спазм, вызванный ударом, или, положим, растяжение связок. Неприятно, но относительно безопасно. Поэтому глубже вдохните (это поможет уменьшить боль) и рассмотрите пострадавшую часть тела.
Вывих — это смещение костей в суставе.
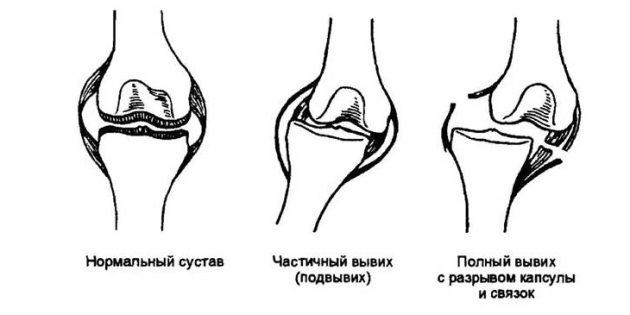
В зависимости от степени смещения внешние проявления могут отличаться. Но в целом это не важно. Запомните всего четыре симптома . При любом из них нужно как можно скорее отправляться к травматологу!
- Пострадавший сустав выглядит странно — например, кость приобретает неестественный угол наклона.
- Сустав увеличился в размерах, наблюдается припухлость, а кожа над этим участком изменила цвет — покраснела или, напротив, стала восково-бледной.
- Вы чувствуете сильную боль в области сустава. Другой вариант — онемение: если при вывихе были повреждены нервные окончания, возможна утрата чувствительности.
- Вы не можете двигать костями в пострадавшем суставе. Например, согнуть или разогнуть ушибленный палец или же закрыть «заклинившую» челюсть. А если у вас это и получается, то с огромным трудом и через приступ острой боли.
Чего нельзя делать при вывихе
Заподозрив вывих, ни в коем случае не совершайте эти распространённые ошибки.
Не надейтесь, что само пройдёт
Вывих — ближайший родственник перелома. Даже если кости всё-таки целы, при смещении могли пострадать кровеносные сосуды и нервы. Те же нервы, возможно, и «заживут», но будут годами напоминать вам о травме ноющей болью, а то и серьёзным ограничением подвижности в пострадавшем суставе.
Не пытайтесь вправить вывих самостоятельно
Прежде всего потому, что у вас может быть не вывих, а перелом. Симптомы этих травм очень схожи , а отличить одну от другой подчас возможно лишь с помощью рентгена. Пытаясь вправить поломанные кости, вы только увеличите повреждения.
Не тормозите
Вывих всегда сопровождается отёком, а часто ещё и внутренним кровотечением. Чем больше времени проходит с момента травмы, тем больше жидкости скапливается возле сустава и тем сложнее будет его вправить. Так что не медлите — бегом в травмпункт. Если «бегом» не получается — например, травмирована нога, — не стесняйтесь вызвать скорую.
Как оказывать первую помощь при вывихе
1. Обеспечьте пострадавшему суставу максимальную неподвижность: не сгибайте колени, локти, пальцы, не двигайте челюстью…
 autogear.ru
autogear.ru
2. Приложите к травмированной области что-нибудь холодное — пакет со льдом или замороженными овощами (не забудьте обернуть его тонкой тканью), грелку с ледяной водой. Холод остановит развитие отёка и снизит болезненные ощущения.
 yimg.com
yimg.com
3. Примите болеутоляющее на основе ибупрофена или парацетамола.
 allmed.pro
allmed.pro
4. И поторопитесь к врачу!
 rambler.ru
rambler.ru
Как будут лечить вывих
Лечение начинается с медицинского осмотра. Травматолог или хирург, скорее всего, отправит вас на рентген — чтобы убедиться, что речь идёт именно о вывихе, а не о переломе или треснувшей кости. В некоторых случаях может потребоваться МРТ: томография поможет медику оценить повреждения мягких тканей вокруг сустава.
Дальнейшие действия зависят от того, что именно обнаружит врач. Чаще всего лечение включает в себя следующие пункты.
Медик попробует вправить сустав
То есть вернуть сдвинувшиеся кости в правильное положение. Эта процедура довольно болезненна, так что может потребоваться анестезия — местная или даже общая.
Возможно, понадобится операция
К ней прибегают в том случае, если справиться с вывихом вручную не удалось. Также хирургическую операцию назначают при значительных повреждениях нервов, кровеносных сосудов и связок или же повторяющихся вывихах в одной и той же зоне.
Придётся на время обездвижить сустав
После того как кости вернутся в естественное положение, хирург может обездвижить сустав, наложив на него шину или подвесив на стропу-слинг. Как долго придётся носить эту «упряжь» — несколько дней или несколько недель, — зависит от степени повреждения сустава, нервов, сосудов и мягких тканей.
Вам надо будет реабилитироваться
Избавившись от шины или стропы, готовьтесь долго и упорно делать суставную гимнастику и проходить физиотерапевтические процедуры. Это важный этап, который необходим, чтобы вернуть прежнюю подвижность.
Кстати, учтите: если сустав хотя бы раз был вывихнут, велика вероятность, что однажды это повторится опять. Чтобы уменьшить риски, следуйте всем рекомендациям врача. И конечно же, берегите себя.
Источник
Александр Александрович · 19 апреля 2016
90,3 K
Я весёлая и я всем помогаю.
В травпункте этого не делают а помогают поцеенту другими способами потому, что ломать ногу это очень больно и все это понимают. Я видела и могу сказать почти совсем точно
Я весёлая и я всем помогаю.
Такое происходит очень редко и этого почти не бывает а если всётаки надо это сделать то это делают под анестезией чтобы поцеенту небыло больно. Я считаю что это делают профессиональные врачи. Они это делают специальными преспосаблениями дома зделать это не возможно.
Врач травматолог-ортопед, аспирант, Главный редактор медицинского проекта…
В травмпункте такого не делают. Это полноценная операция, ее производят в стационаре, и после такого искусственного перелома кости надо фиксировать дополнительно, а в амбулаторных условиях такое сделать нереально. Кость ломают либо специальным долотом либо, в тяжелых случаях, вообще пилой, в зависимости от давности перелома.
Как я понимаю, что такие вещи — это скорее исключение, чем правило, и если пациент как положено наблюдается и контр… Читать дальше
Студент, интересующийся человек.
Возможно это должно быть так, как написал Влад, а он должен в этом разбираться, но я слышал две истории, которые этому противоречат. Правда в этих случаях были сломаны пальцы, возможно врач посчитал это не слишком тяжелым переломом.
Происходило это так: врач внимательно осматривал место перелома и заговаривал пациента, а когда тот начинал что-то увлечённо рассказывать… Читать далее
Мне таким же образом вправляли на место осколок и, собственно, саму сломанную лучевую кость правой руки. Анестезии… Читать дальше
Студент факультета информационных технологий
Мне ломали кость кисти, когда она не правильно срослась именно в травмпункте. Обкололи анестезией область кисти, привязали толстую веревку к пальцу, и вместе с мед. сестрой, которая держала за локоть начали тянуть в разные стороны, при этом жуткая боль несмотря на анестезию ну и соответственно треск)
Точно такая же ситуация была, но больно не было. Но сперва предложили делать операцию в стационаре и длительное восстановление.
Врач сам ломает кость руками, если не серьезная кость вроде лучевой или пальцев. Информация не из воздуха взята, ибо родственнику делали такое
Не дайбог у кого то будет перелом всем желаю удачи у меня шас перелом но не каму не советую поломат шота ????
Ок
Было дело в 2002 году (1 класс). Я в тот момент сломал левую руку выше кисти. Если посмотреть на рентген, то видно, что тут целых 2 кости, которые я умудрился сломать (можно найти фотографию в гугле). Мне наложили гипс и отправили на повторный рентген. Уже точно не помню, что пошло не так: то ли было время обеда, то ли врач куда то пропала, как обычно бывает, но прошло… Читать далее
Личный опыт. В возрасте 13-14 лет сломал руку, в одной больнице плохо сложили и это выяснилось где то в конце 2 недели (или начало 3й), в др. Больнице решили ломать кости без анестезии и ломал сам врач без приспособлений (своими руками) обуславливая тем что ещё один наркоз может плохо повлиять (но был выбор).
Психолог, онлайн, анонимно. Telegram: @introvert172
А ещё я недавно завела теле…
При установке на ноги аппарата Елизарова бедренные и берцовые кости разбивают инструментом, напоминающим долото. Оказывается, это лучше, чем перепиливать ножовкой, т.к. острые куски и осколки срастаются лучше, чем ровный гладкий срез.
(Об этом хирург-ортопед рассказал моей маме, пока я лежала в детском травматологическом отделении.)
Каким образом вставляют спицы, вы… Читать далее
Студент с потенциально бесполезным образованием
Больницы разные бывают.
В каких-то делают операцию.
В каких-то кладут болт и отправляют домой.
Мне было лет 13-14. Жил в мелком городишке, пошёл в местную больницу с жалобой на ушиб кисти (неделю с ним проходил). Сделали рентген. Оказалось, перелом со смещением, причём уже почти сросшийся (На тот момент я думал, что перелом куда больнее). Что предприняли врачи… Читать далее
Те, кто ломал лодыжку, расскажите, как Вы сломали её и как долго лежали в кровати?
Подвернула ногу, упала, попыталась на нее встать, в итоге перелом в трех местах, такой же, как в ответе выше.
Через неделю сделали операцию, вставать разрешили через сутки, но это такая сомнительная мобильность. Оказалось, что ходунки — это очень удобно. Да и костыли тоже норм. Главное, чтобы сошел отек.
Сейчас прошло полтора месяца, жду, когда вынут позиционный винт, чтобы нога нормально сгибалась и можно было ходить без всякой опоры.
Прочитать ещё 2 ответа
Как лечить сломанное ребро?
Врач терапевт. Врач общей практики. Закончила Первый Московский Государственный… · health.yandex.ru
При не осложненных переломах ребер без смещения обычно рекомендуется иммобилизация (грудная клетка фиксируется эластичным бинтом с помощью циркулярной повязки) и назначение обезболивающих средств, например, диклофенак, найз, мелоксикам.
Длительность срастания не осложненного перелома ребер составляет: у детей — до 2-3 недель, для взрослых в среднем 3-4 недели, при ослабленном организме и у пожилых людей – до 7 недель.
В восстановительном периоде необходимо исключить резкие движения, подъем тяжестей, чрезмерные физические нагрузки.
При осложненных переломах может потребоваться хирургическое лечение.
Точная тактика лечения в каждом конкретном случае определяется врачом травматологом с учетом результатов обследования (чаще рентгена).
Прочитать ещё 4 ответа
Что делать если отвалилась стенка зуба?
32 Дент — сеть стоматологических клиник в Москве.
Здравствуйте!
В такой ситуации нужно как можно скорее показаться стоматологу, лучше всего терапевту и ортопеду в одном лице. Он осмотрит зуб, сделает снимок и подберет необходимый метод восстановления. Важно не тянуть, особенно, если стенка скололась под десну. Длительное ожидание ведет к разрушению зуба и зачастую восстановить его, особенно при поддесневом сколе, уже не будет возможным.
С уважением, сеть стоматологических клиник 32Дент
Прочитать ещё 7 ответов
Источник
Ïîêà ëåæàë ñ òðàâìîé â áîëüíèöå, èñêàë èíôîðìàöèþ ïî ñõîæåé ñ ìîåé ñèòóàöèåé, à íà âîëíå ÷àñòûõ ñëó÷àåâ, â êîòîðîì ÿ òîæå ïðèíÿë ó÷àñòèå, ðåøèë ÷òî êîìó-òî ýòà èíôîðìàöèÿ áóäåò ïîëåçíîé. Èçëîæó â 3-4 ÷àñòÿõ. Ñðàçó ïðåäóïðåæäàþ, ÷òî ïèñàòåëü èç ìåíÿ òàê ñåáå.
Èòàê, áëèæå ê äåëó. Âåëè ìû ñ áðàòîì ðåìîíò ñâîèìè ñèëàìè â äîìå ó ðîäèòåëåé (ñàìè æèâåì â Ìîñêâå) â ñîñåäíåì ðåãèîíå. È âîò ðåìîíò ïî÷òè çàêîí÷åí, îñòàëîñü ïîêðàñèòü ïîòîëêè â ïðîëåòå ìåæäó 1 è 2 ýòàæàìè. ß äîëæåí áûë êðàñèòü, à áðàò ñ îòöîì ïåðåä ýòèì çàíèìàëèñü ÷åì-òî ïî ìåëî÷è íà 2îì ýòàæå. ×òîáû áûëî ïîíÿòíî êàê âñå ïðîèçîøëî íèæå ôîòî ëåñòíèöû ñ ïîìîùüþ êîòîðîé ìû ïîäíèìàëèñü íà 2é ýòàæ (ââåðõ îíà åùå ïðèìåðíî íà ìåòð óõîäèò, âûñîòà ïîòîëêà êîòîðûé íà ôîòî 2,5ì).
Èòàê, ïîäãîòîâèâ èíñòðóìåíò, çàìåøàâ êðàñêó è î äà, âîò îíà ðàñïëàòà çà òåõíèêó áåçîïàñíîñòè, íå ïðîâåðèë óñòîé÷èâîñòü ýòîé ëåñòíèöû (õîòÿ ðàíüøå âñåãäà ýòî äåëàë) ïîíàäÿñü íà íåäàâíî ñïóñêàâøèìñÿ ïî íåé, ïîëåç ÿ ñî âñåì ýòèì äîáðîì íà âåðõ. Ïîäíÿëñÿ ÿ ââåðõ äî ïðåäïîñëåäíåé ñòóïåíüêè, ïîñòàâèë âñå ñ ÷åì ïîäíÿëñÿ íà ïîë, ïîäíèìàþ ïðàâóþ íîãó ÷òîáû âñòàòü íà ïðåäïîñëåäíþþ ñòóïåíüêó è òóò íèæíèå íîãè ëåñòíèöû ðåçêî ïîåõàëè ê ðàäèàòîðàì, âåðõíèå íîãè ëåñòíèöû ñðûâàþòñÿ. Óâèäåâ êàê ñîðâàëèñü âåðõíèå íîãè óñïåë ëèøü ïîäóìàòü «Âñå ìíå 3,14åö». Ëåñòíèöà ïàäàåò, ñëåäîì ëå÷ó ÿ, ëåâàÿ íîãà ïðÿìàÿ, ïðàâàÿ ñîãíóòà. Ïîêà ëå÷ó ìåíÿ íåìíîãî êðåíèò âïðàâî, ëåâàÿ íîãà ïðèçåìëÿåòñÿ íà ïÿòêó â îêîøêî ìåæäó ñòóïåíåê ëåñòíèöû, ãîëåíü ëîæèòñÿ íà íåñóùóþ áàëêó ëåñòíèöû (íå çíàþ êàê ïðàâèëüíî íàçâàòü), ïàäàþ íà ïðàâûé áîê, äèêàÿ áîëü â íîãå îò ïÿòêè äî íèæíåé òðåòè ãîëåíè.  òîì ìåñòå ãäå ãîëåíü ïðèëîæèëàñü ê ëåñòíèöå âìÿòèíà ïðèìåðíî â 1ñì. Òîãäà åùå íå ïîäîçðåâàë ÷òî ñëîìàë íîãó (íàèâíûé). Âðåìÿ áûëî 5 ÷àñîâ âå÷åðà, ñóááîòà.
Âûçûâàþò ñêîðóþ, ìèíóò 15 îæèäàíèé, ïðèåçæàåò áðèãàäà, ïîäîçðåâàþò ïåðåëîì, äåëàþò óêîë êåòîðîëà (ïîäåéñòâîâàë òîëüêî ÷àñà ÷åðåç 4), íàêëàäûâàþò òðàíñïîðòèðîâî÷íóþ øèíó è óâîçÿò â áîëüíèöó (îõ óæ ÷òî ýòî çà ìåñòî, ìîæíî åùå öåëóþ èñòîðèþ íàïèñàòü), ñî ìíîé åäåò áðàò. Ïîäíèìàþò ìåíÿ ê äåæóðíîìó âðà÷ó, òîò äîñòàòî÷íî áîëåçíåííî ïîùóïàâ ñèíþøíóþ ê òîìó âðåìåíè ãîëåíü, ãîâîðèò ñêîðåå âñåãî ïåðåëîì áîëüøåáåðöîâîé, íàäî ðåíòãåí ñäåëàòü, òîëüêî âîò ïðîáëåìà, êàáèíåò â âûõîäíîé íå ðàáîòàåò, à ìîáèëüíûé ó âòîðîé áðèãàäû êîòîðàÿ óåõàëà â êàêîé-òî ïîñåëîê. Ìàòåðþñü ïðî ñåáÿ, ñïðàøèâàþ êàêîé ó ìåíÿ ïðîãíîç åñëè äèàãíîç ïîäòâåðäèòñÿ. Âðà÷ âçãðóñòíóâ çàÿâëÿåò, ÷òî ñ òåõíîëîãèÿìè è êâàëèôèêàöèåé â òåõ êðàÿõ òóãî, åñëè îñòàíóñü ó íèõ ïîâåñÿò íà ñêåëåòíîå âûòÿæåíèå, ïîòîì ãèïñ, åñëè ïëîõî ñðàñòåòñÿ áóäåì ñíîâà ëîìàòü. Òàêîé ðàñêëàä ìåíÿ â êîðíå íå óñòðàèâàåò, ãîâîðþ ÷òî æèâó â Ìîñêâå, ñïðàøèâàþ âðà÷à, ìîæåò ìíå òóäà ñòîèò åõàòü? Íà ÷òî îí ãîâîðèò îïðåäåëåííî ñòîèò, òàì òåáå ìîãóò îñòåñèíòåç ïðîâåñòè (òîãäà ÿ åùå íå çíàë ÷òî ýòî òàêîå è âðà÷ íå ñòàë ìíå ðàññêàçûâàòü). Íà òîì è ðåøàåì ÷òî ÿ åäó â Ìîñêâó. Âðà÷ ãîâîðèò «Îê, òîëüêî äàâàé ðåíòãåí âñå òàêè ñäåëàåì, çàãèïñóåì òåáÿ è îòïóñòèì íà âñå ÷åòûðå». Æäåì áðèãàäó ñ ðåíòãåíîì, âðà÷ êóäà-òî óõîäèò, ÿ îñòàþñü â ïðèåìíîì ñ áðàòîì. Âðåìÿ 18-30, ñ ìîìåíòà ïîñòóïëåíèÿ ïðîøåë ÷àñ, ðåíòãåíà âñå íåò, êîãäà ïðèåäóò íåèçâåñòíî. ß óæå âåñü â ÿðîñòè êî âñåìó ÷òî ñî ìíîé ïðîèçîøëî è îò òîãî ñêîëüêî ìû æäåì ýòîò ðåíòãåí. Îòïðàâëÿþ áðàòà èñêàòü âðà÷à, ÷òîá íàêëàäûâàëè ìíå ãèïñ è ìû ïîåõàëè, íå÷åãî âðåìÿ òåðÿòü.Ñïóñòÿ 10 ìèíóò ïîèñêîâ, âîçâðàùàåòñÿ áðàò ñî âðà÷îì, ìåíÿ óâîçÿò â ïåðåâÿçî÷íóþ, äâå ìåäñåñòðû íàêëàäûâàþò ìíå ãèïñ îò ïÿòêè äî áåäðà. Ïèøó îòêàç îò ìåäïîìîùè, íàïîñëåäîê âðà÷ ãîâîðèò êàê ïðèåäåòå â Ìîñêâó ñðàçó âûçûâàéòå òàì ñêîðóþ. Ñ ïîìîùüþ áðàòà è ïðûãàÿ íà îäíîé íîãå íàïðàâëÿåìñÿ ê ïðèáûâøåé çà íàìè ìàøèíîé. Âîçâðàùàåìñÿ äîìîé, òàì æåíà ïîäãîòîâèëàñü è ñîáðàëà íàøè âåùè ïðûãàåì â ìàøèíó áðàòà, ì÷èìñÿ â ñòîëèöó.
Âðåìÿ 22-30, ìû ïîäíÿëèñü äîìîé â Ìîñêâå, æäåì ñêîðóþ. Òîëüêî ê ìîìåíòó êîãäà ìû ïîäúåçæàëè ê Ìîñêâå ïîäåéñòâîâàë óêîë. Ïðèåçæàåò ñêîðàÿ èñòîðèÿ ïîâòîðÿåòñÿ, ïîä âîåì ñèðåí ïðèáûâàåì â ïðèåìíîå îòäåëåíèå îäíîé èç áîëüíèö. Òàì çàïîëíèâ çà 5 ìèíóò áóìàãè î òîì êàê çîâóò, êàê òðàâìó ïîëó÷èë è ò.ï. îòïðàâëÿþò íà ðåíòãåí, äåëàþò ÝÊÃ, áåðóò àíàëèç êðîâè. Ñíèìêîâ ÿ íå âèäåë, ïðîñèë ïîêàçàòü, íî ìîþ ïðîñüáó ïðîèãíîðèðîâàëè. Äàëåå äåæóðíûé òðàâìîòîëîã ñðåçàåò íàëîæåííûé ðàíåå ãèïñ (ê ñëîâó îí äàæå çàñîõíóòü äî êîíöà íå óñïåë), îñìàòðèâàåò âíåøíå íîãó. Íà ðàññïðîñ ÷òî ñî ìíîé è ÷òî ìåíÿ äàëüøå æäåò òîëêîì íè÷åãî íå îòâå÷àåò, ãîâîðèò ïîçæå âñå óçíàåòå. Ãèïñóþò çàíîâî è îòïðàâëÿþò â ñòàöèîíàð òðàâìàòîëãèè. Ñòîèò ñêàçàòü åìó ñïàñèáî çà ãðàìîòíî íàëîæåííûé ãèïñ, ïåðåä òåì êàê åãî íàëîæèòü îáìîòàë íîãó ïîäëîæêîé, ÷òîáû ïîòîì ïðè åãî ñíÿòèè íå ïîëó÷èòü áîíóñîì äåïèëÿöèþ.
Âðåìÿ 00-00. Ïðèâîçÿò â ñòàöèîíàð, îêàçûâàþñü â 4õ ìåñòíîé ïàëàòå, ãäå íà òîò ìîìåíò áûë ëèøü åùå îäèí áåäîëàãà (ïîçæå êðàòêî î íåì ðàññêàæó). Îäíà èç ìåäñåñòåð îêàçàëàñü áîëåå ðàçãîâîð÷èâîé, íà ìîè ðàññïðîñû ÷òî äà êàê, ñêàçàëà äà ó òåáÿ íè÷åãî ñòðàøíîãî, ó íàñ ÷àñòî ñ òàêèìè ñëó÷àÿìè, ïîëåæèøü ìàêñèìóì ñ íåäåëüêó è îòïóñòèì òåáÿ. Îõ êàê îíà òîãäà îøèáàëàñü èëè íå õîòåëà ìåíÿ ðàññòðàèâàòü. Óñòðîèâøèñü â ïàëàòå, îòçâîíèâøèñü ðîäñòâåííèêàì êîòîðûå áûëè â êóðñå äåëà äàáû óñïîêîèòü ÷òî ìîë æèâîé ëåæó â ïàëàòå ëåã ñïàòü. Ê ýòîìó ìîìåíòó òîò óêîë ÷òî ìíå ñäåëàëà ïåðâàÿ áðèãàäà ïåðåñòàë äåéñòâîâàòü è íî÷ü ñ ìîèìè áîëÿìè áûëà êðàéíå èíòåðåñíîé. Ñïàë ïî 1-1,5 ÷àñà, ïîòîì ïðîñûïàëñÿ îò áîëè, ÷àñ íå ñïàë ïûòàÿñü íàéòè ïîëîæåíèå â êîòîðîì íå òàê áîëüíî. È òàê ïî êðóãó. Âîñêðåñåíüå áûëî êðàéíå ñêó÷íûì, ò.ê. ëå÷àùèé âðà÷ è çàâ. îòäåëåíèåì ïðèáóäóò òîëüêî â ïîíåäåëüíèê, òàì è ðåøàò ÷òî ñî ìíîé äåëàòü.
Ïîíåäåëüíèê. Âðåìÿ îáõîäà. Çàøåë âðà÷ ñ çàâ. îòäåëåíèåì ñïðîñèë ëèøü òàêîé-òî òàêîéòîâè÷, ïîëó÷èâ óòâåðäèòåëüíûé îòâåò, îáà áûñòðî èñïàðèëèñü íàñòîëüêî, ÷òî ÿ íå óñïåë íè÷åãî íè ñêàçàòü íè ñïðîñèòü. Òîëüêî â îáåä âåðíóëñÿ ëå÷àùèé âðà÷ è ñîîáùèë «Ó Âàñ çàêðûòûé âèíòîâîé ïåðåëîì íèæíåé òðåòè áîëüøåáåðöîâîé êîñòè ñî ñìåùåíèåì». Èç õîðîøèõ íîâîñòåé áûëî ëèøü òî, ÷òî ìíå íå ïîòðåáóåòñÿ ñêåëåòíîå âûòÿæåíèå, ò.ê. ïîñëå òðàâìû âîâðåìÿ çàôèêñèðîâàëè íîãó è íå ïðîèçîøëî ñèëüíîãî ñìåùåíèÿ. Äàëåå áûëî ïðåäëîæåíî íà âûáîð òðè âàðèàíòà ëå÷åíèÿ — 1) Ãèïñ äî ïîÿñà ìèíèìóì íà òðè ìåñÿöà è ïîñòåëüíûì ðåæèìîì, 2) Îñòåîñèíòåç ïëàñòèíîé, áåñïëàòíî, ìåñÿöà äâà â ïîñòåëüíîì ðåæèìå è øðàì 15-20ñì ïîñëå îïåðàöèè. 3) Îñòåîñèíòåç øòèôòîì, è ÷åðåç íåäåëþ áóäåòå ñíîâà õîäèòü íà ñâîèõ äâîèõ (îïÿòü ÿ íàèâíûé ïîâåðèë, çàáûë âðà÷ äîáàâèòü ÷òî íà ñâîèõ äâîèõ ñ êîñòûëÿìè), íî ó íàñ èõ íåò, ïîýòîìó åñëè õîòèòå øòèôò, ïðèäåòñÿ åãî êóïèòü, à ïîñòàâèì ïî ÎÌÑ (îá ýòîì áóäåò îòäåëüíàÿ èñòîðèÿ êàê ÿ äåíüãè çà íåãî âîçâðàùàë).
Ïîæàëóé íà ýòîì çàêîí÷ó äàííóþ ÷àñòü. Ïðîøó ñèëüíî íå ðóãàòü.  ñëåäóþùåé ÷àñòè ðàññêàæó î òîì êàê ïðîèñõîäèò èõ ñõåìà îïëàòû, îïåðàöèÿ ïî óñòàíîâêå è ïðåáûâàíèå äî âûïèñêè èç áîëüíèöû.
P.S.: ÍÈÊÎÃÄÀ íå ïðåíåáðåãàéòå òåõíèêîé áåçîïàñíîñòè. Ïðîâåðÿéòå âñå ïåðåä òåì êàê íà÷àòü ðàáîòàòü äàæå åñëè äîâåðÿåòå òîìó êòî ðàáîòàë äî Âàñ.
P.S.S.: Åñëè æå Âû âñå òàêè ïîëó÷èëè ïîõîæóþ òðàâìó, íå øåâåëèòå ïîâðåæäåííîé êîíå÷íîñòüþ, ïîêà Âàì åå æåñòêî íå çàôèêñèðóþò â òîì ìåñòå ãäå åñòü ïîäîçðåíèå íà ïåðåëîì. Òàê Âû ñìîæåòå ìèíèìèçèðîâàòü ïîâðåæäåíèÿ ìÿãêèõ òêàíåé îáëîìêàìè êîñòè è, âîçìîæíî, èçáåæèòå ñêåëåòíîãî âûòÿæåíèÿ, à ïðîöåäóðà ýòà íå èç ïðèÿòíûõ.
Источник
Перелом руки – один из наиболее частых видов переломов, встречающихся в быту. Очень важно уметь оказывать первую помощь. Самым важным является вовремя иммобилизовать руку, иначе закрытый перелом может превратиться в открытый. Для иммобилизации к руке необходимо приложить шину и зафиксировать. В качестве шины можно использовать подручные материалы: доску, фанеру, толстую ветку и тд. Существуют несколько разновидностей шин, подбирать которые необходимо в зависимости от вида перелома.
Лестничная шина Крамера изготавливается из проволоки. Ее необходимо накладывать поверх одежды. Шину моделируют по здоровой руке, а затем накладывают на поврежденную конечность. Важно, чтоб шина охватывала два сустава.
Пневматические шины представляют собой герметичные камеры, внутрь которых помещается конечность. Различают три основных типа пневматических шин – для кисти и предплечья, для стопы и голени и для бедра. Этот тип шин прост в применении и наиболее часто используется не только сотрудниками «скорой помощи», но и службами МЧС, медицины катастроф, в спортивной медицине. Эти виды шин можно использовать не только при переломе, но и при ушибах, кровоизлияниях, повреждениях суставов.
При сильной боли можно принять анальгезирующий препарат – анальгин, кеторол, ибупрофен. Руку с шиной подвесить в согнутом в локте положении. При развитии болевого шока – то есть реакции организма на боль, при которой страдает нервная и сердечно-сосудистая система, важно принять незамедлительные меры. В противном случае, такое состояние может привести к смерти. Важно оказать первую помощь пострадавшему до приезда скорой помощи. О развитии болевого шока у пострадавшего свидетельствуют спутанность сознания, заторможенность, бледность, понижение температуры тела, снижение тонуса мышц, больной не понимает, что с ним происходит. На следующей стадии снижается артериальное давление до 90-100 мм рт.ст, учащенный пульс до 120 уд. в мин., холодный пот.
Пострадавшего с симптомами болевого шока необходимо согреть с помощью грелок, одеял, отпоить горячим чаем. При рвоте или ранениях брюшной полости пить запрещено.
Транспортировать пострадавшего можно только после устранения симптомов шока.
При открытом переломе руки в первую очередь необходимо остановить кровотечение. Для этого необходимо наложить жгут на область выше раны. Жгут представляет из себя прочную резиновую полоску. Жгут накладывают на 30-40 минут, в зависимости от состояния человека, времени года. Более длительное наложение может быть чревато некрозом, ведь конечность по сути отключают от кровотока, что может быть чревато развитием кислородного голодания. Что делать если под рукой не оказалось жгута? Можно наложить импровизированное средство, например, кусок ткани, ленты, веревки, собственный ремень и др.
Существуют две разновидности жгутов – ленточные и воронкообразные. Ленточный жгут – это небольшой отрезок ленты из резины. На нем могут быть нанесены отверстия для кнопок, или кнопки, которые позволяют его застегнуть.
Воронковые жгуты обычно используются в экстремальных условиях. Они представляют собой широкую синтетическую ленту, застегивающуюся с помощью липучки, которая обеспечивает надежную фиксацию. Часто такие жгуты снабжены медицинским маячком, который отслеживает время наложения.
Рану обработать антисептиком для того, чтобы предупредить попадание инфекции. После остановки кровотечения и обработки раны руку необходимо зафиксировать.
Источник
