Доступы при переломах таза
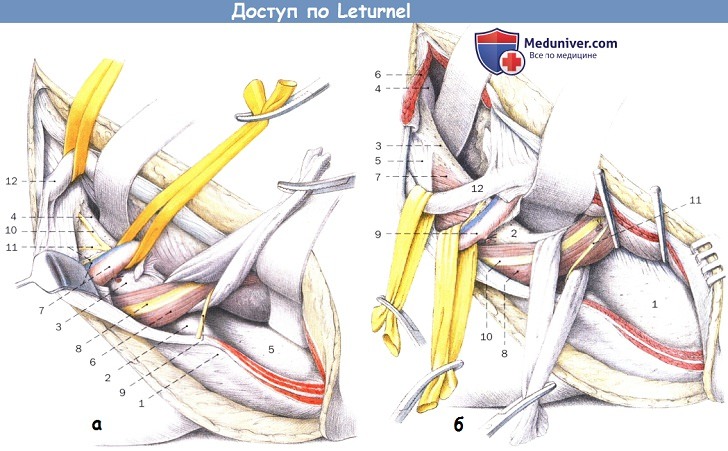
Техника подвздошно-пахового доступа по Leturnel к тазобедренному суставу
а) Основные показания:
• Переломы вертлужной впадины (передней стенки, передней колонны, поперечные переломы, комбинированные переломы, переломы обеих колонн)
• Переломы тазового кольца с разрывом крестцово-подвздошного сочленения
• Переломы входа в таз
• Опухоли
• Остеомиелиты

Подвзодошно-паховый доступ по Leturnel.
Положение пациента и направление кожного разреза.
Доступ слева.
б) Положение пациента и разрез для доступа по Letournel к тазобедренному суставу. Операцию выполняют при положении пациента на спине на обычном или раздвижном столе. При использовании во время операции трехмерной рентгенографии или навигации стол должен иметь карбоновое покрытие. Конечность на пораженной стороне отграничивают с сохранением возможности движения. Размечают верхнюю переднюю ость и подвздошный гребень до спины, а также симфиз.
Доступ состоит из трех «окон», при ретракции мягких тканей позволяющих достичь хорошей экспозицию внутренней стороны входа в таз, четырехугольной фасции и верхней ветви лобковой кости до симфиза.
Для создания первого окна, служащего также для вентральной стабилизации крестцово-подвздошного сочленения, разрез выполняется от заднего отдела гребня подвздошной кости вдоль передней верхней подвздошной ости. Для полного подвздошно-пахового доступа разрез продлевается до симфиза. Далее отслаивают связочное прикрепление фасции косой наружной мышцы у гребня подвздошной кости несколько латеральнее верхнего переднего подвздошного гребня. Затем выполняется поднадкостничная диссекция по внутренней стороне подвздошной ямке до linеа terminalis в направлении к вентральной поверхности подвздошно-крестцового сочленения.
Здесь можно выделить подвздошно-крестцовое сочленение и латеральные массы крестца, пояснично-крестцовое сплетение проходит примерно на 15-20 мм медиальнее подвздошно-крестцового сочленения, прямо по передней поверхности крестца, что следует учитывать при диссекции. При строго поднадкостничных манипуляциях риск повреждения нервного сплетения минимален.
Подготовка второго окна начинается на верхней передней ости открытием фасции косой наружной мышцы. Выделяют семенной канатик или круглую связку матки, под которые подводят удерживающие лигатуры, захватывая подвздошно-паховый нерв. Теперь выполняется вскрытие пахового канала по задней стенке с отслоением общего прикрепления внутренней косой мышцы живота, поперечной мышцы живота и поперечной фасции паховой связки.
При этом разрез должен проходить так, чтобы сохранялась полоска паховой связки примерно 1 см шириной, что облегчит восстановление и анатомическое закрытие пахового канала. Выполняется щадящее выделение латерального кожного нерва бедра. Затем осторожно выделяют сосудистую лакуну. Выделение подвздошно-лобковой дуги выполняют тупым смещением сосудов в медиальном направлении, а подвздошно-поясничной мышцы с бедренным нервом в латеральном. Таким образом хорошо натягивается подвздошно-лобковая дуга, и создаются условия для острой диссекции до места прикрепления в области подвздошно-лобкового возвышения. Подвздошно-поясничная мышца частично отделяется и отводится.
Третье окно доступа находится между уже взятых на держалки сосудами и латеральным краем прямой мышцы живота. При осторожной диссекции и медиальном смещении прямой мышцы живота здесь можно получить достаточную экспозицию медиальной ветви лобковой кости. Следует обращать внимание на возможные анастомозы между наружной подвздошной артерией и запирательной артерией, так называемой corona mortis, которые необходимо лигировать перед выделением костных структур.
Если необходимо выделение симфиза, его выполняют после рассечения белой линии по возможности без отслаивания места прикрепления прямой мышцы живота.
Согласно Lanz и Wachsmuth, запирательная артерия в 22-28 % случаев отходит из нижней надчревной артерии, в 1 -2 % от наружной подвздошной артерии, в 45 % от внутренней подвздошной артерии и в 10 % от нижней ягодичной артерии.
в) Анатомия. Между расщепленным апоневрозом наружной косой мышцы живота и передней колонной таза в направлении от латерального к медиальному имеются следующие анатомические структуры: подвздошная мышца, латеральный кожный нерв бедра, бедренный нерв, большая поясничная мышца, малая поясничная мышца, бедренно-половой нерв, подвздошно-лобковая дуга, бедренные сосуды и семенной канатик с подвздошно-паховым нервом. Позади лобкового сочленения, выделяемого в медиальной части раны, расположен мочевой пузырь. При отделении надкостницы в краниальном направлении выделяют тело пятого поясничного позвонка, мыс крестца и подвздошные сосуды, а также яичковые сосуды.
г) Ушивание раны. Рану следует закрывать в соответствии с анатомическим положением, чтобы избежать послеоперационных грыж. Сюда входит восстановление прямой мышцы живота с последующей реконструкцией задней стенки пахового канала непрерывным швом из рассасывающегося материала. Особое внимание следует обратить на достаточную проходимость пахового кольца. Нельзя реконструировать подвздошно-лобковую дугу. Вначале выполняют восстановление фасции наружной косой мышцы живота, а затем окончательное закрытие раны.
д) Риски. Частыми осложнениями данного доступа являются кровотечение из питающих каналов, из corona mortis, повреждения латерального кожного нерва бедра и развитие грыж при неполной реконструкции паховой области. При расширенной диссекции возможны и иные осложнения. При продолжительной операции с многообразными манипуляциями на сосудах необходима медикаментозная профилактика тромбоза.
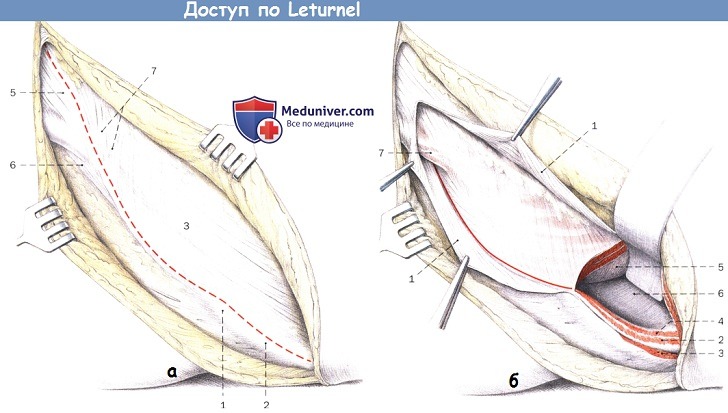
а — Разделение апоневроза наружной косой мышцы живота и отслоение мышц живота от гребня подвздошной кости по пунктирной линии:
1. Верхняя передняя ость подвздошной кости
2. Подвздошный гребень
3. Апоневроз наружной косой мышцы живота
4. Семенной канатик
5. Медиальная ножка поверхностного пахового кольца
6. Латеральная ножка поверхностного пахового кольца
7. Межножковые волокна
б — Поднадкостничное выделение внутренней подвздошной ямки и отделение глубоких мышц живота от паховой связки:
1. Апоневроз наружной косой мышцы живота
2. Внутренняя косая мышца живота
3. Наружная косая мышца живота
4. Поперечная мышца живота
5. Подвздошная мышца
6. Подвздошная ямка
7. Семенной канатик
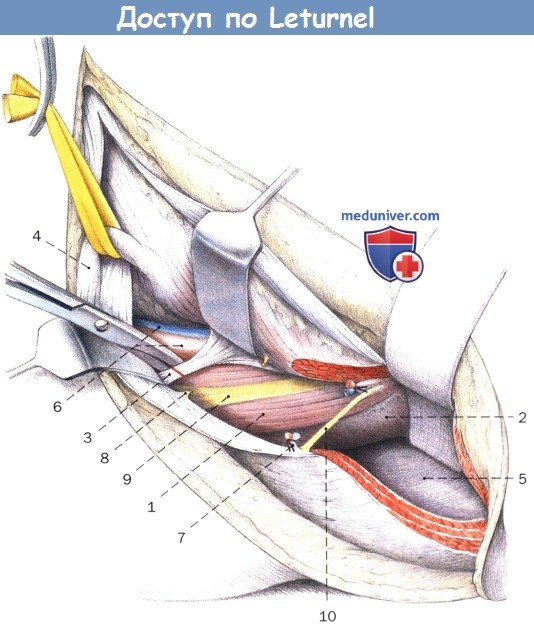
Фиксация семенного канатика дренажем Пенроуза, пересечение и отделение подвздошно-гребешковой дуги между ложем сосуда и мышцей:
1. Большая поясничная мышца
2. Подвздошная мышца
3. Подвздошно-лобковая дуга
4. Семенной канатик
5. Подвздошная ямка
6. Наружная подвздошная артерия, вена
7. Поверхностные огибающие подвздошную кость артерия и вена
8. Подвздошно-подчревный нерв
9. Бедренный нерв
10. Латеральный кожный нерв бедра

а — Взятие на держалки бедренных артерии и вены без вскрытия наружной оболочки, подвздошно-поясничной мышцы, бедренного нерва и латерального кожного нерва бедра над подвздошно-лобковым возвышением:
1. Верхняя передняя ость подвздошной кости
2. Нижняя передняя ость подвздошной кости
3. Подвздошно-лобковое возвышение
4. Гребень лобковой кости
5. Подвздошная ямка
6. Большая поясничная мышца
7. Наружная подвздошная артерия, вена
8. Бедренный нерв
9. Латеральный кожный нерв бедра
10. Половая ветвь бедренно-полового нерва
11. Бедренная ветвь бедренно-полового нерва
12. Семенной канатик
б — Выделение симфиза после разделения прямой мышцы живота и установки гибких шпателей. Введение двух стержней Штейнмана в боковую массу крестца:
1. Подвздошная ямка
2. Подвздошно-лобковое возвышение
3. Гребень лобковой кости
4. Лобковое сочленение
5. Паховая связка
6. Прямая мышца живота
7. Гребенчатая мышца
8. Большая поясничная мышца
9. Наружные подвздошные артерия и вена, бедренная ветвь бедренно-полового нерва
10. Бедренный нерв
11. Латеральный кожный нерв бедра
12. Семенной канатик
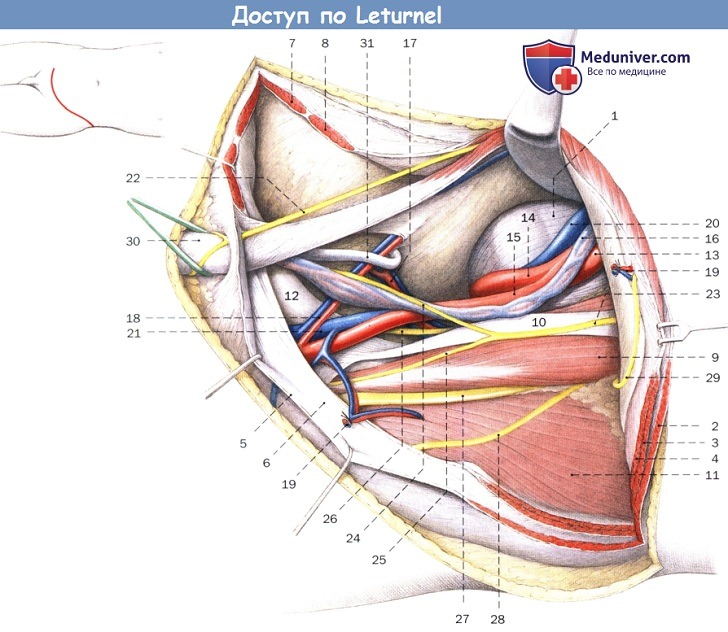
Анатомическая картина при подвздошно-паховом доступе:
1. V поясничный позвонок
2. Наружная косая мышца живота
3. Внутренняя косая мышца живота
4. Поперечная мышца живота
5. Апоневроз наружной косой мышцы живота
6. Апоневроз внутренней косой мышцы живота
7. Пирамидальная мышца
8. Прямая мышца живота
9. Большая поясничная мышца
10. Малая поясничная мышца
11. Подвздошная мышца
12. Гребень лобковой кости
13. Общая подвздошная артерия
14. Внутренняя подвздошная артерия
15. Наружная подвздошная артерия
16. Яичковые сосуды
17. Верхние мочепузырные сосуды
18. Нижние надчревные сосуды
19. Поверхностная вена окружающая подвздошную кость
20. Общая подвздошная вена
21. Наружная подвздошная вена
22. Подвздошно-паховый нерв
23. Бедренно-половой нерв
24. Половая ветвь бедренно-полового нерва
25. Бедренная ветвь бедренно-полового нерва
26. Запирательный нерв
27. Бедренный нерв
28. Латеральный кожный нерв бедра
29. Подвздошно-подчревный нерв
30. Семенной канатик
31. Семенной проток
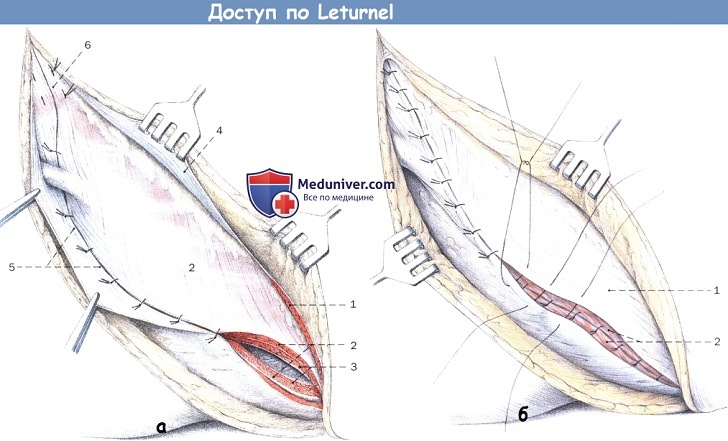
а — Шов задней стенки пахового канала и прямой мышцы живота:
1. Наружная косая мышца живота
2. Внутренняя косая мышца живота
3. Поперечная мышца живота
4. Апоневроз наружной косой мышцы живота
5. Паховая связка
6. Влагалище прямой мышцы живота (передняя пластинка)
б — Ушивание отслоенных от гребня подвздошной кости мышц живота и апоневроза наружной косой мышцы живота:
1. Апоневроз наружной косой мышцы живота
2. Внутренняя косая мышца живота
— Читайте далее «Техника заднего доступа по Kocher-Langenbeck к тазобедренному суставу»
Оглавление темы «Оперативные доступы к тазу и тазобедренному суставу.»:
- Техника разреза для доступа к лобковому симфизу и тазовому кольцу
- Техника переднего доступа к задним отделам тазового кольца (заднему тазовому полукольцу)
- Техника разреза для заднего доступа к крестцу
- Техника латерального малоинвазивного доступа для трансподвздошно-крестцовой установки винтов
- Техника разреза для доступа к седалищной и лобковой костям
- Техника подвздошно-пахового доступа по Leturnel к тазобедренному суставу
- Техника заднего доступа по Kocher-Langenbeck к тазобедренному суставу
Источник
Тактика ведения пациентов с переломами таза основывается на понятии «стабильности» имеющихся повреждений тазового кольца. Наиболее рациональной классификацией, учитывающей локализацию, характер повреждения и стабильность тазового кольца, облегчающей диагностику и выбор оптимального способа лечения, представляется классификация AO/ASIF (1987 г.).
В соответствии с этой классификацией переломы таза подразделяются так: 1) стабильные, 2) ротационно-нестабильные, 3) ротационно и вертикально нестабильные. Если при повреждениях первой группы остеосинтез является исключением, то для лечения нестабильных типов повреждений в современной практике применяются методы внешней и внутренней фиксации. При горизонтально нестабильных переломах достаточно передней внешней фиксации, тогда как при вертикально нестабильных повреждениях внешняя фиксация (АВФ) может быть применена только как предварительный метод для уменьшения объема таза и остановки ретроперитонеального кровотечения. АВФ являются альтернативной при загрязнении операционной раны вследствие повреждений мочевого пузыря или кишечника.
Внутренний остеосинтез тазового кольца показан в большинстве случаев вертикально нестабильных повреждений. Фиксация задних отделов таза осуществляется из заднего или переднего доступа к крестцово-подвздошному сочленению спонгиозными винтами, пластинами. Остеосинтез лонного сочленения и передних отделов тазового кольца производится реконструктивными пластинами и винтами из поперечного переднего доступа, который при необходимости может быть продолжен в ту или другую стороны. Внутренняя фиксация трансвертлужных переломов таза осуществляется винтами, моделированными реконструктивными пластинами. Доступы используются задне-наружный, подвздошно-паховый, прямой боковой или расширенный подвздошно-бедренный. Последние 4-5 лет малоинвазивная техника все шире используется и в хирургии таза. Мы отдаем предпочтение нескольким небольшим доступам, вполне позволяющим репозицию переломов с помощью прямой и непрямой техники, ЭОП-контроля.
За последние десять лет мы имеем наблюдение 78 случаев лечения пострадавших с переломами костей таза. Из них 10 пациентам оказывалась помощь травматологами ОКБ в других больницах области. У всех пострадавших имелась сочетанная травма. По этой причине 52 пациента из 68, лечившихся в ОКБ, были переведены к нам в сроки от 3 до 6 недель после травмы.
Двое пациентов были госпитализированы к нам в первые сутки. И, напротив, 14 больных оперировалась у нас через 2-6 месяцев после травмы. На выезде в районах области все пациенты были оперированы нами в сроки от 1 до 21 дня после травмы. Восемь пострадавших с повреждениями типа А и В лечились скелетным вытяжением. Оперированы 70 пациентов.
Из всей группы 5 пострадавшим выполнялась экстренная стабилизация тазового кольца стержневыми АВФ при повреждениях типа В. Этот метод и был окончательным до сращения переломов. Остальным 65 пациентам осуществлен внутренний или комбинированный с АВФ остеосинтез переломов различных отделов тазового кольца. Из этой группы 14 больным, поступившим в сроки более 2 месяцев после травмы, выполнялась реконструкция тазового кольца (в 8 случаях в сочетании с вертлужной впадиной).
У 16 человек остеосинтез различных отделов таза выполнен в сочетании с первичным артродезом крестцово-подвздошного (14) и лонного сочленений (2). Это связано со сроками после травмы, когда при грубых деформациях полностью низвести тазовое полукольцо не удается. Восьми из них с разрывом крестцово-подвздошного сочленения произведен задний артродез и задний остеосинтез винтами, еще 8 — передний корригирующий артродез крестцово-подвздошных суставов пластинами, с одновременной реконструкцией переднего отдела тазового кольца.
Остальным производился остеосинтез переломов таза и сложных трансвертлужных переломов с повреждением передней и задней колон. Необходимо отметить, что все операции, проводившиеся в ОКБ, были сопряжены со значительными техническими сложностями из-за упущенных сроков оперативного пособия — более четырех недель после травмы. Эти же операции, произведенные нашими врачами на выезде, но в более ранние сроки (от 1 до 14 дней) технически были проще для хирурга и потому менее травматичны для пациента.
При наличии опыта, современного инструментария и имплантатов, а главное, атравматичной техники выполнения операции на переднем и заднем отделах таза обычно не являются очень травматичными, дают возможность анатомического восстановления тазового кольца, стабильную фиксацию, облегчающую уход за пострадавшими и лечение больных политравмой.
Важно для хорошего функционального исхода лечения то, в какие сроки выполняется оперативное вмешательство. После 4 недель консервативного лечения очень трудно добиться анатомической репозиции, особенно при внутрисуставных, грансвертлужных переломах. Само вмешательство становится значительно более травматичным, а функциональный результат менее благоприятным.
Черногоров П.В., Антонец И.П., Иванов В.И., Зеркин Г.Д.
ГУЗ «Ростовская областная клиническая больница»
Опубликовал Константин Моканов
Источник
Техника фиксации костей таза. Методика
В некоторых случаях нестабильного перелома приходится делать выбор между проведением фиксации передних отделов таза или задних. Фиксация передних элементов производится наружными фиксаторами или пластиной и шурупами. При повреждениях заднего полукольца проводится чрескожный остеосинтез шурупами или открытый остео-синтез пластинами, в зависимости от типа перелома и сопутствующего повреждения мягких тканей.
Стандартными доступами для фиксации лонного сочленения пластинами и шурупами являются продленный к симфизу нижнесрединный разрез, обычно выполняемый при лапаротомии, и разрез по Пфанненштилю, который проводится на 2 поперечных пальца выше верхних лонных ветвей. Вне зависимости от выбранного доступа, подход к зоне перелома осуществляется через прямую мышцу живота, которая в области прикрепления к симфизу разъединяется на две порции.
Мышечные волокна, расположенные выше места деления, аккуратно смещается кпереди, а за оставшейся нижней порцией прямой мышцы устанавливают ранорасширители для обеспечения доступа к верхним отделам лонных костей.
Затем выполняется репозиция перелома, часто простыми хирургическими цапками или репозиционными щипцами. Затем хирург принимает решение, касающееся межлобкового хрящевого диска. Целесообразно удаление хрящевой ткани, в ином случае необходимо определить локализацию диска с точки зрения возможности симметричного наложения пластин. Над зоной сопоставленного перелома размещается пластина, которая фиксируется в нужном положении спонгиозными шурупами.
Точность репозиции желательно подтвердить рентгенографией. Переднюю фиксацию можно проводить пластинами и шурупами различной конструкции, так же, как и двумя пластинами с расположением под прямым углом. При разрыве лонного сочленения мы используем по меньшей мере два шурупа на каждую сторону таза. Длинными пластинами перекрывается зона повреждения при переломах ветвей лонных костей. При травмах данной локализации наряду с 3,5 мм реконструкционными пластинами используются специальные большие изогнутые конструкции с диаметром шурупов 6,5 или 4,5 мм.
При точном направлении введения глубина погружения расположенных рядом с симфизом шурупов, обычно составляет не менее 50 мм.
Для окончательной фиксации переломов заднего полукольца используются разные хирургические доступы. Самый простой — хирургический разрез вдоль подвздошного гребня — используется в тех случаях, когда необходимо выполнить остеосинтез со стороны медиальной поверхности подвздошной кости. После отведения подвздошной мышцы создаются условия для репонирования переломов крыльев подвздошных костей (LC2), включая случаи продолжения линии перелома до крестцово-подвздошного сочленения (АР2, АР3).
Этим доступом обеспечивается хороший обзор крестцово-подвздошного сочленения с возможностью выполнения его фиксации. Фиксация крестцово-подвздошного сочленения традиционно выполняется двумя перпендикулярно расположенными пластинами с двумя отверстиями в каждой.
Латеральную и нижнюю поверхности подвздошной кости открывает задний доступ. Доступ используется при переломах заднего таза, когда остеосинтез проводится со стороны наружной поверхности подвздошной кости. Через этот же доступ выполняется оперативное лечение некоторых «стабилизировавшихся» переломов крестца. При проведении остеосинтеза крестца следует, по возможности, избегать расширения заднего доступа и наложения пластин в поперечном направлении заднего таза (или крестцовых гребней), так как это чревато высоким уровнем раневых осложнений.
При переломах заднего таза наиболее целесообразно использовать чрезкожную технику фиксации. Положительные стороны этого метода связаны с минимальной кровопотерей и небольшим хирургическим разрезом. Преимуществами открытой репозиции являются хороший обзор, достаточно точное сопоставление отломков и возможность выполнить более надежную фиксацию. Вместе с тем, при наличии поврежденных кожных покровов или противопоказаний, не позволяющих обеспечить необходимое для проведения операции положение пострадавшего, техника открытой фиксации потенциально рискованна и может привести к осложнениям.
Кроме того, широкое хирургическое обнажение зоны перелома в целях лучшего обзора приводит к дополнительному ухудшению кровоснабжения, которое и без того было нарушено вследствие отслойки надкостницы, со всеми вытекающими проблемами, связанными с возможностью нагноения раны.
Преимущества закрытой репозиции и чрескожной фиксации заднего таза с помощью рентгеноскопического контроля особенно эффективны при идеальном сопоставлении отломков. Уверенность в точности репозиции обеспечивает интраоперационный ЭОП контроль, позволяющий отказаться от рентгенографии, особенно у пациентов с излишним весом, у которых трудно получить качественные изображения. Чрезкожная техника внутренней фиксации применяется при разрывах крестцово-подвздошных сочленений, переломах крестца и некоторых переломах крыльев подвздошных костей.
В медицинской литературе можно встретить много публикаций, касающихся этого метода внутренней фиксации, в том числе выбора доступа, расположения шурупов и безопасного манипулирования в этих областях повышенного риска.
Несмотря на то, что транскутанная фиксация заднего таза является методом выбора при большинстве разрывов крестцово-подвздошного сочленения, переломах крестца и многих LC2 переломов крыльев подвздошных костей, риск возможных осложнений при этой методике достаточно велик. Минимальная травматизация тканей во время хирургического доступа, и, фактически, отсутствие разреза на коже, являются очевидными преимуществами чрескожной фиксации.
К недостаткам метода можно отнести отсутствие хорошего визуального контроля и, что более важно, необычайно высокий уровень ошибок при введении винтов. Винты, фиксирующие крестцово-подвздошное сочленение, вводят сквозь толщу подвздошной кости через крестцово-подвздошное сочленение в ножку первого крестцового сегмента. Безопасная зона для проведения винта в этой области крайне ограничена, так как сразу спереди располагаются крупные кровеносные сосуды.
Кроме этого над и под зоной введения проходят толстые нервные корешки L5 и S1 сегментов, а с дорзальной стороны, в непосредственной близости находится спинномозговой канал. «Коридор», по которому можно провести винт, очень узкий, возможно в пределах 1,5×1,5 см. Избежать ошибок перкутанной техники позволяют тщательный ЭОП контроль и мастерство хирургов. Безопасная зона введения винта еще больше сужается при невыполненной репозиции в области крестцово-подвздошного сочленения. Попытка провести остеосинтез методом чрескожной фиксации может быть предпринята только грамотными специалистами, имеющими большой практический опыт использования данной техники.
— Вернуться в раздел «травматология»
Оглавление темы «Переломы костей таза»:
- Помощь при тазовом кровотечении. Тактика
- Наружная фиксация при переломе костей таза. TPOD
- Внеочаговый остеосинтез костей таза в отделении неотложной помощи. Задачи
- Наружные фиксаторы костей таза. Временная и окончательная фиксация
- Селективная эмболизация при тазовом кровотечении. Задачи
- Оперативная остановка тазового кровотечения. Тактика
- Современная последовательность помощи при переломах костей таза. Тактика
- Оказание помощи при открытых переломах таза. Тактика
- Окончательное лечение переломов костей таза. Сроки остеосинтеза
- Техника фиксации костей таза. Методика
Источник
