Доступ при переломе лучевой кости

Источник
Поскольку существует множество вариантов переломов дистального конца лучевой кости и множество способов их лечения, восстановительный период будет различным у разных пациентов. Более подробную информацию об этом вы сможете получить у своего лечащего врача.
Лечение боли
Боль при большинстве переломов сохраняется от нескольких дней до пары недель. Многие пациенты легко справляются со своими болевыми ощущениями местными аппликациями льда, приданием конечности возвышенного положения и самыми простейшими безрецептурными лекарственными препаратами.
Доктор может порекомендовать вам комбинировать прием ибупрофена и парацетамола. В сочетании друг с другом они гораздо более эффективны, чем по отдельности.
Уход за гипсовой повязкой и раной
В некоторых случаях исходная гипсовая повязка по уменьшении отека расслабляется и заменяется на новую. Последняя снимается через 6 недель после травмы.
Гипсовую повязку в процессе лечения не следует подвергать действию влаги. Когда вы принимаете душ, ее необходимо закрывать полиэтиленовым пакетом. Будучи намоченным, гипс высыхает достаточно долго. Если это произошло, рекомендуем воспользоваться феном для волос.
Большинство хирургических ран также нельзя мочить в первые 5 дней после операции или до момента снятия швов, в зависимости от того, что наступит раньше.
Возможные осложнения
После операции или после наложения гипса необходимо максимально быстро восстановить движения пальцев кисти. Если у вас не получается нормально двигать пальцами через 24 часа в связи с выраженным болевым синдромом или отеком, обратитесь с этим вопросом к врачу.
В такой ситуации доктор может ослабить гипс или послеоперационную повязку. В некоторых случаях для восстановления полноценной функции необходимы занятия с физиотерапевтом.
Некупируемый стандартными средствами болевой синдром может быть признаком комплексного регионарного болевого синдрома (рефлекторной симпатической дистрофии), который необходимо лечить максимально быстро и агрессивно с использованием медикаментозных средств и блокад.
Реабилитация и возвращение к повседневной активности
Большинство пациентов с переломами дистального конца лучевой кости без проблем возвращается к своей повседневной деятельности. Когда это произойдет, зависит от типа перелома, характера лечения и ответа организма на проводимое лечение.
Практически у всех пациентов сохранятся некоторая тугоподвижность лучезапястного сустава. Через 1-2 месяца после снятия гипса или после операции она обычно уменьшается и далее продолжает уменьшаться еще в течение 2 лет после травмы. При необходимости ваш лечащий врач через несколько дней или недель после операции или сразу после снятия гипса направит вас к физиотерапевту.
Большинство пациентов могут возобновить легкие физические нагрузки, например, плавание или тренировки в зале на нижнюю половину тела через 1-2 месяца после снятия гипса или 1-2 месяца после операции. Интенсивные физические нагрузки, например, лыжи или футбол, могут быть возобновлены через 3-6 месяцев после операции.
Отдаленные результаты
Полное восстановление обычно занимает не меньше 6 месяцев.
В течение первого года после травмы обычно сохраняются некоторые болевые ощущения при физических нагрузках, а иногда они могут сохраняться дольше или вообще постоянно, особенно это касается высокоэнергетических повреждений, пациентов в возрасте 50 лет или пациентов с исходным остеоартритом лучезапястного сустава. Тугоподвижность обычно выражена минимально и никак не влияет на функцию конечности в целом.
Одним из причин переломов дистального конца лучевой кости является остеопороз. Считается, что пациенты с такими переломами подлежат обследованию на это заболевание, особенно если у них есть и другие факторы риска остеопороза. Более подробно об этой проблеме вы можете поговорить со своим лечащим врачом.
Источник
Одним из самых типичных обращений к травматологу является перелом лучевой кости. Количество обращений к ортопеду по данному вопросу увеличивается с арифметической прогрессией в зимнее время года, когда на дорогах появляется гололедица. Типичным местом перелома является нижняя треть лучевой кости. Травма возникает чаще всего при падении человека, когда он вытягивает руки, чтобы исключить падение или уменьшить его осложнения.
Перелом лучевой кости связан с ее недостаточной прочностью при нагрузке от тяжести тела. С такими переломами чаще всего обращаются в больницы и клиники спортсмены, приверженцы активных видов спорта, люди пенсионного возраста.
Опасности и осложнения перелома лучевой кости
Неосложненный перелом быстро поддается лечению. Но только при условии, что пострадавший человек своевременно обратится в скорую помощь или ортопеду. Адекватное лечение является залогом полноценного выздоровления, хорошего заживления травмы и полное отсутствие осложнений.
Но, к сожалению, для перелома лучевой кости характерно смещение осколков, разрыв связок, которые осложняют скорейшую реабилитацию. Оскольчатый перелом является одним из самых сложных. Если при неосложненном переломе лучевой кости оперативное вмешательство не требуется, то для соединения смещенных осколков операция необходима.
Перелом со смещением имеет много опасностей, в числе которых:
неправильное срастание;
некомпетентная диагностика и постановка диагноза;
появление отеков руки, пальцев;
Очень часто перелом путают с травмой запястья. Неправильно поставленный диагноз повлечет за собой много неприятных последствий, поэтому проведение рентгена и других методов диагностики необходимо. Кроме того, после наложения гипса может наблюдаться отечность и для устранения дискомфорта может потребоваться новое наложение гипса.
Выявить смещение осколков при переломе можно с помощью рентгена. Снимки в двух проекциях позволяют точно поставить диагноз и назначить правильное лечение. Иногда люди, которые получили травму руки, отказываются от госпитализации и проведения рентгена, так как считают ее незначительной. Но такое решение может повлечь за собой серьезные последствия. Даже трещину в лучевой кости необходимо лечить.
Наложение гипса на руку обеспечивает ее надежную фиксацию. Но и здесь возможны неприятные последствия и осложнения, особенно в том случае, когда гипс сдавливает мягкие ткани, нервы. Если гипсовая повязка наложена неправильно, человек будет ощущать онемение, потеря чувствительности, отечность пальцев.
В каких случаях необходимо обращение к ортопеду?
После оказания медицинской помощи и проведения диагностических, лечебных мероприятий при переломе лучевой кости человек направляется домой для дальнейшей реабилитации. Пострадавшему назначается покой и выполнение всех рекомендаций врача. Но даже грамотное лечение перелома не всегда является гарантией от проявления осложнений и последствий травмы.
Разрастание костной ткани может иметь низкую интенсивность, если в организм человека поступает недостаточное количество важный микроэлементов, в числе которых кальций. Когда рука фиксируется в одном положении, то она лишается подвижности, а значит, мышцы становятся вялыми. Особенно это характерно в той ситуации, когда человек до травмы вел малоактивный образ жизни.
Обратиться к ортопеду, травматологу после оказания лечебной помощи нужно в том случае, если наблюдается:
сильная отечность пальцев;
жгучая, острая боль под гипсом;
резкая потеря чувствительности пальцев.
Если перелом был сложный, и кость зафиксировали спицей, то прием к ортопеду нужно повторить через 2 недели для ее удаления. При небольшом онемении пальцев и ладоней обращение к врачу не обязательно, так как это нормальная реакция организма.
Профилактические мероприятия и период восстановления
Восстановление после перелома – это трудный период, который требует от человека терпения, упорства и абсолютного соблюдения всех рекомендаций лечащего врача. Чтобы исключить неблагоприятные последствия от перелома руки, нужно позаботиться о правильном питании, чтобы организм получал весь набор микроэлементов, которые участвуют в разрастании костной ткани.
После снятия гипса необходимо систематически выполнять физические упражнения, чтобы вернуть травмированной руке нормальное функционирование. Врач назначает комплекс упражнений исходя из индивидуальных особенностей пациента, учитывая сложность и осложненность перелома.
Реабилитационный период включает в себя лечебную гимнастику, процедуры. Например, электрофорез и ультрафиолетовое облучение, под воздействием которого вырабатывается витамин D. В первые несколько дней после снятия гипса можно выполнять рукой легкие сгибания и разгибания.
Особенности репозиции
Чаще всего операция проводится при открытом или закрытом переломе лучевой кости со смещением осколков. Операция по совмещению отломков называется репозицией. Она проводится под местной анестезией и не доставляет пациенту никакого дискомфорта. Надрез тканей осуществляется в наиболее удобном месте, которое обеспечивает доступ к перелому.
Фиксация осколков в оптимальном положении обеспечивает хорошее, быстрое срастание. Осуществляется это с помощью спиц или металлических пластин. Бояться проведения операции не стоит, так как она позволяет избежать всех последствий от неправильного срастания кости. Удаление спиц и пластин производится после образования прочной костной ткани. При грамотно проведенной операции уже через несколько месяцев будет невозможно отличить на рентгене линию перелома от целостной костной структуры.
Кроме того, оперативное вмешательство при переломе позволяет уменьшить срок реабилитации. На восстановление после наложения гипса потребуется намного больше времени. Если врач предлагает вам провести репозицию на лучевой кости, то смело соглашайтесь, так как консервативный метод лечения перелома отличается высокой эффективностью.
Источник
Изобретение относится к травматологии и ортопедии. Используется для открытой репозиции и внутренней фиксации переломов дистального отдела лучевой кости. Внутри и околосуставные переломы дистального отдела лучевой кости — часто встречающаяся группа повреждений среди костной патологии травматического генеза лучезапястного сустава. В большинстве случаев переломы данной локализации сопровождаются импрессией костной ткани в метафизарной зоне и смещением костных отломков, что требует открытой репозиции перелома, костной пластики и стабильной фиксацией пластиной.
Известен хирургический доступ при лечении перелома дистального отдела лучевой кости по Генри (Editor Amitava Gupta 2014 year.Options for Surgical Exposure and Soft Tissue Coveragein Uppe Extremity Trauma), который осуществляется вдоль сухожилия лучевого сгибателя запястья и продолжается ниже суставной щели лучезапястного сустава. Однако такой продольный разрез приводит к образованию болезненных послеоперационных рубцов, ограничивающих движения в лучезапястном суставе. Более того, такой доступ не позволяет в полной мере визуализировать дистальные отделы медиальной части лучевой кости.
За аналог Г-образного доступа взят модифицированный переднелатеральный доступ (David J. Slutsky, MD, FRCS 2009 year Fractures and lnjuries of theDistal Radiusand Carpus), который осуществляется путем рассечения кожных покровов вдоль сухожилия лучевого сгибателя запястья, далее разрез смещается в сторону шиловидного отростка лучевой кости и продолжается дистальнее суставной поверхности лучезапястного сустава. Данный доступ позволяет лучше визуализировать дистальный отдел лучевой кости, чем вышеизложенный доступ, однако данный доступ также приводит к формированию рубцов в области лучезапястного сустава, что вызывает болезненность при разработке сустава в ранний послеоперационный период.
Технический результат состоит в разработке удобного хирургического доступа, конфигурация которого позволяет увеличить обзорность раны, избежать разреза дистальнее суставной линии, тем самым предупредить образование болезненных рубцов и ограничение сгибания-разгибания кисти в раннем послеоперационном периоде.
Доступ, что позволяет значительно увеличить обзорность операционного поля, особенно при многооскольчатых переломах медиальной части дистального отдела лучевой кости.
Послеоперационный рубец проходит проксимальнее осевой линии лучезапястного сустава, что позволяет безболезненно проводить послеоперационную реабилитацию.
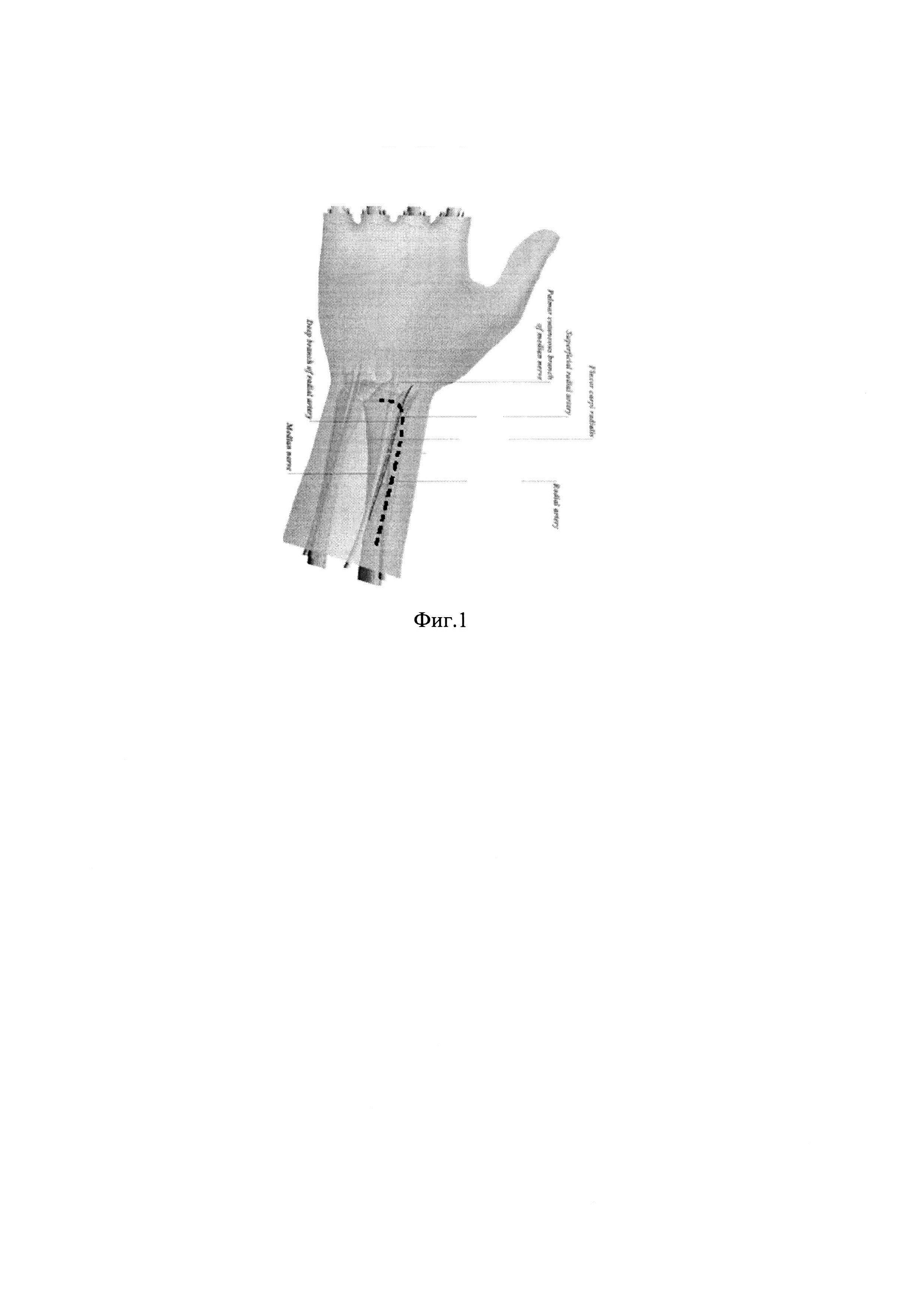
Заявляется способ хирургического доступа к дистальному отделу лучевой кости при переломах, включающий разрез мягких тканей: кожи, подкожной клетчатки, фасции и мышц путем разреза мягких тканей вдоль латерального края лучевой кости по передней поверхности предплечья, разрез продляют до проксимальной ладонной складки и плавно поворачивают под углом 90° и продолжают до латерального края сухожилия длинной ладонной мышцы. Кожный лоскут отводится в сторону локтевой кости и фиксируется с помощью одиночного шва. Рану расширяют путем тупой диссекции, обнажая брюшко длинного сгибателя большого пальца кисти в наиболее проксимальной части раны и квадратного пронатора в дистальной части. Лучевая артерия отводится в направлении лучевой кости, одновременно сухожилия лучевого сгибателя запястья и длинного сгибателя большого пальца отводятся в направлении локтевой кости с помощью крючка Фарабефа. Квадратный пронатор рассекается в той ее части, которая наиболее приближена к лучевой кости. В дальнейшем, при ушивании раны, квадратный пронатор подшивается к плечелучевой мышце, что обеспечивает отсутствие прорезания швов, надежную фиксацию квадратного пронатора. Далее проводят репозицию перелома и остеосинтез пластиной. При необходимости осуществляют костную пластику.
Изобретение поясняется иллюстрациями.
На Фиг. 1 изображен хирургический доступ к дистальному отделу лучевой кости для остеосинтеза при переломах.
На Фиг. 2 и 3 представлены рентгенограммы правого лучезапястного сустава в прямой проекции.
На Фиг. 4 и 5 представлены рентгенограммы правого лучезапястного сустава в прямой и боковой проекциях после операции.
На Фиг. 6 представлена фотография правого лучезапястного сустава с послеоперационным швом во время операции.
Изобретение выполняется следующим образом.
В положении больного лежа на спине, в условиях имеющегося аппарата внешней фиксации в сокращенном объеме выполняют Г-образный доступ на дистальный отдел лучевой кости, выполняют путем разреза мягких тканей вдоль латерального края лучевой кости по передней поверхности предплечья, разрез продляют до проксимальной ладонной складки и плавно поворачивают под углом 90° и продолжают до латерального края сухожилия длинной ладонной мышцы. Кожный лоскут отводится в сторону локтевой кости и фиксируется с помощью одиночного шва. Рану расширяют путем тупой диссекции, обнажая брюшко длинного сгибателя большого пальца кисти в проксимальной части доступа и квадратного пронатора в дистальной части. Лучевая артерия отводится латерально, одновременно сухожилия лучевого сгибателя запястья и длинного сгибателя большого пальца отводятся в направлении локтевой кости с помощью крючка Фарабефа. Квадратный пронатор рассекается в той ее части, которая наиболее приближена к лучевой кости. В дальнейшем, при ушивании раны, квадратный пронатор подшивается к плечелучевой мышце, что обеспечивает отсутствие прорезания швов, надежую фиксацию квадратного пронатора. Далее проводят репозицию перелома и остеосинтез пластиной. При необходимости осуществляют костную пластику. Рану ушивают послойно. Начинают сгибание и разгибание лучезапястного сустава в послеоперационный период через 24 часа после операции.
Клинический пример.
Больная К., 52 года. Травма получена 03.03.2016 г. в результате падения на улице с упором на правую верхнюю конечность. Госпитализирована в травматологическое отделение №1 МАУ ЦГКБ №24 с диагнозом: Перелом дистального эпиметафиза правой лучевой кости, перелом шиловидного отростка правой локтевой кости (Фиг. 2, Фиг. 3).
На шестые сутки после уменьшения отека и рассасывания подкожного кровоизлияния выполнена операция через предложенный Г-образный доступ (Фиг. 1). Достигнута репозиция костных отломков, костный дефект восполнен ксенотрансплантатом, фиксация перелома пластиной, проведена дополнительная диафиксация костей предплечья спицами (Фиг. 5). Достигнуто восстановление анатомии лучезапястного сустава и конгруэнтность его суставных поверхностей, движения в суставе свободные, дискомфорт при выполнении реабилитационной программы минимальный. Вид послеоперационного рубца после операции представлен на фотографии (Фиг. 6).
Способ хирургического доступа к дистальному отделу лучевой кости при переломах, включающий разрез мягких тканей кожи, подкожной клетчатки, фасции и мышц путем разреза мягких тканей вдоль латерального края лучевой кости по передней поверхности предплечья, отличающийся тем, что разрез продляют до проксимальной ладонной складки и плавно поворачивают под углом 90° и продолжают до латерального края сухожилия длинной ладонной мышцы, кожный лоскут отводят в сторону локтевой кости и фиксируют с помощью одиночного шва, рану расширяют путем тупой диссекции, обнажают брюшко длинного сгибателя большого пальца кисти в наиболее проксимальной части раны и квадратного пронатора в дистальной части, лучевую артерию отводят в направлении лучевой кости, одновременно сухожилия лучевого сгибателя запястья и длинного сгибателя большого пальца отводят в направлении локтевой кости с помощью крючка Фарабефа, квадратный пронатор рассекают в той ее части, которая наиболее приближена к лучевой кости, при ушивании раны квадратный пронатор подшивают к плечелучевой мышце, далее проводят репозицию перелома и остеосинтез пластиной.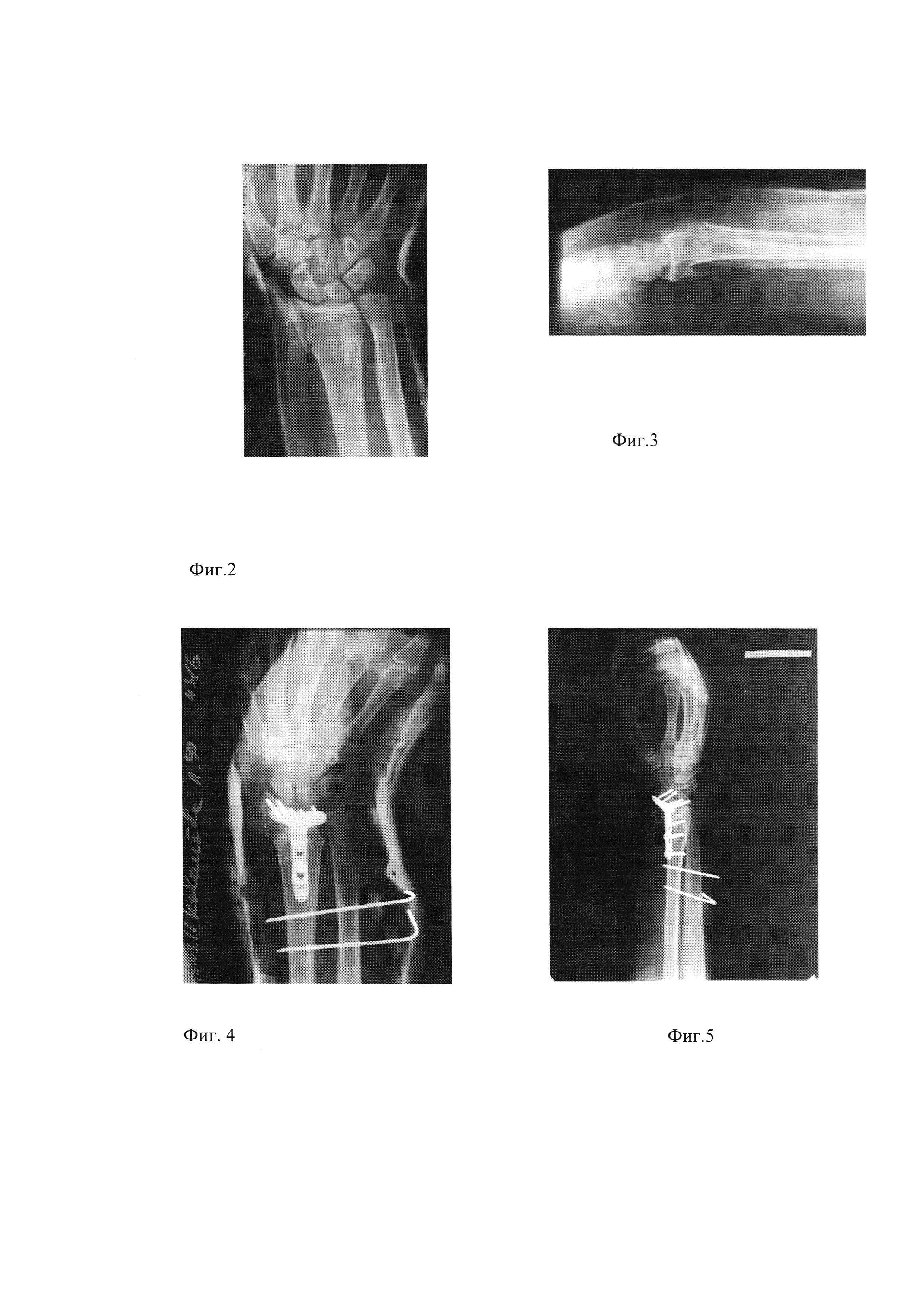

Источник
