Дифференцируется при переломе
Линия перелома и смещение отломков — это настолько характерные рентгенологические симптомы, что общая дифференциальная рентгенодиагностика перелома лишь в исключительных случаях представляет трудности. Все же различные нормальные и патологические теневые изображения иногда могут симулировать линию перелома, трещину или костный отломок. Источником ошибочного заключения прежде всего могут служить эпифизарные линии.
Процесс окостенения при нормальных и патологических условиях происходит в пределах таких широких вариантов, что подчас и очень опытный исследователь не в состоянии решить вопрос o характере линейной тени, не сделав контрольного снимка другой неповрежденной конечности; из-за разницы, хотя и небольшой, в картине правой и левой стороны, из-за трудности исследовать другую конечность в совершенно такой же проекции, даже подобный контрольный снимок в редких случаях не решает диагностической задачи.

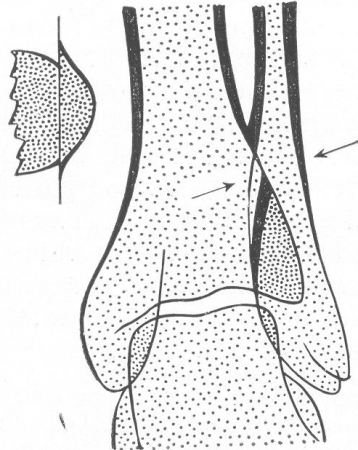
Рис. 24. Тангенциальный эффект, симулирующий перелом малоберцовой кости.
К ошибке могут вести и так называемые псевдоэпифизы (кн. 2, стр. 57). Очень большое значение имеют, далее, сверхкомплектные, или добавочные кости, преимущественно кисти (см. рис. 506) и стопы (см. рис. 530), реже сесамовидные кости. Тут опять необходима контрольная рентгенография другой неповрежденной стороны, причем не следует упускать из виду, что картина обеих сторон не всегда бывает строго симметрична. Важнейшим отличительным признаком служат контуры изолированно лежащей тени: при переломах или отрывах контуры неровны, мелкозазубрены, отломок имеет полигональную угловатую форму часто с шипиками, добавочная же косточка почти всегда округлена и имеет четко ограниченные гладкие контуры.
Малоопытный исследователь может принять за линию перелома или трещину также и нормальные глубокие борозды, сосудистые каналы, через которые проходят питающие сосуды, швы и т.д.; в особенности сложна в этом отношении интерпретация рентгенограммы черепа, с линейными тенями диплоических каналов, углублений от артерий и вен, борозд, костных швов и т. д. Напоминают переломы также те картины, которые вызываются так называемым тангенциальным эффектом при рентгенографии (рис. 24). Когда тень одной кости пересекает тень другой, например в области суставных концов костей голени или предплечья и в особенности оснований плюсневых и пястных костей, тень коркового слоя на месте перекреста теряет свой прямолинейный ход, и кость может казаться смещенной, вдавленной. Отличить это легко потому, что снимок в другой проекции покажет неизмененную кость и, кроме того, всегда отсутствует линия перелома. При неудачной проекции исследования ключицы, когда кость не лежит в плоскости, параллельной пленке, ее нормальный S-образный изгиб может симулировать смещение и деформацию. Далее, глубокие кожные складки, прилегающие к пленке во время исследования конечности, когда между двумя кожными губами сжимается воздух, также имеют отдаленное сходство с линией перелома. Подобные косые или поперечные линии встречаются главным образом на снимках области тазобедренного сустава (ягодичная складка), плечевого пояса и в особенности кисти и стопы, фаланг (пальцевые складки). Линия кожной складки дифференцируется с уверенностью благодаря тому, что выходит из пределов кости и пересекает не только ее тень, но и тень мягких тканей. Неопытными за отломки принимаются и всевозможные патологические обызвествления в мягких тканях, как, например, известковый бурсит, известковые бляшки в стенках атеросклеротических артерий, обызвествления сухожилий, мышц, суставной сумки и т.д. Сюда относятся и внутрисуставные свободные тела (мыши). Наконец, некротические костные очаги, лежащие среди Соединительной или хрящевой ткани при различных остеохондропатиях, в первую очередь при заболевании бугра большеберцовой кости, напоминают отдельно лежащие отломанные костные кусочки.
Особое дифференциально-диагностическое значение имеют еще так называемые лоозеровские зоны перестройки (кн. 2, стр. 105). Лоозеровская зона просветления в кости является частой причиной ошибочного заключения о наличии перелома кости, когда на самом деле перелома не было и нет. Единственной причиной подобной ошибки служит неосведомленность, ибо в остальном все обстоит не так уж сложно, при условии правильной клинико-рентгенологической тактики. Зона перестройки костной ткани может показывать на снимке ге же симптомы, что и истинный перелом, вплоть до незначительного смещения и периостальной костной мозоли включительно, так что отличие зоны перестройки от перелома по формальной рентгенологической картине иногда и совсем невозможно. Дифференциальная диагностика здесь основана на типичной локализации лоозеровской зоны (II или III плюсневая кость, одна из костей предплечья, чаще локтевая, или голени, чаще большеберцовая), а также на особенностях клинической картины: при локализации зоны перестройки в плюсневой кости в анамнезе отсутствуют указания на однократную травму, которая могла бы быть причиной перелома, при локализации в другом месте, кроме отсутствия травмы короткого действия, важно указание на характерные внешние механические влияния или на наличие основного далеко зашедшего заболевания скелета (рахита, остеомаляции, болезни Педжета и пр.).
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Источник
Малиновская Н.А., Трояновский Р.Л., Степанов В.В., Прилуцких Ю.Ю.
Переломы «прорыва» глазницы (blowout fractures) сопровождаются выпадением, ущемлением мягких тканей глазницы, в том числе мышц в зоне перелома, что приводит к ограничению подвижности глазного яблока, появлению энофтальма [3, 4, 7, 10-13, 15, 18, 21]. Возникает стойкое двоение, нарушается бинокулярное зрение, возможен косметический дефект, страдает социальная адаптация пациента. Чаще повреждается дно глазницы и лишь изредка — внутренняя стенка. Экзофтальм может смениться энофтальмом, гипофтальмом. Диплопия связана с ущемлением в переломе нижней прямой мышцы. Появляется ограничение, болезненность при движениях глазного яблока по вертикали. У больных с переломом внутренней стенки клинические проявления напоминали синдром Duan’a (затруднение абдукции и усиление энофтальма) [8], ограничение движения глаза при аддукции. Часто клиническая картина сопровождается гипестезией в подглазничной области. Диплопия, косоглазие, нарушения подвижности глаза, энофтальм вынуждают прибегнуть к хирургическому лечению[2-8, 10, 1214, 19, 20].
Цель Обсудить особенности клинической картины, дифференциальной диагностики и результаты хирургического лечения переломов прорыва (blowout) дна и внутренней стенки глазницы у детей.
Рис. 1. Посттравматический синдром Брауна справа: д — вынужденное положение головы — наклон к правому плечу; е — гипотропия правого глаза в приведении; б, в — ограничение движений правого глаза кверху, наиболее выраженное ограничение кверху в приведении, расширение глазной щели в данных позициях; а —легкое ограничение движений правого глаза кверху в отведении; г, ж, з, и — движения симметричны, не ограничены
Рис. 2. Перелом нижней, внутренней стенки глазницы справа, странгуляция нижней прямой мышцы в зоне перелома: а,б) клиническая картина странгуляции нижней прямой мышцы [4]; в, г, д) на компьютерной томографии отек гайморовой и решетчатой пазух справа, эмфизема глазницы. Перелом нижней стенки не определен. Перелом внутренней стенки без ущемления внутренней прямой мышцы. Под наркозом тракционный тест положительный. Во время ревизии зоны перелома выявлен щелевидный перелом с полным ущемлением нижней прямой мышцы в заднем отделе
Материал и методы Изучены клиническое течение, анатомические особенности и результаты исходов лечения 132 больных (106 мальчиков — 80,3% и 26 девочек — 19,7%) в возрасте от 5 до 18 лет. До 7 лет — 2 пациента (1,5%), от 7 до 12 лет — 28 (21,2%), от 12 до 18 лет — 102 (77,27%).
Большинство пациентов — мальчики в активном подростковом возрасте. Травмы получены при нападении, в драке, от ударов кулаком и ногами. Были травмы, полученные в результате падения, удара коленом при играх и собственным коленом при акробатических упражнениях, автотравмы. Во всех случаях возникновения перелома удар был об объект достаточной плотности (табл. 1).
Во время занятий спортом травму получили 12 пациентов, что составило 9,16%.
Травма правого глаза — у 64 пациентов (48,48%), травма левого у 68 (51,52 %).
Оперировано 83 (62,88%) больных с переломами нижней стенки, 4 (3,03%) больных с переломом внутренней стенки. Не оперировано 45 больных (34,09%).
Сроки операции от момента травмы — от 4 дней до 2-х мес. Один пациент оперирован через 2 года после травмы.
Результаты И ОБСУЖДЕНИЕ Для постановки диагноза перелома дна глазницы иногда достаточно данных анамнеза и клинической картины. Однако в своей работе мы столкнулись с рядом сложностей.
В 4 случаях после полученной травмы присутствовали ограничения движений глазного яблока кверху. Была проведена компьютерная томография, ни прямых, ни косвенных признаков перелома не было. Компьютерные снимки были абсолютно «чистыми».
В одном случае травма получена при падении и ударе о пол. При поступлении: гематома век, ограничение подвижности глазного яблока кверху. При уточнении анамнеза стало известно, что ребенок и до травмы имел ограничение подвижности глаза кверху.
У троих пациентов жалобы на двоение, вынуженное положение головы, ограничение движений появились после не сразу, а спустя 2-3 недели после травмы. Обстоятельства были несколько иными: удар веткой по глазу, удар пластмассовой игрушкой (ребенок наткнулся областью верхнего века), удар локтем по глазу.
Во всех случаях изначально появилась гематома верхнего века, после рассасывания которой родители заметили косоглазие.
В перечисленных 4-х случаях по характерной клинической картине движений глаза диагностирован синдром Брауна (рис. 1).
Синдром Брауна — неэластичное, фиброзно-измененное сухожилие верхней косой мышцы, которое создает механическое препятствие для движений глазного яблока кверху. Синдром подразделяется на 2 подтипа: врожденный и приобретенный.
Приобретенный синдром возникает на фоне воспаления или травмы сухожилия верхней косой мышцы. Для синдрома Брауна характерна клиническая картина движений глаз: ограничение движений кверху в приведении, гипотропия глазного яблока в приведении, расширение глазной щели в состоянии приведения, тенденция к синдрому V, вынужденное положение головы, положительный тракционный тест (тест на ротацию с погружением глазного яблока в орбиту) [9, 22].
Пациентам назначалось местное противовоспалительное лечение. По результатам исхода травматического воспаления, при сохранении вынужденного положения головы и ограничения движений глаза, предлагали оперативное лечение на верхней косой мышце: тракционный тест на ротацию под наркозом с последующей тенотомией верхней косой мышцы.
Контузионные травмы глазницы без перелома ее стенок, такие как ретробульбарная гематома, контузионная травма вершины глазницы, переломы верхней стенки могут сопровождаться болезненностью и нарушением подвижности глазного яблока. В случаях ретробульбарной гематомы механическое препятствие для движения глаза создает кровоизлияние. В случае перелома верхней стенки — механическое препятствие создает смещение крыши глазницы и гематому в этой области. Дифференциальную диагностику в этих случаях проводили по данным компьютерной томографии.
В четырех случаях перелом нижней стенки не выявлен на КТ, хотя клинический диагноз не оставлял сомнений. Тракционный тест под наркозом положительный. Пациенты были оперированы, во время операции был выявлен дефект дна глазницы с ущемлением нижней прямой мышцы в зоне перелома (рис. 2 и 3).
В сомнительных случаях, когда клинические симптомы указывали на перелом, а по данным КТ явных дефектов стенок нет, мы обращали внимание на косвенные признаки (рис. 4). Необходимо оценивать симметричность углов между положением внутренней и нижней стенки глазницы справа и слева. Перелом нижней стенки, как правило, сопровождается «надломом» в этой зоне и угол становится более тупым. Необходимо обращать внимание на конфигурацию мягких тканей в зоне перелома, появляются «натяжки» (смещение) к зоне перелома. Травмированная мышца увеличивается в поперечном срезе из-за отека. При полном ущемлении она «теряется», часто не дифференцируется в зоне перелома. На травму также может указывать одностороннее пристеночное снижение пневматизации придаточной пазухи.
Первые дни пациентов лечили консервативно.
Проводили местное противовоспалительное, противоотечное, антибактериальное лечение. У 45 пациентов положительная динамика восстановления двигательных функций позволила ограничиться консервативным лечением. В этих случаях ущемлялись фрагменты фасций мышц или околофасциальная клетчатка [1, 16, 17].
Если сохранялось ограничение подвижности глазного яблока, двоение, тенденция к энофтальму, пациенту предлагали оперативное лечение.
При переломах нижней стенки использовали транскутанный доступ, при переломах внутренней — трансконьюнктивальный.
Транскутанный доступ осуществляли вдоль средней трети нижнего края глазницы с легким смещением медиально. Размер — до 2 см. Ткани послойно разделяли до надкостницы. Далее — разрез и отслоение надкостницы, обнажение зоны перелома. В ходе поднадкостничной орбитотомии освобождали ущемленные ткани, в том числе мышцы, удаляли свободно лежащие осколки, вправляли створки перелома и завершали вмешательство пластикой дна глазницы (табл. 2). В начале операции, по ее ходу и в конце проводили тракционный тест.
Извлечение нижней прямой мышцы из зоны перелома выполняли максимально аккуратно. При прочной фиксации (ущемлении) мышцы проводили отведение (отдавливание) и даже удаление костных отломков с целью снятия напряженной (пружинной) фиксации мышцы и, таким образом, предупреждения ее дополнительной травмы и пареза.
При значительных дефектах для пластики дна глазницы использовали хрящевой или кожно-хрящевой аллоплант, декальцинированную кость. В случаях небольшого диастаза при щелевидных переломах использовали аллосклеру, фрагменты твердой мозговой оболочки, медицинский воск [2, 4, 8, 19] (табл. 2). Размеры и форму аллопланта определяли в ходе операции, исходя из величины дефекта. Аллоплант делали достаточно тонким, по форме повторяющим перелом, превышающий размерами дефект кости на 3-5 мм по ширине и длине.
Вводили антибиотик (гентамицин, цефалоспорины и др.) для профилактики гнойных осложнений, дексаметазон или кеналог для снижения послеоперационного воспаления.
Исходы оперативного лечения приведены в табл. 3-5 и рис. 5. Полный и функционально благоприятный результат при своевременном хирургическом лечении может быть получен в 90% наблюдений и выше. В связи со сложностью юридических аспектов заготовки донорских материалов, пандемий вирусных инфекций (СПИД, гепатиты В и С) в последнее время активно используются полимерные материалы. В последние 8 месяцев мы использовали для пластики дна пористый тетрафторэтилен [6, 20]. Результаты наблюдений благоприятные.
Заключение Для правильной своевременной диагностики контузионных повреждений орбиты, определяющей дальнейшую тактику лечения, необходимо критическое осмысление нарушения функции глазодвигательных мышц и данных лучевой диагностики (компьютерной томографии).
Особенно актуально это для случаев с полной странгуляцией нижней прямой мышцы в зоне перелома, когда оперативное лечение необходимо провести достаточно рано (в первую неделю после травмы) для предотвращения ее посттравматического пареза.
Справочник по травматологии и ортопедии
А. А. Корж, Е. П. Меженина, А. Г. Печерский, В. Г. Рынденко. Справочник по травматологии и ортопедии. Под ред. А.А. Коржа и Е. П. Межениной. — Киев: Здоров’я, 1980. — с. 216.
Классификация переломов.
Переломы костей весьма многообразны по механизму возникновения, характеру излома, локализации, смещению отломков, сопутствующему повреждению мягких тканей и др.
Прежде всего переломы костей делят на 2 основные группы:
- травматические и
патологические.
Патологический перелом — это перелом измененной патологическим процессом кости (воспалительным, дистрофическим, диспластическим, опухолевым и др.). Он также возникает от одномоментного воздействия травмирующей силы, но сила эта может быть намного меньше той, которая необходима для возникновения перелома нормальной, здоровой кости.
Переломы делятся на:
- закрытые и
открытые (огнестрельные).
Открытый перелом качественно всегда отличается от закрытого, так как он бактериально загрязнен, такой перелом всегда может закончиться нагноением. Лечение открытых переломов представляет собой отдельный раздел травматологии.
Как закрытые переломы, так и открытые могут быть как со смещением отломков, так и без смещения их.
Переломы без смещения отломков (правильнее говорить — без клинически значимого смещения, так как какие-то микросмещения при переломах всегда имеют место) встречаются примерно у 1/3 больных.
Виды смещения отломков:
- по ширине;
- по длине;
- под углом;
- ротационные;
комбинированные, когда одновременно отмечается 2 и больше видов смещения, например, по ширине и под утлом, по длине и ротационное и др.
В зависимости от причинного фактора, приведшего к смещению отломков, последние можно подразделить на 2 группы:
- первичные — от воздействия самой травмирующей силы (например, от удара тяжелым предметом);
вторичные — возникающие от воздействия на отломки тяги мышц.
По характеру излома различают переломы:
- поперечные ;
- косые ;
- оскольчатые ;
- винтообразные ;
- двойные ;
- раздробленные ;
- компрессионные ;
- вколоченные ;
отрывные.
Такое разделение переломов, в основу которого положена характеристика самого излома, его многообразие и качественные отличия, имеет важное практическое значение, так как каждый из названных видов имеет свои особенности механогенеза, то есть может возникнуть только при определенных воздействиях травмирующей силы на кость. Лечить каждый такой перелом нужно обязательно с учетом характера излома.
По локализации переломы принято делить (если речь идет о длинных трубчатых костях) на диафизарные, метафизарные и эпифизарные.К этому распределению примыкает деление всех переломов на внутрисуставные, околосуставные и внесуставные.
Клиническая практика требует выделения еще одной группы повреждений— переломо-вывихов, которые, как уже следует из названия, сочетают в себе перелом, локализующийся внутрисуставно или околосуставно, с вывихом в этом же суставе. Такое повреждение особенно сложно в диагностическом и лечебном плане и опасно для функции в прогностическом аспекте. Особенно частой локализацией переломо-вывихов являются локтевой, голеностопный суставы, несколько реже плечевой, луче — запястный, тазобедренный, Очень часто происходит сочетание вывиха позвонков с теми или другими переломами тел, дужек или отростков, особенно в шейном отделе позвоночника.
У детей при еще дифференцирующихся эпифизарных хрящах (зонах роста) плоскость излома кости может пройти через эпифизарный хрящ. Такие переломы называются эпифизеолизами.
Разъединение кости происходит, собственно, не через толщу самого росткового хряща, а по зоне прилегания этого хряща к метафизарном у отделу кости. Большей частью при смещениях эпифизарного отдела кости вместе с эпифизом происходит отрыв клиновидного участка метафиза. Такие повреждения именуют остеоэпифизеолизами .
К переломам следует отнести и такие повреждения кости, при которых нарушение ее целости происходит в виде надлома, трещины, вдавления, растрескивания.
Надлом — плоскость излома проходит не больше чем на половину диаметра трубчатой кости. Трещина — плоскость излома проходит больше чем на половину диаметра кости, но не доходит до конца ее, сохраняется перешеек неповрежденной костной ткани.
Вдавление наблюдается большей частью на костях черепа.
При растрескивании кость в различных направлениях пронизывается множественными трещинами, что обычно бывает при прямом массивном ударе.
Травма, вызвавшая перелом кости, одновременно приводит к нарушению целости надкостницы и мягких тканей: мышц, сосудов, нервов. Между отломками и в окружающие кость ткани изливается кровь.
Закрытый перелом кости представляет собой очаг повреждения с различными компонентами патологоанатомических изменений, среди которых собственно перелом кости представляет собой лишь один, хотя и ведущий, признак.
Особенно значительны повреждения и изменения при прямом механизме травмы: возможны обширные повреждения мягких тканей, вплоть до размозжения.
В костных отломках могут происходить структурные макро — и микроскопические изменения на значительном протяжении, что в целом сказывается в первую очередь на микроциркуляции в зоне перелома и проявляется развитием некротических и дистрофических процессов как в самой кости, так и в окружающих мягких тканях.
Заживление перелома
При переломе кости в зоне травмы возникает очаг ирритации, который приводит в действие механизмы препаративной регенерации- заживление костной раны (мозолеобразование).
Процесс заживления перелома протекает стадийно.
Вначале, в первые 3-4 дня, в зоне повреждения образуется первичная бластома — это первая, по сути, подготовительная стадия, во время которой формируется материальный запас для регенерата, мобилизуются окружающие поврежденный участок клеточные и тканевые ресурсы и включаются нервные и гуморальные звенья управления регенеративным процессом.
С момента усиленной дифференцировки клеток и их пролиферации, которая наступает в разных зонах регенерата в различное время, начинается вторая стадия репарации кости — фаза образования и дифференцировки тканевых структур (с 3-4-го дня по 12-15-й день после травмы). Недифференцированные клетки первичной бластомы обладают плюрипотентными свойствами, они являются полибластами и могут дифференцироваться и зависимости от ряда факторов как в остеобласты, так и фибробласты и хондробласты, которые приводят к преобладанию в регенерате рубцовой или хрящевой ткани.
С клинической точки зрения, не вдаваясь в тонкие биохимические процессы в зоне регенерации, можно выделить 3 основных фактора, определяющих направления репаративного процесса: 1) анатомическое сопоставление; 2) неподвижность отломков на весь период, необходимый для консолидации; 3) восстановление кровоснабжения в зоне перелома.
Оптимальное сочетание этих 3 условий приводит к первичному заживлению костной раны, к первичной непосредственной дифференцировке регенерата в костную ткань. Если же такого оптимального сочетания указанных факторов достичь по той или иной причине не удается, между отломками, кроме остеоидной ткани, накапливается фибробластическая и хондробластическая ткань (вторичное заживление).
Третья стадия процесса регенерации кости может быть названа стадией образования ангиогенных костных структур и минерализации, белковой основы регенерата. Эта стадия уже отчетливо выявляется рентгенологическими методами (с 12-15-го дня до 1-2 месяцев после травмы).
Четвертая стадия — стадия вторичной перестройки и восстановления исходной структуры кости. Длится она месяцами.
Патологические переломы
Патологическим принято называть перелом кости, пораженной каким-либо болезненным процессом и вследствие этого потерявшей свою прочность.
Для возникновения патологического перелома обычно не требуется воздействия значительной силы. Наиболее частыми причинами снижения прочности кости являются опухоли, дистрофические и диспластические процессы в ней (остеопороз, фиброзная или хрящевая дисплазия, дистрофическая костная киста, аневризмальная костная киста, врожденная ломкость костей, остеолиз и др. ). Клинические проявления патологического перелома отличаются несколько меньшей остротой и выраженностью по сравнению с травматическими переломами, значительные смещения отломков бывают редко.
Иногда патологический перелом является первым проявлением заболевания кости, о котором пи больной, ни его родственники до этого события ничего не знали. Рентгенография обязательна: с ее помощью уточняется характер изменений в костях, в том числе вид и характер перелома, степень смещения отломков,
Лечение большей частью консервативное. Остеосинтез не осуществляют из-за деструкции поврежденной кости. В последние годы появились предложения хирургическим путем резецировать локальный участок кости, пораженной патологическим процессом, сопоставить отломки и произвести остеосинтез одним из известных способов. Отдельные авторы допускают возможность образовавшийся дефект замещать аллотрансплантатом, не ожидая сращения отломков. По-видимому, такая тактика наиболее оправдана при метастазах злокачественной опухоли в кость, когда удается радикально убрать основной очаг. Процессы сращения кости при патологическом переломе протекают, как правило, без особых извращений в тот же срок, что и при травматическом переломе кости, исключая, естественно, злокачественный рост в кости.
Внутрисуставные переломы (общие сведения).
К внутрисуставным переломам относят переломы суставных концов костей на участке, ограниченном капсулой сустава. Проникновение излома в полость сустава, как правило, вовлекает в патологический процесс весь сустав в целом. При этом возникает гемартроз, повреждается суставной хрящ, капсула сустава, нередко при смещении отломков нарушается конгруэнтность суставных поверхностей, резко страдает функция сочленения. Контрактура и тугоподвижность в суставе — наиболее частые поздние осложнения внутрисуставных переломов.
Клиника, диагностика. Среди клинических признаков внутрисуставных переломов, помимо общих для всяких переломов признаков (боль, отечность тканей, подвижность отломков, нарушение функции), следует особо отметить деформацию сустава с нарушением взаимоотношения опознавательных точек (костных выступов), что свидетельствует о смещении отломков. Каждый из этих признаков может проявляться по-разному и в неодинаковой степени в зависимости от тяжести повреждения, степени смещения отломков, локализации перелома и многих других условий. Поэтому при установлении диагноза должен быть учтен весь комплекс клинических признаков в совокупности. Дифференцируют внутрисуставные переломы чаще всего с травматическими вывихами.
Рентгенодиагностика. Исключительно важное значение для диагностики внутрисуставных переломов имеет рентгеновский метод исследования. Как минимум производят рентгенографию поврежденного сустава в 2 проекциях. Для уточнения положения отломков и прохождения плоскости излома применяют также и тангенциальные проекции, специальные укладки, стерео- и томорентгенографию. Необходимость применять при внутрисуставных повреждениях дополнительные рентгеновские методы исследования объясняется диагностическими трудностями, особенно в детском возрасте и в таких сложных суставах, как, например, локтевой. Параллельное расположение плоскости излома замыкательной пластинке суставного конца кости, прохождение ее через эпифизарные или апофизарные зоны без значительного смещения отломков трудно выявить без дополнительных рентгеновских снимков.
Лечение. Внутрисуставной перелом — прежде всего повреждение сустава. Это положение накладывает отпечаток на все элементы врачебного действия: диагностику, лечение, профилактику осложнений и тяжелых последствий.
Выбирая метод лечения, нужно стремиться, чтобы в данных конкретно сложившихся условиях он позволил ограничиться наименьшим сроком фиксации поврежденного сустава.
Точная анатомическая адаптация отломков при переломах обеспечивает восстановление подвижности в суставе и предупреждает развитие деформирующего артроза. Лишь при многооскольчатых внутрисуставных переломах неизбежны незначительные «ступеньки» между отломками.
Ранние движения в суставе — залог восстановления подвижности в поврежденном сочленении. Поэтому врач не должен без надобности удлинять срок фиксации сустава гипсовой повязкой, если пришлось ее применить.
Из традиционных методов лечения внутрисуставных переломов чаще всего при смещениях отломков применяют оперативный. Операция позволяет анатомически сопоставить отломки и надежно скрепить их между собой винтами, специальными гвоздями, шпильками, спицами с опорными площадками и др.
Скелетное вытяжение, вытяжение с помощью дистракционных аппаратов также находит применение при лечении внутрисуставных повреждений со смещением отломков, которое можно устранить тягой по длине (Т- и У-образные чрезмыщелковые переломы плечевой кости, переломы шейки бедренной кости у детей, некоторые оскольчатые переломы верхнего и нижнего концов берцовых костей и др. ).
Гипсовую повязку как самостоятельный метод лечения внутрисуставных переломов можно применять только при переломах без смещения отломков.
Внутрисуставные переломы чрезвычайно многообразны. Каждое сочленение имеет свои особенности в отношении механизма повреждения, характера смещения отломков, последующих осложнений. В связи с этим для успешного их лечения необходимы конкретные знания данной патологии в каждом суставе.
Источник
