Дека и перелом костей

Перелом кости — это частичное или полное нарушение структуры костной ткани. Основная причина переломов — физическая нагрузка, создаваемая на скелет человека, которая превышает прочность костей. Но переломы также возникают при различных болезнях, из-за которых костные ткани истончаются и теряют прочность.

Рассмотрим подробнее понятие перелома и его отличия от вывиха по симптомам, также расскажем об основных причинах травм и правилах оказания первой медицинской помощи.
Перелом кости — определение и значимость проблемы
Перелом является распространенной природной травмой. Механизм возникновения этого вида травмы у человека такой же, как и у всех позвоночных. Около 80% всех переломанных костей приходится на трубчатые: бедренную, лучевую, тазовую. Повреждаются не только кости, но и рядом расположенные мягкие ткани — мышцы и сосуды. Реже происходит сдавливание или полный разрыв нервных окончаний.

Переломы в реальной жизни сочетаются с повреждением разных органов и систем организма. Такие заболевания в медицине называют сочетанными травмами. Например, при переломах ребер развивается плеврит, а при повреждении костей черепа — внутримозговые гематомы.
Какие бывают переломы: общепринятые медицинские классификации
Переломы классифицируют по нескольким критериям: по расположению отломков, локализации травмы и формы переломанного участка.
В зависимости от расположения отломков переломы кости бывают открытыми и закрытыми. В первом случае травма сопровождается повреждением мягких тканей, вплоть до того, что кость оказывается видимой. При закрытом переломе такого не случается: мягкие ткани остаются целыми, кровоизлияний нет.

Открытые переломы подразделяют на первичные и вторичные. В первом случае мягкие ткани травмируются из-за внешнего провоцирующего фактора, а во втором — из-за того, что осколок кости ранит ткани, образуя в них сквозную рану.
Есть отдельные типы, какие бывают закрытые переломы:
- Комбинированные. Характеризуются множественными повреждениями внутренних органов.
- Сочетанные. Появляются из-за внешнего воздействия, например, травм или радиации.
- Множественные. Повреждается несколько костей сразу.
- Единичные. Травмируется только одна кость.
- Полные. Концы кости отделяются друг от друга.
- Неполные — кость не разделяется, но на ее поверхности образуются трещины и краевые обломки.
Самый тяжелый вид травмы — перелом кости со смещением. Из-за перелома со смещением возникают осложнения: как паралич конечностей или потеря их чувствительности, потеря трудоспособности, а иногда и летальный исход.
По местоположению перелом классифицируют на следующие виды:
- Эпифизиолизный — с поражение зоны роста костной ткани у детей.
- Эпифизиарный — с травмированием полости сустава.
- Диафизарным — повреждение трубчатых костей.
- Вклоченным — связан с повреждением губчатых костных элементов.
Самой трудно излечимой считается эпифизиарный вид переломов. Он зачастую сочетается с вывихами, что не позволяет сразу определить тип травмы и назначить точное лечение.
Еще одну классификацию видов переломов дают по форме повреждения кости:
- Поперечные — линия разлома находится перпендикулярно относительно самой кости.
- Продольные — линия перелома расположена параллельно поврежденным кожным тканям.
- Косые — линия разлома располагается под углом к самой трубчатой кости
- Винтообразные — вид перелома, при котором костные отломки смещаются относительно первоначального положения.
- Оскольчатые — при травме не образуется ни одной линии перелома, но на участке кости появляются отдельные осколки.
- Клиновидные — это вид перелома характерен для травм позвоночника, когда одна кость вдавливается в другую и образует трещины и клиновидные дефекты на её поверхности.
- Компрессионный — вид перелома, при котором на поврежденном участке костной ткани образуется множество мелких обломков.

5 самых частых видов переломов костей
Статистика по переломам ошеломляет. Согласно данным практически каждый человек в развитых или развивающихся странах 1-2 раза в жизни ломает кости и суставы. Ежегодно в России регистрируется 9 млн. случаев подобных травм, в США — 7 млн. Эта травма суставов и костей является самый частой, из-за чего людям приходится экстренно обращаться к врачам-травматологам.
Разные виды переломов встречаются с неодинаковой частотой. Это обусловлено разной толщиной костной ткани на разных участках тела и тем, что на каждый из отделов приходится неравномерная нагрузка. Рассмотрим самые частые виды переломов и их особенности:
1 — Перелом лучевой кости на руке
На долю этого заболевания приходится до 22% от всех переломов. На рисунке можно увидеть, где располагается лучевая кость на руке.
По МКБ 10 перелом лучевой кости руки имеет код S52. 5. Код S 52 по МКБ 10 присвоен еще одной часто встречаемой травме — перелому плечевой кости.
Основная причина лучевой и плечевой кости рук — это падения, в результате которых человек инстинктивно подставляет под себя конечности.
2 — Перелом шейки бедра
По МКБ 10 такому виду перелома присвоен код S72. Причина травмирования сустава — падения с высоты или дегенеративные процессы в организме.
На фото смотрите, где располагается шейка бедра

По статистике после перелома шейки бедра после 65 лет больные в 88% случаев остаются инвалидами и погибают через 1-2 года после травмы.
3 — Перелом лодыжки
По МКБ 10 заболеванию присвоен код S82.5. Эту травму классифицируют на латеральный и дистальный вид (внутренний и внешний).
На фото смотрите, где располагается лодыжка.

Основная причина травмы — это подскальзывание на улице в холодное время года или неосторожный спуск по лестнице. Возникает он при падении на ногу, согнутую в коленном суставе.
4 — Перелом лицевого отдела черепа (носа и нижней челюсти)
Травмы в подавляющем случае встречаются у тех, кто часто вступает в драки или занимается профессиональным спортом. Классификация перелома костей носа и нижней челюсти по МКБ 10:
- перелом костей носа — код S02. 2;
- перелом костей нижней челюсти — код S02. 61.
Такие повреждения очень опасны.
5 — Перелом грудного и поясничного отдела позвоночника
Травма возникает в результате падения на прямые ноги с большой высоты. После перелома грудного отдела позвоночника возникает большее количество неврологических осложнений, особенно если речь идет о детях.
Поясничный и грудной отдел позвоночника смотрите на картинке.

Мо МКБ10 этим эти травмам дают следующую классификацию:
- компрессионный перелом поясничного отдела позвоночника — код S 32.0;
- перелом грудного отдела позвоночника — код S22. 0.
К группе переломов грудного отдела позвоночника относится и травма ребер: код по МКБ 10 — S 22. 3. Основная причина травмирования ребер и грудной клетки — это ДТП.
3 признака перелома: абсолютные и относительные
Практически все виды переломов имеют общую симптоматику. Есть признаки, по которым можно лишь заподозрить травму (их называют относительными). По другим признакам (абсолютным), можно со 100% вероятностью выявить сломленную кость.
Как отличить ушиб от перелома! Верный признак, по которому отличают ушиб — это возможность двигать поврежденным суставом или конечностью (хотя это будет больно). Очень важной отличительной характеристикой переломов выступает аннулированная возможность нормального движения и шевеления. Например, если переломана лодыжка, то человек не сможет пошевелить стопой, в том чисте и большим пальцем на ноге.
К первой группе признаков перелома относят:
- Боль и дискомфорт в области травмирования. Боль усиливается при попытке сдвинуться с места. Этот признак также характерен и для сильного ушиба.
- Отечность мягких тканей возле болезненного сустава. Эти симптомы также характерны и для вывиха. Но есть правило, как отличить перелом от вывиха.
Как отличить перелом от вывиха! При вывихе нет патологической подвижности сустава, и не слышно хруста в месте повреждения кости, как это бывает, если сломать кость.
- Кровоподтеки на пораженном участке. Признак характерен и для переломов, и для растяжений. Поэтому Вы должны ознакомиться с еще одной памяткой, как отличать травмы.
Как отличить растяжение от перелома! При растяжении не меняется длина поврежденных конечностей и не происходит деформации суставов.
По относительным признакам, нельзя точно сказать, есть перелом или нет: нужно обращать внимание на абсолютные. Если наблюдается хруст в ноге или руке, деформация сустава или его патологическая подвижность (абсолютные признаки), то можно говорить о более серьезной травме, чем растяжение, ушиб и вывих.
Диагностика переломов
Диагностикой травмы занимается врач-хирург или травматолог. Самостоятельно можно отличить переломы от других травм (вывиха, ушиба), но определить степень его тяжести под силу только врачу.
Основной метод диагностики — рентгенография в двух проекциях. Смотрите, как выглядит перелом на снимке:

Если имеются признаки открытого перелома конечности, то врач дополнительно назначит больному МРТ или УЗИ, чтобы выявить насколько осколки повредили мягкие ткани и задеты ли нервные окончания.
Оказание первой помощи при переломах — 3 очень важных этапа
При переломах очень важно правильно и своевременно оказать доврачебную помощь. Последовательные грамотные действия позволят предупредить последствия травмы и болевой шок у пострадавшего.
Правила и порядок оказания первой помощи:
- Вызвать скорую помощь. Вправлять сустав самостоятельно — это то, чего нельзя делать при переломах. До выезда неотложки пострадавшему оказывают последовательную первую помощь.
- Дать пострадавшему обезболивающие средства — Кетанов или Найз. Лучше, если обезболивающие будут введены внутримышечно, так они подействуют быстрее. Если под рукой нет ампулы с лекарством, то используют препараты в таблетированной форме. Обезболивание — это то, что обязательно нужно делать при переломах. В противном случае человек будет ощущать интенсивные боли в суставе при попытке зафиксировать пострадавшую конечность, возможен даже болевой шок.
- Зафиксировать сустав шиной. На место перелома накладывают шину, чтобы обломки кости не повредили мягкие ткани. При оказании первой помощи можно использовать подручные средства: деревянную доску, лыжные палки. Если предметы, подходящие для шинирования отсутствуют, то в качестве шины используют тело самого пострадавшего. Например, сломанную ногу фиксируют к здоровой с помощью бинта или одежды. Верхнюю сломанную конечность фиксируют шиной к шее или туловищу.

Последующие правила оказания первой помощи будут зависеть от вида перелома. Если он открытый, то помощь будет включать в себя обеззараживание раны и остановку кровотечения до наложения шины. Бактерии через рану могут быстро попасть внутрь и вызвать гангрену конечностей. Перед тем как зафиксировать сустав в одном положении. необходимо положить на травмированный участок антисептическую салфетку, смоченную перекисью водорода.
При открытом переломе из раны нередко сочится кровь, поэтому нужно знать, как правильно остановить ее. Помощники должны правильно определить вид открывшегося кровотечения:
- Венозное. Кровь идет медленно и имеет темно-красный оттенок (бурого цвета). В этом случае жгут накладывают ниже места перелома.
- Артериальное. Кровь вытекает пульсирующей струей и имеет алый окрас — жгут фиксируют выше раны побыстрее, чтобы крови вылилось как можно меньше.
Вместо жгута можно использовать бинты, повязки или лоскуты одежды; если нужно срежьте одежду ножом. Под повязку обязательно следует положить листок с запиской. В нем люди, оказывающие первую помощь, обязательно должны указать время наложения сдавливающей повязки. Если скорая задерживается, то каждые 30 минут ослабляют жгут!
Если человек сломал грудной или поясничный отдел позвоночника, то ему шину не накладывают. В этом случае первая помощь включает в себя только вызов неотложной помощи, обезболивание и остановку крови. Если нужно перенести пострадавшего с места происшествия, например с проезжей части, то для этого используют только жесткие носилки. Человека фиксируют на носилках, для того, чтобы он не слетел. При переломе шейного отдела позвоночника используют иммобилизирующий воротник.
Методы лечения перелома: что делают в стационаре
Основные принципы лечения в стационаре — это сохранение жизни больного, устранение анатомических нарушений (мышечных зажимов), восстановление работы внутренних органов и поврежденных конечностей.
Оперативные методы
Основной метод лечения закрытых переломов — фиксация сустава с помощью гипса, лонгета или жестких ортезов. Если костные отломки сместились, то в план лечения дополнительно включают вытяжение — длительное сопоставление отломков с помощью системы грузов.
Существуют и хирургические методы лечения. Переломы лечат с помощью остеосинтеза — соединения костных отломков при помощи штифтов, винтов.

Современные методы лечения переломов подразумевают полное протезирование. Это когда сустав меняется полностью или частично. Это «золотой стандарт лечения» перелома шейки бедра у пациентов пожилого возраста.
Консервативные методы
После травмы люди испытывают болевые ощущения, поэтому им нужно знать, что принимать при переломах. Обычно в стационаре пациентам, особенно с переломанным позвоночникам, дают наркотические обезболивающие препараты — Кодеин. После этого переходят на нестероидные лекарства — Анальгин, Кетарол.
После переломов увеличивается риск образования тромбов, поэтому дополнительно нужно пить препараты, препятствующие свертываемости крови, по-другому их называют антикоагулянтами — Гепарин, Эноксапарин.
Если перелом открытый, то нужно предупредить бактериальную инфекцию, которая попадает внутрь раны. Для этого используют антибиотики (Цефтриаксон или Цефотаксим) или антибактериальные препараты (Метронидазол, Пефлоксацин).
От того, как успешно пройдет лечение, зависит, сколько времени придется ходить в гипсе при переломе. В среднем период лечения составляет от 1 до 2 месяцев.
Физиотерапевтический метод
Физиотерапия при лечении переломов используется для того. чтобы снять отек с мягких тканей и облегчить болевой синдром. Процедуры способствуют скорейшей регенерации костей, так как улучшают кровоснабжение на травмированном участке.
В остром периоде больным назначают такие методы лечения, как магнитотерапию (ее делают даже через гипсовую повязку). Магнитотерапия не только уменьшает боли, но и устраняет сдавливание мягких тканей.
В дополнение к магнитотерапии применяется еще один эффективный метод лечения — криотерапия. Но процедура возможно только на те области, которые свободны от гипсовой повязки. Основная цель назначения криотерапии — снятие отека с мягких тканей благодаря сужению кровеносных сосудов.
После стихания стадии обострения к перечисленным физиотерапевтическим методам лечения добавляют ультразвуковую терапию с гидрокортизоном и электростимуляцию. Эти методики помогают восстановить утраченный мышечный объем после переломов.
Немаловажное значение в лечении играет и лечебно-оздоровительная физкультура. После снятия гипса нужно постепенно разрабатывать конечности и суставы, чтобы они приобрели первоначальную подвижность. Узнавайте, как разработать лучевую и плечевую кости после перелома руки из видео и по советам врачей.
Источник
Травмирование костей запястья нередкое явление в практике врачей – травматологов. Это часть руки является мобильной по причине сложного анатомического строения. Перелом ладьевидной кости является одним из самых трудных повреждений, так как она отвечает за координацию движения запястной части. Особенности ее функционирования и локализации обуславливают трудности, возникающие в процессе реабилитации. Подробнее о строении, расположении, видах травм и их лечении далее в статье.
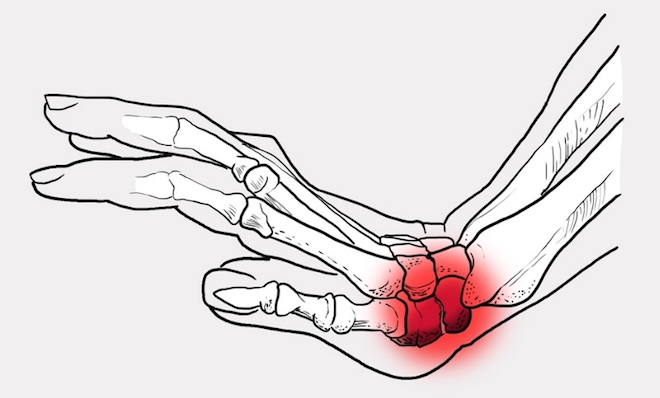
Анатомические особенности кости
Запястье руки состоит из 8 костей, соединенных друг с другом связками. Такое сложное строение делает кисть подвижной и дарит ей возможность совершать сложные, тонкие движения. Ладьевидная кость располагается между диафизом локтевой и лучевой. Находится со стороны большого пальца. Почему ее травмы так опасны:
- Расположение обуславливает слабое кровоснабжение. Это значит, что в случае перелома, кода возникает сильная отечность, кровь почти перестает поступать. Отсутствие снабжения кровью грозит развитием множества осложнений: длительная реабилитация, медленное заживление и даже некроз окружающих мягких и костных тканей.
- Переломы имеют внутрисуставный характер. Подобная разновидность костных повреждений является самой опасной, грозящей множеством последствий. Среди них есть нарушение подвижности и координации кисти руки, постоянная болезненность, высокий риск развития воспалительных процессов.
Интересный факт! Данную кость можно легко прощупать. Она находится в промежутке между сухожилием, ведущим к большому пальцу и отводящей мышцей. В этом промежутке есть небольшая впадина, где она находится.
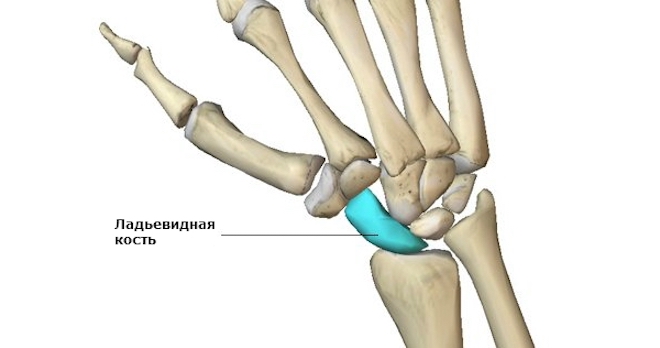
Причины
Причиной перелома является падение на вытянутую руку с упором на ладонь. Природа защитила хрупкие кости кисти окружающими структурами и фасциями (защитными оболочками). Но в момент падения на вытянутую руку, упор смещается в сторону большого пальца. Связки и мышечные структуры приходят в состояние сильного напряжения, оставляя кость незащищенной. Механическое воздействие собственного веса при падении достаточно для того, чтобы сломать ее. Еще одна возможная причина такой травмы – это удар об твердую поверхность без падения. Отсюда можно выделять несколько групп риска для получения такого типа повреждений:
- Спортсмены (боксеры, легкоатлеты, велосипедисты, хоккеисты и т.д.). Любая активная деятельность связана с риском травмы. Активные движения как в верхнем, так и нижнем поясе, могут стать причиной травмы.
- Пожилые люди. Снижение функциональных характеристик костной ткани, нарушение крупной моторики тела приводят к значительному повышению рисков.

Виды переломов
Есть несколько оснований для классификации. Чтобы разработать стратегию лечения, необходимо проанализировать характер повреждения, наличие осложнений и сопутствующих травм, определить пораженную область. Итак, по характеру выделяют:
- Стабильные. Имеют ровную, поперечную линию излома.
- Нестабильные. Линия излома имеет форм зигзага или проходит вдоль кости, поражая все ее локальные отделы, или проходит по диагонали и т.д. К нестабильным также относят травмы с образованием осколков кости и их смещением.
По локализации повреждения выделяют:
- Перелом средней трети.
- Проксимальной трети.
- Бугорка.
В зависимости от типа повреждения выделяют:
- Подвывихи. Их сложно диагностировать ввиду отсутствия четкой клинической картины. Характеризуется увеличенным расстоянием между ладьевидной и полулунной костью.
- Переломы. Полные повреждения разной этиологии. Различаются по локализации и характеру.
- Старые переломы. Диагностируются с помощью рентгенологического снимка. Их характерными особенностями являются патологические варианты сращения (например, ложный сустав), измененное положение относительно других костей, неровный край и т.д.
Перелом ладьевидной кости без смещения
Отсутствие смещения отломков в большинстве случаев гарантирует благополучное восстановление целостности и полноценного функционирования кисти руки. Лечащий врач редко назначает оперативные меры для лечения таких случаев. В терапию входит ношение фиксирующей повязки (лангетка, гипс, ортез). Характеристики данной травмы:
- Имеет закрытый тип.
- Имеет совокупные повреждения близлежащих тканей и костей.
- Восстановление проходит в непродолжительном временном промежутке.
- Не создает серьезных осложнений.
Перелом ладьевидной кости со смещением
Смещение является фактором, значительно осложняющим построение стратегии терапии. Слабое кровоснабжение данной кости создает сложные условия для сращения и регенерации тканей. Поэтому медики в таких случаях склоняются к применению оперативных мер по сопоставлению фрагментов и их фиксации. При закрытых переломах предпринимаются попытки по вправлению. Если не получается, то проводится репозиция костной ткани. Каким образом осуществляется лечение:
- Фрагменты совмещают и фиксируют при помощи спиц, винтов. После операции пациенту фиксируют запястье с помощью гипсовой повязки или пластикового ортеза сроком на 2,5 – 3 месяца.
- Есть еще один варианта по восстановлению целостности. Это взятие донорского участка кости и его совмещение.

Краевой перелом
Данный тип повреждения отличается от перелома со смещением тем, что фрагменты кости отрываются от основной части кости. Оперативным путем медики совершат попытки по их совмещению, но если это становится невозможным, то приходится их удалить. В случае, если осколки остались в тканях, то они причиняют больному сильную боль и ограничивают моторные функции кисти.
Оказание доврачебной помощи
Как понять, что случился перелом костей запястья? Так как сложно диагностировать наличие таких повреждений, необходимо внимательно отнестись к любым симптомам. Существуют следующие признаки перелома ладьевидной кости:
- Простреливающая боль в области основания большого пальца. Особенно проявляется при попытке совершить движение ил взять в руку предмет.
- Снижение моторных возможностей запястья и кисти руки. Повреждение кости влечет ограничение амплитуды движений или вовсе невозможности совершить их. Нарушается координация, так что одним приемом, чтобы проверить себя на эту травму, является взятие карандаша с плоской поверхности с помощью большого и указательного пальца. Если возникают трудности с выполнением этой операции, это указывает на перелом.
- Со временем в области травмы возникает отечность, которая нарастает. Нередко, при переломах возникают гематомы, но она плохо снабжается кровью, поэтому признаком повреждения является опухание запястья. Однако повреждение ладьевидной кости запястья редко бывает изолированным. Чаще всего он сопровождается травмами полулунной и других костей кисти, лучевой и вплоть до плечевого сустава. Поэтому возможны кровоизлияния в области основания лучевой кости, плече и т.д.
- Наличие внешней деформации. Если травма закрытая, возможно под кожей будет ощущаться при пальпации и визуальном осмотре неровность в этой области. Стоит отметить, что наличие деформации не обязательно и ее отсутствие не значит, что перелома нет.
Если большинство из этих симптомов совпало, то следует последовать действиям согласно следующему алгоритму:
- В случае сильной боли, дать анестезирующие средства из подручной аптечки.
- Если имеет место открытая травма, рекомендуется обработать ее антисептиками (йод, зеленка, перекись водорода, хлоргексидина биглюконат, спирт, крепкий алкоголь). Если обработка проходит с помощью йода или зеленки, нет необходимости заливать их в полость раны. Необходимо обработать лишь ее края. После обработки рекомендуется наложить асептическую повязку (ткань, пропитанная лекарственными и дезинфицирующими средствами). В случае неимения таких средств, подойдет чистая ткань.
- Обездвижить запястье. Это поможет избежать негативных последствий и ускорить восстановление. Помимо прочего, иммобилизация снижает болезненные ощущения.
Но перед выполнением действий из этого алгоритма, необходимо вызвать неотложную медицинскую помощь.
Лечение перелома ладьевидной кости
В зависимости от типа, характера, локализации и сложности, врачи выбирают разные методики терапии. В некоторых случаях требуется особый подход к выбору лечения. Об этом далее в статье.
Застарелый несросшийся перелом ладьевидной кости
Причинами данной патологии выступают:
- Несвоевременное обращение к врачу.
- Неправильное совмещение отломков при лечении.
- Физиологические особенности.
Какие методы призваны исправить этот дефект:
- Применение костной трансплантации.
- Применение методов физиотерапии и упражнений ЛФК для восстановления кровоснабжения участка.
- Операции по репозиции кости.
Ложный сустав после перелома ладьевидной кости
Несросшийся перелом может перерасти в ложный сустав. Такая патология негативно сказывается на функциональности запястья и требует незамедлительного лечения. Как устраняется этот дефект:
- Проводится операция по удалению участков разросшейся фиброзной ткани.
- После ее удаления необходимо совместить участки кости с помощью спиц и наложить фиксирующую повязку.
Хирургическое лечение перелома ладьевидной кости
Оперативные меры, применяемые при переломах ладьевидной кости кисти таковы:
- Совмещение и фиксация отломков с помощью спиц.
- Имплантация донорского участка кости.
- Удаление отломков.
- Устранение последствий травмы: сшивание поврежденных сосудов, восстановление нервов и мышц.
Сроки лечения перелома ладьевидной кости
Сроки лечения перелома ладьевидной кости находятся в пределах 3 – 3,5 месяца. Эти сроки учитываются при не осложненных переломах и отсутствии оперативного вмешательства. После операции срок увеличивается в среднем на 2-3 недели.
Осложнения
Из – за специфику анатомического строения, перелом нередко сопровождается серьезными осложнениями. Среди них выделяют:
- Ложный сустав.
- Полная или частичная обездвиженность запястья.
- Некроз тканей и последующая ампутация.
- Воспалительный процесс.
Реабилитация
В реабилитацию на первых этапах лечения относят ношение фиксирующей повязки. Считается, что ортезы выполняют реабилитирующую функцию лучше, нежели гипсовые повязки. Какие функции выполняет ортез:
- Снимает болевой синдром.
- Помогает сохранить обездвиженность поврежденного участка.
- Улучшает кровообращение.

Изготовление ортеза осуществляется индивидуально для каждого пациента, по отдельности на правую или левую руку. Конструкция позволяет коже дышать и снижает вероятность возникновения раздражения и высыпаний на коже.
После длительного ношения фиксирующей повязки, возникает необходимость в восстановлении двигательной функции руки. Для этого подключают методы физиотерапии и лечебной физкультуры. Основная часть упражнений, выполняемых с целью восстановления моторики ладони, направлена на движение пальцами. Особенно важно являются вращательные и сгибающие движения большого пальца. Остальные пальцы руки также тренируются. Спустя несколько недель после ношения гипса, разрешается подключить к занятиям ручной эспандер. Он помогает оказывать постепенную нагрузку на все мышечные группы запястья, улучшать кровообращение. Помимо ЛФК, лечащий врач назначает методы физиотерапии. К их функциям относятся улучшение кровоснабжения поврежденного участка, поддержание мышечного тонуса и профилактика атрофии. Также физиотерапия направлена на борьбу с отечностью.
Какие методы она включает:
- Электрофорез.
- Магнитотерапия.
- Лечение грязями. Лечебная грязь имеет особый состав, позволяющий извлекать из тканей лишнюю жидкость. Так осуществляется действие против отеков.
- Массаж. Сохраняет мышцы в тонусе без оказания нагрузки.

Последствия
Даже правильное лечение и соблюдение рекомендаций врача могут не оберечь пациента от возникновения последствий. Сюда относят:
- Артроз. Заболевания суставов, связанные с нарушением их структуры и функциональности.
- Некроз тканей. Из – за анатомических особенностей существует риск отмирания тканей кости. Без внимания пациента и врача некроз может стать причиной сепсиса крови.
- Патологические варианты сращения.
- Изменение внешнего вида конечности, потеря чувствительности и нарушение моторики.
Источник
