Что такое атипичный перелом
Atypical femoral fractures mimicking metastatic lesions in 2 patients taking denosumab
Источник: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5434608/
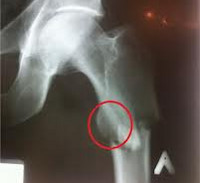
75-летняя женщина с историей метастатической молочной железы и немелкоклеточного рака легких сработала и упала на ее бедро. Рентгенограммы показали правый диафрагмальный перелом бедренной кости и пациент подвергался антероградной интрамедуллярной фиксации (рис. 1А). Рак молочной железы пациента был метастатическим в левое подвздошное крыло и позвоночный позвонок. Она получала ежемесячные инъекции denosumab в течение предыдущих 2 лет, чтобы помочь контролировать ее метастатическое заболевание, и отрицала наличие каких-либо предшествующих симптомов. Несмотря на то, что не было доказательств злокачественности при гистологическом анализе интраоперационных реанимаций, впервые предполагалось, что перелом возник из-за метастатического поражения. В ретроспективе первоначальный перелом имел вид атипичного перелома бедренной кости (AFF). Пациент продолжал дезосумаб, и ее правый перелом бедренной кости исцелился, но через 8 месяцев у нее появилось коварное прерывистое боль в ее левом бедре. Пациентка посетила своего онколога после 1 месяца симптомов, после чего были проведены рентгенограммы и сканирование кости, чтобы исключить злокачественность (рисунок 1B). Сканирование костей показало повышенную активность левого дистального диафиза бедренной кости. На следующий день после сканирования пациент упал, и рентгенограммы выявили левый дистальный третильный бедренный перелом, показывающий атипичные особенности, включая боковое корковое утолщение, для которого она прошла ретроградную интрамедуллярную фиксацию (рис. 1С).
Пациент 1. A. Правильная бедренная кость; начальный атипичный перелом. B. Получение изображений с помощью костей, полученных для оценки наличия метастатического заболевания, демонстрируя повышенное поглощение в левом дистальном диафизе бедра. Это поглощение указывало на стрессовые изменения в кости до завершения атипичного перелома бедренной кости. C. Ретроградная интрамедуллярная фиксация ногтей.
86-летний мужчина с историей метастатического рака предстательной железы упал, и рентгенограммы показали правый поперечный диафрагмальный перелом бедренной кости с боковым корковым утолщением, согласующийся с атипичным переломом (рис. 2А). Пациентка лечилась антероградным интрамедуллярным гвоздем, а гистология интраоперационных исследований была отрицательной для злокачественности. Пациент начал ежемесячное лечение denosumab за 3,5 года до перелома для лечения метастатического заболевания в области таза и позвоночника. За год до перелома пациент отметил правильную боль в бедре и рентгенограмму, сделанную за 5 месяцев до того, как перелом показал боковое корковое утолщение диафиза его бедренной кости (рис. 2B). Сканирование костей во время этой радиографии показало повышенное поглощение, и поражение было признано метастатическим заболеванием (рисунок 2C). Пациент был оценен ортопедическим хирургом, который оценил его как метастатическое поражение, и за этим последовало местное облучение бедра. За 1 месяц до травмы и после завершения лучевой терапии пациент был замечен для ортопедического наблюдения и продолжал сообщать о боли в бедрах, но дальнейшее вмешательство не проводилось.
Пациент 2. А. Правая бедренная кость; атипичный перелом. B. Правая бедренная кость после того, как у пациента развилась боль в бедрах, показана боковое кортикальное утолщение диафиза. C. Образцы сканирования костей, полученные для оценки наличия метастатического заболевания, демонстрирующие повышенное поглощение в правом среднем диафизе бедра. Первоначально это поглощение представляло собой метастатическое заболевание, хотя в конечном итоге оно подтвердило наличие изменений напряжения в костях перед завершенным атипичным переломом бедра.
Антирезорбтивные препараты, прежде всего бисфосфонаты, используются для лечения остеопороза и для лечения боли, связанной с метастатическим заболеванием кости. Возможным осложнением антирезорбтивных лекарств является нетипичный перелом бедренной кости (AFF), который чаще всего встречается в бедренном валу (Koeppen 2013). Бисфосфонаты связываются с кристаллами гидроксиапатита в костном матриксе, что в конечном итоге приводит к снижению резорбции кости (Drake et al., 2008). Хотя это может привести к улучшению плотности костной ткани, оно также нарушает нормальный гомеостатический баланс между остеобластами и остеокластами. Это изменение может привести к накоплению микро-повреждений и, в конечном счете, к AFF (Mashiba et al., 2000, Visekruna et al., 2008). Истинное заболевание этих атипичных переломов у пациентов с бисфосфонатным препаратом было трудно установить (Schilcher et al., 2015).
Denosumab — это недавно разработанное человеческое моноклональное антитело, которое связывается с рецепторным активатором каппа-B-лиганда ядерного фактора (RANK-L), предотвращая созревание, активацию и выживаемость остеокластов (Rizzoli et al., 2010). Он получил одобрение FDA в 2010 году для профилактики скелетных осложнений у пациентов с метастазами в кости и для лечения женщин в постменопаузе с остеопорозом. Хотя denosumab функционирует по другому механизму, чем бисфосфонаты, оба уменьшают резорбцию кости. Первоначальные результаты исследования FREEDOM, рандомизированное исследование denosumab у 7 868 женщин, не выявили никаких AFF у участников (Cummings et al., 2009). Последующее расширение FREEDOM отмечало только 2 AFF во время лечения с общей частотой менее 1 перелома на 10 000 исследуемых лет (Bone et al., 2013, Papapoulos et al., 2015). В исследованиях фазы III, оценивающих использование denosumab для метастатического скелетного заболевания и множественной миеломы, также не сообщалось ни о каких AFF (Lipton et al., 2012). В последнее время в отчетах стало известно, что denosumab, как и бисфосфонаты, может привести к развитию AFF (Paparodis et al., 2013, Villiers et al., 2013, Drampalos et al., 2014, Schilcher and Aspenberg 2014, Thompson et al., 2014, Khow and Yong 2015, Selga et al., 2016). Мы представляем 2 случая, когда пациенты развивали АФФ при одновременном приеме denosumab для метастатического рака и в которых продромальные симптомы считались прежде всего связанными с новыми метастатическими поражениями и не были вторичными по отношению к развивающимся переломам. Мы получили информированное письменное согласие обоих пациентов на публикацию этого отчета.
6 отчетов о случаях привели убедительные доказательства того, что AFF могут быть связаны с использованием denosumab для остеопороза (Villiers et al., 2013, Drampalos et al., 2014, Schilcher and Aspenberg 2014, Thompson et al., 2014, Khow and Yong 2015, Selga et al. 2016). Во всех предыдущих случаях были описаны AFF, которые наблюдались у женщин, получавших denosumab в течение двух лет для лечения остеопороза. У наших 2 пациентов, по-видимому, развились атипичные переломы бедра, а при месячном лечении деносумабом при метастатической злокачественности. Пациенты, получающие denosumab для минимизации скелетных осложнений, связанных с метастатическим раком, получают более высокое дозирование (120 мг против 60 мг) и более частое дозирование (ежемесячно или два раза в год), чем пациенты, проходящие лечение, связанное с остеопорозом (Lipton et al., 2012, Papoulos et al. 2015). Пациенты с AFF в предыдущих отчетах имели предыдущую терапию бисфосфонатом, тогда как пациенты, описанные в этом случае, не имели такого воздействия. Ранее отмечались атипичные переломы бедренной кости у пациентов с высокой дозой бисфосфонатной терапии злокачественных новообразований (Puhaindran et al., 2011). Насколько нам известно, ранее не было сообщений о пациентах, поддерживающих AFF, при лечении denosumab для метастатического заболевания.
Наши пациенты выдержали AFF 2, 3 и 3,5 года после начала терапии denosumab. Эти интервалы времени до перелома больше, чем в предыдущих отчетах, которые отмечали переломы после 1 недели до 18 месяцев лечения (Paparodis et al., 2013, Villiers et al., 2013, Drampalos et al., 2014, Schilcher and Aspenberg 2014, Thompson et al. 2014, Khow and Yong 2015, Selga et al., 2016), но на эти предыдущие отчеты, возможно, повлияло использование предыдущего бисфосфоната. Исследование AFF с высокодозовой бисфосфонатной терапией для злокачественности показало среднюю продолжительность лечения 6 лет (Chang et al., 2012), что было значительно больше, чем у наших пациентов.
Переломы, наблюдаемые у наших пациентов, соответствовали критериям AFF в соответствии с Целевой группой Американского общества костей и минералов 2013 года (Shane et al., 2014), поскольку они были расположены в бедренном диафизе и удовлетворяли всем 5 основным критериям, включая: низкоэнергетические механизмы, происходящие из боковой коры, с участием обеих коры, как правило, не расщепляются и демонстрируют локализованное периостальное или эндостальное утолщение боковой коры. Левый перелом бедренной кости, наблюдаемый у первого пациента (рис. 1C), по-видимому, был самым дистальным индуцированным denosumab AFF, зарегистрированным до сих пор, требующим ретроградного гвоздя, сохраняя при этом классические отличительные черты AFF.
Как и у нашего первого пациента, в предыдущих докладах были отмечены высокая частота двустороннего участия связанных с denosumab AFFs с одним случаем одновременных переломов (Selga et al., 2016), 2 случая с одновременными изменениями (Villiers et al., 2013, Thompson et al. 2014) и 1 случай последовательных AFF, приблизительно на один год (Drampalos et al., 2014). Аналогичные данные были получены у пациентов, получавших лечение бисфосфонатом с высокой дозой для скелетных метастазов, причем 5 из 6 пациентов показали двустороннее участие в одной серии (Chang et al., 2012). У нашего пациента первоначальный перелом не был признан в то время как AFF, и он был признан ретроспективно только во время второго перелома. Точно так же начальное кортикальное утолщение, боль в бедре и повышенное поглощение при сканировании костей у второго пациента были неправильно диагностированы как метастатическое заболевание даже после ортопедической оценки. У пациента, получающего лечение denosumab для метастатического рака, диагностический дифференциал для боли в бедрах должен включать атипичный перелом бедренной кости, который может потребовать прекращения приема лекарств и ограничений веса или профилактической фиксации.
Источник
Патологический перелом – это нарушение целостности кости в области ее патологической перестройки. Возникает в результате незначительного травмирующего воздействия: падения с небольшой высоты, неинтенсивного удара или даже обычного напряжения мышц. Причиной развития является остеопороз, остеомиелит, злокачественные и доброкачественные новообразования костной ткани и некоторые другие заболевания. Клинические проявления обычно стертые, может наблюдаться боль, отек, ограничение функции конечности. Диагноз устанавливают на основании рентгенографии, МРТ, КТ, сцинтиграфии, биопсии и других исследований. Лечение чаще оперативное.
МКБ-10
M84.4 Патологические переломы, не классифицированные в других рубриках

Общие сведения
Патологический перелом – повреждение кости, прочность которой снижена в связи с каким-то заболеванием или патологическим состоянием. Наибольшее значение в силу своей распространенности, вероятных осложнений и возможного неблагоприятного исхода имеют патологические переломы при остеопорозе, нередко возникающие у людей пожилого и старческого возраста. Чаще всего в клинической практике встречаются патологические повреждения позвонков, шейки бедренной кости и дистального эпифиза лучевой кости.
Характерной особенностью данного вида повреждений является затруднение консолидации вследствие патологических изменений костной ткани. Из-за этого больные долго остаются обездвиженными, что становится причиной развития пролежней и застойных пневмоний, формирования тяжелых контрактур и т. д. Это, а также необходимость удаления опухоли при доброкачественных и злокачественных новообразованиях, обуславливает высокую частоту оперативных вмешательств. Лечение патологических переломов в зависимости от причины их возникновения могут осуществлять травматологи-ортопеды и онкологи.

Патологический перелом
Причины
Чаще всего патологическими переломами осложняются новообразования костей и фиброзные остеодистрофии. По статистике, патологическое нарушение целостности кости наблюдается в 50-60% солитарных кист. Немного реже травматические повреждения возникают при фиброзной дисплазии. При болезни Педжета и болезни Реклингхаузена кости ломаются в 40-50% случаев, при гигантоклеточных опухолях – в 15% случаев.
- Опухоли костей. Среди опухолевых процессов первое место по количеству таких осложнений занимают злокачественные опухоли, при этом патологические повреждения костей чаще наблюдаются при метастатических процессах и реже – при первичных опухолях. Отличительной особенностью переломов при метастазах является множественность, особенно выраженная при повреждениях тел позвонков. Множественные метастазы миеломы осложняются переломами в 2-3 случаев. Реже патологические переломы наблюдаются при метастазах гипернефромы и рака, а также при остеопластическом костном карцинозе. Нередки повреждения кости при остеокластических саркомах. Среди доброкачественных новообразований переломами чаще всего осложняются хондромы.
- Остеопороз. В наши дни в связи с увеличением продолжительности жизни и снижением двигательной активности «среднего» человека в травматологии и ортопедии все большее значение приобретают патологические переломы при остеопорозе. Повреждения чаще возникают у женщин постклимактерического возраста. Обычно нарушается целостность позвонков, шейки бедра или лучевой кости. Множественные повторные компрессионные переломы позвонков обуславливают развитие кифоза. Переломы шейки бедра становятся причиной инвалидности, а в старческом возрасте в 25-30% случаев заканчиваются летальным исходом вследствие тяжелых осложнений.
- Инфекции. Переломы часто возникают при эхинококкозе и достаточно редко – при туберкулезе, остеомиелите и третичном сифилисе.
- Изменения остеогенеза. Патологическая ломкость костей также наблюдается при остеопсатирозе и несовершенном остеогенезе, остеоартропатиях при сирингомиелии и сухотке спинного мозга и остеосклерозе различного генеза.
- Неврологические заболевания. Изменения костей вследствие неврогенных нарушений становятся причиной патологических переломов при парезах и параличах как травматического, так и нетравматического характера.
Своеобразные микропереломы всегда возникают при остеохондропатиях и в большинстве случаев – при врожденном сифилисе и детской цинге. Реже кости ломаются при остеомаляции и рахите и очень редко – при гемофилии. Патологическим переломом можно считать и нарушение целостности формирующейся костной мозоли, то есть, рецидив травматического перелома. Целостность кости также часто нарушается при анкилозах, в таких случаях атрофированная кость ломается поблизости от сустава. Многие специалисты относят к патологическим повреждениям переломы атрофированного и анкилозированного позвоночника при болезни Бехтерева.
Симптомы патологического перелома
Отличительной особенностью таких повреждений является слабая выраженность симптомов по сравнению с обычными травматическими переломами. Возможны незначительные или умеренные боли и нерезкая отечность пораженного сегмента. В ряде случаев такие переломы становятся первым проявлением патологического процесса в кости у людей, ранее считавших себя здоровыми. Достаточно часто патологическому нарушению целостности кости предшествуют костные деформации, неопределенные спонтанные боли или боли при нагрузке.
Значительное смещение фрагментов наблюдается очень редко. Часто возникают компрессионные поражения, надгибы, крупные трещины, вдавления и переломы трубчатых костей в виде подзорной трубы (поперечные повреждения, при которых истонченный корковый слой одного отломка надвигается на другой костный фрагмент). Патологическая подвижность и крепитация при подобных травмах отсутствуют, кровоизлияние может быть слабо выражено или вовсе не выражено. Все перечисленное затрудняет диагностику и становится причиной позднего обращения пациентов к врачам.
Диагностика
Диагноз выставляется с учетом жалоб, характерного анамнеза (незначительная травма), данных осмотра и дополнительных методов обследования. Наибольшее значение имеет рентгенография. Для более точной оценки состояния костей и окружающих мягких тканей также могут использоваться МРТ и КТ. При подозрении на метастазы большое значение приобретает сцинтиграфия, позволяющая в четыре раза чаще обычной рентгенографии выявлять метастатические поражения. При подозрении на остеопороз показана денситометрия. В некоторых случаях характер патологического процесса удается установить только при помощи биопсии.
Определенную диагностическую ценность имеют и лабораторные исследования. Для остеолитических процессов характерно выделение гидроксипромина, гиперкальциурия и гиперкальциемия. При остеопластических поражениях наблюдается снижение уровня кальция и повышение уровня щелочной фосфатазы в сыворотке крови. Вместе с тем, данные анализов в большинстве случаев не специфичны и могут рассматриваться только в качестве дополнительного диагностического критерия.

КТ ГОП. Патологический перелом 6 и 7 грудных позвонков (красная стрелка) на фоне вторичного поражения позвонков (синяя стрелка).
Лечение патологического перелома
Лечебная тактика определяется с учетом основного заболевания, а также локализации и характера повреждения. Целью хирургического вмешательства может быть сокращение сроков лечения в стационаре, ликвидация болевого синдрома, облегчение ухода за пациентом, ранняя активизация больного и улучшение его психоэмоционального состояния, а также уменьшение вероятности развития осложнений: пролежней, тромбофлебита, трофических язв, застойных пневмоний, гиперкальциемии и т. д.
Метод оперативного вмешательства выбирают с учетом особенностей патологического процесса. При доброкачественных опухолях выполняют резекцию пораженного участка (в ряде случаев – с замещением образовавшегося дефекта алло- или гомотрансплантатом) в сочетании с накостным или внутрикостным остеосинтезом. При онкологических поражениях на первый план нередко выходит не увеличение продолжительности, а улучшение качества жизни пациента.
Вместе с тем, при успешном лечении основного заболевания патологические переломы, являющиеся осложнением злокачественных опухолей, достаточно успешно срастаются, что также необходимо учитывать при выборе оперативной тактики. При поражении сустава или околосуставной области по возможности осуществляют эндопротезирование, при нарушении целостности диафиза – сегментарную резекцию в сочетании с укреплением поврежденного участка костным цементом или замещением дефекта трансплантатом. Отломки фиксируют, используя гвозди, пластины, штифты, винты или устанавливая аппараты Илизарова.
Литература 1. Патология костей и суставов/ Некачалов В.В. — 2000 2. Патологические переломы костей конечностей метастатического происхождения/ Зоря В.И., Злобина Ю.С.// Травматология и ортопедия России — 2008 — №1 3. Травматология и ортопедия/ Шапошников Ю.Г. — 01997 | Код МКБ-10 M84.4 |
Патологический перелом — лечение в Москве
Источник
