Чрезмыщелковый перелом репозиция
Переломы дистального конца плечевой кости встречаются часто и имеют большое практическое значение, так как составляют 64% по отношению ко всем переломам плечевой кости. Переломы дистального метаэпифиза плечевой кости делят на внутри- и внесуставные по классификации Г. А. Баирова (рис. 26). Классификация исходит из данных Парижской анатомической номенклатуры (1959).

Рис. 26. Классификация переломов костей, образующих локтевой сустав (по Г. А. Баирову),
Остановимся на наиболее часто встречающихся и типичных переломах.
Над- и чрезмыщелковые переломы плечевой кости у детей
Над- и чрезмыщелковые переломы плечевой кости у детей встречаются часто. Плоскость перелома при надмыщелковых переломах проходит через дистальный метафиз плечевой кости и не проникает в полость сустава (5%), при чрезмыщелковых переломах плоскость перелома проходит через сустав и сопровождается разрывом суставной сумки и связочно-капсульного аппарата (95%) всех повреждений.
Механизм повреждения типичен — падение на вытянутую или согнутую в локтевом суставе руку. В первом случае дистальный отломок смещается кзади — разгибательный надмыщелковый перелом, во втором — кпереди, так называемый сгибательный надмыщелковый перелом.
Клиническая картина. Клиническая картина характерна. Пассивные движения в локтевом суставе возможны, но ограничены и болезненны. Отмечается значительная припухлость в дистальной части плеча с переходом на локтевой сустав. Нередко определяется гематома, которая со временем выявляется более отчетливо. При смещении в ульнарную или радиальную сторону имеется нарушение признака Маркса (рис. 27): перпендикуляр, опущенный по оси плечевой кости на линию, соединяющую два надмыщелка, или проходит мимо, или образует острый угол.

Рис. 27. Признак Маркса (схема), а — в норме ось плечевой кости образует перпендикуляр с линией, соединяющей два надмыщелка; б — при надмыщелковых и чрезмыщелковых переломах плечевой кисти со смещением перпендикуляр не образуется.
Смещение дистального отломка может быть в трех плоскостях: кпереди (при сгибательном переломе), кзади (при разгибательном переломе), кнаружи в радиальную сторону или кнутри в ульнарную; отмечается также ротация отломка вокруг оси (рис. 28).

Рис. 28. Рентгенограммы чрезмыщелкового разгибательного перелома плечевой кости со смешением дистального отломка кзади и кнаружи. а — прямая проекция; б — боковая проекция.
При значительном смещении может наблюдаться нарушение иннервации в результате травмы mm. medianus, ulnaris, или n. radialis. Симптоматология повреждения указанных нервов представлена на рис. 29.

Рис. 29. Нарушение иннервации при повреждениях в области локтевого сустава. а — повреждение лучевого нерва; б — локтевого; в — срединного.
Лечение. При смещении костных отломков необходима репозиция, которую производят под общим обезболиванием, реже под местной анестезией. Введение новокаина в область перелома не дает достаточной анестезии и релаксации мышц, что затрудняет манипуляции, связанные с сопоставлением отломков и удержанием их во вправленном положении. Репозицию обычно проводят при периодическом контроле под рентгеновским экраном.
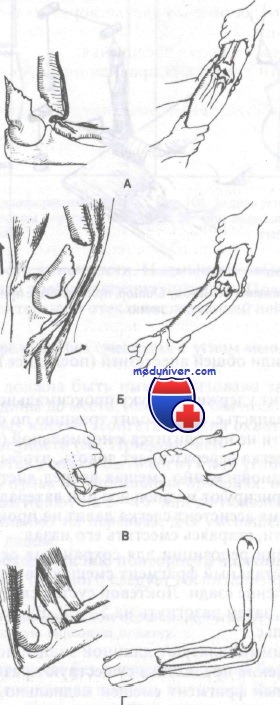
Помощник фиксирует руку в верхней трети плеча и осуществляет проти-вотягу. Хирург одной рукой держит за дистальный конец предплечье и осуществляет тракцию по длине, другая рука лежит на нижней трети плеча, а большой палец — на дистальном отломке плечевой кости по задней поверхности. Порядок устранения всех трех смещений таков: вначале устраняют боковое смещение в ульнарную или радиальную сторону, затем поворотом предплечья (супинация — при внутренней ротации и пронация — при наружной ротации) устраняют ротационное смещение и в последнюю очередь — смещение кзади (рис. 30).
После хорошего сопоставления костных отломков обязателен контроль за пульсом и периферической нервной системой, так как возможно сдавление плечевой артерии отечными мягкими тканями. После репозиции накладывают глубокую заднюю гипсовую лонгету в том положении руки, в котором удалось зафиксировать костные отломки.

Рис. 30. Репозиция чрезмыщелкового разгибательного перелома плечевой кости со смещением костных отломков. а, б — этапы репозиции.
Консолидация наступает в течение 14—21 дня. Проводят периодический рентгенологический контроль, так как отек, как правило с 5—6-го дня начинает уменьшаться, что может привести к вторичному смещению костных отломков. При своевременном установлении вторичного смещения проводят дополнительную репозицию, которая помогает его устранить.
При значительных отеках, неудачи одномоментной закрытой репозиции целесообразно применить метод скелетного вытяжения за локтевую кость. Спицу Киршнера проводят через проксимальный метафиз локтевой кости и накладывают груз от 2 до 4 кг в зависимости от возраста ребенка и степени смещения отломков (рис. 31).

Рис. 31. Скелетное вытяжение при надмыщелковых и чрезмыщелковых переломах плечевой кости. а — схема; б — спица Киршнера проведена через проксимальный метафиз локтевой кости.
При неудаче консервативного лечения и недопустимом смещении отломков может возникнуть необходимость открытой репозиции. Операцию производят в крайних случаях: троекратная безуспешная попытка закрытой репозиции, интерпозиция сосудисто-нервного пучка между отломками с угрозой образования ишемической контрактуры Фолькманна. Операция: доступ по Лангенбеку (продольный разрез по задней поверхности локтевого сустава), ревизия области перелома, сосудов и нервов, репозиция, остеосинтез спицами Киршнера. После операции конечность фиксируют в задней гипсовой лонгете.
После снятия гипсовой лонгеты приступают к умеренным физиотерапевтическим процедурам и лечебной физкультуре.
Из осложнений этого вида переломов можно назвать оссифицирующий миозит и оссификацию суставной сумки. Чаще всего они наблюдаются у детей, которым производят повторные закрытые репозиции, сопровождающиеся разрушением грануляций и первичной костной мозоли. Оссификация суставной сумки, по мнению Н. Г. Дамье, развивается у детей со склонностью к образованию келоидных рубцов.
Лечение оссифицирующего миозита состоит в прекращении активных гимнастических упражнений и тепловых процедур. Руке обеспечивают покой, не нагружают разного рода тяжестями. Массаж области сустава противопоказан.
Другим осложнением является деформация, которая возникает при неустраненном смещении дистального отломка кнаружи или кнутри. Более неблагоприятно смещение этого отломка кнутри, так как в дальнейшем отмечается тенденция к нарастанию отклонения оси предплечья кнутри, что приводит к варусной деформации. Cubitus varus, превышающий 20°, устраняют оперативным путем, так как косметический дефект значительный, хотя движения в локтевом суставе обычно бывают в достаточном объеме.
Перелом надмыщелковых возвышений плечевой кости
Перелом надмыщелковых возвышений плечевой кости является характерным повреждением для детского возраста (наиболее часто встречается в возрасте 8—14 лет) и относится к апофизеолизам, так как в большинстве случаев плоскость перелома проходит по апофизарной хрящевой зоне. Переломы и апофизеолизы внутреннего надмыщелка плечевой кости обычно возникают во время падения на вытянутую руку, при переразгибании в локтевом суставе и значительном вальгировании предплечья. Отрыв медиального надмыщелка и смещение его связаны с натяжением внутренней боковой связки и сокращением большой группы мышц, прикрепляющихся к надмыщелку.
Нередко отрыв внутреннего надмыщелка плечевой кости у детей сочетается с вывихом костей предплечья в локтевом суставе. Внутренний надмыщелок расположен вне суставной капсулы и поэтому отрыв его относится к околосуставным переломам. Однако при отрывном переломе медиального надмыщелка с вывихом костей предплечья возникает разрыв связочно-капсульного аппарата, и смещенный костный отломок может внедриться в полость локтевого сустава, что приводит к ущемлению апофиза между суставными поверхностями плечевой и локтевой костей.
Клиническая картина. Она зависит от степени смещения надмыщелка и сопутствующего вывиха костей предплечья. При смещении костного отломка могут наблюдаться расстройства чувствительной и двигательной функций со стороны локтевого нерва; эти функции обычно быстро восстанавливаются.
При отрыве внутреннего надмыщелка плечевой кости с вывихом костей предплечья превалируют симптомы вывиха. Локтевой сустав деформирован, движения в нем полностью отсутствуют. Нарушен треугольник Гюнтера (рис. 32). При вывихе костей предплечья практически не удается диагностировать отрыв над-мыщелка из-за грубых изменений, которые связаны с вывихом. Рентгенологическое исследование области повреждения в двух взаимно перпендикулярных проекциях помогает уточнить диагноз.

Рис. 32. Расположение постоянных точек области локтевого сустава в норме (а); и при различных повреждениях (б).
Лечение. При переломе медиального надмыщелка плечевой кости без смещения или с незначительным смещением накладывают гипсовую лонгету в среднефизиологическом положении от головок пястных костей до верхней трети плеча сроком на 10—14 дней. После консолидации перелома приступают к лечебной физкультуре и физиотерапии.
При смещении медиального надмыщелка плечевой кости книзу, кнутри и с ротацией отломка производят репозицию. Смещенный костный отломок вправляют путем давления на него снизу вверх и снутри кнаружи. Репонированный костный отломок удерживают пелотом и конечность фиксируют в гипсовой лонгете. Наибольшие затруднения во время вправления могут быть при устранении ротационного смещения, однако даже при повороте внутреннего надмыщелка более чем на 90° не отказываются от попытки консервативного вправления, так как во время репозиции нередко удается произвести деротацию и получить хорошее сопоставление отломков.
Трудности в диагностике и лечении возникают при вывихе костей предплечья с отрывом медиального надмыщелка и внедрением его в полость сустава. Вывих почти всегда сопровождается значительным повреждением связочно-капсульного аппарата, а при вправлении костей предплечья сместившийся и внедрившийся в полость локтевого сустава внутренний надмыщелок ущемляется в плечелоктевом сочленении. Несвоевременная диагностика внедрения оторванного надмыщелка в полость сустава приводит к тяжелым последствиям, так как нарушается артикуляция в плечелоктевом сочленении. Развивается тугоподвиж-ность, наблюдается гипотрофия мышц предплечья и плеча вследствие частичного выпадения функции руки. Возможен поздний неврит локтевого нерва, поэтому после вправления вывиха производят рентгенографию локтевого сустава и тщательно изучают снимки.
При ущемлении внутреннего надмыщелка в полости сустава предпринимают попытку извлечь его консервативным или оперативным способом.
Под общим обезболиванием воспроизводят вывих костей предплечья с последующим повторным вправлением. Во время манипуляций костный отломок может быть извлечен из сустава. Затем производят репозицию отломка.
Удобен следующий способ (В. А. Андрианов): под общим обезболиванием поврежденную руку удерживают в разогнутом положении и вальгируют в локтевом суставе, что приводит к расширению суставной щели с медиальной стороны. Кисть руки отводят в радиальную сторону для натяжения мышц-разгибателей предплечья. Легкими качательными движениями предплечья и толчкообразным давлением по продольной оси конечности внутренний надмыщелок выталкивают из сустава, после чего производят репозицию. Если консервативное вправление не удается, показана открытая репозиция с подшиванием надмыщелка.
Перелом головчатого возвышения плечевой кости у детей
Перелом головчатого возвышения плечевой кости у детей является внутрисуставным переломом и наиболее часто встречается в возрасте от 4 до 10 лет. Перелом обычно связан с непрямым механизмом травмы, когда ребенок падает на кисть вытянутой руки и основная сила удара при этом передается на локтевой сустав по продольной оси лучевой кости. Головка этой кости упирается в головчатое возвышение, откалывает большую или меньшую часть дистального метаэпифиза плечевой кости с наружной стороны и происходит смещение костного отломка. Если линия перелома проходит только через ростковую зону, то речь идет об эпифизеолизе головчатого возвышения, но «чистый» эпифизеолиз наблюдается относительно редко. Чаще плоскость перелома идет в косом направлении через дистальный метаэпифиз плечевой кости (снаружи и сверху, книзу и кнутри).
Перелом наружной части дистального мыщелка плечевой кости всегда является внутрисуставным и сопровождается надрывом или разрывом суставной капсулы и кровоизлиянием в сустав. Смещение костного отломка происходит, как правило, кнаружи и книзу (реже кверху), а также нередко наблюдается ротация головчатого возвышения до 90°, а иногда и до 180°. В последнем случае костный отломок своей хрящевой поверхностью бывает обращен к плоскости излома плечевой кости. Столь значительное вращение костного отломка зависит, во-первых, от направления силы удара и, во-вторых, от тяги прикрепляющейся к наружному надмыщелку большой группы мышц-разгибателей.
Клиническая картина. Эти переломы характеризуются значительным отеком в области локтевого сустава, особенно с латеральной стороны. Отечность имеет тенденцию к нарастанию в первые сутки. Кровоподтек может выявиться через несколько часов после травмы, но может и отсутствовать. Травмированная рука свисает вдоль туловища, и ребенок обычно поддерживает ее здоровой рукой. Предплечье находится в положении пронации; малейшее движение причиняет боль. Движения в пальцах кисти возможны, но болезненны. Иннервация и кровообращение страдают редко, однако контроль периферического пульса, чувствительности и двигательной функции пальцев обязателен.
Прощупать смещенный костный отломок не всегда удается из-за отека, и в этом нет никакой необходимости, тем более что эта манипуляция причиняет страдания ребенку.
Рентгенологическое исследование помогает не только уточнить степень и вид смещения отломков, но и решить вопрос о тактике лечения.
Лечение. При переломе головчатого возвышения плечевой кости без смещения в амбулаторных условиях накладывают гипсовую лонгету от пястных костей до верхней трети плеча в сред-нефизиологическом положении на срок от 10 до 14 дней, после чего приступают к лечебной физкультуре и физиотерапевтическим процедурам до восстановления функции сустава.
При переломах головчатого возвышения (эпифизеолизах, ме-таэпифизеолизах) с небольшим смещением и ротацией костного отломка до 45—60° производят попытку консервативного вправления. Во время репозиции (с целью раскрытия суставной щели) локтевому суставу придают варусное положение, после чего давлением на костный отломок снизу вверх и снаружи кнутри производят вправление. В случае хорошей адаптации руку фиксируют гипсовой лонгетой.
Если репозиция не удается, а оставшееся смещение грозит возникновением стойкой деформации и контрактуры, возникает необходимость оперативного вмешательства. Открытая репозиция также показана при смещении и ротации костного отломка более чем на 60°, так как попытка вправления в подобных случаях почти всегда безуспешна; кроме того, во время ненужных манипуляций усугубляются уже имеющиеся повреждения связочно-капсульного аппарата и прилежащих мышц, излишне травмируются эпифиз и суставные поверхности костей, образующих локтевой сустав.
Операцию производят под общим обезболиванием. Разрез делают по наружной поверхности области локтевого сустава по Кохеру. После репозиции костных отломков их фиксируют спицей Киршнера. Рану зашивают наглухо. Накладывают гипсовую лонгету сроком на 2—3 нед, после чего удаляют спицу и приступают к физиотерапевтическим процедурам и лечебной физкультуре.
При своевременно и тщательно выполненной репозиции репаративные процессы протекают лучше, что сказывается на сроках восстановления функции локтевого сустава. Однако судить об отсутствии осложнений при повреждениях в области дистального метаэпифиза плечевой кости можно только через 2—3 года после травмы, так как существует опасность повреждения ростковой зоны с образованием в поздние сроки деформации.
Исаков Ю. Ф. Детская хирургия, 1983г.
Источник
Надмыщелковые разгибательные переломы плечевой кости. Диагностика и лечение
Горизонтальные переломы дистального отдела плечевой кости можно разделить на две категории: надмыщелковые и чрезмыщелковые. В свою очередь надмыщелковые переломы подразделяют в зависимости от положения дистального фрагмента плечевой кости на разгибательные I типа (заднее смещение) и сгибательные II типа (переднее смещение). Чрезмыщелковые переломы расположены внутрикапсульно и могут быть как сгибательного, так и разгибательного типа.
Как правило, надмыщелковые переломы являются внесуставными и чаще всего встречаются у детей в возрасте 3—11 лет. Подавляющее большинство (95%) надмыщелковых переломов со смещением — разгибательного типа; 20—30% надмыщелковых переломов со смещением — разгибательного типа; 20—30% надмыщелковых переломов составляют переломы с незначительным смещением или без него. У детей 25% надмыщелковых переломов приходится на переломы типа «зеленой ветки». В этих случаях рентгенологическая диагностика может оказаться чрезвычайно затруднительной.
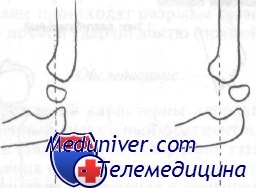
Передняя плечевая линия
Единственными рентгенологическими признаками могут быть незначительные изменения, такие как наличие признака задней жировой подушки или измененная передняя плечевая линия. Передней плечевой линией называют линию, проведенную на боковой рентгенограмме вдоль передней поверхности плечевой кости через область локтевого сустава. В норме эта линия пересекает среднюю часть головчатого возвышения. При надмыщелковом разгибательном переломе эта линия либо пересекает переднюю треть головчатого возвышения, либо полностью проходит впереди от него.
Другим диагностическим тестом при оценке рентгенограмм у детей с подозрением на надмыщелковый перелом является определение несущего угла. Как изображено на рисунке, пересечение линии, проведенной через центральную ось диафиза плечевой кости, и аналогичной линии, проведенной через диафиз локтевой кости, на снимке в передней проекции в положении разгибания образует несущий угол. В норме несущий угол составляет от 0 до 12°. Несущий угол больше 12° часто обусловлен переломом.
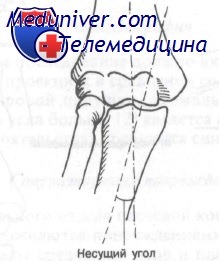
Несущий угол образован линиями, проведенными через середину диафиза локтевой и плечевой костей
Класс А: I тип — надмыщелковые разгибательные переломы
Наиболее часто встречающийся механизм — падение на вытянутую, разогнутую в локте руку (непрямой механизм). У детей окружающая суставная капсула и связки крепче кости, поэтому, как правило, происходит перелом, а не разрыв связок. В возрасте старше двадцати лет, наоборот, чаще происходят разрывы связок без перелома. Второй механизм — прямой удар по локтю (прямой механизм).
Для свежих повреждений характерны небольшая припухлость и сильная боль. Смещенный дистальный фрагмент плечевой кости можно пропальпировать сзади и выше вследствие тяги трехглавой мышцы. По мере увеличения отека перелом становится похож на задний вывих локтевой кости из-за выступания локтевого отростка и наличия углубления на задней поверхности локтевого сустава. Кроме того, предплечье травмированной руки может казаться короче по сравнению со здоровой.
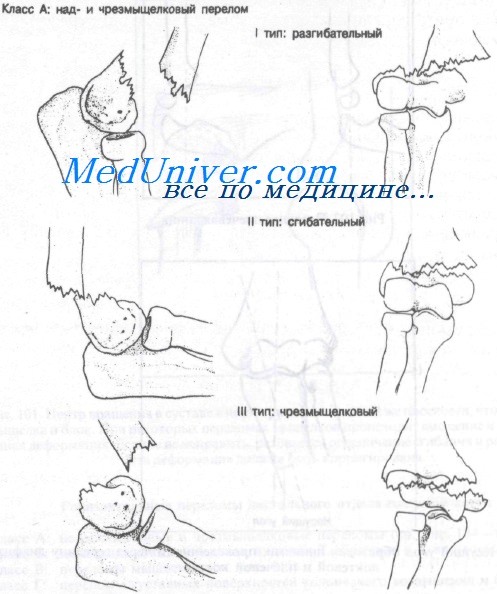
Горизонтальные переломы дистального отдела плечевой кости
У детей рутинное обследование должно включать снимки в переднезадней и боковой проекциях в сравнении со здоровой конечностью. Наличие задней жировой подушки, аномальной передней плечевой линии или несущего угла больше 12° является признаком скрытого перелома. В этих обстоятельствах требуются снимки в косых проекциях.
Перелома дистального отдела плечевой кости даже при отсутствии смещения часто осложняются повреждениями нервов и сосудов. Наиболее часто страдают срединный нерв и плечевая артерия. Прежде всего врач должен обследовать и документировать наличие и степень наполнения пульса на лучевой, локтевой и плечевой артериях. Однако наличие пульса не всегда исключает повреждение артерии, которое может проявиться в трех вариантах: ушиб артериальной стенки, разрыв интимы и надрыв или разрыв артерии.
Задняя угловая деформация меньше 20 градусов при надмыщелковом переломе без смещени
Кроме того, врачу надлежит обследовать и документировать функции двигательных и чувствительных компонентов лучевого, локтевого и срединного нервов. Есть три типа повреждения нерва: ушиб, частичный разрыв и полный разрыв.
Предостережение: врач всегда должен предполагать возможность повреждения сосудисто-нервных образований, пока это не исключено обследованием. Последующие манипуляции могут привести к тяжелым повреждениям сосудов и нервов.

Задняя угловая деформация больше 20 градусов при надмыщелковом переломе без смещения
Лечение надмыщелковых разгибательных переломов плечевой кости
Все переломы типа А требуют срочной консультации опытного хирурга-ортопеда. В некоторых случаях репозиции могут быть трудно выполнимыми и чреватыми осложнениями. Срочная репозиция врачом центра неотложной помощи показана только тогда, когда перелом со смещением осложнен сосудистыми нарушениями, угрожающими жизнеспособности конечности. Надмыщелковые переломы со смещением или без него требуют госпитализации. После этих переломов часто отмечают длительный отек с последующей нейроциркуляторной недостаточностью.
Класс А: I тип (переломы без смещения с углом меньше 20°, открытым кзади):
1. Конечность должна быть иммобилизована задней лонгетой от подмышечной впадины до места, находящегося несколько проксимальнее головок пястных костей. Лонгета должна охватывать три четверти окружности конечности (см. Приложение).
2. Локтевой сустав должен быть согнут под углом более 90°. Необходимо проверить пульс на дистальных артериях; при его отсутствии локтевой сустав разгибают на 5—15° или до появления пульса.
3. Руку подвешивают на перевязь, для уменьшения отека прикладывают пузырь со льдом.
4. В связи с необходимостью повторного частого контроля состояния нервов и сосудов больного следует госпитализировать.

Накожное вытяжение по методу Dunlop, применяемое при надмыщелковых переломах
Аксиома: при любом надмыщелковом переломе никогда не следует сначала накладывать круговую гипсовую повязку.
Класс А: I тип (переломы без смещения с углом более 20°, открытым кзади). Неотложная помощь включает иммобилизацию гипсовой лонгетой (такой же, как в предыдущем случае), лед, приподнятое положение конечности и безотлагательное направление к специалисту для репозиции под общей или местной анестезией. Значительный отек может затруднить закрытую репозицию, в этом случае временно накладывают накожное вытяжение по методу Dunlop.
Класс А: I тип (заднее смещение). При интактном состоянии нервно-сосудистых образований репозиция этого вида перелома должна выполняться опытным хирургом-ортопедом. Переломы с угрожающим жизнеспособности конечности повреждением сосудов, если невозможна немедленная консультация ортопеда, должны быть репонированы врачом центра неотложной помощи.
1. Начальный этап — блокада плечевого сплетения в сочетании с миорелаксантами или общей анестезией (последнее предпочтительнее у детей).
2. Пока ассистент удерживает руку проксимальнее места перелома, врач, взявшись за запястье, производит тракцию по оси до тех пор, пока длина конечности не приблизится к нормальной.
3. Затем врач слегка переразгибает локоть, чтобы расклинить костные фрагменты, одновременно смещая вперед дистальныи отломок. В этот момент корригируют медиальное или латеральное угловое смещение. В то же время ассистент слегка давит на проксимальный фрагмент плечевой кости, стараясь сместить его назад.
4. По завершении репозиции для сохранения оси конечности локоть сгибают и дистальный фрагмент смещают в переднем направлении, оказывая давление сзади. Локтевой сустав следует согнуть до исчезновения пульса, затем разогнуть на 5—15°. Вновь контролируют и документируют пульс.
5. Конечность иммобилизуют длинной задней лонгетой. О положении предплечья существуют разные мнения. У детей, если дистальный фрагмент смещен медиально, иммобилизацию проводят в положении пронации. При латеральном смещении предплечье иммобилизуют в положении супинации. У взрослых иммобилизацию, как правило, осуществляют в нейтральном положении или в положении неполной пронации.
6. Руку помещают на перевязь, для уменьшения отека прикладывают пузырь со льдом.
7. После репозиции требуется контрольная рентгенография.
8. Обязательна госпитализация для тщательного наблюдения за состоянием сосудов и нервов.
9. Через 7 дней для контроля правильности стояния дистального фрагмента необходимо провести рентгенографическое исследование. Предостережение: из-за близости расположения сосудисто-нервного пучка и возможности его повреждения при попытках повторной репозиции последнюю следует делать только однократно.

Репозиция надмыщелкового перелома
Применимы альтернативные методы лечения, такие как открытая репозиция с внутренней фиксацией или скелетное вытяжение за локтевой отросток. Последний метод показан в следующих случаях:
1) неудача закрытой репозиции;
2) выраженный отек с вторичным нарушением кровообращения;
3) невозможность сохранить правильное стояние отломков;
4) сопутствующие повреждения, включая открытые переломы, параличи нервов или дополнительные оскольчатые переломы.
Открытая репозиция с внутренней фиксацией показана при:
1) невозможности достижения удовлетворительных результатов при закрытой репозиции;
2) сопутствующем переломе предплечья;
3) невозможности удержания правильного стояния отломков при закрытом методе;
4) повреждении сосуда, требующем хирургического восстановления.
Осложнения надмыщелковых разгибательных переломов плечевой кости
Надмыщелковым переломам класса А, I типа сопутствует несколько осложнений.
1. Признаки повреждения сосудов или нервов могут проявиться остро или через некоторый период времени. Во всех случаях подозрения на повреждение сосуда с консультирующим хирургом-ортопедом необходимо обсудить возможность проведения экстренной артериогра-фии. Поздними осложнениями являются ишемическая контрактура Фолькмана или паралич локтевого нерва.
2. У детей обычно наблюдаются варусные и вальгусные деформации локтевого сустава. Основная причина — неправильное положение дистального фрагмента плечевой кости.
3. Тугоподвижность и потеря движений в локтевом суставе вследствие длительной иммобилизации — обычные осложнения у взрослых. По достижении устойчивой репозиции пронационно-супинационные упражнения начинают через 2—3 дня. Через 2—3 нед можно удалить заднюю лонгету и начать выполнять сгибательно-разгибательные упражнения. При нестабильной репозиции, как указано выше, лучше применить скелетное вытяжение за локтевой отросток.
— Также рекомендуем «Надмыщелковые сгибательные переломы плечевой кости. Диагностика и лечение»
Оглавление темы «Переломы костей предплечья, плеча»:
- Перелом диафиза лучевой кости. Диагностика и лечение
- Переломы диафиза локтевой кости. Диагностика и лечение
- Перелом локтевой кости III типа — переломы Монтеджи. Диагностика и лечение
- Сочетанные переломы лучевой и локтевой костей. Диагностика и лечение
- Разгибательные переломы костей предплечья Коллиса. Диагностика и лечение
- Переломы дистального отдела лучевой кости у детей: эпифизеолиз и перелом Смита. Диагностика и лечение
- Краевые переломы лучевой кости I типа — переломы Бартона. Диагностика и лечение
- Переломы дистального отдела плечевой кости. Классификация, диагностика и лечение
- Надмыщелковые разгибательные переломы плечевой кости. Диагностика и лечение
- Надмыщелковые сгибательные переломы плечевой кости. Диагностика и лечение
Источник
