Больницы оперирующие переломы
Чем выше была энергия повреждения, тем сильней повреждены мягкие ткани. Значит, тем больше времени нужно для заживления мягких тканей и кости, и тем больше времени придётся потратить на реабилитацию.
- Наши специалисты
Ортопеды-травматологи Ильинской больницы – это сообщество профессионалов, оказывающих самую эффективную и технологичную помощь пациентам с любым типами травм и переломов.
Они ведут первичный прием, оценивают данные лучевой диагностики, оперируют пациента и контролируют его реабилитацию. Непрерывное взаимодействие ортопеда-травматолога и пациента от момента обращения и до завершения послеоперационного наблюдения позволяют достичь наилучших результатов и избежать осложнений.
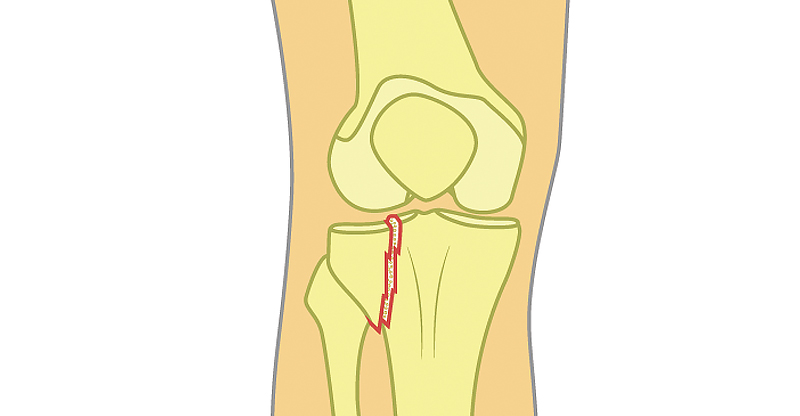
- Внутрисуставные переломы верхней трети голени (переломы
плато большеберцовой кости)
Причины. Зимой травматологи часто сталкиваются с
горнолыжной травмой и, часто это переломы плато большеберцовой кости (тибиального
плато). Для того, чтобы получить такой перелом, совсем не обязательно быть
профессиональным горнолыжником, любительского уровня вполне достаточно. Самая
тяжёлая по механизму повреждения травма – столкновение двух лыжников. Эта
ситуация возникает достаточно часто. Падение в этом случае становится
совершенно непредсказуемым. Удар, прыжок на одну ногу, нагрузка на коленный
сустав всей массой тела – происходит перелом тибиального плато. Этот перелом
возникает и при других видах высокоэнергетической травмы – автомобильных
авариях, падениях с высоты и пр.
Диагностика. Для диагностики переломов тибиального
плато используется рентгенография и КТ. КТ позволяет четко понять, куда идут
линии перелома, как они распространяются. При этих переломах так же часто
встречается не совсем обычная ситуация – импрессия, или вдавление. В этом
случае врач видит не просто линию перелома, а часть суставной поверхности,
вдавленную внутрь метаэпифизарной части кости. МРТ как способ диагностики требуется
намного реже, поскольку предмет хирургии здесь – костные структуры.
Хирургическое лечение. Внутрисуставные переломы плато
большеберцовой кости со смещением требуют хирургического лечения. В этом случае
возможны разные подходы к лечению, начиная с минимально инвазивных и заканчивая
хирургией трёх доступов при тяжёлых переломах плато, когда необходима фиксация
плато сзади, снаружи, с медиальной стороны. Всегда используется остеосинтез,
эндопротезирование практически никогда не применяется. Даже если перелом плато
большеберцовой кости сочетается с разрывом менисков, в этой ситуации
разорванные мениски никогда не удаляют, потому что они являются амортизаторами
между бедром и большеберцовой костью и предупреждают наступление артроза. После
хирургического лечения необходима специальная реабилитация. Обследование,
лечение и реабилитацию подобного перелома можно получить только в условиях
стационара.
- Перелом пилона
Причины. В нижней трети голени возможны два вида
переломов – переломы лодыжек и переломы пилона. Перелом лодыжки – часто
встречающееся повреждение, ему посвящена отдельная статья. Перелом пилона – это внутрисуставной перелом, травма
высокой энергии. Таранная кость – та кость, которая сочленяется с голенью в
голеностопном суставе – как молот разбивает пилон большеберцовой кости. Это
может произойти в результате прыжка с большой высоты, в автодорожной или
мотоциклетной аварии.
Диагностика и лечение. По своим последствиям перелом
пилона похож на переломы плато большеберцовой кости. Лечение хирургическое, в
стационаре. Для диагностики применяются рентгенография и КТ. В отличие от
многих других переломов, здесь экстренная хирургия методом внутреннего
остеосинтеза противопоказана. Дело в том, что при переломе пилона сильно
повреждаются мягкие ткани, и ранний остеосинтез может привести к тяжёлым осложнениям
в виде некрозов кожи, нагноений и остеомиелитов. Травматологи Ильинской
больницы используют международно-признанный пошаговый протокол лечения
переломов пилона. На первом этапе пациенту требуется покой, может применяться
аппарат внешней фиксации. Сначала врачам нужно добиться заживления мягких
тканей, и только через 5-7 дней следует выполнить внутреннюю фиксацию.
- Переломы диафиза (тела) большеберцовой кости
Причины. Это внесуставные переломы от верхней трети
до нижней трети голени. Во многих случаях для их диагностики достаточно качественной
рентгенограммы. Причины этих переломов самые разнообразные: начиная от
подворота ноги при обычной ходьбе до катания на коньках. Также подобные травмы
случаются и при автодорожных авариях, как внутри машины, так и вне её (так
называемый бамперный перелом).
Консервативное лечение. Перелом голени в ряде случаев
можно лечить консервативно. Консервативно лечат эти переломы у подростков и
детей в тех случаях, когда перелом стабилен и нет большого смещения отломков.
Есть отдельные направления консервативного лечения, которые позволяют лечить
без операции и взрослых пациентов. Однако, они не нашли широкого
распространения, потому что консервативное лечение взрослых требует больших
временных затрат, да и результаты не всегда предсказуемы. Недопустимы большие угловые
и ротационные смещения — большеберцовая кость нагружается весом тела, поэтому
восстановление анатомических соотношений является крайне важным.
Хирургическое лечение. Внутрикостный интрамедуллярный
остеосинтез – малоинвазивная операция, золотой стандарт для лечения диафизарных
переломов костей голени. Ось гвоздя практически совпадает с осью нагрузки. Это
значит, что риски разрушения конструкции при нагрузке весом тела до
консолидации перелома минимальны. Пациент, которому выполнен интрамедуллярный
остеосинтез, может ходить на этом гвозде до сращения перелома, внутрикостный
гвоздь выполняет функцию протеза кости. Однако, в Ильинской больнице
хирурги-ортопеды подходят к выбору метода остеосинтеза – пластиной или гвоздём
– очень сбалансированно, поскольку почти половина пациентов, которые были
оперированы по поводу перелома костей голени с помощью интрамедуллярного
гвоздя, испытывают боли в коленном суставе. При этом удаление гвоздя этой
проблемы не решает, поскольку причина боли – мультифакторная. У пластины по
сравнению с гвоздём есть самый главный недостаток – пластина лежит на кости и
полная нагрузка возможна только тогда, когда перелом срастётся. Выбор метода
зависит от типа перелома и от приоритетов пациента. К примеру, если пациент при
прочих равных условиях говорит врачу, что через 4 недели он должен ходить без
костылей, только с тростью – врач понимает, что при установке пластины достичь
этого не удастся. В этом случае врач должен рассказать о возможных последствиях
применения интрамедуллярного гвоздя – они не гарантированно наступят, но риск
есть. Очень часто при тяжёлых открытых переломах ни гвоздь, ни пластина не
используются, а лучшим и окончательным способом лечения перелома является аппарат
внешней фиксации. Не бывает «лучших способов» вообще. Бывает оптимальный способ
для данного конкретного перелома у данного конкретного пациента. Задача врача –
грамотно подобрать этот оптимальный вид хирургии.
- Реабилитация
Чем выше была энергия повреждения, тем сильней повреждены
мягкие ткани. Значит, тем больше времени нужно для заживления мягких тканей и
кости, и тем больше времени придётся потратить на реабилитацию. Врачи-реабилитологи
Ильинской больницы используют весь спектр современных методик восстановления функции
после перелома голени. Он включает в себя лечебную физкультуру, массаж,
различные виды аппаратной физиотерапии. Для каждого пациента составляется
индивидуальная программа, учитывающая его потребности и индивидуальные
особенности. Реабилитологи в содружестве с оперировавшим хирургом и врачами
общей практики делают процесс восстановления максимально быстрым и эффективным.
Реабилитацию можно проходить как в условиях стационара, так и на амбулаторной
основе.
Источник
Нужна дополнительная информация?
Спасибо за обращение.
Ваша заявка принята. Наш специалист свяжется с Вами в
ближайшее время
Переломы костей – это частичные или полные нарушения целостности костей при нагрузке, которая превышает прочность травмируемого участка скелета.
Причинами переломов костей могут быть либо травмы, либо дегенеративные изменения, вызванные какими-либо заболеваниями. Хирургическое лечение переломов костей необходимо в тех ситуациях, когда:
- Срастание переломов костей невозможно без оперативного вмешательства
- Сложные переломы представляют опасность и угрожают остальным тканям
- У пациента обнаружены открытые переломы
- Большие переломы требуют стабилизации
- Переломы, которые срослись неправильно.
Относительными показаниями к оперативному лечению переломов костей являются:
- Переломы, которые медленно консолидируются
- Переломы со вторичными смещениями обломков
- Если нет возможности провести закрытую репозицию
Диагностика переломов костей
В «СМ-Клиника» для постановки диагноза применяются:
- Рентгенологическая диагностика
- Магнитно-резонансная томография
- КТ
Подготовка к операции при переломах костей
Обязательные подготовительные мероприятия при подтверждении диагноза в «СМ-Клиника» включают в себя:
- Консультацию с травматологом-ортопедом, анестезиологом, кардиологом и терапевтом
- Электрокардиограмму
- Исследование функции внешнего дыхания
- Обзорную рентгенографию органов грудной клетки
- 21 лабораторный анализ
В качестве дополнительных обследований назначаются рентгенография и магнитно-резонансная и КТ томография. Операция противопоказана больным с выраженным остеопорозом, инфекционными заболеваниями и воспалительными процессами в области, где планируется операция, а также тяжелыми болезнями нервной системы.
подробнее
Операция
Больного госпитализируют в стационар за 1-2 дня до назначенной даты операции. На сегодняшний день в «СМ-Клиника» для оперативного лечения переломов костей используется остеосинтез, при котором отломки костей собираются вместе, а затем фиксируются в правильном физиологическом положении благодаря специальным фиксаторам (пластинам, штифтам и т.д).
- Операции при переломах костей.
Операция проводится под комбинированной анестезией. Хирург производит разрез в той области, где произошел перелом. После того как достигнуто оптимально анатомическое соотношение отломков, они фиксируются пластинами или штифтами. Если у больного диагностирован костный дефект, он заполняется костным трансплантатом. Подавляющее большинство фиксаторов для выполнения остеосинтеза изготавливается из титана, который является не только прочным, но и совместимым с тканями человека. Данная методика хирургического лечения эффективна при переломах длинных трубчатых костей, а чаще всего, единственная возможная. Преимуществами остеосинтеза являются максимально короткий восстановительный период, а также минимальный постельный режим.
Реабилитация после операции при переломах костей
Длительность пребывания пациента в стационаре составляет примерно 7-10 дней. Ему назначаются интенсивная и антикоагулянтная терапия. Уже спустя несколько дней после остеосинтеза больному разрешается ходить с помощью костылей, а также заниматься лечебной физкультурой. Необходимо носить дренаж и периодически перевязывать рану. В отдаленном послеоперационном периоде пациенты посещают физиотерапевтические процедуры, которые способствуют уменьшению отеков, снижению болевых ощущений и улучшению кровообращения. Благодаря им больной имеет возможность быстрее вернуться к нормальной жизни.
подробнее
Почему мы?
Преимущества лечения переломов костей в «СМ-Клиника»
- Применение современных технологий, позволяющих сократить реабилитационный период и время пребывания больного в стационаре
- Просторные и удобные палаты со всеми удобствами.
- Квалифицированный медицинский персонал, осуществляющий круглосуточный уход за пациентами, госпитализированными в стационар.
- Устранение дискомфорта и болезненных ощущений, которые мешали работать, двигаться и ходить
- Комфортные операционные, оборудованные по последнему слову техники
- Возможность ранней активизации больного.
Хотите, мы Вам перезвоним?
Спасибо за обращение.
Ваша заявка принята. Наш специалист свяжется с Вами в ближайшее время
Врачи
Хирургические площадки
Стационарные хирургические операции проводятся в следующих клиниках
Консультативные центры
Консультации хирургов по вопросам оперативного лечения и малые амбулаторные операции проводятся во всех клиниках холдинга
Источник
Îáåùàë íàïèñàòü î êðèçèñå.
Îáåùàë ïîòîìó, ÷òî òåðìèí ðàñõîæèé, à ñîäåðæàíèå, êàê îêàçàëîñü, îïðåäåëåíî íåâíÿòíî. Ïîñìîòðåë áåãëî, ÷òî èìååòñÿ â ñåòè ïî ýòîìó ïîâîäó åñòü àâòîðû, êîòîðûå, ñóäÿ ïî âñåìó, ïîíèìàþò, â ÷åì ñóòü êðèçèñà, íî ïî êàêîé-òî ïðè÷èíå íå ñôîðìóëèðîâàëè ñâîå ïðåäñòàâëåíèå â ïðîñòûõ è ïîíÿòíûõ ñëîâàõ. Åñòü êëàññèêè, ê êîòîðûì ïîëîæåíî îòíîñèòüñÿ ñ ïî÷òåíèåì, íî íå âñåãäà îíè ïèñàëè ëåãêî è ÷åòêî.
Ñàìîíàäåÿííî ïîïðîáóþ ñàì, âäðóã ïîëó÷èòñÿ ëó÷øå.
Ïî-êèòàéñêè «êðèçèñ» ïèøåòñÿ äâóìÿ èåðîãëèôàìè: «ïðîáëåìà» «âîçìîæíîñòü».
Ýòî íåïðàâäà, íî êðàñèâî.
 áûòó êðèçèñîì èìåíóåòñÿ ëþáîå äîâîëüíî ñòîéêîå ñîñòîÿíèå ðàçäðàÿ, äóøåâíîãî ðàçëàäà, êîãäà âñå êàòèòñÿ êóâûðêîì, âûãëÿäèò áåññìûñëåííûì è íåäðóæåëþáíûì, êîãäà ïîðòÿòñÿ îòíîøåíèÿ ñ ëþäüìè è äàæå ñ âåùàìè, êîãäà íåïîíÿòíî, «êóäû áå÷ü», è âîîáùå âñå ïëîõî. Íî â áûòó è äåïðåññèåé çà÷àñòóþ èìåíóåòñÿ äóðíîå íàñòðîåíèå, à íå äèàãíîç.
ß ñêëîíåí ñ÷èòàòü, ÷òî ëþáûå ñîñòîÿíèÿ òàêîãî ðîäà îáóñëîâëåíû ðàáîòîé àäàïòàöèîííîãî ìåõàíèçìà. Ïåðâè÷íî íåêîìôîðòíîå èçìåíåíèå âíåøíåé èëè âíóòðåííåé ñèòóàöèè, äîñòàòî÷íî ñèëüíîå, ÷òîáû ïðèâû÷íûå ñòåðåîòèïû îêàçàëèñü íåàäåêâàòíûìè íîâîé ñèòóàöèè, íåàêòóàëüíûìè, ÷òîáû âîçíèêëà íåîáõîäèìîñòü âûðàáîòêè íîâûõ, àäåêâàòíûõ ñòåðåîòèïîâ âîñïðèÿòèÿ è ïîâåäåíèÿ.
Âàæíî, ÷òîáû èçìåíåíèå áûëî íåêîìôîðòíûì è äîñòàòî÷íî ñèëüíûì, ïðè ýòîì è çàïóñêàåòñÿ àäàïòàöèîííûé ïðîöåññ. Îí îáû÷íî íåïðèÿòåí, èíîãäà äî áîëåçíííîñòè. Íàïîìíþ, ÷òî ïðèðîäó èíòåðåñóåò (óñëîâíî ãîâîðÿ), ÷òîáû ÷åëîâåê âûæèâàë è ðàçìíîæàëñÿ, è ñîâñåì íå èíòåðåñóåò, íàñêîëüêî åìó õîðîøî îò òîãî, ÷òî èìåííî îáóñëîâëèâàåò ýòè ðåçóëüòàòû.
Âñòðåòèë ãäå-òî ðàññóæäåíèå: ìóæñêèå ÿè÷êè òðåáóþò îòíîñèòåëüíî íåâûñîêîé òåìïåðàòóðû, ÷òîáû ñïåðìàòîçîèäû ñîõðàíÿëè ïîäâèæíîñòü. Ïðèðîäà ðåøàåò ýòîò âîïðîñ ïðîñòî: âûíîñèò èõ íàðóæó. Ïðàâäà, ïðè ýòîì âîçíèêàåò îïàñíîñòü èõ ïîâðåäèòü. Îäíàêî è ýòîò âîïðîñ ðåøàåòñÿ ïðîñòî: ÿè÷êè íàäåëÿþòñÿ âûñîêîé ÷óâñòâèòåëüíîñòüþ, è ÷åëîâåê íà÷èíàåò èõ ïàíè÷åñêè áåðå÷ü. Çàäà÷à ðåøåíà. ×åëîâåêó íåóäîáíî, íó äà êòî æ åãî ñïðîñèò…
Èòàê. Ìèð êàêèì-òî îáðàçîì èçìåíèëñÿ íàñòîëüêî, ÷òî ñòàðûå ñïîñîáû óäîâëåòâîðåíèÿ ïîòðåáíîñòåé íå ðàáîòàþò. Ñîáñòâåííî, â ýòîì è åñòü äèñêîìôîðò. È òåïåðü íàäî êàê-òî èíà÷å. À êàê èíà÷å íåïîíÿòíî. Ìîæíî ïîñìîòðåòü íà äðóãèõ, íî òàê íå íðàâèòñÿ. Îäíîâðåìåííî, ñ äðóãîé ñòîðîíû, èäåò ïðîöåññ ïåðåæèâàíèÿ ïîòåðè, à ñ òðåòüåé ñòîðîíû íàðàáîòêà íîâûõ ñïîñîáîâ óäîâëåòâîðåíèÿ ïîòðåáíîñòåé, ÷òî òîæå íåïðèÿòíî, ïîòîìó ÷òî ó÷èòüñÿ îáû÷íûé ÷åëîâåê íå î÷åíü ëþáèò. À õîòü áû è ëþáèë, íèêòî æ åìó íå ñîîáùàåò, ÷òî îí ó÷èòñÿ, è íå îðãàíèçóåò ó÷åáíûé ïðîöåññ â ùàäÿùåì ðåæèìå.
Íàéäåííûå ìíîé êëàññèôèêàöèè êðèçèñîâ îïðåäåëÿþò òîëüêî õàðàêòåð èçìåíåíèé ñèòóàöèè: òðàâìàòè÷åñêèé êðèçèñ, âîçðàñòíîé, ýêçèñòåíöèàëüíûé, à âîò ñàì ïðîöåññ, ïîõîæå, äîñòàòî÷íî ñòåðåîòèïåí.
Íåñêîëüêî îñîáíÿêîì ñòîèò ýêçèñòåíöèàëüíûé êðèçèñ, ïîñêîëüêó îáóñëîâëåí íå óõóäøåíèåì ñèòóàöèè, à íàîáîðîò, ñóùåñòâåííûì ïðåâûøåíèåì àäàïòàöèîííîãî ïîòåíöèàëà íàä èñïîëüçóåìûìè âîçìîæíîñòÿìè, è ïàíè÷åñêèå ìåòàíèÿ îïðåäåëÿþòñÿ èíòåíöèåé «÷òî ìíå åùå ñäåëàòü?», íî â îñòàëüíîì îí äîñòàòî÷íî ïîõîæ íà âñå îñòàëüíîå. Ìîæåò áûòü, êîãäà-íèáóäü îïèøó åãî îòäåëüíî.
Ðàçáåðåì ïðîöåññ êðèçèñà íà ïðèìåðå òðàâìàòè÷åñêîãî ýòî êîãäà ÷åëîâåê âíåçàïíî ëèøàåòñÿ ÷åãî-òî, ÷òî óäîâëåòâîðÿëî åãî ïîòðåáíîñòè, èëè ïîìîãàëî óäîâëåòâîðÿòü, è îí òåïåðü ñèäèò (èëè áåãàåò) ñ õðîíè÷åñêè íåóäîâëåòâîðåííîé ïîòðåáíîñòüþ, à òî è íå ñ îäíîé, è òùåòíî ùåëêàåò íåðàáîòàþùèì âûêëþ÷àòåëåì. Îñíîâíûå ñèòóàöèè ñìåðòü áëèçêèõ, ðàçâîä, ïîòåðÿ ðàáîòû, ñòîéêàÿ ïîòåðÿ òðóäîñïîñîáíîñòè â ðåçóëüòàòå áîëåçíè èëè òðàâìû, èçìåíåíèå óñëîâèé ñóùåñòâîâàíèÿ â ðåçóëüòàòå âîéíû, ïåðååçäà â íåäðóæàëþáíóþ îáñòàíîâêó (ïðåæäå âñåãî âûíóæäåííîãî), è òîìó ïîäîáíîå.
Âàæíî, ÷òî èçìåíåíèÿ ïðîèñõîäÿò ðåçêî. Åñëè ÷åëîâåê ëèøàåòñÿ ÷åãî-òî, ÷åì îí ïîñòîÿííî ïîëüçîâàëñÿ, ïîñòåïåííî, òî êðèçèñà íå ïðîèñõîäèò, ïîòîìó ÷òî îí (÷åëîâåê) óñïåâàåò íå òîðîïÿñü ïðèñïîñîáèòüñÿ. Íå òî, ÷òîáû ýòîò ïðîöåññ áûë êîìôîðòåí, íî ïîðöèè àäàïòàöèîííûõ óñèëèé ïîñèëüíû è äîñòóïíû.
Âîçüìåì, ê ïðèìåðó, òàêóþ âàæíóþ âåùü, êàê ýëåêòðè÷åñòâî. Æèòü áåç íåãî ìîæíî, íî íåêîìôîðòíî. È âîò, ñíà÷àëà ìû îãðàíè÷èâàåì ÷åëîâåêà â ïîòðåáëÿåìîé ìîùíîñòè, íàïðèìåð. Îí íà÷èíàåò ïîëüçîâàòüñÿ ãàçîâîé ïëèòîé èëè ïðèìóñîì, ÷òîáû íå âêëþ÷àòü ýëåêòðè÷åñêèé ÷àéíèê èëè ìèêðîâîëíîâêó. Çàòåì ìû îãðàíè÷èâàåì âðåìÿ ïîëüçîâàíèÿ. Îí íà÷èíàåò çàðÿæàòü ñâîè ãàäæåòû â äîñòóïíîå âðåìÿ èëè â äðóãîì ìåñòå. Ìû ïðîäîëæàåì ñíèæàòü äîñòóïíóþ ìîùíîñòü è óâåëè÷èâàòü ïåðèîäû îòêëþ÷åíèÿ.  õîçÿéñòâå çàâîäÿòñÿ ôîíàðèêè, àêêóìóëÿòîðû, ìåõàíè÷åñêèå ÷àñû, íàãðåâàòåëüíûå ïðèáîðû íà ãàçå è ñîëÿðêå, à òî è íà äðîâàõ, è ê òîìó ìîìåíòó, êàê ìû îòêëþ÷èì åìó ýëåêòðè÷åñòâî ïîëíîñòüþ, íàêîïèòñÿ âñå íåîáõîäèìîå, ÷òîáû ñóùåñòâîâàòü â ýòîé ñèòóàöèè áîëåå-ìåíåå êîìôîðòíî.
À åñëè ìû ñäåëàåì òî æå ñàìîå âíåçàïíî, òî ÷åëîâåê îêàæåòñÿ íåïðèñïîñîáëåííûì ê íîâîé ðåàëüíîñòè, îí áóäåò ñòàëêèâàòüñÿ ñ ìíîæåñòâîì ôðóñòðàöèé ïðàêòè÷åñêè åæåìèíóòíî. Ïîñòàâèòü ÷àé íåò. Çàëåçòü â èíòåðíåò íåò. Âêëþ÷èòü ñâåò íåò. Ïîñëóøàòü ìóçûêó íåò. Ïîíÿòíî, ÷òî òàêîå êîëè÷åñòâî íåïðèâû÷íûõ îãðàíè÷åíèé âûçîâåò ó íåãî íåäîâîëüñòâî íå òîëüêî êîëè÷åñòâåííî, íî, âîçìîæíî, è êà÷åñòâåííî äðóãîãî óðîâíÿ. Êà÷åñòâåííî äðóãîãî òåì, ÷òî ñòåïåíü íåïðèñïîñîáëåííîñòè îáðàçà æèçíè ê ñèòóàöèè âûçûâàåò ðåôëåêòîðíóþ àêòóàëèçàöèþ àäàïòàöèîííîãî ïðîöåññà. ×åëîâåê ñòàíîâèòñÿ íåñïîñîáåí äóìàòü íè î ÷åì äðóãîì, êðîìå êàê î òîì, êàê æå åìó ïëîõî è ÷òî åìó òåïåðü ñ ýòèì äåëàòü.
È âîò òóò ó íàñ äîëæåí ñòîÿòü áîëüøîé è çàìåòíûé øåñò ñ ôëàæêîì. Äóìàòü ÷åëîâåê íàó÷èëñÿ îòíîñèòåëüíî íåäàâíî. È ïðàâèëüíûé è ïîíÿòíûé âîïðîñ «÷òî äåëàòü?», áóäó÷è íå òîëüêî ëîãè÷åñêè, íî è ýìîöèîíàëüíî íàïðÿæåííûì, çàïóñêàåò íå ðàçóìíîå ïîâåäåíèå ñôîðìóëèðîâàòü çàäà÷ó, îçíàêîìèòüñÿ ñ ìíåíèÿìè ýêñïåðòîâ, îáðàòèòüñÿ ê èñòî÷íèêàì èíôîðìàöèè, à èíñòèíêòèâíóþ æèâîòíóþ ðåàêöèþ: áåãàòü, ìåòàòüñÿ, ñóåòèòüñÿ, òûêàòüñÿ âî âñå äûðû â íàäåæäå íàòîëêíóòüñÿ íà ðåøåíèå. Ëèáî íàîáîðîò, çàòàèòüñÿ â òåìíîì óãëó â íàäåæäå, ÷òî âñå ñàìî ïðîéäåò.
Åùå ðàç: ýòî íå ðàçóìíîå ïîâåäåíèå, à èíñòèíêòèâíîå. Ïðèìåðíî òîãî æå êëàññà àâòîìàòèçìà, ïðè êîòîðîì ó èñïóãàííîãî ÷åëîâåêà «îòíèìàþòñÿ íîãè» âìåñòî òîãî, ÷òîáû äåéñòâîâàòü. Ñðàáàòûâàåò äðåâíèé àâòîìàòèçì «çàòàèòüñÿ» (åñòü åùå «óáåãàòü» è «äðàòüñÿ»).
Âîçíèêëà â ìîçãó ñìåøíàÿ êàðòèíêà: íà÷àëüíèê íàáðàñûâàåòñÿ íà ïîä÷èíåííîãî ñ ðàçíîñîì, à òîò ïàäàåò íà ïîë è ïðèòâîðÿåòñÿ òðóïîì.
Òàêîå ïîâåäåíèå è ýìîöèîíàëüíîå ñîñòîÿíèå, åìó àäåêâàòíîå, óìåðåííî öåëåñîîáðàçíî è äîâîëüíî íåïðèÿòíî, íî âåäü è ðàññ÷èòàíî îíî íà íåðàçóìíîå æèâîòíîå. Íå ñôîðìèðîâàëñÿ åùå ó ÷åëîâåêà àëãîðèòì îáðàáîòêè êðèçèñà, ó÷èòûâàþùèé íàëè÷èå ðàçóìà.
È ýòî ïîëîâèíà ïðîáëåìû êðèçèñà. Âòîðàÿ ïîëîâèíà â òîì, ÷òî äóðíîå ñîñòîÿíèå âèäèòñÿ äëÿ îáûâàòåëÿ íàèáîëåå âàæíîé ÷àñòüþ åãî ðåàëüíîñòè, à âîâñå íå âñåãî ëèøü ñòèìóëîì äëÿ äåÿòåëüíîñòè. Èìåííî ïîýòîìó îáûâàòåëåì íàëè÷èå êðèçèñà äèàãíîñòèðóåòñÿ ïî äèñôîðèè. È èìåííî ïîýòîìó ñâîþ öåëü îí âèäèò åäèíñòâåííî â èçáàâëåíèè îò ýòîãî ñîñòîÿíèÿ ëþáûì ïîäõîäÿùèì îáðàçîì. Íåò, ïðàâèëüíî, ÷òî ëþáûì, òàê è çàäóìàíî. Íî çàäà÷à àäàïòàöèè êàê ïðàâèëî íå îñîçíàåòñÿ!
Íàäî êóäà-íèáóäü âñòàâèòü öèòàòó èç ñòàòüè «Òåìíàÿ ñòîðîíà ñèëû Îò÷àÿíèå», íàïðèìåð ñþäà.
Ïðîñòåéøèé äóøåâíûé êðèçèñ âîçðàñòíîé. ×åëîâåê, íàïðèìåð ìóæ÷èíà, âäðóã îáíàðóæèâàåò, ÷òî ó íåãî ëûñèíà, áðþøêî, ÷òî îí íå ìîæåò ïðîáåæàòü êèëîìåòð èëè êðóòèòü ñîëíûøêî. ×òî ó íåãî íå ïîëó÷àåòñÿ âèðòóîçíî ðàçáèðàòüñÿ â íîâîìîäíûõ ãàäæåòàõ, åìó ïðîòèâíà ñîâðåìåííàÿ ìóçûêà. ×òî äëèííîíîãèå áàðûøíè íå òîëüêî íå ïðèíèìàþò åãî âñåðüåç, íî è ñàìè íå ïðèâëåêàþò åãî ñâîèìè èäèîòñêèìè íàðÿäàìè, ìàêèÿæàìè, ïèðñèíãàìè è òàòóòøêàìè, è, â îñîáåííîñòè, áåññìûñëåííûì ñëåíãîì. ×òî âûó÷èòüñÿ íà êîãî-òî îí óæå íå ìîæåò, äà è íåò ó íåãî íè äåíåã, íè âðåìåíè íà òàêèå àâàíòþðû. ×òî åãî äàâíî óæå íå íàçûâàþò íà ðàáîòå «ïåðñïåêòèâíûì»: êàêèå óæ òàì ïåðñïåêòèâû? ïîðà è î ïåíñèè ïîäóìàòü. ×òî äîñòèã îí ñâîåãî ïîòîëêà âåçäå è â ëè÷íîé æèçíè: ó íåãî ðàñïîëíåâøàÿ öåëëþëèòíàÿ æåíà ñ îòâèñøèìè ãðóäÿìè è äâîå íàãëûõ äåòåé. È â ðàáîòå: åäâà òÿíåò òî, â ÷åì ñòðåìèëñÿ áûòü ïåðâûì. È â ñïîðòå: äà êàêîé óæ òàì ñïîðò… È æèçíü, â îáùåì, ïðîøëà. Âñå îí ñîáèðàëñÿ, ñîáèðàëñÿ ÷òî-òî ñäåëàòü, è íå ñîáðàëñÿ. È ïî Öåíòðàëüíîé Àôðèêå åìó óæ íå ïîåçäèòü, åñëè íå ñ÷èòàòü åãèïåòñêèõ êóðîðòîâ, è êíèãó íå íàïèñàòü íå îáó÷åí, è íà ãèòàðå îí òîëüêî ïðèïåâ îò «Smoke on the water» óìååò.
 îáùåì, âñå. È ñòàíîâèòñÿ åìó ïîãàíî-ïîãàíî, è íå ñäåëàòü óæå íè÷åãî, ïîòîìó ÷òî áûëî âðåìÿ, êîãäà ìîæíî áûëî ñäåëàòü, à îí òîëüêî ïèë, ãóëÿë è èãðàë â òàí÷èêè. Îíî è íåïëîõî, â îáùåì, áûëî, íî âåäü ìîæíî æå áûëî áû… È êàòèòñÿ ïî åãî ñåäîé ùåòèíå ñêóïàÿ ìóæñêàÿ ñëåçà, è òÿíåòñÿ ðóêà ê áóòûëêå, õîòü è çíàåò îí, ÷òî óæ íå äâàäöàòü ëåò, è æåëóäîê, è äàâëåíèå, è íå ñ êåì… È âûòü õî÷åòñÿ îò áåçûñõîäíîñòè.
À ìåæäó òåì, èìåííî ïðîöåññ àäàïòàöèè, íåâàæíî, âîñïðèÿòèÿ èëè ïîâåäåíèÿ (èëè òîãî è äðóãîãî) ÿâëÿåòñÿ è ïðè÷èíîé, è öåëüþ åãî äóøåâíûõ òåðçàíèé! È âûïðîñèòü ó âðà÷à òàáëåòêó íå ñðåäñòâî îò êðèçèñà, à, êàê ìàêñèìóì, ñïîñîá ïðèâåñòè ñåáÿ â îòíîñèòåëüíûé ïîðÿäîê, ÷òîáû â íåì ïîðàáîòàòü íàä ïðèñïîñîáëåíèåì ê ðåàëüíîñòè íå æèâîòíûì ñïîñîáîì ìåòàíèÿ è òûêàíèÿ, à ÷åëîâå÷åñêèì, ðàçóìíûì.
Âîîáùå-òî êðèçèñ ìîæåò îáðàáîòàòüñÿ è ñàì ñîáîé, ïîñêîëüêó èíñòèíêòèâíàÿ àäàïòèâíîñòü ÷åëîâåêà îñòàåòñÿ äîâîëüíî âûñîêîé èíîãäà è äî ñòàðîñòè. Ëþäè, áûâàåò, ïðîæèâàþò ñâîè êðèçèñû ñàìîñòîÿòåëüíî. Íî èìåííî «áûâàåò», åñëè ïîâåçåò.
Åñëè àäàïòàöèîííûé ïîòåíöèàë ÷åëîâåê íåäîñòàòî÷íî âûñîê, òî êðèçèñ ìîæåò ïðèâåñòè ê âòîðè÷íûì ïîòåðÿì: íåîïòèìàëüíûì (ìÿãêî âûðàæàÿñü) ðåøåíèÿì èëè ê ñòîéêîé äåïðåññèè.
Åñëè æå ÷åëîâåê ñàì ïî ñåáå àíîìàëüíî ðàçóìåí, èëè åñëè ó íåãî õâàòèëî ñîîáðàçèòåëüíîñòè îáðàòèòüñÿ ê ïñèõîòåðàïåâòó, òî ñòðàòåãèÿ îáðàáîòêè êðèçèñà ñâîäèòñÿ ê äâóì íàïðàâëåíèÿì: îáëåã÷åíèþ ñèþìèíóòíîé ñèòóàöèè è íàðàáîòêå íîâûõ íàâûêîâ, àäåêâàòíûõ íîâîé ðåàëüíîñòè. Èíòåðåñíî, ÷òî íîâûå, îñîçíàííî âûðàáîòàííûå íàâûêè ìîãóò áûòü êóäà ýôôåêòèâíåå è àäåêâàòíåå ñòàðûõ, äàæå â îáëàñòÿõ, íå îòíîñÿùèõñÿ ê ïðè÷èíàì êðèçèñà. ×òî, âïðî÷åì, åñòåñòâåííî.
È ÿ êàòåãîðè÷åñêè íå ïîíèìàþ ñïåöèàëèñòîâ, êîòîðûå êëèåíòà â êðèçèñå íà÷èíàþò òåðçàòü âîïðîñàìè î åãî äåòñòâå è èñêàòü â ýòîì äåòñòâå âûòåñíåííûå òðàâìû. Òî åñòü ïîíÿòü ìîãó, íî íå êàê ñïåöèàëèñòîâ. Èíñòðóìåíò äîëæåí ñîîòâåòñòâîâàòü çàäà÷å, à íå ïðèâû÷êàì.
ß îáû÷íî íå îäîáðÿþ ïðèìåíåíèå «òàáëåòîê» äëÿ êîððåêöèè íàñòðîåíèÿ, òàê êàê èìåííî äèñôîðèÿ è íåóäîâëåòâîðåííîñòü ÿâëÿþòñÿ äâèæóùåé ñèëîé äëÿ ðàáîòû íàä ñèòóàöèåé, è ôàðìàöåâòè÷åñêîå óìèðîòâîðåíèå îñëàáëÿåò íàïðàâëåííîñòü ÷åëîâåêà íà äåéñòâèå, íà àäàïòàöèþ, íî ñîãëàñåí, ÷òî áûâàþò ñëó÷àè, êîãäà äèñêîìôîðò íàñòîëüêî âåëèê, ÷òî, íàïðîòèâ, áëîêèðóåò ñïîñîáíîñòü ÷òî-òî äåëàòü, è òîãäà áåç õèìèè íå îáîéòèñü.
Ìåæäó ïðî÷èì, íàçíà÷åíèå ïðåïàðàòîâ íàõîäèòñÿ â êîìïåòåíöèè ñïåöèàëèñòîâ ñ ìåäèöèíñêèì îáðàçîâàíèåì, â ïåðâóþ î÷åðåäü ïñèõèàòðîâ, íî íå ïñèõîëîãîâ è íå ïñèõîàíàëèòèêîâ, íå òîëüêî ïîòîìó, ÷òî «íå ïîëîæåíî», íî è ïîòîìó, ÷òî ðàçíûå ñîñòîÿíèÿ òðåáóþò ðàçíûõ ðåöåïòîâ, íàñòîëüêî ðàçíûõ, ÷òî íåïðàâèëüíî ïîäîáðàííûé àíòèäåïðåññàíò ìîæåò íå òîëüêî íå ïîìî÷ü, íî è óñóãóáèòü ïîëîæåíèå, âïëîòü äî ñóèöèäà.
Ñîáñòâåííî, ÷òî ÿ áðþçæó… Åñëè âàñ ïîñòèã êðèçèñ, íàïèøèòå ìíå, è ÿ ñìîãó ïðîâåñòè âàñ ïî íåìó ïëàâíî è ìÿãêî. Íó èëè áûñòðî è æåñòêî. Êàê ðåøèì.
Òèïè÷íûå òàêòèêè àäàïòàöèè ìîãóò âêëþ÷àòü â ñåáÿ:
Ïîñòåïåííîå ïðèñïîñîáëåíèå, òî åñòü äåòàëüíóþ è ïîñëåäîâàòåëüíóþ ïðîðàáîòêó âñåõ íàèáîëåå âàæíûõ ôðóñòðàöèé, êàæäîé ïî îòäåëüíîñòè. Äåàêòóàëèçàöèþ êàæäîãî ñòåðåîòèïà, ñðûâ êàæäîãî øàáëîíà, è òàêóþ æå ïîñòåïåííóþ íàðàáîòêó íîâîãî ñïîñîáà âîñïðèÿòèÿ è äåéñòâèÿ. Ýòî õîðîøî ðàáîòàåò ïðè çàòÿæíîì êðèçèñå, íàïðèìåð, ïðè ïîòåðå êîíå÷íîñòè èëè çðåíèÿ, êîãäà íåìèíóåìî íàäî ó÷èòüñÿ äåëàòü âñå íåîáõîäèìîå ñ íîâûìè îãðàíè÷åíèÿìè.
Ñìåíà îáñòàíîâêè. Ðåêîìåíäàöèÿ ïñèõîëîãà ñìåíèòü îáñòàíîâêó âîâñå íå «ñîâåò îò áàëäû» (ÿ íàäåþñü), à ìåòîä, ïîçâîëÿþùèé îòñòðàíèòüñÿ îò ôðóñòðàöèé, ñîïðîâîæäàþùèõ îáû÷íóþ ñèòóàöèþ, è ïîæèòü êàêîå-òî âðåìÿ â àëüòåðíàòèâíîé ðåàëüíîñòè, â êîòîðîé àäåêâàòíîå ïîâåäåíèå íå ñâÿçàíî ñ ïðèâû÷íûìè àâòîìàòèçìàìè, ÷òîáû àäàïòàöèÿ ê îñòàâëåííîé âäàëåêå æèçíè ïðîèçîøëà â ïåðâóþ î÷åðåäü óìîçðèòåëüíî, à ñòðåññ îò íåîæèäàííîé êàòàñòðîôû ñãëàäèëñÿ. Òîãäà ÷åëîâåê ïî âîçâðàùåíèè â êàêîé-òî ìåðå óæå èìååò ïðåäñòàâëåíèå î òîì, êàê îí áóäåò æèòü, è íàõîäèòñÿ óæå â áîëåå-ìåíåå êîìôîðòíîì ñîñòîÿíèè, ÷òîáû äåéñòâîâàòü ðàçóìíî è ïîñëåäîâàòåëüíî.
Âïðî÷åì, ëþäè èíîãäà íå âîçâðàùàþòñÿ íà ñòàðîå ìåñòî, à òàê è îñòàþòñÿ â Íåïàëå ïàñòè ÿêîâ èëè ïåðååçæàþò â òðåòüå ìåñòî, âíåçàïíî îñîçíàâ ñâîå «èñòèííîå ïðåäíàçíà÷åíèå». Íî ýòî óæå îòäåëüíàÿ òåìà, ÿ åå êîñíóñü ÷óòü ïîçæå.
Ñíèæåíèå óðîâíÿ ïðèòÿçàíèé. Íàïðèìåð, â ñëó÷àå ðàçâîäà. Âèäèòå ëè, êîãäà ÷åëîâåê ïðèñïîñàáëèâàëñÿ ê òîìó, ÷òî ó íåãî áûëî, è ÷òî îí ïîòåðÿë, ýòî áûëî â êàêîì-òî ïðîøëîì, â êîòîðîì îí ýòî ÷òî-òî ïðèîáðåòàë. Ïðèâûêàíèå ê ïàðòíåðó ïðîèñõîäèëî èç ñèòóàöèè, â êîòîðîé ïàðòíåðà ó íåãî åùå íå áûëî, è ñîçäàâàëàñü ðåàëüíîñòü, ãäå ïàðòíåð åñòü. Òåïåðü æå åìó íàäî ïåðåñêî÷èòü â íåêóþ ïàðàëëåëüíóþ ðåàëüíîñòü, â êîòîðîé ïàðòíåðà îïÿòü (âñå åùå) íåò. Ýòî êàê íà æåëåçíîé äîðîãå: ÷òîáû ïåðåñêî÷èòü íà ñîñåäíèå ïóòè, íàäî âåðíóòüñÿ ê ñòðåëêå è çàíîâî íàìîòàòü êèëîìåòðû äî òîé æå òî÷êè. Âìåñòî ïðèâû÷íîé ðîëè ñåìåéíîãî ÷åëîâåêà ñ óñòðîåííûì áûòîì ÷åëîâåê îêàçûâàåòñÿ õîëîñòûì (íåçàìóæíåé), áåç ïðèâû÷íîé îïîðû, â ñîñòîÿíèè íåîáõîäèìîñòè äåëàòü êàêèå-òî (íåïðèâû÷íûå) äåëà ñàìîìó è èñêàòü ñåáå ïàðó.
Òî åñòü ïñèõîëîãè÷åñêè ÷àñòü áèîãðàôèè êàê áû «îòìåíÿåòñÿ», âûáðàñûâàåòñÿ ñòàâøèé áåñïîëåçíûì, ïóñòü è êîìôîðòíî ïðèâû÷íûé áàãàæ, è ÷åëîâåê íà÷èíàåò ðàçâèâàòü ñâîþ ëè÷íóþ èñòîðèþ ñ òîé òî÷êè, â êîòîðîé îí íàõîäèëñÿ ãîäû òîìó íàçàä. Çäåñü âàæíî ïîíèìàòü, ÷òî íå ñîâñåì ñ òîé òî÷êè: íàðàáîòàí îïûò, óìåíèÿ, æèçíåííàÿ ìóäðîñòü, õîòÿ ïîòåðÿíû êàêèå-òî äðóãèå ðåñóðñû. Òî åñòü ñèòóàöèÿ íåñêîëüêî áîëåå âûãîäíàÿ, ÷åì òîãäà.  ÷åì-òî, êîíå÷íî, ìåíåå, íî â ÷åì-òî è áîëåå.
Çäåñü åñòü õîðîøàÿ âîçìîæíîñòü:
Èçìåíåíèå æèçíåííîãî âûáîðà. ×åëîâåê çà÷àñòóþ èäåò íàêàòàííûì ïóòåì, ïðèâû÷íûì, íî, áûâàåò, íåîïòèìàëüíî âûáðàííûì. Ðåçêî èçìåíèòü åãî îáû÷íî ñòðàøíî, òàê êàê íå õî÷åòñÿ òåðÿòü íàêîïëåííûå ñâÿçè, îïûò, ðåïóòàöèþ. À ïðè ñíèæåíèè óðîâíÿ ïðèòÿçàíèé ïðîèñõîäÿùèå ïîòåðè âñå ðàâíî ïðèíèìàþòñÿ, è ñîçäàåòñÿ óäîáíàÿ ïñèõîëîãè÷åñêàÿ ñèòóàöèÿ äëÿ ïåðåñìîòðà âûáîðà â ïðîøëîì.  òàêèå ìîìåíòû ÷åëîâåê èìååò âîçìîæíîñòü ïðèçíàòüñÿ ñåáå, ÷òî îí âîâñå íå õîòåë áûòü ýêîíîìèñòîì, à õîòåë áûòü ñàäîâíèêîì, è ðàç óæ âñå ïîøëî ïðàõîì, òàê ïî÷åìó áû íå ïëþíóòü è íà çàíÿòüñÿ ëþáèìûì äåëîì? ×àñòî ñî÷åòàåòñÿ ñî ñìåíîé îáñòàíîâêè, è ÿ óæå îá ýòîì óïîìèíàë, êîãäà ãîâîðèë, ÷òî ëþäè, ìåíÿÿ îáñòàíîâêó, èíîãäà äåëàþò ýòî ñ êîíöàìè.
Ïîèñê àëüòåðíàòèâ.  ñòàòüå «Áîÿðå, à ìû ê âàì ïðèøëè!» ÿ ìèìîõîäîì äàë ðåêîìåíäàöèþ ïî òåðàïèè íåñ÷àñòíîé ëþáâè:
…ñëó÷àåòñÿ, ÷òî ëþäè íå ñõîäÿòñÿ â ñâîèõ òðåáîâàíèÿõ è èíòåðåñàõ. Âðîäå áû, íè÷åãî ñòðàøíîãî, ïîáëàãîäàðèëè äðóã äðóãà è ðàçîøëèñü, íî êàê áûòü, êîãäà îäèí ÷åëîâåê äðóãîãî ïîëíîñòüþ óñòðàèâàåò, à âòîðîé ê ïåðâîìó â ëó÷øåì ñëó÷àå ðàâíîäóøåí. Ýòî íàçûâàåòñÿ íåñ÷àñòíîé ëþáîâüþ, íî êàê áû íè íàçûâàëîñü, íèêîìó îò ýòîãî íå ëåã÷å.
Áîëåçíü ñòàðàÿ, èçâåñòíàÿ, ñðåäñòâ îò íåå ìíîãî, îò àëêîãîëÿ è îòâîðîòà äî ãèïíîçà è ÍËÏ. Õîðîøèõ æå ñðåäñòâ, äà åùå òàêèõ, ÷òîáû íå ïðèøëîñü ïîòðàòèòü áîëüøèõ äåíåã íà ñïåöèàëèñòîâ, â êà÷åñòâå êîòîðûõ íå ìîæåøü áûòü óâåðåí, äîñòàòî÷íî ìàëî.
Îäíàêî îäíó ðåêîìåíäàöèþ ìîãó äàòü.
Êàê óæå áûëî ñêàçàíî, ìû âëþáëÿåìñÿ íå â èäåàëû, à òîëüêî â ïðåäìåò íàèëó÷øåãî âûáîðà èç äîñòàòî÷íî íåáîëüøîãî îáùåñòâà. ×åì ìåíüøå îáùåñòâî, òåì ìåíüøèå äîñòîèíñòâà òðåáóþòñÿ îò ïðåäìåòà íàøåãî îáîæàíèÿ. È õîòÿ îùóùåíèå âëþáëåííîñòè òàêîâî, ÷òî ïîâåðèòü â åãî ðàöèîíàëüíîñòü äîñòàòî÷íî òðóäíî, òåì íå ìåíåå ðàñøèðåíèå (è ñóùåñòâåííîå) êðóãà çíàêîìûõ, ñëó÷àåòñÿ, ÷óäåñíûì îáðàçîì ïîìîãàåò. Èìåííî ÷óäåñíûì îáðàçîì, èáî, åñëè âû ñîáèðàåòåñü òîñêîâàòü, ïèñàòü ñòèõè è ïèñüìà, ñèäåòü äîìà èëè áðîäèòü ïîä îêíàìè íè â ÷åì íå ïîâèííîãî ÷åëîâåêà, òî ýòî, ðàçóìååòñÿ, íè ê ÷åìó íå ïðèâåäåò. Åñëè æå âû ïîñòîÿííî áóäåòå îêðóæåíû ìíîæåñòâîì èíòåðåñíûõ, ÿðêèõ, ðàçíîîáðàçíûõ ëþäåé, íå òðàòÿ âðåìåíè íà êîíòðîëü ðàçâèòèÿ âàøèõ îùóùåíèé, òî, ñïóñòÿ ìåñÿö, ñëó÷àéíî âñòðåòèâøèñü ñ îòâåðãíóâøåé âàñ ëè÷íîñòüþ, âû îáíàðóæèòå, ÷òî íè÷åãî îñîáåííîãî-òî â íåì (íåé) è íåòó. Êîíå÷íî, ýòî íå ïàíàöåÿ, íî ïîïðîáîâàòü-òî ìîæíî.
Äåëî â òîì, ÷òî óíèêàëüíîñòü ïîòåðÿííîãî çà÷àñòóþ áûâàåò èëëþçîðíîé. Ñîáñòâåííî, èëëþçèÿ óíèêàëüíîñòè ÿâëÿåòñÿ îäíèì èç óñëîâèé âîçíèêíîâåíèÿ ëþáâè. Ýòî îòíîñèòñÿ íå òîëüêî ê íåñ÷àñòíîé ëþáâè èëè ê ðàçâîäó, íî è ê äðóãèì ïîòåðÿì. Äîâîëüíî ÷àñòî ëþäè òÿæåëî ïåðåæèâàþò ãèáåëü äîìàøíåãî ïèòîìöà, ïîñëå ÷åãî îòêàçûâàþòñÿ çàâîäèòü íîâîãî, òàê êàê «òàêîãî óæå íå áóäåò». Âñå ïðàâèëüíî, òàêîãî íå áóäåò, òàê âåäü íèêòî òàêîãî è íå ïðåäëàãàåò. Ïîëó÷è íîâîå. Åñëè òû ïîñìîòðåë ôèëüì, è îí êîí÷èëñÿ, ýòî æå íå ïîâîä íå ñìîòðåòü äðóãîé. Îá ýòîì ÿ ïèñàë â ñòàòüå «Èñêóññòâî òåðÿòü».
Ïðèìèðåíèå ñ îãðàíè÷åíèÿìè. Îá ýòîì òîæå ÿ ïèñàë â òîé æå ñòàòüå. Ê ñîæàëåíèþ, äàëåêî íå âñå ïîòåðè ìîãóò áûòü âîçìåùåíû. Íåêîòîðûå íåïîïðàâèìû è íåîáðàòèìû. Òåì íå ìåíåå, íîðìàëüíûé ïðîöåññ ïåðåæèâàíèÿ ïîçâîëÿåò ïðèíÿòü ïîòåðè è ïðîäîëæàòü æèòü. Äóìàþ, ýòà òàêòèêà õîðîøî çíàêîìà âñåì ïñèõîëîãàì.
Åñòü è äðóãèå òàêòèêè, íî òåìà ýòà óæå âûøëà çà îïèñàòåëüíûå ðàìêè, à âîïðîñ òåðàïèè êðèçèñà íàñòîëüêî îáøèðåí, ÷òî î íåì ìîæíî ïèñàòü êíèãó, à ÿ ê ýòîìó íå ãîòîâ. Ïîýòîìó çàêðóãëþ.
Ðåçóëüòàòîì ýôôåêòèâíîé îáðàáîòêè êðèçèñà äîëæíà ÿâëÿòüñÿ àäàïòèðîâàííàÿ ëè÷íîñòü ñ àäåêâàòíûì âîñïðèÿòèåì ðåàëüíîñòè è àäåêâàòíûì ïîâåäåíèåì. Íå äîëæíî îñòàâàòüñÿ íåïðîðàáîòàííûõ îáèä (çà÷åì îíè íóæíû?), è áîëåå òîãî, îïûò êðèçèñà äîëæåí ñîçäàòü íîâûé íàâûê âíóòðåííåé ðàáîòû ñ èçìåíÿþùåéñÿ ðåàëüíîñòüþ. Ïóñòü äàæå è âíåçàïíî èçìåíÿþùåéñÿ.  ýòîì ñìûñëå êðèçèñ äîëæåí íå òðàâìèðîâàòü ëè÷íîñòü, à ðàçâèâàòü åå, è áîëåçíåííîñòü åãî íå äîëæíà çàñòàâëÿòü âîñïðèíèìàòü ýòîò îïûò êàê èñêëþ÷èòåëüíî íåãàòèâíûé. Êðèçèñ äàåò âîçìîæíîñòü íå òîëüêî ïðîéòè åãî è íîðìàëèçîâàòüñÿ, íî è âûíåñòè ÷òî-òî ïîëåçíîå, êàê âî âíóòðåííåì ìèðå, òàê è âî âíåøíåì. Íå âñåãäà ýòî óäàåòñÿ, íî ñòðåìèòüñÿ ê ýòîìó, ðàç óæ âûïàë ñëó÷àé, íàäî.
Источник
