Больничный при переломе пястной кости
МКБ-10
строки
по ф.
N 16-ВН
по МКБ-10
локализация
травмы
травмы
сроки В
(в днях)
С осложнением
12-25
окологлазничной области
С осложнением
15-25
С осложнением
10-14
С осложнением
15-24
височно-нижне-челюстной области
С осложнением
10-14
(закрытый без упоминания о внутричерепной травме)
Без смещения
45-60
упоминания о внутричерепной травме)
Без смещения
МСЭ
150-165,
МСЭ
(закрытый без упоминания о внутричерепной
травме)
Без смещения
18-25
и верхней челюсти
Без смещения
15-20
Без смещения
28-30
лицевых костей (закрытый
без упоминания о внутричерепной травме)
МСЭ
С осложнением
18-21
тела или без него)
мозга
С осложнением
35-75
С осложнением
40-80,
МСЭ
С осложнением
60-90,
МСЭ
С осложнением
18-20
позвонков (закрытый без
упоминания о повреждении спинного мозга)
Без смещения
МСЭ
90-100,
МСЭ
позвонка
Без смещения
35-40
С осложнением
120-150
С осложнением
15-20
клетки
С осложнением
14-30
без упоминания о
повреждении спинного
мозга)
Без смещения
МСЭ
90-105,
МСЭ
позвонка
Без смещения
25-30
Без смещения
35-45
Без смещения
16-25
Без смещения
30-45
девяти ребер
Без смещения
45-80
двенадцатого
ребра
Без смещения
20-30
отдела
позвоночника и таза
части спины и таза
С осложнением
20-30
стенки
С осложнением
20-25
отдела позвоночника
(закрытый без упоминания о повреждении
спинного мозга)
Без смещения
МСЭ
110-120,
МСЭ
позвонка
Без смещения
26-30
Без смещения
55-90
Без смещения
55-80
кости (закрытый)
Без смещения
35-45
впадины (закрытый)
Без смещения
МСЭ
105-120,
МСЭ
С осложнением
105-120
—
связочного аппарата поясничного отдела позвоночника
С осложнением
35-40
—
связочного аппарата
крестцово — подвздошного сустава
С осложнением
40-50
плеча
С осложнением
15-20
С осложнением
15-25
Без смещения
30-35
Без смещения
30-40
Без смещения
30-35
Без смещения
35-40
плечевой кости (закрытый)
Без смещения
35-45
Без смещения
50-60
плечевой кости (открытый)
Без смещения
130-140
Без смещения
110-120
плечевой кости (закрытый)
Без смещения
110-125
плечевой кости (открытый)
Без смещения
120-135
плечевой кости (закрытый)
мыщелка
Без смещения
35-45
мыщелка
Без смещения
35-40
возвышения
Без смещения
40-45
плечевой кости (открытый)
мыщелка
Без смещения
110-120
мыщелка
Без смещения
110-125
возвышения
Без смещения
105-110
С осложнением
60-75
С осложнением
50-60
С осложнением
40-50
—
связочного аппарата
плечевого сустава
С осложнением
20-30
—
связочного аппарата акромиально — ключичного
сустава
С осложнением
15-25
—
связочного аппарата грудиноключичного сустава
С осложнением
20-25
пояса и плеча
С осложнением
МСЭ
240-270,
МСЭ
с осложнением
15-20
локтевой кости (закрытый)
отростка
Без смещения
35-45
ростка
Без смещения
30-35
локтевой кости (открытый)
отростка
Без смещения
50-55
ростка
Без смещения
60-65
лучевой кости (закрытый)
Без смещения
30-35
Без смещения
25-30
лучевой кости (открытый)
Без смещения
65-70
Без смещения
45-50
локтевой кости (закрытый)
Без смещения
45-50
локтевой кости (открытый)
Без смещения
45-55
лучевой кости (закрытый)
Без смещения
70-80
Без смещения
80-90
диафизов локтевой и лучевой костей (закрытый)
Без смещения
85-90
Без смещения
55-60
Без смещения
35-50
диафизов локтевой и лучевой костей (открытый)
Без смещения
120-140
Без смещения
85-90
Без смещения
90-100
лучевой кости (закрытый)
месте
Без смещения
35-40
лучевой кости (открытый)
месте
Без смещения
50-55
локтевой кости (закрытый)
отростка
Без смещения
20-25
локтевой кости (открытый)
отростка
Без смещения
25-30
кости (плечелучевого
сустава)
С осложнением
50-70
сустава)
С осложнением
80-95
—
связочного аппарата локтевого сустава
С осложнением
25-30
и кисти
С осложнением
20-30
кости кисти (закрытый)
Без смещения
90-100
Головчатой
60-80
(закрытый)
Без смещения
30-35
(открытый)
Без смещения
45-50
Без смещения
20-25
Без смещения
25-28
кисти (закрытый)
Без смещения
22-25
кисти (открытый)
Без смещения
29-33
С осложнением
110-120
С осложнением
30-40
— связочного аппарата на
уровне запястья
С осложнением
20-28
кисти (полная),(частичная)
пальца кисти (полная),
(частичная)
запястья
ностные травмы области
тазобедренного сустава
и бедра
С осложнением
15-20
тазобедренного сустава
и бедра
С осложнением
25-30
(закрытый)
Без смещения
165-180
(открытый)
Без смещения
175-190
(закрытый)
Без смещения
90-115
(открытый)
Без смещения
165-175
Без смещения
180-200
бедренной кости (закрытый)
Без смещения
90-100
бедренной кости (открытый)
Без смещения
100-120
С осложнением
200-220
— связочного аппарата тазобедренного сустава
С осложнением
35-40
и
бедра
С осложнением
160-200,
МСЭ
С осложнением
25-30
(закрытый)
Без смещения
45-60
(открытый)
Без смещения
75-80
кости (закрытый)
мыщелка
Без смещения
55-60
мыщелка
Без смещения
45-60
кости (открытый)
мыщелка
Без смещения
90-105
мыщелка
Без смещения
55-65
большеберцовой кости
(закрытый)
Без смещения
125-135
диафизов большеберцовой и малоберцовой костей (закрытый)
Без смещения
145-155
большеберцовой кости
(открытый)
Без смещения
115-125
диафизов большеберцовой и малоберцовой костей (открытый)
Без смещения
150-160
кости (закрытый)
Без смещения
35-40
/медиальной/ лодыжки
(закрытый)
Без смещения
40-45
/латеральной/ лодыжки
(закрытый)
Без смещения
40-45
Без смещения
70-80
Без смещения
100-110
Без смещения
105-120
С осложнением
25-35
С осложнением
110-120
перенапряжение (перед-
ней, задней) крестообразной связки коленного
сустава
С осложнением
60-90
МСЭ
и стопы
голеностопного сустава
и стопы
С осложнением
50-65
(закрытый)
Без смещения
70-80
(открытый)
Без смещения
105-120
(закрытый)
Без смещения
50-55
предплюсны
Без смещения
50-55
Без смещения
45-50
Без смещения
50-60
(закрытый)
Без смещения
30-35
(открытый)
Без смещения
35-40
ца стопы (закрытый)
Без смещения
20-28
ца стопы (открытый)
Без смещения
25-30
стопы (закрытый)
Без смещения
20-23
стопы (открытый)
Без смещения
22-25
сустава
С осложнением
80-90
С осложнением
60-75
суставе
С осложнением
60-75
С осложнением
60-75
сустава
сустава
МСЭ
130 <**>
180 <**>
180 <**>
200 <**>
верхней конечности, за
исключением запястья и
кисти, первой степени
верхней конечности, за
исключением запястья и
кисти, второй степени
верхней конечности, за
исключением запястья и
кисти, первой степени
Источник
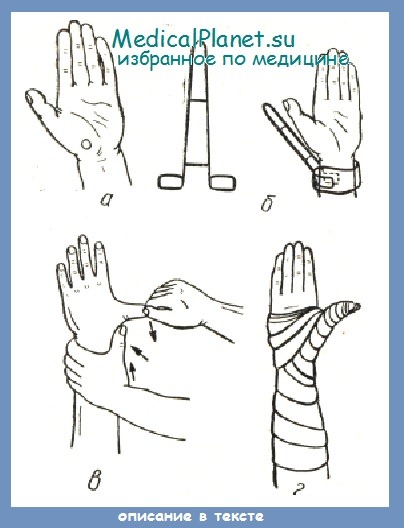
По указанным в предыдущей статье соображениям, даже незначительные смещения при переломе Беннета должны быть непременно репонированы. Репозицию можно производить под местной анестезией. Иглу нужно вводить у основания возвышения большого пальца на ладонной поверхности (рис. а). После обезболивания к дистальной части предплечья с радиальной стороны прибинтовывается основание проволочной шинки (рис. б). Затем больного переводят в рентгеновский кабинет и производят рентгеноскопию.
После этого врач, становясь впереди больного спиной к нему, одной рукой захватывает область лучезапястного сустава так, чтобы большой палец врача находился у основания первого пястнозапястного сочленения поврежденной руки, и в этом месте производит давление в ульнарную сторону и в меньшей степени к тылу. Другой рукой врач захватывает большой палец больного и производит абдукцию его (рис. в). В таком положении производят рентгеноскопию. Если вправление произошло, то на месте давления пальцем у основания пястнозапястного сустава мягким марлевым бинтом фиксируют ватно-марлевый пелот.
После этого помощник соответственно изгибает шинку и прикладывает ее к поверхности пальца, который все время продолжает отводиться врачом. Палец тщательно прибинтовывают к шинке, после чего накладывают еще один бинт на всю шинку, захватывающий палец и предплечье (рис. г). Руку подвешивают на косынке.
В технике репозиции важна одна деталь, без соблюдения которой полная репозиция не произойдет: сначала нужно произвести давление у основания первого пястно-запястного сустава в дистальном направлении и с радиальной стороны в ульнарную, а затем, не прекращая этого давления, отвести палец. Если сначала палец будет фиксирован в отведенном положении, метакарпальная кость окажется прижатой к большой многоугольной кости в исходном положении, и репозиция будет чрезвычайно затруднена.
В случаях несвежих переломов репозиции должна предшествовать достаточная мобилизация отломков, что достигается осторожными редрессирующими движениями. В таких случаях лучше применять наркоз.
Нам ни разу не пришлось оперировать по поводу перелома Беннета, хотя много раз мы наблюдали больных с невправленными или недовправленными отломками при этих переломах: сжатие в кулак у таких больных оказывалось возможным в такой степени, что это удовлетворяло их функциональные запросы. Поэтому показания для оперативного лечения при переломах Беннета следует ставить, по-видимому, весьма осторожно.
Фиксация после вправления должна продолжаться три недели. На протяжении всего этого времени больной должен двигать остальными пальцами, а также производить движения в локтевом и плечевом суставах.
После удаления шинки приступают к функциональной терапии, сочетающей применение тепловых процедур и лечебной гимнастики. Трудоспособность восстанавливается через полтора — два месяца.

При переломах Беннета без смещения необходима точно такая же фиксация в течение двух недель.
Применение проволочных шинок удобно тем, что их можно заготовить впрок. Однако можно с успехом пользоваться и гипсовой повязкой, накладываемой после репозиции так же, как проволочная шинка.
Переломы диафиза первой пястной кости сопровождаются обычно смещением отломков под углом, открытым в ладонную сторону. В таких случаях под местной анестезией прибинтовывается такая же шинка, метакарпальная кость отводится, чем исправляется угловое смещение, а палец сгибается в пястно-фаланговом сочленении.
Переломы других метакарпальных костей чаще всего происходят в области диафиза. Обычно они сопровождаются смещением отломков под углом, открытым в ладонную сторону. Репозицию этих смещений производят под местной анестезией прямым давлением на вершину угла при одновременном давлении на дистальный конец соответствующей пястной кости в направлении от ладонной стороны в тыльную. Фиксацию производят тыльной гипсовой шиной, под которой у вершины бывшего углового смещения укрепляют ватно-марлевый пелот.
Добиваться полного устранения углового смещения применением значительной силы не следует, ибо это смещение является относительно благоприятным, то есть не мешает сжатию кисти в кулак.
Иначе обстоит дело при смещении под углом, открытым в тыльную сторону. Это смещение, правда, реже встречающееся, очень опасно для функции, ибо резко ограничивает сжатие кисти в кулак и значительно ослабляет силу этого сжатия. В таких случаях, особенно если больной явился не сразу после травмы, репозицию лучше производить под наркозом. Врач захватывает пострадавшую кисть так, что большой палец его руки устанавливается с ладонной стороны у вершины углового выпячивания, а II и III пальцы — с тыльной стороны на дистальный конец соответствующей кости. Затем производят давление большим пальцем в направлении от ладонной поверхности в тыльную сторону, а II и III пальцами — в противоположном направлении. Коррекция должна быть полной, небольшая гиперкоррекция вреда не принесет.
Фиксацию производят волярной гипсовой шиной, наложенной от основания пальцев до верхней трети предплечья. Кисть при этом должна быть установлена в функциональном положении, то есть в тыльной флексии и ульнарном отведении. В тех случаях, когда имеется наклонность к вторичному смещению, нужно фиксировать соответствующий палец в положении полусгибания. Это достигается наложением ладонной лангетки, являющейся продолжением шинки. Фиксация пальца продолжается не больше 7—10 дней, после чего лангетка отрезается от шинки. Шинку снимают через три недели и приступают к функциональной терапии. Восстановление трудоспособности наступает через 6—8 недель.
При наличии переломов дистального конца мета?
